Allgemeine Informationen
Definition
- Das Sick-Sinus-Syndrom (SSS) umfasst eine Reihe von Störungen, die durch anomale Erregungsbildung und Erregungsweiterleitung im Bereich von Sinusknoten und Vorhof charakterisiert sind.1
- Heutzutage wird häufig auch der Begriff Sinusknotendysfunktion verwendet, Sick-Sinus-Syndrom ist aber weiter gebräuchlich.
- Die tatsächliche Vorhoffrequenz entspricht unter den Bedingungen eines SSS nicht den physiologischen Notwendigkeiten.2
- Koexistenz und Interaktion zwischen SSS und atrialen Arrhythmien3
- zum Zeitpunkt der Diagnose einer Sinusknotendysfunktion atriale Arrhythmien bei 40–70 % der Patient*innen
- Elektrokardiografische Manifestationen3-4
- Sinusbradykardie (< 50/min)
- Sinusarrest
- Sinuatriale (SA-)Blockierungen
- Tachy-Brady-Syndrom wird üblicherweise auch zum SSS gezählt: häufiger Wechsel zwischen bradykarden Phasen und tachykarden Phasen mit:
- Sinustachykardie
- atrialer Tachykardie
- paroxysmalem Vorhofflimmern/-flattern.
- chronotrope Inkompetenz bei Belastung
Häufigkeit
- Wenige epidemiologische Daten verfügbar5
- Das Syndrom tritt insbesondere bei älteren Menschen auf, kann jedoch in allen Altersgruppen vorkommen.6
- In Schrittmacherstudien betrug das durchschnittliche Alter 73–76 Jahre.7
- Prävalenz ca. 1:1.000 bei über 45-Jährigen3
- Inzidenz 0,8/1.000 Personenjahre in einer allgemeinen Population > 45 Jahre5
- Inzidenz bei Patient*innen > 65 Jahre in den USA ca. 1:6007
- Männer und Frauen sind gleich häufig betroffen.8
Struktur und Funktion des Sinusknotens
- Halbmondförmige Struktur am Übergang von V. cava superior zum rechten Vorhof entlang des Sulcus terminalis1
- Länge ca. 10–20 mm, Breite ca. 5 mm3
- Zusammensetzung aus Clustern von Schrittmachermyozyten umgeben von dichtem Bindegewebe und durchsetzt von Nerven und Kapillaren3
- Kollagengehalt des Bindegewebes nimmt mit dem Alter zu.
- Schrittmachermyozyten sind fähig zu spontaner Depolarisation.
- höhere Frequenz der spontanen Depolarisation als in allen anderen latenten Schrittmacherzellen des Herzens
- Steuerung des Sinusknotens durch Sympathikus und Parasympathikus9
- Sympathikusaktivität
- Beschleunigt die spontane Depolarisation.
- Verschiebt das dominierende Zentrum der Schrittmacherfunktion nach kranial im Sinusknoten.3
- Parasympathikusaktivität
- Verlangsamt die Depolarisation.
- Verschiebt das dominierende Zentrum der Schrittmacherfunktion nach kaudal im Sinusknoten.3
- Sympathikusaktivität
Ätiologie und Pathogenese
- Das SSS wird überwiegend auf einen Alterungs- oder Degenerationsprozess von Sinusknoten und umgebendem atrialem Myokard zurückgeführt.4
- Folgen sind:3
- verlangsamte Impulserzeugung im Sinusknoten und/oder
- gestörte Überleitung der Impulse aus dem Sinusknoten ins umgebende Vorhofmyokard (SA-Block).
- Zusammenhang zwischen Erkrankung des Sinusknotens per se und Erkrankung des rechtsatrialen Vorhofmyokards10
- Erklärung für die hohe Prävalenz von Vorhofflimmern bei Patient*innen mit SSS10
- Umgekehrt können Vorhofflimmern/atriale Tachykardien zu einer Dysfunktion des Sinusknotens führen.11
- Klinische Beziehung zwischen Sinusknotendysfunktion und Vorhofflimmern als Grundlage des SSS ist wahrscheinlich Ausdruck eines anatomischen und elektrophysiologischen Remodelings.3
- Sinusknotendysfunktion meistens diagnostiziert in der 7.–8. Dekade12
- Eine Manifestation ist aber in jedem Alter möglich als Folge einer Erkrankung, die zu einer Zerstörung von Sinusknotenzellen führt (z. B. Ischämie, Infiltration u. a.).12
Ätiologie – intrinsische Ursachen2-3,9
- Idiopathische degenerative Fibrosierung
- Atherosklerose/Ischämie (chronisches Koronarsyndrom, akutes Koronarsyndrom)
- Kardiomyopathien, Herzinsuffizienz
- Remodeling bei Vorhofflimmern
- Infiltrative Prozesse
- Bindegewebserkrankungen
- Entzündliche Prozesse
- Angeborene Ionenkanaldysfunktionen
Ätiologie – extrinsische Ursachen2-3,9
- Metabolische Störungen
- Medikamente
- Betablocker
- Ca-Antagonisten
- Digitalis
- Antiarrhythmika
- Ivabradin
- Lithium
- Endokrine Störungen
- Neurologische Störungen
- erhöhter Hirndruck
- Guillain-Barré-Syndrom
- Schlaganfall
- Thermoregulatorische Störungen
- Obstruktives Schlafapnoe-Syndrom
- Hypoxie
- Toxine
- Vagusstimulation
- Karotissinussyndrom
- neurokardiogene Synkope
- Erbrechen, Dehnung von Magen oder Darm
- Husten
- Schmerz
Prädisponierende Faktoren
- In einer epidemiologischen Studie an einer allgemeinen Bevölkerung waren folgende Faktoren mit der Inzidenz von SSS unabhängig assoziiert:5
- Alter
- kardiovaskuläre Erkrankung
- arterielle Hypertonie
- Rechtsschenkelblock
- verlängertes QRS
- niedrige Herzfrequenz
- erhöhte Körpergröße
- NT-proBNP
- Cystatin C.
ICPC-2
- K80 Herzrhythmusstörung NNB
ICD-10
- I49.5 Sick-Sinus-Syndrom
Diagnostik
Diagnostische Kriterien
- Bradykardie/Bradyarrhythmie im EKG
- 50 % der Patient*innen auch mit supraventrikulären Tachykardien, tachykardem Vorhofflimmern/-flattern (Tachy-Brady-Syndrom)2
- Die klinische Symptomatik ist assoziiert mit bradykarden Episoden.
Differenzialdiagnosen
- Vorhofflimmern oder Vorhofflattern
- AV-Block
- Neurologische Erkrankung
- Synkope sonstiger Ursache
Anamnese
- Die Diagnosestellung kann aufgrund der häufig langsamen Entwicklung und des wechselhaften Verlaufs schwierig sein.
- Evtl. variierende und nur intermittierend vorliegende Symptome
- Entscheidend ist die Zuordnung von Symptomen der Endorganminderperfusion zu bradykarden Episoden (ohne oder mit intermittierenden Tachykardien).2
Mögliche Symptome einer Bradykardie13
- Infolge zerebraler Hypoperfusion
- Infolge anderer Mechanismen
- bei persistierender Bradykardie
- Dyspnoe, Herzinsuffizienz
- reduzierte Belastbarkeit (chronotrope Inkompetenz)
- bei intermittierender Bradykardie
- plötzliche Dyspnoe/Angina pectoris ohne Zusammenhang mit körperlicher Belastung
- Palpitationen
- bei persistierender Bradykardie
Symptomverschlechterung
- Evtl. unter Therapie mit:
- Betablocker
- Verapamil
- Digitalis
- Antiarrhythmika.
- Im Einzelfall Symptombeginn postoperativ (erhöhter Vagotonus durch Anästhesie und den chirurgischen Eingriff)14-15
Klinische Untersuchung
- Keine spezifischen Befunde eines Sick-Sinus-Syndroms bei der körperlichen Untersuchung
- Ggf. Zeichen einer zugrunde liegenden Herzerkrankung oder sonstigen Erkrankung
Ergänzende Untersuchungen in der Hausarztpraxis
Ruhe-EKG
Bradykarde Rhythmusstörungen bei SSS16
- Sinusbradykardie
- Sinusbradyarrhythmie
- Sinusbradykardie mit unregelmäßiger Herzschlagfolge
- Sinusstillstand (Sinusarrest)
- Sinusknoten fällt als Schrittmacher aus.
- Sinuatriale Leitungsstörungen
- SA-Block Grad I
- im Oberflächen-EKG nicht erkennbar
- SA-Block Grad II
- Bild einer Sinusarrhythmie (SA-Block IIa) oder einer regelmäßigen Sinusbradykardie (SA-Block IIb)
- SA-Block Grad III
- beim intermittierenden SA-Block Grad III Ausfallen eines oder mehrere Herzschläge
- SA-Block Grad I
- Nichtanspringen des Sinusknotens nach Kardioversion
- Bradykardes Vorhofflimmern/-flattern
Tachykarde Rhythmusstörungen bei SSS
- Sinustachykardie
- Sinustachyarrhythmie
- Tachykardes Vorhofflimmern/-flattern
- Atriale Tachykardien
Wechsel zwischen bradykarden und tachykarden Episoden bei SSS
- Sog. Tachykardie-Bradykardie-Syndrom oder kurz Tachy-Brady-Syndrom
LZ-EKG
- 24-h-EKG
- Evtl. längere Aufzeichnung bis 7 Tage
Labor
Diagnostik bei Spezialist*innen
Langzeit-Monitoring
- Je nach Symptomatik können auch längere Aufzeichnungszeiträume mit entsprechenden Geräten sinnvoll sein.
- 7-Tage-EKG
- externer Loop Recorder
- implantierbarer Loop Recorder
Leitlinie: Empfohlenes EKG-Monitoring abhängig von der Symptomhäufigkeit17
- Täglich: 24-h-Langzeit-EKG, stationäre Telemetrie
- Alle 2–3 Tage: 48- bis 72-h-Langzeit-EKG
- Jede Woche: 7-Tage-Langzeit-EKG oder externer Event-Rekorder
- Jeden Monat: externer Event-Rekorder
- Seltener als einmal pro Monat: implantierbarer Loop-Rekorder
Belastungstest
- Beurteilung der chronotropen Kompetenz unter Belastung
- Bei V. a. Belastungsmyokardischämie
Echokardiografie
- Diagnostik im Hinblick auf strukturelle Herzerkrankung
Kardio-MRT
- Vor allem bei V. a. infiltrative oder entzündliche Prozesse
Koronarangiografie
- Abklärung einer koronaren Herzerkrankung
Indikationen zur Überweisung
- Evaluation der Therapiemöglichkeiten bei:
- symptomatischer Bradykardie
- symptomatischem Brady-Tachy-Syndrom.
- Bei V. a. SSS zur weiteren Abklärung
Therapie
Therapieziele
- Symptome vermeiden.
- Lebensqualität verbessern.
- Komplikationen verhindern.
Allgemeines zur Therapie
- Vor Herzschrittmachertherapie sollte abgeklärt werden, ob eine potenziell reversible Ursache vorliegt, z. B.:
- Medikamente (wie Betablocker, Kalziumantagonisten oder Digoxin)
- behandelbare Ischämie
- autonome Dysfunktion.
Herzschrittmachertherapie
Indikation zur Schrittmachertherapie
- Die Schrittmacherimplantation ist die einzige effektive Therapie eines Sinusknotensyndroms, das durch chronische, nicht reversible Faktoren verursacht ist.1
- Im Allgemeinen besteht nur bei symptomatischem SSS eine Indikation für eine Schrittmachertherapie.17
- Wichtig ist die Unterscheidung zwischen:17
- physiologischer Bradykardie durch Einfluss des autonomen Nervensystems oder Trainingseffekt
- inadäquater, symptomatischer Bradykardie.
- Besonders bei Älteren ist der Zusammenhang zwischen Symptomen und Sinusknotensyndrom häufig schwierig herzustellen.
- Die Indikation zur Schrittmachertherapie ergibt sich aus der erwarteten Besserung der Symptomatik.17
- bislang kein Nachweis einer geringeren Mortalität durch Schrittmachertherapie1
- Der Nutzen bei chronotroper Inkompetenz ist unklar.17
- Entscheidung über Schrittmachertherapie daher auf individueller Basis17
Leitlinie: Indikation zur Schrittmachertherapie bei Sinusknotendysfunktion17
- Ein Schrittmacher ist bei Sinusknotendysfunktion indiziert, wenn die Symptome eindeutig einer Bradyarrhythmie zugeordnet werden können (I/B).
- Ein Schrittmacher kann bei Sinusknotendysfunktion erwogen werden, wenn die Symptome wahrscheinlich durch eine Bradyarrhythmie verursacht werden (II/b).
- Ein Schrittmacher ist bei symptomatischen Patient*innen mit Brady-Tachy-Variante der Sinusknotendysfunktion indiziert, um eine medikamentöse Behandlung (oder Ablation) der Tachykardie zu ermöglichen (I/B).
- Bei Patient*innen mit Synkope kann ein Schrittmacher erwogen werden, wenn eine asymptomatische Pause > 6 s durch Sinusarrest dokumentiert ist (IIb).
- Eine Schrittmachertherapie ist nicht indiziert bei Patient*innen mit asymptomatischer oder durch reversible Ursachen ausgelöster Sinusbradykardie (III/C).
Wahl des Stimulationsmodus
- DDD ist der Stimulationsmodus der Wahl (d. h. Stimulation im rechten Vorhof und rechten Ventrikel möglich, im Sprachgebrauch als „Zweikammerstimulation“ bezeichnet)17
- Evtl. zusätzlich auftretende AV-Überleitungsstörungen können mit einer Zweikammerstimulation optimal behandelt werden.
- Eine Zweikammerstimulation führt im Vergleich zu ventrikulärer Einkammerstimulation zu einer Reduktion von Vorhofflimmern und Schlaganfall.17
- Reduktion des Risikos für Schrittmachersyndrom durch Zweikammerstimulation17
- Der DDD-Schrittmacher sollte so programmiert werden, dass möglichst wenig ventrikulär stimuliert wird, da dies Vorhofflimmern induzieren und/oder eine Herzinsuffizienz verschlechtern kann.17
- Optionen der 2. und 3. Linie sind:17
- AAI-Schrittmacher (nur rechtsatriale Stimulation), sofern aus irgendeinem Grund eine 2. Elektrode vermieden werden soll.
- VVI-Schrittmacher (nur rechtsventrikuläre Stimulation) bei sehr alten/gebrechlichen Patient*innen mit eher seltenen Bradykardien.
Leitlinie: Wahl des Stimulationsmodus17
- Bei Patient*innen mit Sinusknotendysfunktion und DDD-Schrittmacher ist eine Minimierung der ventrikulären Stimulation durch entsprechende Programmierung empfohlen (I/A).
- Bei Patient*innen mit chronotroper Inkompetenz und eindeutigen Symptomen unter Belastung sollte ein DDD-Schrittmacher mit Frequenzanpassung erwogen werden (IIa).
Medikamentöse Therapie
- Keine spezifische medikamentöse Therapie zur Behandlung eines SSS
- Bei Patient*innen mit Tachy-Brady-Syndrom evtl. bradykardisierende Medikation nach Schrittmacherimplantation
- Bei Patient*innen mit intermittierendem Vorhofflimmern/-flattern orale Antikoagulation (bei CHADS-Vasc ≥ 1)
Verlauf, Komplikationen und Prognose
Komplikationen
- Synkopen
- Erhöhtes Risiko eines ischämischen Schlaganfalls18
- Komplikationen im Zusammenhang mit der Implantation und Anwendung des Herzschrittmachers
Verlauf und Prognose
- Bei den meisten unbehandelten Patient*innen im Verlauf Zunahme der Symptome
- Die Prognose wird vor allem durch die Grunderkrankung bestimmt.7
- Eine Verbesserung der Prognose durch Schrittmachertherapie konnte bislang nicht nachgewiesen werden.1,17
- Ziel der Herzschrittmachertherapie bei SSS ist daher vor allem:2
- Befreiung von Symptomen
- Verbesserung der Lebensqualität.
Patienteninformationen
Patienteninformationen in Deximed
Weitere Informationen
- Siehe Artikel Beurteilung der Fahreignung.
Illustrationen
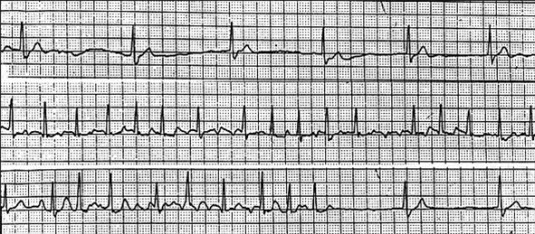
Beispiel von EKG-Veränderungen beim Sick-Sinus-Syndrom
Quellen
Leitlinien
- European Society of Cardiology. Guidelines on cardiac pacing and cardiac resynchronization therapy. Stand 2021. www.escardio.org
- American College of Cardiology/American Heart Association/Heart Rhythm Society. Guideline on the Evaluation and Management of Patients With Bradycardia and Cardiac Conduction Delay. Stand 2018. www.ahajournals.org
- Bundesanstalt für Straßenwesen. Begutachtungsleitlinien zur Kraftfahreignung. Bergisch Gladbach, Stand 14.08.2017 www.bast.de
Literatur
- Chang W, Li G. Clinical review of sick sinus syndrome and atrial fibrillation. Herz 2021. doi:10.1007/s00059-021-05046-x DOI
- Semelka M, Gera J, Usman S. Sick Sinus Syndrome: A Review. Am Fam Physician 2013; 87: 691-696. www.aafp.org
- John R, Kumar S. Sinus Node and Atrial Arrhythmias. Circulation 2016; 133: 1892-1900. doi:10.1161/CIRCULATIONAHA.116.018011 DOI
- Kusumoto F, Schoenfeld M, Barrett C, et al. 2018 ACC/AHA/HRS Guideline on the Evaluation and Management of Patients With Bradycardia and Cardiac Conduction Delay: Executive Summary. Circulation 2019; 140: e333-e381. doi:10.1161/CIR.0000000000000627 DOI
- Jensen P, Gronroos N, Chen L, et al. Incidence of and Risk Factors for Sick Sinus Syndrome in the General Population. J Am Coll Cardiol 2014; 64: 531-538. doi:10.1016/j.jacc.2014.03.056 DOI
- Adan V, Crown LA. Diagnosis and treatment of sick sinus syndrome. Am Fam Physician 2003; 67: 1725-32. PubMed
- Kantharia B. Medscape: Sinus Node Dysfunction. Zugriff 14.03.22. emedicine.medscape.com
- Lamas GA, Lee K, Sweeney M, Leon A, Yee R, Ellenbogen K, et al. The mode selection trial (MOST) in sinus node dysfunction: design, rationale, and baseline characteristics of the first 1000 patients. Am Heart J 2000;140:541-51. PubMed
- Deubner N, Ziakos A, Greiss H, et al. Notfalltherapie der Bradykardien. Kardiologe 2019; 13: 103-118. doi:10.1007/s12181-019-0311-8 DOI
- Roberts-Thomson K, Sanders P, Kalman J. Sinus node disease: an idiopathic right atrial myopathy. Trends Cardiovasc Med 2007; 17: 211-214. doi:10.1016/j.tcm.2007.06.002 DOI
- Dobrzynski H, Boyett MR, Anderson RH. New insights into pacemaker activity: promoting understanding of sick sinus syndrome. Circulation 2007; 115:1921. www.ahajournals.org
- Epstein AE, DiMarco JP, Ellenbogen KA, et al. ACC/AHA/HRS 2008 Guidelines for device-based therapy of cardiac rhythm abnormalities. J Am Coll Cardiol 2008; 51: 1-62. PubMed
- Deutsche Gesellschaft für Kardiologie/European Society of Cardiology. Pocketleitlinie: Schrittmacher- und kardiale Resynchronisationstherapie. Stand 2013. leitlinien.dgk.org
- Hollenberg SM, Dellinger RP. Noncardiac surgery: postoperative arrhythmias. Crit Care Med 2000; 28 (10 suppl): N145-50. pubmed.ncbi.nlm.nih.gov
- Atlee JL. Perioperative cardiac dysrhythmias: diagnosis and management. Anesthesiology 1997;86: 1397-424. PubMed
- Rainer Klinge. Das Elektrokardiogramm. Leitfaden für Ausbildung und Praxis. 10. Aufl. Stuttgart/New York: Georg Thieme Verlag, 2015.
- European Society of Cardiology. Guidelines on cardiac pacing and cardiac resynchronization therapy, Stand 2021. academic.oup.com
- Bodin A, Bisson A, Gaborit C, et al. Ischemic Stroke in Patients With Sinus Node Disease, Atrial Fibrillation, and Other Cardiac Conditions. Stroke 2020; 51: 1674-1681. doi:10.1161/STROKEAHA.120.029048 DOI
Autor*innen
- Michael Handke, Prof. Dr. med., Facharzt für Innere Medizin, Kardiologie und Intensivmedizin, Freiburg i. Br.
- Die ursprüngliche Version dieses Artikels basiert auf einem entsprechenden Artikel im norwegischen hausärztlichen Online-Handbuch Norsk Elektronisk Legehåndbok (NEL, https://legehandboka.no/).