Allgemeine Informationen
Definition
- Unvollständiger Klappenschluss der Mitralklappe mit systolischem Rückfluss des Blutes in den linken Vorhof
Veränderungen, die zur Insuffizienz der Klappe führen, können betreffen:den Klappenringdie Segel (vorderes und hinteres Mitralsegel)die Sehnenfäden (Aufhängung der Klappensegel)die Papillarmuskel.
Primäre Mitralinsuffizienzen durch pathologische Veränderung des Klappenapparates per se (z. B. Prolaps)Sekundäre Mitralklappeninsuffizienz durch zugrunde liegende Erkrankung des linken Ventrikels (z. B. ischämische Kardiomyopathie) mit sekundärer Veränderung des Klappenapparates
Häufigkeit
- Mitralklappeninsuffizienz (MI) ist nach der Aortenstenose die zweithäufigste behandlungsbedürftige Klappenerkrankung in Europa.1
HPräufigevalenzErkrankungnach Ätiologie- Die degenerative MI ist mittlerweile am häufigsten, die früher bedeutsame rheumatische Ätiologie ist in
denDeutschlandUSAheutzutage selten.
- Die degenerative MI ist mittlerweile am häufigsten, die früher bedeutsame rheumatische Ätiologie ist in
- Prävalenz nach Alter2
- Gesamtbevölkerung 0,6–
21,57 %- Es gibt ca. 1 Mio. Patient*innen
immitJahrbehandlungsbedürftiger2000MI in Deutschland.
- Es gibt ca. 1 Mio. Patient*innen
- > 65-Jährige: 2,8 %
- > 75-Jährige: > 7%
- Gesamtbevölkerung 0,6–
- Prävalenz nach Geschlecht
Abnahme der rheumatischen Erkrankungen und zunehmende Lebenserwartung haben die Verteilung der Ursachen verändert: degenerative MI mittlerweile am häufigsten.3Jährliche Inzidenz degenerativer Mitralklappenerkrankungen in Industrienationen ca. 2–3 %4
Ätiologie und Pathogenese
- Einteilung der Ätiologien in
2zwei Gruppen: primäre und sekundäre MI
Primäre Mitralklappeninsuffizienz
- Umfasst alle Ätiologien mit intrinsischen Läsionen einer oder mehrerer Komponenten des Mitralapparates3
- Veränderungen können betreffen: 1. den Klappenring 2. die Segel 3. die Sehnenfäden (Aufhängung der Klappensegel) 4. die Papillarmuskel.
- Zahlreiche mögliche Ätiologien für eine primäre MI:
54- degenerativ
- Prolaps
65 - M. Barlow (Prolaps beider, myxomatös veränderter Segel)
- Verkalkungen des Klappenapparates
- infektiöse Endokarditis
- Perforation
- rupturierte Chordae
- rheumatisch
- traumatisch
- rupturierte Chordae
- Papillarmuskelabriss
- ischämisch
- rupturierter Papillarmuskel
- entzündlich (
nicht-infektinichtinfektiös)- Lupus erythematodes
eosinophileLöffler-EndokarditisEndokarditis(hypereosinophiles Syndrom)
- kongenital
- Cleft im vorderen Mitralsegel
- degenerativ
Sekundäre (funktionelle) Mitralklappeninsuffizienz
- Umfasst Ätiologien mit zugrunde liegender Erkrankung des linken Ventrikels,
undz.dadurch verursachter geometrischer Verziehung des Klappenapparates mit sekundärer Insuffizienz der Klappe3Wird auch als funktionelle Insuffizienz bezeichnetB.
Häufigste Ursachen sind:54- koronare Herzerkrankung
- Kardiomyopathien
Myokarditis.
- Die beiden wichtigsten Pathomechanismen der sekundären MI sind:4
- Dilatation des Klappenrings und des Halteapparats mit Auseinanderziehen der Segel
- Einschränkung der Beweglichkeit der Klappensegel durch starken Zug auf Sehnenfäden/Papillarmuskeln.
- Die Mitralklappensegel und -chordae selbst sind bei der sekundären MI primär meist strukturell intakt.6
Weitere Klassifikationen
- Neben der Einteilung in primäre und sekundäre Mitralklappeninsuffizienzen sind weitere Klassifikationen üblich:
- akut vs. chronisch
- ischämisch vs.
nicht-ischnichtischämisch - funktionelle Einteilung auf der Basis der Klappensegelbewegung (Carpentier-Klassifikation)7
- Carpentier I: normale Segelbeweglichkeit (z. B. bei
RingdilatationSegelperforation) - Carpentier II: erhöhte
SegelbewglichkeitSegelbeweglichkeit (z. B. bei Prolaps) - Carpentier III: verminderte Segelbeweglichkeit (z. B. Retraktion nach Infarkt)
- Carpentier I: normale Segelbeweglichkeit (z. B. bei
Pathophysiologie
- Systolischer Rückstrom vom linken Ventrikel in den linken Vorhof
- Das Ausmaß des Rückstroms (Regurgitationsvolumen) ist abhängig von:
effektiverder effektiven Öffnungsfläche des Leckssystolischemdem systolischen Druck im Ventrikel- der Compliance des linken Vorhofs.
- Volumenüberlastung und dadurch Dilatation von linkem Vorhof und linkem Ventrikel
- im weiteren Verlauf linksventrikuläre Insuffizienz
- gehäuftes Auftreten von Vorhofflimmern durch linksatriale Belastung/Dilatation
- Vorhofflimmern ist nicht selten ein erstes klinisches Zeichen.8
- Erhöhung des pulmonalvenösen Drucks
- Lungenstauung/Lungenödem
- Entwicklung einer pulmonalen Hypertonie
- im weiteren Verlauf mit
RechtsherzinsuffizenzRechtsherzinsuffizienz
- im weiteren Verlauf mit
Prädisponierende Faktoren
- Höheres Alter
- Koronare Herzerkrankung
- Kardiomyopathien
- Arterielle Hypertonie
- St. n. rheumatischem Fieber
- Fluorchinolone können das Risiko für Herzklappeninsuffizienzen erhöhen, vermutlich durch Kollagenabbau (Rote-Hand-Brief).
- Einsatz nur nach sorgfältiger Nutzen-Risiko-Abwägung insbesondere bei Patient*innen mit weiteren prädisponierenden Faktoren
ICPC-2
- K83 Herzklappenerkrankung
- K71 Rheumatisches Fieber/Herzerkrankung
ICD-10
- I05 Rheumatische Mitralklappenkrankheiten
- I05.1 Rheumatische Mitralklappeninsuffizienz
- I05.2 Mitralklappenstenose mit Insuffizienz
- I05.8 Sonstige Mitralklappenkrankheiten
- I05.9 Mitralklappenkrankheit, nicht näher bezeichnet
- I34 Nichtrheumatische Mitralklappenkrankheiten
- I34.0 Mitralklappeninsuffizienz
- I34.1 Mitralklappenprolaps
- I34.8 Sonstige nichtrheumatische Mitralklappenkrankheiten
- I34.9 Nichtrheumatische Mitralklappenkrankheit, nicht näher bezeichnet
Diagnostik
Diagnostische Kriterien
- Diagnose beruht auf:
- Symptomatik
- klinischem Befund
- Bildgebung (Echokardiografie).
Differenzialdiagnosen
Systolische Herzgeräusche
AortenstenoseAortenklappenstenose- Ventrikelseptumdefekt
TrikuspidalinsuffizienzTrikuspidalklappeninsuffizienz- Hypertrophe Kardiomyopathie
Anamnese
Akute Mitralklappeninsuffizienz
- Dramatisches Krankheitsbild, z. B. bei Papillarmuskelabriss9
- Rasche Entwicklung eines kardiogenen Schocks mit Lungenödem und Low-Output9
- mechanische Kreislaufunterstützung
mit Pumpeund rasche operative Versorgung erforderlich
- mechanische Kreislaufunterstützung
Chronische Mitralklappeninsuffizienz
MeistensPatient*innenümit chronisch schwerer MI werden meist innerhalb von 4–6 Jahren symptomatisch10- Über einen längeren Zeitraum allmählich zunehmende Symptome
BelastungsdyspnoeBelastungs-Dyspnoe- Leistungsschwäche
- Müdigkeit, Abgeschlagenheit
- Palpitationen (v. a. bei Vorhofflimmern)
- Die Symptomatik der chronischen MI entspricht somit weitgehend der Symptomatik der chronischen Herzinsuffizienz.9
Klinische Untersuchung
- Nach lateral verlagerter, hebender Herzspitzenstoß
- Auskultation Herz (siehe auch Herzgeräusche bei Erwachsenen)
- bandförmiges Holosystlikum
- Punctum maximum Mitralpunkt
- Fortleitung in Axilla
- Lautstärke korreliert nicht mit Schwergrad!
- 3. Herzton
- bandförmiges Holosystlikum
- Evtl. unregelmäßige Herzaktion (bei Vorhofflimmern)
- Auskultationsbefund Mitralinsuffizienz
Auskultationsbefund Mitralinsuffizienz:
- Auskultation Lunge: Lungenstauung/Lungenödem
- Im späteren Verlauf bei Rechtsherzinsuffizienz:
- Halsvenenstauung
peripereperiphere Ödeme- Hepatomegalie.
Ergänzende Untersuchungen in der Hausarztpraxis
EKG
- Wenig spezifisch
- P-mitrale
- Unspezifische Erregungsrückbildungsstörungen (siehe auch EKG: Veränderungen von P-Welle, QRS-Komplex und ST-T-Segment)
- Evtl. Vorhofflimmern
Rö-Thorax
- Dilatation von linkem Vorhof und linkem Ventrikel
- Lungenstauung
Labor
- Erhöhung von BNP, NT-proBNP (bei Herzinsuffizienz)
Diagnostik bei Spezialist*innen
Echokardiografie
- Echokardiografie ist das mit Abstand wichtigste Bildgebungsverfahren.
- Die echokardiografische Untersuchung bei Mitralinsuffizienz umfasst u. a. die Beurteilung von:3
- Schweregrad
- Mechanismus (primär vs sekundär)
- Eignung für klappenerhaltende OP.
- Anwendung verschiedener echokardiografische Techniken
zur Beurteilung der Mitralklappeninsuffizienz:811-912
transthorakaleTransthorakale Echokardiografie (TTE)- 2D-Echokardiografie
- Größe
desvonlinkenVentrikelnVorhofsund Vorhöfen GrößePumpfunktionundderglobale/regionale Funktion des linken VentrikelsGröße und Funktion des rechten VentrikelsVentrikel- morphologische Beurteilung des Mitralklappenapparates
- Beurteilung der Klappenbeweglichkeit (Basis für die funktionelle Carpentier-Klassifikation)
- Messung des Diameters des Mitralklappenrings
- Größe
- Doppler- und Farbdopplerechokardiografie
- Darstellung und semiquantitative Beurteilung des Regurgitationsjets
- Bestimmung der effektiven Regurgitationsfläche (wichtigster Parameter bei der Bestimmung des Schweregrades)
mit der sog. PISA-Methode (PISA = Proximal Isovelocity Surface Area) - Bestimmung des Regurgitationsvolumens
- 2D-Echokardiografie
- Transösophageale Echokardiografie (TEE)
indiziert v. a.bei nicht ausreichender Aussagekraft der transthorakalen Untersuchung- aufgrund der besseren Schallbedingungen bessere Beurteilung von Klappenpathologie und Insuffizienzmechanismus
- wichtig bei der Planung von chirurgischen und katheterinterventionellen Eingriffen
- 3D-Echokardiorafie
- bei der Mitralklappe v. a. 3D-TEE von Bedeutung
- räumliche Darstellung von
MorphologieKlappenmorphologie undFunktion der Mitralklappe-funktion,auchdesRegurgitationsjets DarstellungMI-Mechanismusdes der Insuffizienz zugrunde liegenden Mechanismus,(z. B. bei Mitralklappenprolaps), des Regurgitationsjets- Rekonstruktion des chirurgischen Blicks auf die Klappe
- Stressechokardiografie
- Beurteilung
belastungsinduizertebelastungsinduzierter Änderungen von:- Schweregrad der MI
- linksventrikulärer Funktion
pulmonal-arteriellempulmonalarteriellem Druck.
- Beurteilung
Magnetresonanztomografie (MRT)
- Kein Routineverfahren in der Diagnostik von Mitralklappeninsuffizienzen
MRTErgänzendeermöglicht:- Methode zur Beurteilung einer MI bei eingeschränkter echokardiografischer Bildqualität oder bei Befunddiskrepanz13
Darstellung der StrukturesViabilitätsbeurteilung desKlappenapparatesErfassung des Mechanismus der KlappeninsuffizienzDarstellung und semiquantitative Beurteilung des InsuffizienzjetsQuantifizierung von Größe und Funktion der VentrikelQuantifizierung der Größe des linken Vorhofs.
KatheteruntersuchungHerzkatheteruntersuchung
- Für die Diagnostik der
MitralklappeninsuffizienzMI heute von untergeordneter Bedeutung - Semiquantitative Darstellung der
MitralklappeninsuffizienzMI durch Kontrastmittelrückfluss in den linken Vorhof - Beurteilung von Größe und Funktion des linken Ventrikels
- Wichtig vor allem für die präoperative Koronardiagnostik
Indikation zur Überweisung
- Bei V. a. klinisch relevante Mitralklappeninsuffizienz
Therapie
Therapieziele
- Verbesserung der Prognose
- Verbesserung der Leistungsfähigkeit
- Symptomlinderung
Allgemeines zur Therapie
TherapieEs gibt verschiedene Optionen für Eingriffe an derWahlMitralklappe.
Operative ist im Allgemeinen die chirurgische Behandlung (Klappenrekonstruktion oder Klappenersatz).4Verfahren
VermeidungKlappenrekonstruktion/-ersatz- Bei einer
Herzinsuffizienz dadurchakutVerbesserungeintretendenderschwerenPrognose
- Bei einer
- Paradigmenwechsel in der operativen Versorgung
10- : Während früher
ganzdieüberwiegendKlappeKlappenersatz heutevorwiegendmehrheitlichersetzt wurde, ist heutzutage die Klappenrekonstruktion vor allem bei der primären MI das Mittel der Wahl.3
- : Während früher
- Isolierte Eingriffe an der Mitralklappe sind auch minimalinvasiv durchführbar.
1115-16 Inzwischen auch katheterinterventionelle
Katheterinterventionelle Verfahren für bestimmte Indikationen zur Verfügung4
AmTEERhäufigsten(Transcatheterverwendet wird derzeit der MitraClip®.12Edge-to-Edge-Repair)- Kathetergestützte Verfahren, bei denen – analog der früher verwendeten chirurgischen Alfieri-Naht – eine Verbindung zwischen anteriorem und posteriorem Segel
durchgeschaffenClipwird (dadurch Entstehung einer doppelten Öffnungsfläche).6 dadurchDurchgleichzeitigtechnischeRaffungWeiterentwicklungendeskonntenAnnulus
- Kathetergestützte Verfahren, bei denen – analog der früher verwendeten chirurgischen Alfieri-Naht – eine Verbindung zwischen anteriorem und posteriorem Segel
Voraussetzung: hohes OperationsrisikoWirksamkeit undgünstigeSicherheitKlappenmorphologiein den vergangenen Jahren verbessert werden.126
- Ein noch neues Verfahren ist der interventionelle Mitralklappenersatz, Option aktuell nur bei Patient*innen, die für eine Operation oder einen TEER nicht gut geeignet sind.
medikamentöse17-18
Spezielle Therapie einerder Herzinsuffizienz
primären und sekundären Mitralklappeninsuffizienz
Therapie der primären Mitralklappeninsuffizienz
MinimalinvasiveMedikamentöse
Chirurge (rechtslaterale Mini-Thorakotomie) mit zunehmender Bedeutung4TherapieRekonstruktionsrateBeizwischenchronischer80primärerund 97 %5-Jahres-Überlebensrate vergleichbarMI mitNormalbevLV-Dysfunktion leitliniengerechte medikamentölkerung
Prädiktorensedes postoperativen Outcomes neben der SymptomatikHerzinsuffizienztherapie3AlterVorhofflimmernpulmonaleBeiHypertonieRekonstruierbarkeit der Klappepräoperativeerhaltener LV-FunktionbesteResultategibtbeies keine Evidenz für den Nutzen einerpräoperativennachlastsenkendenEF > 60 %Behandlung.3
ManagementRekonstruktionasymptomatischerder Mitralklappe ist Goldstandard für Patient*innenkontroversmitdiskutiertprimärer hochgradiger Mitralklappeninsuffizienz.16- Operiert werden sollten symptomatische Patient*innen mit hochgradiger MI, aber auch asymptomatische Patient*innen mit echokardiografischer LV-Dysfunktion.3
möglicherweise Überlebensvorteil durch frühe OP bei schwerer, asymptomatischer MI noch ohne LV-Dysfunktion13
Im Einzelfall interdisziplinäre Entscheidung für MitraClip®als Option5Bei Herzinsuffizienz medikamentöse Therapie entsprechend der Leitlinien14Bei Vorhofflimmern orale Antikoagulation- Mitralklappenrekonstruktion sollte die bevorzugte OP-Technik sein, wenn ein dauerhaft gutes Ergebnis zu erwarten ist (I/
CB). - OP empfohlen bei symptomatischen Patient*innen,
mitdieLVEFoperabel> 30 % (linksventrukuläre Ejektionsfraktion)sind undLVESDkein<hohes55Risikomm (linksventrikulärer Endsystolischer Durchmesser)aufweisen (I/B). - OP empfohlen bei asymptomatischen Patient*innen mit LV-Dysfunktion (LVESD ≥
4540 mm und/oder LVEF ≤ 60 %) (I/CB) - OP sollte erwogen werden bei asymptomatischen Patient*innen mit erhaltener LV- Funktion (LVESD < 40 mm and LVEF > 60 %) und
neu aufgetretenemMI-bedingtem Vorhofflimmern oder pulmonaler Hypertonie (systolischer Pulmonalarteriendruck in Ruhe > 50 mmHg) (IIa/CB). OP sollte erwogen werden bei asymptomatischen Patient*innen mit erhaltener LV- Funktion, hoher Wahscheinlichkeit einer dauerhaften Rekonstruktion, niedrigem chirurgischem Risiko und „Flail Leaflet“ (durchschlagendes Mitralsegel) und LVESD ≥ 40 mm (IIa/C).OP sollte erwogen werden bei Patient*innen mit schwerer LV-Dysfunktion (LVEF < 30 % und/oder LVESD > 55 mm) ohne Ansprechen auf medikamentöse Therapie mit hoher Wahrscheinlichkeit für eine dauerhafte Rekonstruktion und niedriger Komorbidität (IIa/C).OPKatheterintervention kann erwogen werden bei symptomatischen Patient*innen,mitdieschwererdieLV-Dysfunktionnotwendigen(LVEFechokardiografischen<Kriterien30 % und/oder LVESD > 55 mm) ohne Ansprechen auf medikamentöse Therapie mit niedriger Wahrscheinlichkeit ferfür eine dauerhafte Rekonstruktionllen undniedrigeralsKomorbiditätinoperabel bzw. als Hochrisikopatient*innen durch das Herzteam beurteilt werden (IIb/CB).OP kann erwogen werden bei asymptomatischen Patient*innen mit erhaltener LV-Funktion, hoher Wahrscheinlichkeit für eine dauerhafte Rekonstruktion, niedrigem OP-Risiko undlinksatrialer Dilatation (≥ 60 ml/m2) und Sinusrhythmus oderpulmonaler Hypertonie unter Belastung (PAP systolisch ≥ 60 mmHg) (IIb/C).
OP-RisikoErster und wichtigster Behandlungsschritt bei der sekundären MI ist eine optimale medikamentöse Herzinsuffizienztherapie, evtl. ergänzt durch eine kardiale Resynchronisationstherapie (CRT).19-20- Wenn trotz optimaler Therapie die Symptome anhalten, sollten die Optionen für eine operative oder katheterinterventionelle Therapie evaluiert werden.3
- Bei sekundärer MI
höherist der Vorteil der Rekonstruktion gegenüber dem Ersatz weniger deutlich als bei primärerwegen:MI.516 - In den vergangenen Jahren gab es aber Fortschritte bei den Rekonstruktionstechniken von Klappe und klappenhaltendem Apparat.16,21
- Bisherige Studien zur kathetergestützten TEER (Transcatheter Edge-to-Edge-Repair) haben widersprüchliche Ergebnisse gezeigt.22-24
häufigerWeitereKomorbiditätenreduzierterStudienLV-Funktion.OP-IndikationsindfürdaherKlappenrekonstruktion/-ersatz gegeben vor allem bei gleichzeitiger Indikation zur operativen MyokardrevaskularisationDa sekundäre MI durch linksventrikuläre Dysfunktion bedingtnotwendig,vor weiteren Therapieschritten zunächst Optimierung der medikamentösen Therapie5,14ggf. ergänztumkardialedieResynchronisationstherapiePatient*innen zu identifizieren,fallsdiedurchamHerzinsuffizienzmeistenindiziertvon dieser Technik profitieren.5,153
Indikationen und bevorzugtes chirurgisches Verfahren werden kontrovers diskutiert.Rekonstruktion meistens verbunden mit Annuloplastie (Implantation eines Klappenrings)Auch alleinige Anuloplastie als Option7Aufgrund der im Vergleich zur primären MI schlechteren OP-Ergebnisse interventionelle Verfahren (aktuell v. a. MitraClip®) bei sekundärer MI eher als AlternativeBei Vorhofflimmern orale Antikoagulation- Operation/Intervention nur empfohlen für Patient*innen mit schwerer MI, die trotz leitliniengerechter medikamentöser Behandlung (plus ggf. CRT) symptomatisch bleiben, Entscheidung durch Herzteam (I/B).
- Klappenchirurgie empfohlen bei Patient*innen mit
hochgradigerIndikationMIzur koronaren Bypass-Operation oder zu einer anderen Herzchirurgie (I/B). - Bei symptomatischen Patient*innen,
LVEFdie> 30 % und Indikationnicht füraortokoronareeineBypassoperationOperation geeignet sind, sollte eine PCI (Iund/Coder TAVI) Operationsolltemit anschließender kathetergestützter Mitralklappenintervention (bei anhaltend schwerer MI) erwogen werdenbei Patient*innen mit mittelgradiger MI, LVEF > 30 % und Indikation für aortokoronare Bypassoperation(IIa/C).OperationEinesollltekathetergestütze Mitralklappenintervention sollte bei ausgewählten symptomatischen Patient*innen erwogen werden, die nicht zur Operation geeignet sind und die Kriterien für einen potenziell erfolgreichen Eingriff erfüllen (IIb/C).- Klappenchirurgie kann bei symptomatischen Patient*innen
mit hochgradiger MI, LVEF < 30 %, Option für Myokardrevaskularisation bei myokardialem Viabilitätsnachweis (IIa/C). Operation kannerwogen werdenbei Patient*innen mit hochgradiger MI,LVEFdie>durch30das%,HerzteamgeringeralsKomorbidität und bestehender Symptomatik trotz Ausschöpfung der medikamentösen Therapie (einschl. biventrikulärer Stimulation, sofern indiziert) und fehlender Indikation füfüroperativeeineRevaskularisationOperation(IIb/C).Interventiongeeignetkann erwogenbeurteilt werdenbei Patient*innen mit hochgradiger MI mit erhöhter Komorbidität bei bestehender Symptomatik trotz Ausschöpfung der medikamentösen Therapie (einschl. biventrikulärer Stimulation)(IIb/C).NachEine Antikoagulation mit Vit-K-Antagonist ist indiziert:3- dauerhaft nach Implantation einer mechanischen Prothese
dauerhafte Antikoagulation mit(INR2,53–3,5)3 Nach3 Monate nach ImplantationvoneinerBioprothesenBioprotheseAntikoagulationoderfürnach3 MonateKlappenrekonstruktion.Nach Rekonstruktion Antikoagulation für 3 Monate
- dauerhaft nach Implantation einer mechanischen Prothese
BeiAntibiotische Prophylaxe empfohlen bei Patient*innen mitmechanischen oder Bioprothesen:25- Klappenprothesen
Patient*innen mit RekonstruktionKlappenrekonstruktion unter Verwendung von prothetischem Materialin den ersten 6 Monaten nach OP.
- Rezidiv der Mitralklappeninsuffizienz
- Progrediente Herzinsuffizienz
- Vorhofflimmern
- Embolische Ereignisse
- Infektiöse Endokarditis
- Zum natürlichen Verlauf vs. OP/Intervention gibt es nur wenige Daten.
beiBei hochgradiger MI kardiale Ereignisrate von ca. 10 %/Jahr54- kardialer Tod
- Herzinsuffizienz
- Vorhofflimmern
prognostischePrognostische Faktoren54- Alter
- Komorbiditäten
- klinische Symptomatik
- Schweregrad der MI
- bereits durchgeführte Behandlung
- Größe und Funktion des linken Ventrikels
- LA-Diameter > 40–50 mm
- pulmonale Hypertonie
- Vorhofflimmern
- erhöhte Herzinsuffizienz-Marker (BNP)
Nach minimalinvasiver OP 5-Jahres-Überlebensrate 82 % (vergleichbar mit Normalbevölkerung)4niedrige Re-Operationsrate nach minimal-invasiver OP (Erfolgsrate 97 %)4
- Bei sekundärer MI
perioperativesist das perioperative Risiko höher und die Langzeitprognose schlechter als bei der primärerren MI3.
Operative/interventionelle Therapie
Leitlinie: OP-Indikationen bzw. Intervention bei primärer MI3
Therapie der sekundären Mitralklappeninsuffizienz
Medikamentöse Therapie
Operative/interventionelle Therapie
Leitlinie: OP undbzw. Intervention bei sekundärer MI3,54
Allgemeine Empfehlung
Patient*innen mit KHK oder anderen behandlungsbedürftigen Herzerkrankungen
Patient*innen ohne KHK oder andere behandlungsbedürftige Herzerkrankung
Weitere Maßnahmen nach OP
Orale Antikoagulation10
Endokarditis-Prophylaxe16
Verlauf, Komplikationen und Prognose
Komplikationen
Verlauf und Prognose
Verlaufskontrolle
- Regelmäßige klinische und echokardiografische Verlaufskontrollen
- Erste ambulante Echokardiografie ca. 3 Monate nach OP
10 - Im weiteren Verlauf einmal jährlich oder bei neuem klinischem Hinweis für Rezidiv
- INR-Kontrollen bei antikoagulierten Patient*innen
Patienteninformationen
Patienteninformationen in Deximed
Gesundheitsinformation.de
Weitere Informationen
- Siehe Artikel Beurteilung der Fahreignung.
Illustrationen
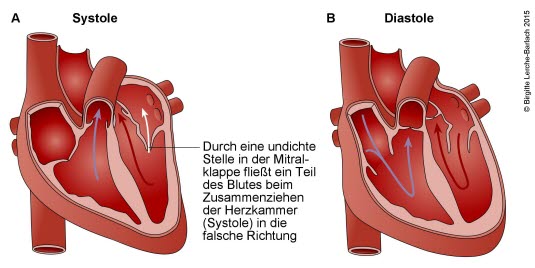
Mitralinsuffizienz
GerHerzgeräusche
Mitralinsuffizienz:
Vorhofflimmern:
Quellen
Leitlinien
- European Society of Cardiology. Guidelines
onfor the management of valvular heart disease(version 2012). Stand 2021. www.escardio.org DeutscheEuropeanGesellschaftSocietyfürofKardiologieCardiology. Guidelines–forHerz-theunddiagnosisKreislaufforschungandundtreatmentDeutscheofGesellschaftacutefürandThorax-chronicHerz-heartund Gefäßchirurgie. Konsensus zur Behandlung der Mitralklappeninsuffizienzfailure. Stand20132021. www.dgkescardio.org- American Society of Echocardiography. Recommendations for Noninvasive Evaluation of Native Valvular Regurgitation. Stand 2017. www.asecho.org
- American Society of Echocardiography and Society of Cardiovascular Anesthesiologists. Guidelines for Performing a Comprehensive Transesophageal Echocardiographic Examination. Stand 2013. www.asecho.org
Literatur
- Iunga B, Baron G, b, Butchart E. A prospective survey of patients with valvular heart disease in Europe: The Euro Heart Survey on Valvular Heart Disease. Eur Heart J 2003; 24: 1231–1243. www.ncbi.nlm.nih.gov
Enriquez-SaranoMauriMV,AkinsBaldusCS,VahanianPfisterAR.MitralEpidemiologieregurgitationund Diagnostik der Mitralklappeninsuffizienz.LancetCardioVasc20092019;37319:138226-139428. doi:10.10161007/S0140s15027-019-1596-z6736(09)60692-9DOI- Vahanian A,
AlfieriBeyersdorfOF,AndreottiPraz F, et al. 2021 ESC/EACTS Guidelinesonfor the management of valvular heart disease(version 2012). Eur Heart J20122022;3343:2451561-2496632. doi:10.1093/eurheartj/ehs109DOI Seeburger J, Katus HA, Pleger ST, et al. Percutaneous and surgical treatments of mitral valve regurgitation. Dtsch Arztebl Int 2011; 108: 816-821. doi:10.3238/arztebl.2011.0816ehab395 DOI- Nickenig G, Mohr F, Kelm M. Konsensus der Deutschen Gesellschaft
füfür Kardiologie – Herz- und Kreislaufforschung – und der Deutschen Gesellschaftfüfür Thorax-, Herz- undGefäGefäßchirurgie zur Behandlung der Mitralklappeninsuffizienz. Kardiologe 2013; 7: 76-90. doi:10.1007/s12181-013-0488-1 DOI - Hayek E, Gring CN, Griffin BP. Mitral valve prolapse. Lancet 2005; 365: 507-18. PubMed
- Presch A, Xhepa E. Neue Therapieoptionen der chronischen Mitralklappeninsuffizienz. CardioVasc 2022; 22: 38-42. doi:10.1007/s15027-022-3654-1 DOI
- Pedrazzini G, Faletra F, Vassalli G. Mitral regurgitation. Swiss Med Wkly 2010; 140: 36-43.
smwpubmed.chncbi.nlm.nih.gov ZoghbiFehske W,AdamsDuQuocDB,BonowFischerRS, et al.Recommendations for Noninvasive Evaluation of Native Valvular RegurgitationMitralklappeninsuffizienz.JCardioVascAm Soc Echocardiogr 20172016;3016:30330-37135. doi:10.10161007/js15027-016-0747-8 DOI- Körber M, Rudolph V.
echoMitralklappeninsuffizienz.2017Kardiologe 2018; 12: 285–294.01doi:10.0071007/s12181-018-0259-0 DOI - Carrel T, Kammermann A, Huber C. Behandlung von Erkrankungen der Mitralklappe. Swiss Med Forum 2016; 16: 114-120. doi:10.4414/smf.2016.02538 DOI
- Hahn R, MD, Abraham T, Adams M, et al. Guidelines for Performing a Comprehensive Transesophageal Echocardiographic Examination: Recommendations from the American Society of Echocardiography and the Society of Cardiovascular Anesthesiologists. J Am Soc Echocardiogr 2013; 26: 921-64. doi:10.1016/j.echo.2013.07.009 DOI
GeißlerZoghbiHW,SchlensakAdamsCD,SüdkampBonowMR, et al.HerzklappenchirurgieRecommendationsheutefor Noninvasive Evaluation of Native Valvular Regurgitation. J Am Soc Echocardiogr 2017; 30: 303-371. doi:10.1016/j.echo.2017.01.007 DOI- von Knobelsdorff F. Schweregradbestimmung der Mitralklappeninsuffizienz: Unterschied zwischen Echokardiographie und kardialer MRT. Kardiologe 2019; 13: 252-255. doi:10.1007/s12181-019-0333-2 DOI
- Pfannmüller B, Borger M. Mitralklappeninsuffizienz: Warum und wann operiert werden sollte. Dtsch Arztebl
Int 20092018;106115:2244-2348. doi:10.3238/arzteblPersKardio.20092018.022403.30.01 DOI - Diegeler A. Minimal-invasive Mitralklappenchirurgie - Ziel ist die anatomisch gerechte Reparatur. Dtsch Arztebl 2014; 111: 20-23. www.aerzteblatt.de
BoekstegersSilaschiPM,HausleiterTreedeJ, Baldus SH.InterventionelleModerneBehandlungoperative Therapie der Mitralklappeninsuffizienzmit dem MitraClip®-Verfahren.KardiologeCardioVasc20132019;719:9129-10432. doi:10.1007/s12181s15027-013019-04921597-5y DOISuriSchäferRA,VanoverscheldeReichenspurnerJH,GrigioniLubosFE, et al.AssociationInterventionellerBetween Early Surgical Intervention vs Watchful Waiting and Outcomes for Mitral Regurgitation Due to Flail Mitral Valve LeafletsMitralklappenersatz.JAMAZ2013Herz- Thorax- Gefäßchir 2022;31036:60970-61676. doi:10.10011007/jama.2013.8643s00398-022-00490-1 DOIPonikowskiAndreasPM,VoorsMach M, Bartunek A, Anker S, et al.2016Interventioneller Mitralklappenersatz. Med Klin Intensivmed Notfmed 2022; 117: 187-190. doi:10.1007/s00063-022-00907-7 DOI- McDonagh T, Metra M, Adamo M, et al. 2021 ESC Guidelines for the diagnosis and treatment of acute and chronic heart failure. Eur Heart J 2021;
3742:2129–22003599-3726. doi:10.1093/eurheartj/ehw128ehab368 DOI BrignoleGlikson M,AuricchioNielsenAJ,Baron-EsquiviasKronborgGM, et al.20132021 ESC Guidelines on cardiac pacing and cardiac resynchronization therapy. Eur Heart J20132021;00: 1-94. doi:10.1093/eurheartj/ehab364 DOI- Müller L. Chirurgie bei funktioneller Mitralklappeninsuffizienz. Z Herz- Thorax- Gefäßchir 2020; 34:
22812-2329.PubMed Naber C, Al-Nawas B, Baumgartner H, et al. Prophylaxe der infektiösen Endokarditis. Positionspapier der Deutschen Gesellschaft für Kardiologie. Kardiologe 2007; 1: 243-2509. doi:10.1007/s12181s00398-007019-003700353-x2 DOI- Obadia J, Messika-Zeitoun D, Leurent G, et al. Percutaneous Repair or Medical Treatment for Secondary Mitral Regurgitation. N Engl J Med 2018; 379: 2297-2306. doi:10.1056/NEJMoa1805374 DOI
- Stone G, Lindenfeld J, Abraham W, et al. Transcatheter Mitral-Valve Repair in Patients with Heart Failure. N Engl J Med 2018; 379: 2307-2318. doi:10.1056/NEJMoa1806640 DOI
- von Bardeleben R, Hobohm L, Kreidel F, et al. Incidence and in-hospital safety outcomes of patients undergoing percutaneous mitral valve edge-to-edge repair using MitraClip: five-year German national patient sample including 13,575 implants. Eurointervention 2019; 14: 1725-1732. doi:10.4244/EIJ-D-18-00961 DOI
- Habib G, Lancellotti P, Antunes M, et al. 2015 ESC Guidelines for the management of infective endocarditis. Eur Heart J 2015; 36: 3075–3123. doi:10.1093/eurheartj/ehv319 DOI
Autor*innen
Thomas M. Heim, Dr. med., Wissenschaftsjournalist, Freiburg- Michael Handke, Prof. Dr. med., Facharzt für Innere Medizin, Kardiologie und Intensivmedizin, Freiburg i. Br.
- Thomas M. Heim, Dr. med., Wissenschaftsjournalist, Freiburg
- Die ursprüngliche Version dieses Artikels basiert auf einem entsprechenden Artikel im norwegischen hausärztlichen Online-Handbuch Norsk Elektronisk Legehåndbok (NEL, https://legehandboka.no/).