Allgemeine Informationen
Definition
- Das Karpaltunnelsyndrom (KTS) ist das häufigste Engpass-Syndrom, bei dem es durch Kompression des Nervus medianus bei seinem Durchtritt durch den Karpaltunnel an der Handwurzel zu Beschwerden kommt.1-7
- Verschiedene Risikofaktoren und Tätigkeiten sind mit einem erhöhten Risiko für das KTS assoziiert.1,7-9
- Die meist langsam progrediente Symptomatik umfasst Schmerzen, Missempfindungen (Parästhesien) und Taubheit (Hypästhesie) im Versorgungsgebiet des N. medianus sowie in fortgeschrittenen Stadien Lähmungen (Paresen) und Atrophie der versorgten Muskulatur.1,3-7
- zu Beginn häufig nur intermittierende und/oder nächtliche Beschwerden (Brachialgia paraesthetica nocturna)
Häufigkeit
- Das Karpaltunnelsyndrom ist die häufigste periphere Nervenschädigung und das häufigste Nervenkompressionssyndrom.1-2,7
- Die Inzidenz liegt bei 3–4 Fällen pro 1000 Einw. pro Jahr.1,5,7
- Die Prävalenz wird mit 3,7–4,9 % der Bevölkerung angegeben.1,3-5,7
- Das Erkrankungsalter liegt üblicherweise über 30 Jahre und die Häufigkeit nimmt mit steigendem Alter zu.1,7-8
- Häufigkeitsgipfel im Alter zwischen 40 und 60 Jahren5
- Frauen sind 3- bis 4-mal so häufig betroffen wie Männer.1,3,6-8
- In Deutschland werden jährlich etwa 300.000 operative Eingriffe für das KTS durchgeführt (zu 90 % ambulant).5
Ätiologie und Pathogenese
- Bei den Nervenkompressionssyndromen kommt es durch chronische Druckschädigung eines peripheren Nervens in einer anatomischen Engstelle zu Missempfindungen sowie sensiblen oder motorischen Ausfallerscheinigungen.5
- Ätiologie des Karpaltunnelsyndroms
- Die meisten Fälle werden als idiopathisch gewertet.3,7
- In einigen Fällen wurde eine familiäre Häufung beobachtet.1,3,5
- Rolle der genetischen Komponente in der Entstehung noch nicht geklärt
- sekundäre Manifestation im Rahmen anderer Erkrankungen1,3,5
- raumfordernde Läsionen: Handwurzelluxation, Radiusfraktur mit Kallusbildung, Arthrose mit Osteophyten, Tumoren, angeborene Fehlbildungen
- metabolische Ursachen: Hypothyreose, Diabetes mellitus, Schwangerschaft, Übergewicht, Niereninsuffizienz
- entzündliche Ursachen: rheumatoide Arthritis, Tendovaginitis, Gicht
- Pathogenese der Schädigung des N. medianus1,3,7
- Kompression des N. medianus bei seinem Durchtritt durch den Karpaltunnel (Canalis carpi), in dem ein erhöhter Druck herrscht.
- Ischämie des Nervs (v. a. Epineurium) infolge einer Kompression der Venolen, später auch der Arteriolen
- Bei intermittierender Ischämie kommt es zu keiner dauerhaften Schädigung mit nur vorübergehenden Symptomen.
- Folge der anhaltenden Ischämie sind Nervenfaserschädigungen (axonaler Verlust), ein intraneurales Ödem sowie Vernarbung.
- Zudem kommt es durch Kompression früh zu einem Verlust der Myelinscheide (Demyelinisierung).
- teils symptomlos, daher mögliche Erklärung für bereits auffällige Nervenleitgeschwindigkeit in der Diagnostik ohne entsprechende Symptomatik7
- Sensible Nervenfasern sind von einer Schädigung durch Kompression eher betroffen als motorische Nervenfasern.4
- Gefühlsstörungen gehen motorischen Ausfällen im Krankheitsverlauf voraus.
- Nächtliche Symptomzunahme (Brachialgia paraesthetica nocturna) vermutlich durch ein Abknicken des Handgelenks im Schlaf1
- Das KTS tritt in bis zu 73 % der Fälle beidseitig (jedoch nicht zwingend gleichzeitig) auf.3
Anatomische Verhältnisse
- Karpaltunnel
- Der Karpaltunnel ist ein anatomischer Raum, der dorsal von den Handwurzelknochen und ventral vom Karpalband (Retinaculum flexorum) begrenzt wird.
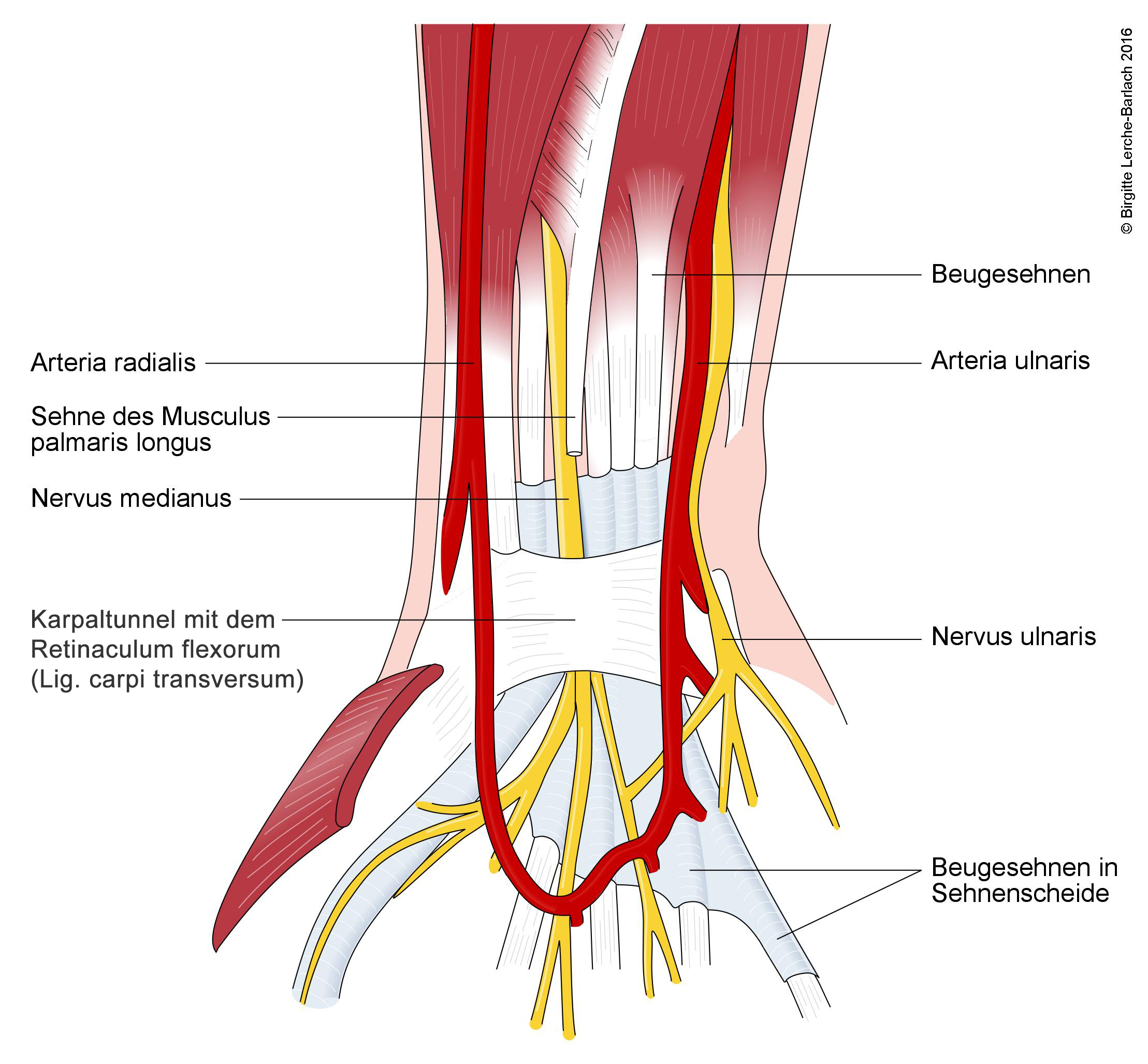 Karpaltunnel
Karpaltunnel - Durch ihn verlaufen der N. medianus und die Sehnen der Beugemuskulatur der Hand.
- Der Karpaltunnel ist ein anatomischer Raum, der dorsal von den Handwurzelknochen und ventral vom Karpalband (Retinaculum flexorum) begrenzt wird.
- Versorgungsgebiet des distalen N. medianus
- sensible Innervation
- Palmarseite der Finger I–III und radialseitig des Fingers IV (Daumen bis Ringfinger)
- radialseitige Handinnenfläche
- Das Handgelenk wird radialseitig vom R. palmaris des N. medianus, der schon vor dem Karpaltunnel abgeht, sensibel versorgt.
- motorische Innervation
- Thenarmuskulatur
- M. opponens pollicis
- M. abductor pollicis brevis
- M. flexor pollicis brevis
- Mittelhandmuskulatur (Mm. lumbricales der ersten 2 Finger)
- Thenarmuskulatur
- sensible Innervation
Prädisponierende Faktoren
- Hohe Assoziation zu Traumata im Bereich des Handgelenks
- in < 10 % der Fälle vorangehend, v. a. distale Radiusfrakturen1
- Körperliche und berufliche Tätigkeiten mit erhöhtem Risiko1,4,7-9
- KTS eine der häufigsten anerkannten Berufskrankheiten in Europa9
- Inzidenz bei körperlich Arbeitenden um das 3- bis 7-Fache erhöht1
- Repetitive Beuge- und Streckbewegungen der Hände, Vibration bzw. Hand-Arm-Schwingungen (z. B. Presslufthammer, Kettensäge) sowie ein erhöhter Kraftaufwand der Hände erhöhen das Risiko.5,7-9
- Beispiele für Tätigkeiten mit Gefährdung:1,5,8-9
- Fließbandarbeit, Fleischverpackung und Geflügelverarbeitung
- Gartenarbeit, Forstarbeit und Landwirtschaft
- professionelle Musik
- Fabrik- und Baustellenarbeit.
- kein Nachweis einer Risikoerhöhung bei Tätigkeiten am Computer1,5,9
- Risikofaktoren für das Karpaltunnelsyndrom1,3,7-8,10-11
- Schwangerschaft und Stillzeit
- rheumatoide Arthritis
- Ursache vermutlich Verengung des Karpaltunnels durch Verdickung der Sehnenscheiden und Gelenkkapsel7
- Übergewicht und Gewichtszunahme
- Handgelenksfrakturen
- distale Tendovaginitis und Tendinopathien der oberen Extremität
- Tendovaginosis stenosans (schnellender Finger)
- Perimenopause
- postmenopausale Östrogentherapie
- multiples Myelom
- Amyloidose
- Diabetes mellitus
- längerfristige Kortikosteroidbehandlung
- Hypothyreose
- Akromegalie
- Dialysepflichtigkeit
- Risiko von 80–90 % bei langfristiger Dialyse, möglicherweise aufgrund einer Amyloid-Ablagerung an Sehnen im Karpaltunnel7
- genetische Prädisposition
- psychosoziale Faktoren
- Schwangerschaft und Stillzeit
ICPC-2
- N81 Verletzung Nervensystem, andere
ICD-10
- G56 Mononeuropathien der oberen Extremität
- G56.0 Karpaltunnel-Syndrom
- G56.1 Sonstige Läsionen des N. medianus
Diagnostik
Diagnostische Kriterien
- Die Diagnosestellung beruht auf:
- typischer Anamnese1,5
- „Einschlafen“ der Hände, Taubheitsgefühl, Kribbeln und Schmerzen in der Handinnenfläche und den radialseitigen Fingern, später Feinmotorikstörung und Thenaratrophie
- nächtliches Auftreten oder Zunahme der Beschwerden
- klinischer Untersuchung1,4-6
- im Frühstadium oft unauffällig
- sensible oder motorische Defizite
- Funktionstests: Hoffman-Tinel-Zeichen, Flaschenzeichen, Phalen-Zeichen
- elektrophysiologischer Diagnostik1,5,8,12
- sensible und motorische Neurographie des N. medianus
- typischer Anamnese1,5
- Die Diagnosestellung wird oft erschwert durch uncharakteristische Symptome oder Beschwerden außerhalb der typischen Lokalisation.4,6
Differenzialdiagnosen
- Läsion des N. ulnaris7
- Läsion des (unteren) Plexus brachialis1,7
- Thoracic-outlet-Syndrom1
- Periphere Neuropathien1,7
- Zervikale Radikulopathie (der Wurzeln C6 oder C7)1,5,7
- Erkrankungen des Rückenmarks (z. B. transverse Myelitis)
- Ringbandstenose des Daumens (Tendovaginitis de Quervain)4
- Schlaganfall7
- Multiple Sklerose7
- Amyotrophe Lateralsklerose (Motoneuronerkrankung)7
- Raynaud-Syndrom4-5
- Polymyalgia rheumatica
- Hyperventilationssyndrom
- Kompartmentsyndrom des Unterarms
Weitere Läsionsorte des N. medianus1,7,10
- Läsion am Oberarm10
- Ursache z. B. Humerusfraktur, Drucklähmung während des Schlafs („Paralysie des Amants“)
- klinisch motorische Defizite der Pronation und Opposition von Daumen und kleinem Finger sowie „Schwurhand“ beim Versuch eines Faustschluss
- Läsion im Bereich der Ellenbeuge10,13
- Ursachen z. B. Frakturen, iatrogen (Venenpunktion)
- klinisch ähnlich einem Ausfall am Oberarm
- Pronator-Teres-Syndrom10,13-14
- Kompression durch Lacertus fibrosus unter dem Musculus pronator teres im Unterarm
- Ursache z. B. exzessive Pro-/Supinationsbewegungen (Schraubendrehen)
- klinisch ähnliche Symptomatik wie das KTS, jedoch häufig Druckschmerz am M. pronator teres und Aggravation durch Pronation und Supination
- Hoffmann-Tinel- und Phalen-Zeichen am Handgelenk negativ
- Läsion des N. interosseus anterior am Unterarm10,13
- Ursache z. B. Fraktur, Plexusneuritis, auch spontan
- klinisch rein motorische Defizite der tiefen Beuger der Digiti I und II sowie des M. pronator quadratus (Pronation des Handgelenks)
- Läsion im Bereich der Handinnenfläche10,13
- Ursache oft Mitbeteiligung bei Druckschädigung des N. ulnaris im Rahmen einer „Radfahrerlähmung“
- klinisch Thenaratrophie und ggf. sensible Ausfälle
Anamnese
Symptomatik
- Der Verlauf des Karpaltunnelsyndroms ist variabel.1
- oft sporadischer Beginn, langsame Progredienz, Verschlechterung oft nach Beanspruchung der Hände, selten akute Verläufe
- Frühsymptome
-
- klassisches Erstsymptom und sehr charakteristisch für das KTS5
- Besserung der Beschwerden durch Ausschütteln der Hände
- Gefühlsstörungen im Innervationsgebiet des N. medianus
- Kribbeln (Parästhesien), elektrisierende, z. T. anhaltende Missempfindungen (Dysästhesien), Schmerzen, Taubheit (Hypästhesie)1,4-6,8
- Lokalisation: Handinnenfläche, vorwiegend radiale Finger (DI–DIII), jedoch auch darüber hinausgehende palmarseitige Symptome6-7
- Teilweise berichten Betroffene über eine Taubheit der gesamten Hand.7
- zunächst vermehrtes Auftreten in der Nacht, anschließend auch tagsüber5-6
- im Verlauf zunehmender Verlust der Geschicklichkeit der Hand (z. B. Fallenlassen von Gegenständen)1,7
- Beeinträchtigung der Feinmotorik durch den Sensibilitätsverlust in den Fingerspitzen (Stereoästhesie)1
- In schweren Fällen Schmerzausstrahlung über den Unter- und Oberarm bis zur Schulter möglich6
- Kraftminderung und Atrophie der Thenarmuskulatur im Spätstadium der Erkrankung1,5-6,10
- motorische Einschränkungen funktionell wenig relevant10
- Modifizierende Faktoren
- Häufig beidseitige Symptomatik3,5,17
- Gefahr der Fehldeutung als HWS-Syndrom oder Polyneuropathie5
- macht meist einseitige Erkrankungen (z. B. Schlaganfall) unwahrscheinlich7
Risikofaktoren1,3,7-11
- Trauma und Frakturen
- Schwangerschaft
- Perimenopause
- Medikamentenanamnese (Kortikosteroide, Hormontherapie)
- Metabolische oder rheumatologische Erkrankungen
- Familienanamnese
- Berufliche oder sonstige manuelle Tätigkeiten (belastungsinduziertes KTS)
Klinische Untersuchung
- Untersuchung der oberen Extremitäten, des Nackens und der Schultern
- insbesondere zum Ausschluss anderweitiger Ursachen4
- Allgemeine körperliche Untersuchung bei vermuteter Grunderkrankung (z. B. rheumatoide Arthritis)
Untersuchung der Hand
- Im Frühstadium der Erkrankung häufig unauffälliger Untersuchungsbefund der Hände1,4
- Inspektion und Palpation im Seitenvergleich
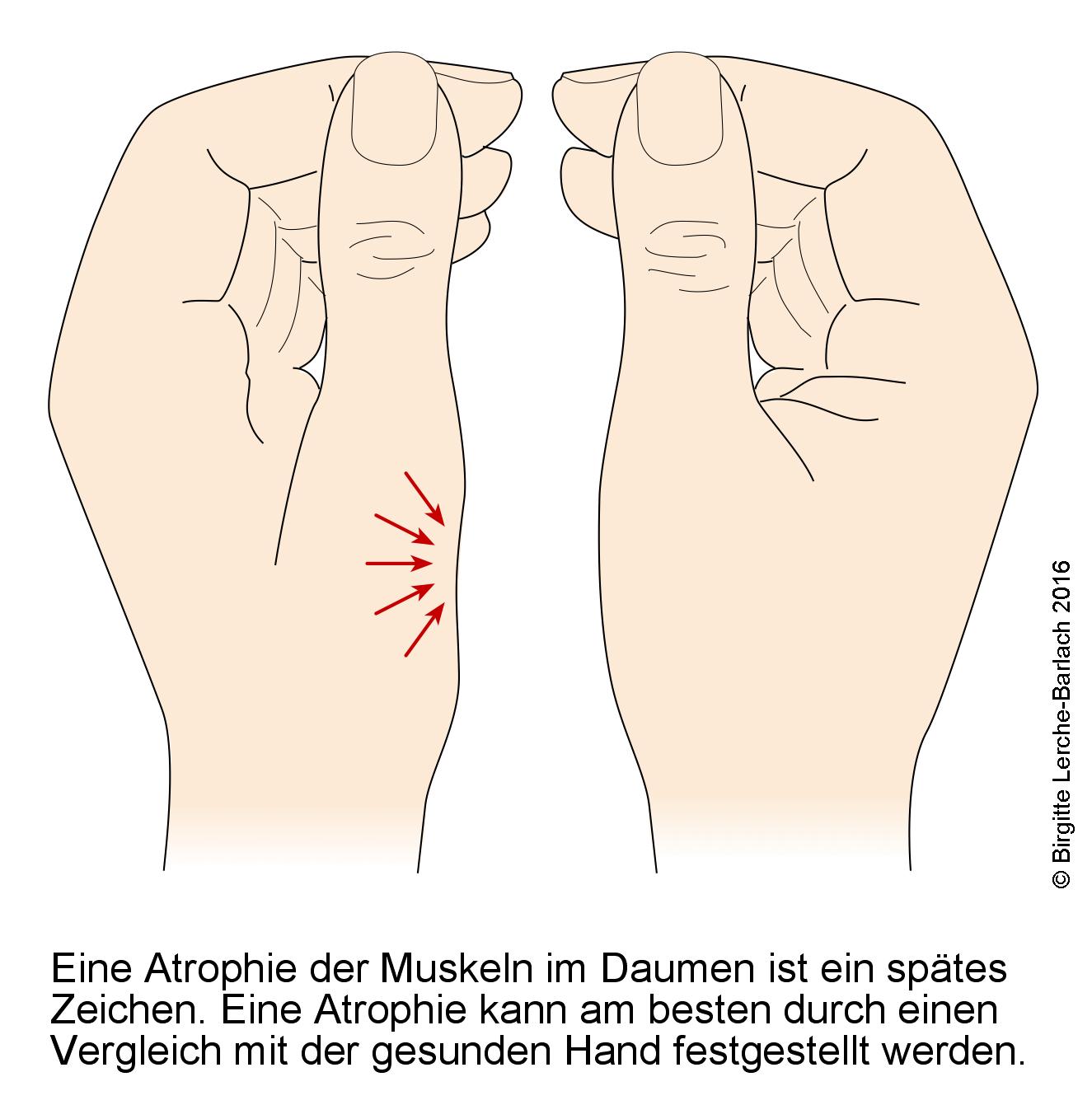 Muskelatrophie der Thenarmuskulatur
Muskelatrophie der Thenarmuskulatur- Muskelatrophie der radialseitigen Anteile des Daumenballens (Thenar) im Spätstadium
- trophische Störungen (Haut- und Nagelveränderungen) oder verminderte Schweißsekretion bei vegetativer Nervenschädigung (selten)1
- Prüfung der Sensibilität
- herabgesetzte Sensibilität (Prüfung z. B. mit Wattebausch) im Versorgungsgebiet des N. medianus (Handinnenfläche vom Daumen bis zum Ringfinger)1,5-7,15
- oft über das Versorgungsgebiet hinausgehende Sensibilitätsstörungen („atypisches KTS”)4
- Zwei-Punkte-Diskrimination6
- Druckwahrnehmung (z. B. mittels Monofilament)6
- Stereoästhesie (z. B. Erkennen durch Ertasten von Objekten, wie einer Münze)1
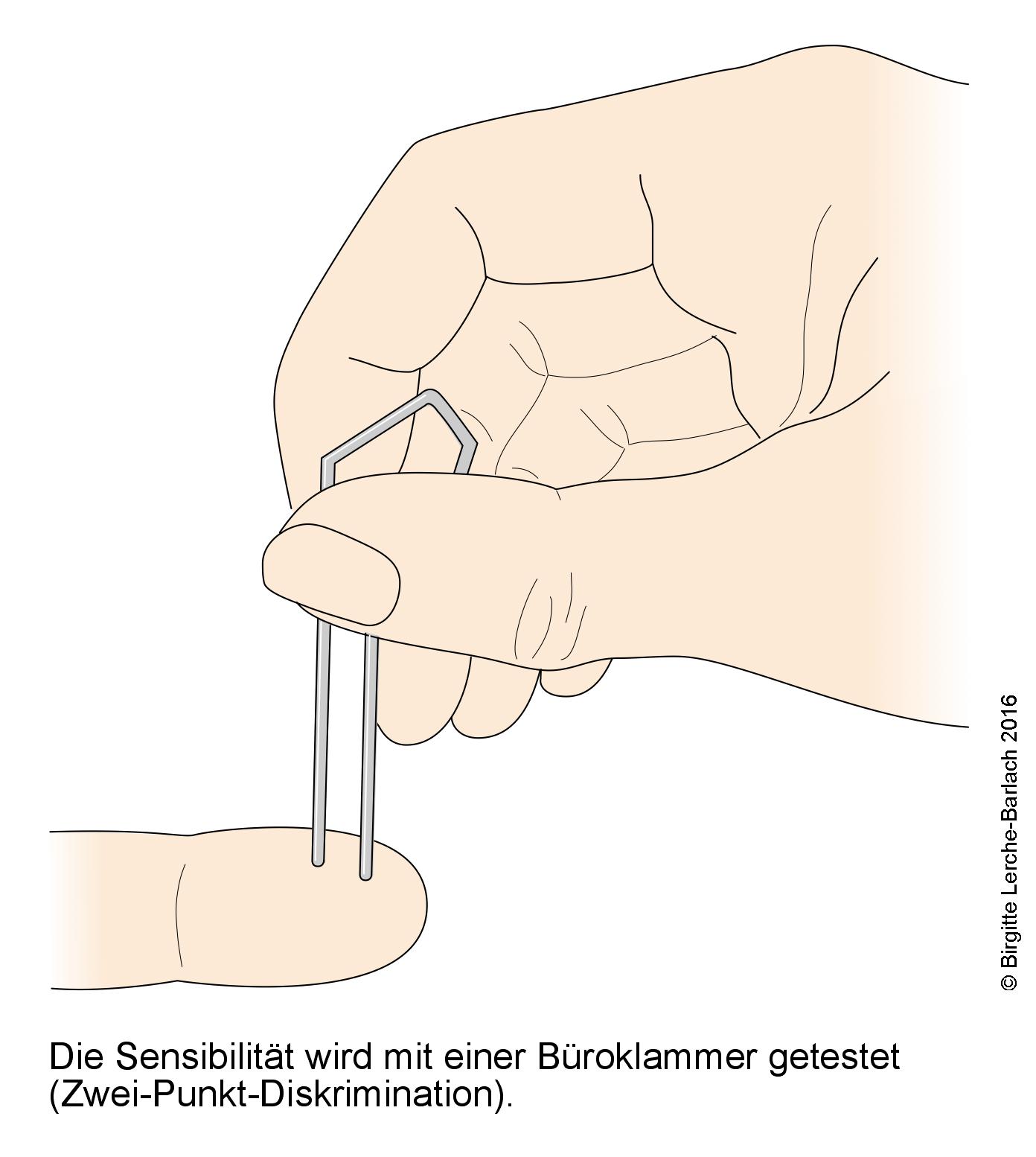 Zwei-Punkt-Diskrimination
Zwei-Punkt-Diskrimination
- herabgesetzte Sensibilität (Prüfung z. B. mit Wattebausch) im Versorgungsgebiet des N. medianus (Handinnenfläche vom Daumen bis zum Ringfinger)1,5-7,15
- Prüfung der Motorik
- Unauffällige Muskeleigenreflexe beim Karpaltunnelsyndrom7
- Häufige Begleiterkrankungen
- Tendovaginosis stenosans (schnellender Finger) in 16–43 % der Fälle1
- KTS in etwa 10 % Erstmanifestation einer chronischen Polyarthritis1
- Thoracic-outlet-Syndrom18
Provokationstests
- Fakultative Tests mit untergeordnetem diagnostischem Wert1,5,7,10
- Hoffmann-Tinel-Zeichen
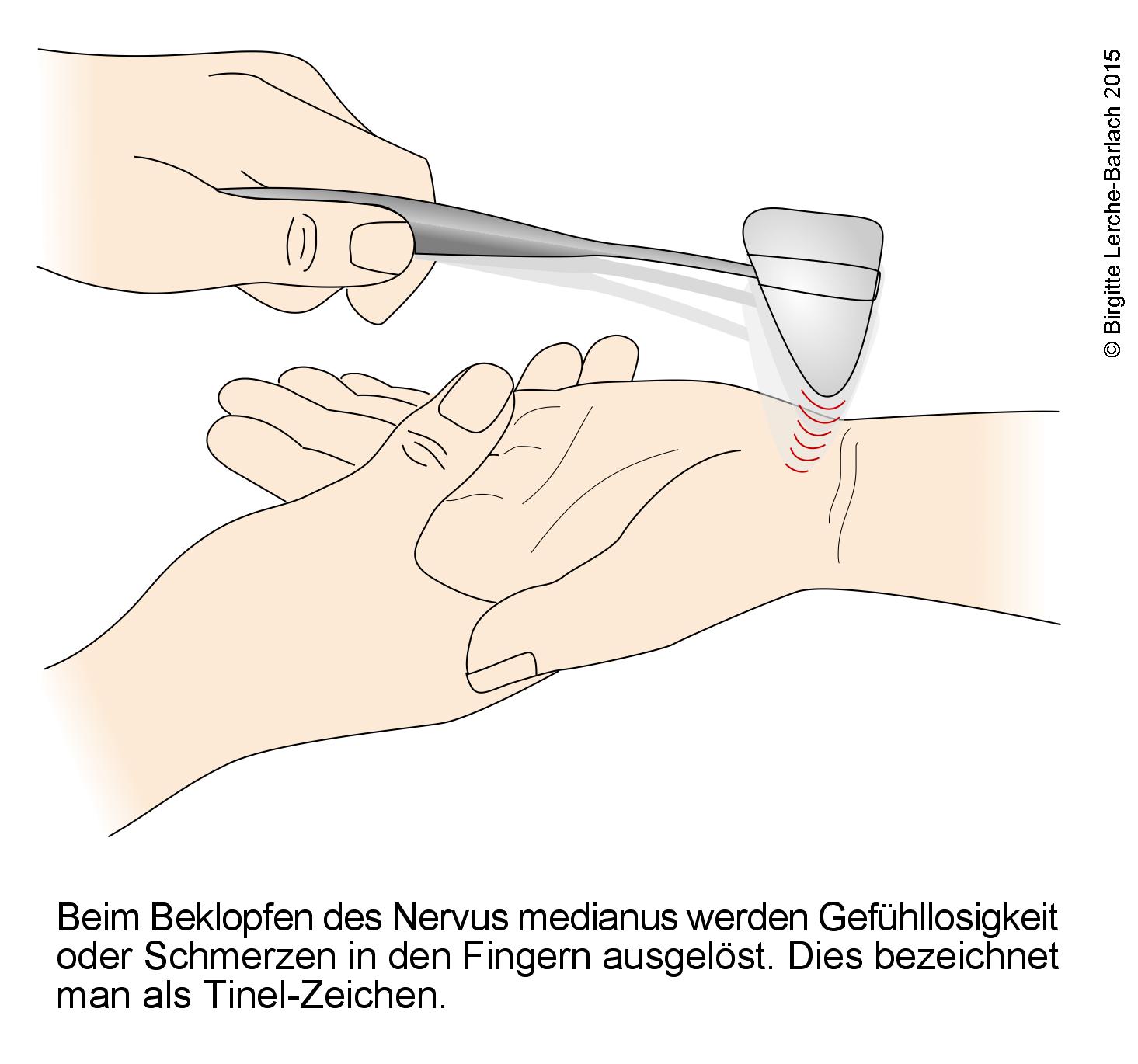 Hoffmann-Tinel-Zeichen
Hoffmann-Tinel-Zeichen- Sensitivität von 38–100 % und Spezifität von 55–100 %6
- Beklopfen des Handgelenks über dem Karpaltunnel3-4
- Bei positivem Zeichen elektrisierende Missempfindungen entlang des Verlaufs des N. medianus bis in die Fingerspitzen4,10
- Allgemeines Zeichen für Nervenschädigungen, das auch bei anderweitigen peripheren Nervenläsionen genutzt wird.
-
Phalen-Zeichen
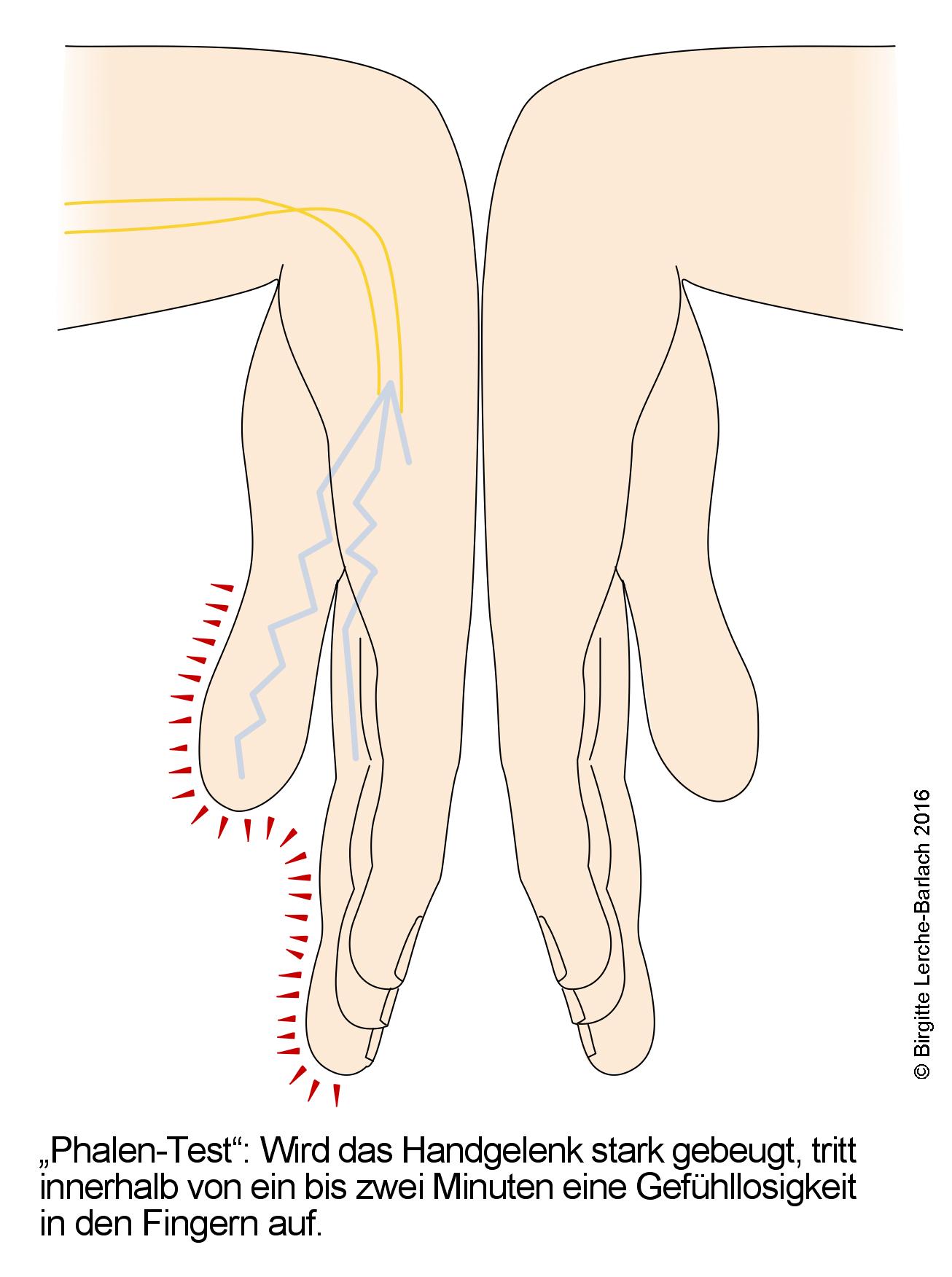 Phalen-Test
Phalen-Test
Diagnostik bei Spezialist*innen
Elektroneurografie (ENG)
- Elektrophysiologische apparative Untersuchung zur Bestimmung der sensiblen und motorischen Nervenleitgeschwindigkeiten (NLG) und Amplituden eines peripheren Nervs1,8,13,19
- Sensible und motorische Neurografie des N. medianus mit typischen Auffälligkeiten:
- Sensible und motorische Neurografie des N. ulnaris unauffällig beim KTS10
- Ausnahmen: gleichzeitige Ulnarisläsion oder Polyneuropathie
- Sensitivität von 56–89 % und Spezifität von 94–99 % für die Diagnose des KTS3-4
Weitere Diagnostik
- Nadel-Elektromyografie (EMG)
- Ultraschall (hochauflösende Neurosonografie)
- MRT des Handgelenks
Indikationen zur Überweisung
- Überweisung an ambulante Neurolog*innen bei:
- intermittierenden Beschwerden, die länger als 4–6 Wochen anhalten.14
- anhaltendem Sensibilitätsverlust oder verminderter Kraft.
Therapie
Therapieziele
- Symptomatik (Schmerz, Sensibilität, Motorik) verbessern.
- Funktionelle Einschränkungen der Hand verbessern.
- Irreversible Schädigung (z. B. Muskelatrophie) verhindern.
- Arbeitsunfähigkeit vermeiden.
Allgemeines zur Therapie
- Therapeutisches Vorgehen abhängig vom Schweregrad des KTS4,7
- Grundsätzliche Entscheidung zwischen konservativer und operativer Therapie
- Metaanalysen sprechen für eine generelle Überlegenheit der operativen Therapie hinsichtlich Beschwerdefreiheit, auch bei längerem Bestehen und Komorbiditäten sowie in hohem Alter.1
- Kriterien, die für eine konservativen Therapie sprechen:1
- Frühstadium der Erkrankung (Brachialgia paraesthetica nocturna)
- leichte bis mittelschwere Symptomatik
- junge Patient*innen
- Schwangere
- Patient*innen mit behandelbarer Grunderkrankung
- Assoziation mit änderbarer manueller Tätigkeit (z. B. Beruf).
- Kriterien, die für eine operative Therapie sprechen:1
- ausbleibender Behandlungserfolg bezüglich Schmerz, Sensibilität oder Motorik unter konservativer Therapie nach 8 Wochen
- funktionelle Einschränkung der Hand durch sensible oder motorische Ausfälle (z. B. manuelle Ungeschicklichkeit)
- akute und rasch progrediente Verläufe (seltene, absolute OP-Indikation).
Konservative Therapie
- Manuelle Schonung mit Entlastung des Handgelenks1-2,7,11
- insbesondere Vermeidung auslösender Tätigkeiten (z. B. im Beruf)
- Schienung des Handgelenks in der Nacht1,20-22
- Handgelenk in neutraler Position (0 Grad) oder seltener 20-Grad-Extension1,3,7
- abhängig vom Schweregrad über 4 Wochen bis 3 Monate7,23
- eingeschränkte Akzeptanz aufgrund der Beeinträchtigung des Schlafkomforts1
- Wirksamkeit nach 12 Monate gegenüber Schonung, jedoch bei ausgeprägter Symptomatik der Operation unterlegen1,22
- Häufige Behandlung bei Schwangeren, da sich die Symptome meist postpartal zurückbilden.7
- Lokale Injektion von Kortikosteroiden in den Karpaltunnel1,6,24
- Injektion von 15 mg Methylprednisolon
- Wirksamkeit mit zeitlicher Begrenzung
- Systemische Kortikosteroide1,27
- Maßnahmen zur Gewichtsreduktion bei Übergewicht11
Therapien ohne eindeutigen Wirksamkeitsnachweis
- Nichtsteroidale Antirheumatika (NSAR)
- Diuretika
- keine nachgewiesene Wirkung, jedoch ggf. bei starker Flüssigkeitseinlagerung sinnvoll (z. B. Schwangerschaft)1
- Lasertherapie mit niedrig intensivem Rotlichtlaser
- Laser-Akkupunktur, Magnettherapie, Ultraschall, Physiotherapie, Übungen, Chiropraxie und Vitamin B61,3,8,20,29-30
- Akupunktur und Elektroakupunktur mit fraglich symptomminderndem Effekt, jedoch sehr niedrigem Qualitätsniveau der vorliegenden Studien29
Operative Therapie
- Ziel der Operation: vollständige Spaltung des Retinaculum flexorum1,6
- Öffnung des Karpaltunnels und Dekompression des N. medianus
- Schonung der Nn. medianus und ulnaris und ihrer Äste
- Zwei operative Verfahren mit vergleichbaren klinischen Operationsergebnissen1,6,8,31-32
- Durchführung der Operation meist ambulant1
- Komplikationen bei beiden Verfahren in der Größenordnung von 1 %1
- Ggf. operative Mitbehandlung von Begleiterkrankungen
- z. B. Ringbandspaltung bei Tendovaginosis stenosans
Verlauf, Komplikationen und Prognose
Verlauf
Anerkennung als Berufskrankheit
- Innerhalb von Europa liegt das Karpaltunnelsyndrom unter den anerkannten Berufskrankheiten hinsichtlich der Häufigkeit auf Rang 6.9
- Tritt ein Karpaltunnelsyndrom im Zusammenhang mit der beruflichen Tätigkeit auf (repetitive manuelle Tätigkeiten mit Beugung und Streckung der Handgelenke, erhöhter Kraftaufwand der Hände oder Hand-Arm-Schwingungen), kann dieses als Berufskrankheit anerkannt werden.33
- Zuständig hierfür sind die gesetzlichen Unfallversicherungsträger.
- Der Verdacht auf eine Berufskrankheit muss dort gemeldet werden (Meldebogen34).
- Es wird eine ausführliche Arbeits- und Gefährdungsanamnese erhoben und ein Gutachten entscheidet über die Anerkennung als Berufskrankheit.
- Dann können bestimmte Maßnahmen auf Kosten der GUV durchgeführt werden:
- geeignete Schutzvorrichtungen
- spezielle therapeutische Maßnahmen
- Einstellung der gefährdenden Tätigkeit
- Minderung der Erwerbsfähigkeit bis zur Zahlung einer Rente.35
- Manchmal muss die Tätigkeit erst vollständig aufgegeben werden, damit die Anerkennung als Berufskrankheit erfolgen kann.
Komplikationen
- Irreversible Schädigung des N. medianus mit dauerhafter einschränkender Symptomatik1
- Funktionsstörung der Hand1,6
- Komplikationen der Operation
- iatrogene Verletzung von Nerven (N. medianus, N. ulnaris und deren Äste), Arterien oder Sehnen (< 0,5 % der Eingriffe)6
- Ausbildung eines schmerzhaften Neuroms im Narbenbereich bei Durchtrennung eines Asts des R. palmaris n. mediani1
- Narbenschmerzen oder -empfindlichkeit6
- komplexes regionales Schmerzsyndrom (CRPS)6
- Persistenz der Beschwerden bei inkompletter Spaltung des Retinaculum flexorum4,6
- Rezidive nach anfänglicher Beschwerdefreiheit
- Rezidive treten in < 5 % der Fälle auf7
Prognose
- Spontane Remissionen bei bis zu 1/3 der Patient*innen (insbesondere bei jungen Frauen)7,11
- bei Schwangeren postpartal meist Remission innerhalb von Wochen7
- Gute Prognose bei rechtzeitiger Behandlung
- Behandlungseffekt nach konservativer Therapie
- Behandlungseffekt nach Operation1
Patienteninformationen
Patienteninformationen in Deximed
Weitere Informationen
- Deutsche Gesellschaften für Handchirurgie, Neurochirurgie, Neurologie und Orthopädie: Patienteninformation Karpaltunnelsyndrom (abgelaufen)
Illustrationen

Anatomie des N. medianus beim Durchtritt durch den Karpaltunnel
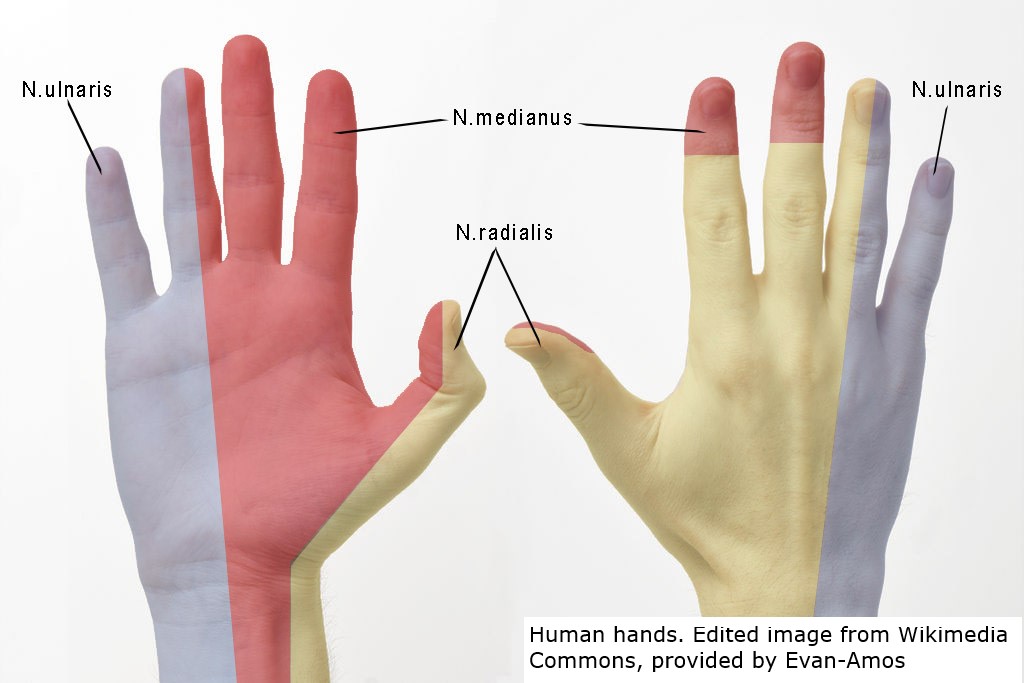
Sensible Innervation der rechten Hand (Quelle: Wikimedia Commons)

Muskelatrophie der Thenarmuskulatur

Hoffmann-Tinel-Zeichen

Phalen-Test

Prüfung der 2-Punkte-Diskrimination
Quellen
Leitlinien
- American Academy of Orthopaedic Surgeons. Management of Carpal Tunnel Syndrome Evidence-Based Clinical Practice Guideline. Stand 2016. www.aaos.com
Literatur
- Deutsche Gesellschaft für Handchirurgie, Deutsche Gesellschaft für Neurochirurgie. Karpaltunnelsyndrom, Diagnostik und Therapie. AWMF-Leitlinie Nr. 005-003, Stand 2012 (abgelaufen). www.awmf.org
- LeBlanc KE, Cestia W. Carpal Tunnel Syndrome. Am Fam Physician 2011; 83: 952-8. American Family Physician
- Middleton SD, Anakwe RE. Carpal tunnel syndrome. BMJ. 2014;349:g6437. doi: 10.1136/bmj.g6437. DOI
- Wipperman J, Goerl K. Carpal Tunnel Syndrome: Diagnosis and Management. Am Fam Physician. 2016;94(12):993-999. www.aafp.org
- Assmus H, Antoniadis G, Bischoff C. Karpaltunnel-, Kubitaltunnel- und seltene Nervenkompressionssyndrome. Dtsch Arztebl Int 2015; 112(1-2): 14-26; DOI: 10.3238/arztebl.2015.0014. www.aerzteblatt.de
- Padua L, Coraci D, Erra C, Pazzaglia C, Paolasso I, Loreti C, Caliandro P, Hobson-Webb LD. Carpal tunnel syndrome: clinical features, diagnosis, and management. Lancet Neurol. 2016 Nov;15(12):1273-1284. pmid:27751557 PubMed
- BMJ Best Practice. Carpal tunnel syndrome. Last reviewed: 2 Jan 2022. Last updated: 23 Oct 2019. (letzter Zugriff am 02.02.2022) bestpractice.bmj.com
- American Academy of Orthopaedic Surgeons. Management of Carpal Tunnel Syndrome Evidence-Based Clinical Practice Guideline. Published February 29, 2016. aaos.org
- Giersiepen K; Spallek M. Karpaltunnelsyndrom als Berufskrankheit. Dtsch Arztebl Int 2011; 108(14): 238-42. doi:10.3238/arztebl.2011.0238 DOI
- Glocker F, Kottlors M. Karpaltunnel-Syndrom (KTS). In: Hufschmidt A, Lücking C, Rauer S, Glocker F, ed. Neurologie compact. 7. Auflage. Stuttgart: Thieme; 2017. eref.thieme.de
- Hughes R. Peripheral nerve diseases: The bare essentials. Practical Neurology 2008; 8: 396-405. PubMed
- Jablecki CK, Andary MT, Floeter MK et al. Practice parameter: Electrodiagnostic studies in carpal tunnel syndrome. Report of the American Association of Electrodiagnostic Medicine, American Academy of Neurology, and the American Academy of Physical Medicine and Rehabilitation. Neurology 2002; 58: 1589-92. PubMed
- Preston D C, Shapiro B E. Electromyography and Neuromuscular Disorders, 4th Edition. Elsevier: , 2020. www.eu.elsevierhealth.com
- Neal SL, Fields KB. Peripheral nerve entrapment and injury in the upper extremity. Am Fam Physician 2010; 81: 147-55. American Family Physician
- D`Arcy CA, McGee S. Does this patient have carpal tunnel syndrome? JAMA 2000; 283:3110-17. pubmed.ncbi.nlm.nih.gov
- Bland JD. Carpal tunnel syndrome. BMJ. 2007 Aug 18;335(7615):343-6. Review. PubMed PMID: 17703044 www.ncbi.nlm.nih.gov
- Bland JD, Rudolfer SM. Clinical surveillance of carpal tunnel syndrome in two areas of the United Kingdom, 1991-2001. J Neurol Neurosurg Psychiatry 2003; 74: 1674-9. PubMed
- Vaught MS, Brismée JM, Dedrick GS, et al.. Association of disturbances in the thoracic outlet in subjects with carpal tunnel syndrome: a case-control study. Journal of hand therapy 2011; 24: 44-52. PubMed
- American Association of Electrodiagnostic Medicine, American Academy of Neurology, and American Academy of Physical Medicine and Rehabilitation. Practice parameter for electrodiagnostic studies in carpal tunnel syndrome: summary statement. Muscle Nerve. 2002 Jun;25(6):918-22. PubMed PMID: 12115985 www.ncbi.nlm.nih.gov
- Muller M, Tsui D, Schnurr R, Biddulph-Deisroth L, Hard J, MacDermid JC. Effectiveness of hand therapy interventions in primary management of carpal tunnel syndrome: a systematic review. J Hand Ther 2004; 17: 210-28. PubMed
- McClure PS. Evidence-based practice: an example related to the use of splinting in a patient with carpal tunnel syndrome. Hand Ther 2003; 16: 256-63. pubmed.ncbi.nlm.nih.gov
- Page MJ, Massy‐Westropp N, O'Connor D, Pitt V. Splinting for carpal tunnel syndrome. Cochrane Database of Systematic Reviews 2012, Issue 7. Art. No.: CD010003. DOI: 10.1002/14651858.CD010003. www.cochranelibrary.com
- Shrivastava N, Szabo RM. Decision making in the management of entrapment neuropathies of the upper extremity. J Musculoskeletal Med 2008; 25: 278-89. pubmed.ncbi.nlm.nih.gov
- Marshall SC, Tardif G, Ashworth NL. Local corticosteroid injection for carpal tunnel syndrome. Cochrane Database of Systematic Reviews 2007, Issue 2. Art. No.: CD001554. DOI: 10.1002/14651858.CD001554.pub2 www.cochranelibrary.com
- Wong SM, Hui AC, Lo SK, Chiu JH, Poon WF, Wong L. Single vs two steroid injections for carpal tunnel syndrome: A randomized clinical trial. Int J Clin Pract 2005; 59: 1417-21. PubMed
- Atroshi I, Flondell M, Hofer M, et al. Metyhylprednisolone injections for the carpal tunnel syndrome: A randomized, placebo-controlled trial. Ann Intern Med 2013; 159: 309-17. pubmed.ncbi.nlm.nih.gov
- Piazzini DB, Aprile I, Ferrara PE, et al. A systematic review of conservative treatment of carpal tunnel syndrome. Clin Rehabil 2007; 21: 299-314. PubMed
- Rankin IA, Sargeant H, Rehman H, Gurusamy KS. Low‐level laser therapy for carpal tunnel syndrome. Cochrane Database of Systematic Reviews 2017, Issue 8. Art. No.: CD012765. DOI: 10.1002/14651858.CD012765. www.cochranelibrary.com
- Wu IX, Lam VC, Ho RS, et al. Acupuncture and related interventions for carpal tunnel syndrome: systematic review. Clin Rehabil 2019. pubmed.ncbi.nlm.nih.gov
- Page MJ, O'Connor D, Pitt V, Massy‐Westropp N. Therapeutic ultrasound for carpal tunnel syndrome. Cochrane Database of Systematic Reviews 2013, Issue 3. Art. No.: CD009601. DOI: 10.1002/14651858.CD009601.pub2. www.cochranelibrary.com
- Atroshi I, Larsson G-U, Ornstein E, Hofer M, Johnsson R, Ranstam J. Outcomes of endoscopic surgery compared with open surgery for carpal tunnel syndrome among employed patients: randomised controlled trial. BMJ 2006; 332: 1473-6. pubmed.ncbi.nlm.nih.gov
- Vasiliadis HS, Georgoulas P, Shrier I, Salanti G, Scholten RJPM. Endoscopic release for carpal tunnel syndrome. Cochrane Database of Systematic Reviews 2014, Issue 1. Art. No.: CD008265. DOI: 10.1002/14651858.CD008265.pub2. www.cochranelibrary.com
- Bundesanstalt für Arbeitsschutz und Arbeitsmedizin (BAuA). Dortmund. Merkblätter und wissenschaftliche Begründungen zu den Berufskrankheiten der Anlage 1 zur Berufskrankheiten-Verordnung (BKV), zuletzt aktualisiert durch die Dritte Verordnung zur Änderung der Berufskrankheiten-Verordnung vom 22. Dezember 2014. Zugriff 24.1.2017. www.baua.de
- DGVU Formtexte für Ärzte: Ärztliche Anzeige bei Verdacht auf eine Berufskrankheit. www.dguv.de
- Mehrtens, G. Valentin, H. Schönberger, A. Arbeitsunfall und Berufskrankheit: rechtliche und medizinische Grundlagen für Gutachter, Sozialverwaltung S.878ff. Berlin: Erich Schmidt Verlag, 9. Aufl. 2017.
- Mosier BA, Hughes TB. Recurrent carpal tunnel syndrome. Hand Clin. 2013 Aug;29(3):427-34. doi:10.1016/j.hcl.2013.04.011 Epub 2013 Jun 27. Review.PubMed PMID: 23895723 www.ncbi.nlm.nih.gov
Autor*innen
- Jonas Klaus, Arzt in Weiterbildung Neurologie, Freiburg i. B.
- Die ursprüngliche Version dieses Artikels basiert auf einem entsprechenden Artikel im norwegischen hausärztlichen Online-Handbuch Norsk Elektronisk Legehåndbok (NEL, https://legehandboka.no/).