Allgemeine Informationen
Definition
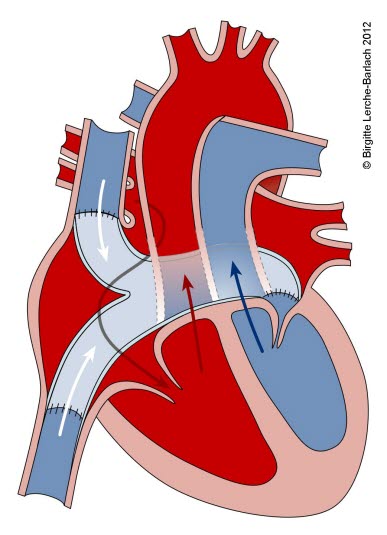
Transposition der großen Gefäße
- Bei der Transposition der großen Arterien (TGA) entspringt die Aorta aus dem rechten Ventrikel und die A. pulmonalis aus dem linken Ventrikel (ventrikulo-arterielle Diskordanz).1
- Verschiedene anatomische Ausprägungen sind möglich.
- Bei der häufigsten Form besteht eine rechts-anteriore Malposition der Aorta in Kontinuität mit dem rechtsventrikulären Ausflusstrakt (d-Transposition, d-TGA).1
- Häufig weitere kardiale Fehlbildungen2
- 49 % Ventrikelseptumdefekt (VSD)
- 26 % Obstruktion des linksventrikulären Ausflusstrakts
- 14 % offener Ductus arteriosus
- 4 % Aortenisthmusstenose
- 13 % andere
Häufigkeit
- Häufigkeit ca. 0,2/1.000 Lebendgeburten3
- Ca. 5 % aller angeborenen Herzfehler4
- Nach der Fallot-Tetralogie zweithäufigster mit einer Zyanose einhergehender Herzfehler2
- Verhältnis Jungen:Mädchen = 3:21
Ätiologie und Pathogenese
Ätiologie
- Die Ätiologie der TGA ist unbekannt.5
- Bislang keine Identifikation typischer chromosomaler Aberrationen1
- Die meisten Fälle treten sporadisch auf.
- Das Risiko für ein Wiederauftreten bei einem Elternteil oder Geschwisterkind mit TGA ist leicht erhöht (ca. 2 %).3
Pathogenese
- Bei der TGA sind der systemische und der pulmonale Kreislauf nicht hintereinander, sondern parallel geschaltet.
- Fluss des venösen Blutes über rechten Vorhof/rechten Ventrikel und Aorta in den Körperkreislauf und wieder zurück in den rechten Vorhof
- Fluss oxygenierten Blutes über linken Vorhof/linken Ventrikel und Pulmonalarterie wieder in die Lunge
- Eine komplette Trennung der beiden Kreisläufe ist mit dem Überleben nicht vereinbar.
- Ein Shunt zwischen den beiden Kreisläufen ist für eine ausreichende Oxygenierung notwendig.
- Bei Neugeborenen sind Foramen ovale und Ductus arteriosus noch geöffnet, sodass oxygeniertes Blut über diese beiden Verbindungen in den Körperkreislauf gelangen kann.
- Aufgund der letztlich unzureichenden Sauerstoffversorgung Entwicklung einer zentralen Zyanose in den ersten Stunden und Tagen2
- Früher nachgeburtlicher Verschluss von PFO und Ductus arteriosus führt zur akuten Notfallsituation.2
- Bei ca. 50 % der Kinder mit TGA besteht ein Ventrikelseptumdefekt mit dadurch besserer Oxygenierung ohne frühe Entwicklung einer Zyanose.
Disponierende Faktoren
- Mögliche Riskofaktoren sind Schwangerschaftsdiabetes und Alkoholkonsum während der Schwangerschaft.1,5-6
ICPC-2
- K73 Angeborene Anomalie Herz/Gefäßsystem
ICD-10
- Q20 Angeborene Fehlbildungen der Herzhöhlen und verbindender Strukturen
- Q20.3 Transposition der großen Gefäße (vollständig)
Diagnostik
Diagnostische Kriterien
- Verdacht bei nachgeburtlicher Zyanose und/oder Systolikum (VSD, Obstruktion des linksventrikulären Ausflusstrakts, siehe auch Artikel Herzgeräusche bei Kindern)
- Eine Echokardiografie ist die Methode der Wahl zur Diagnosestellung.1
Differenzialdiagnosen
- Zyanotische Herzfehler, u. a.:
- Fallot-Tetralogie
- Truncus arteriosus communis
- Double Outlet Right Ventricle (DORV)
- totale Lungenvenenfehleinmündung
- Trikuspidalatresie.
Anamnese
- Neonatale zentrale Zyanose ist das wichtigste Symptom.
- Auftreten der Zyanose evtl. nur bei Schreien und Agitation5
- Evtl. Allgemeinsymptome wie schlechte Nahrungsaufnahme
- Angeborene Herzfehler in der Familie bekannt?
Klinische Untersuchung
- Neugeborene mit TGA sind in der Regel reif mit normalem Geburtsgewicht.1
- Zentrale Zyanose ohne signifikante Besserung durch O2-Gabe
- Beginn in der Regel in den Stunden nach der Geburt
- Bei großem VSD nur geringe Zyanose
- Auftreten evtl. nur bei Schreien und Agitation5
- Kräftiges Pulsieren palpabel1
- evtl. abgeschwächte Leistenpulse bei begleitender Aortenisthmusstenose1
- Auskultatorisch Systolikum als Hinweis auf VSD oder Obstruktion des linksventrikulären Ausflusstrakts1
Ergänzende Untersuchungen in der Hausarztpraxis
- Die Erkrankung wird üblicherweise bereits pränatal durch fetale Echokardiografie oder postnatal im Krankenhaus festgestellt.
Diagnostik beim Spezialisten
- Pulsoxymetrie
- Arterielle Blutgase
- definitive Beurteilung der Hypoxämie
- Echokardiografie
- Folgende Befunde sollten auch für die interventionelle/operative Therapieplanung erhoben werden:1
- Stellung der großen Arterien zueinander sowie deren Ursprung aus den Ventrikeln
- persistierender Ductus arteriosus
- Größe eines Vorhofseptumdefekts/Foramen ovale
- Größe und Lokalisation von Ventrikelseptumdefekten
- Anatomie einer Obstruktion des linksventrikulären Ausflusstrakts
- Ursprung und Verlauf der Koronararterien
- Vorliegen einer Aortenisthmusstenose/Anomalien des Aortenbogens
- Funktion/Anomalien der AV-Klappen
- Folgende Befunde sollten auch für die interventionelle/operative Therapieplanung erhoben werden:1
- EKG
- für Diagnosestellung nicht notwendig, Durchführung im Rahmen der OP-Vorbereitung1
- Rö-Thorax
- für Diagnosestellung nicht notwendig, Durchführung im Rahmen der OP-Vorbereitung1
- MRT/CT
- Indikation nur im Einzelfall zur präoperativen Klärung des Situs1
- Herzkatheteruntersuchung
- heutzutage zur OP-Vorbereitung meistens nicht notwendig1
Indikationen zur Krankenhauseinweisung
- Zyanotische/und oder kardial dekompensierte Kinder
- Zyanose bedarf in jedem Alter einer umgehenden Abklärung.7
Indikationen zur Überweisung
- Klinisch kompensiertes Kind mit Herzgeräusch, das den V. a. angeborenen Herzfehler begründet (siehe auch Artikel Herzgeräusche bei Kindern)
Checkliste zur Überweisung
Herzgeräusch bei Kindern
- Zweck der Überweisung
- Bestätigende Diagnostik? Behandlung? Sonstiges?
- Anamnese
- Gedeihstörung, Schwindel, Synkope, Atemnot, Atemwegsinfekte, Husten, Brustschmerz, Palpitationen
- Familienanamnese: Herzfehler, plötzlicher Herztod
- Schwangerschaft: Alkohol, teratogene Medikamente, Infektionen, Diabetes mellitus
- Vor- und Begleiterkrankungen, die mit Herzfehlern assoziiert sind.
- Klinische Untersuchung
- Allgemeinzustand?
- Zyanose, Tachypnoe, Ödeme
- Blutdruckdifferenz Arme/Beine
- palpables Schwirren über Thorax, Lebervergrößerung
- Herzgeräusch: zeitliches Auftreten innerhalb des Herzzyklus, Dauer, Frequenz, Klangcharakter, Punctum maximum, Fortleitung
- Ergänzende Untersuchungen
- EKG
Therapie
Therapieziele
- Überleben des Neugeborenen
- Korrektur des Herzfehlers in den ersten 2 Wochen
Symptomatische Behandlung vor Korrektur-OP
- Bei schwerer Zyanose (z. B. kein begleitender VSD) Sicherung der Oxygenierung durch medikamentöse und interventionelle Maßnahmen
Medikamentöse Therapie (Prostaglandin)
- Infusion von Prostaglandin E1 zum Offenhalten des Ductus arteriosus
- Niedrigstwirksame Dosis anstreben zur Vermeidung von Nebenwirkungen wie Kreislauf- und Atemdepression.1
Interventionelle Therapie (Ballonatrioseptostomie)
- Falls sich die Oxygenierung durch Prostaglandin nicht ausreichend verbessert, dann Ballonatrioseptostomie nach Rashkind zur Vergrößerung des Li-Re-Shunts auf Vorhofebene.
- Prozedur
- Platzierung eines Ballonkatheters via persititierendes Foramen ovale in den linken Vorhof
- Inflation des Ballons
- Rückzug und dadurch Einreißen des Vorhofseptums
Korrektur-OP
- Früher wurde die Vorhofumkehr-OP nach Mustard und Senning durchgeführt.
- funktionelle Korrektur durch Umkehr des Blutflusses auf Vorhofebene
- Nachteil v. a. langfristige Überlastung des rechten Ventrikels, der weiterhin Systemventrikel ist.
- OP nach Senning und Mustard wird heutzutage daher nur noch selten durchgeführt.
- Die arterielle Switch-Operation ist heutzutage Standard.
- Umsetzung von Aorta und Pulmonalarterie auf linken bzw. rechten Ventrikel und somit Wiederherstellung der korrekten anatomischen Verhältnisse
- Die arterielle Switch-Operation führt im Vergleich zur früher angewendeten Vorhofumkehroperation sowohl kurz- als auch langfristig zu besseren Ergebnissen.8-9
- Die OP sollte in den ersten 2 Wochen nach die Geburt durchgeführt werden.
Verlauf, Komplikationen und Prognose
Komplikationen
Vorhofumkehr nach Senning und Mustard
- Probleme im weiteren Verlauf nach Vorhofumkehr-OP1
- interatriale Shunts (Baffle Leaks)
- Obstruktionen des systemvenösen und/oder pulmonalvenösen Blutflusses
- Einschränkung der rechtsventrikulären Funktion
- Trikuspidalklappeninsuffizienz
- Restdefekte wie residueller Ventrikelseptumdefekt
- Obstruktion des linksventrikulären Ausflusstrakts
- AV-Blockierungen
- Bradykardien
- supraventrikuläre und ventrikuläre Tachyarrhythmien mit dem Risiko des plötzlichen Herztodes
Arterielle Switch-Operation
- Probleme im weiteren Verlauf nach arterieller Switch-Operation1
- supravalvuläre Pulmonalstenose
- Dilatation der Aortenwurzel
- Insuffizienz der Neo-Aortenklappe
- akute Koronarsyndrome10
- Restdefekte (residueller Ventrikelseptumdefekt, Obstruktion des linksventrikulären Ausflusstrakts)
Verlauf und Prognose
- Deutliche Verbesserung der Prognose seit Einführung der arteriellen Switch-Operation
Verlaufskontrolle
- Regelmäßige und lebenslange Kontrolluntersuchungen durch einen auf angeborene Herzfehler spezialisierten Arzt1
- Verlaufskontrolle sollte umfassen:1
- Anamnese
- körperliche Untersuchung
- Standard-EKG
- transthorakale Echokardiografie.
- Aufgrund der gehäuften Koronarstenosen/-verschlüsse in einigen Zentren routinemäßige Koronarangiografien1
- Weiterbetreuung im Erwachsenenalter (EMAH = Erwachsene mit angeborenen Herzfehlern): gute Kommunikation zwischen Hausarzt, niedergelassenem Kardiologen und EMAH-Zentrum sowie enge Zusammenarbeit zwischen Kinder- und Erwachsenenkardiologen für optimale Behandlung von EMAH-Patienten13
Patienteninformationen
Worüber sollten Sie die Patienten informieren?
- Informationen über die Erkrankung, deren Behandlung und Prognose
- Informationen für Eltern (später auch für das Kind) über die Notwendigkeit einer Endokarditisprophylaxe in Risikosituationen
Patienteninformationen in Deximed
Patientenorganisationen
- Bundesverband Herzkranke Kinder e. V.
- Interessengemeinschaft Das herzkranke Kind e. V.
- Elterninitiative Herzkranke Kinder Südbaden e. V.: Herzklopfen
- Kinderherzstiftung e. V.
Illustrationen
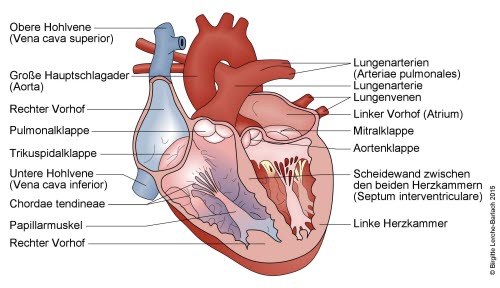
Herz, innen

Transposition der großen Gefäße

Quellen
Leitlinien
- Deutsche Gesellschaft für Pädiatrische Kardiologie. D-Transposition der großen Arterien im Kindes- und Jugendalter. AWMF-Nr. 023-016. S2k, Stand 2013. www.awmf.org
- Deutsche Gesellschaft für Pädiatrische Kardiologie. Abklärung einer Zyanose im Kindes- und Jugendalter. AWMF-Nr. 023-002. S2k, Stand 2011. www.awmf.org
- European Society of Cardiology. Guidelines for the management of grown-up congenital heart disease. Stand 2010. www.escardio.org
Literatur
- Rickers C, Horke A, Paul T. Deutsche Gesellschaft für Pädiatrische Kardiologie. Leitlinie D-Transposition der großen Arterien im Kindes- und Jugendalter. Stand 2013. AWMF-Nr. 023-016. www.awmf.org
- Schmaltz A. Transposition der großen Arterien (TGA). Ein Herzfehler, der seinen Schrecken verloren hat. Kinderherzstiftung, Herzblatt 3/2011. Zugriff 06.07.18. www.kinderherzstiftung.de
- Villafane J, Lantin-Hermoso M, Bhatt A, et al. D-Transposition of the Great Arteries. J Am Coll Cardiol 2014; 64: 498–511. doi:10.1016/j.jacc.2014.06.1150 DOI
- Baumgartner H, Bonhoeffer P, De Groot N, et al. ESC Guidelines for the management of grown-up congenital heart disease (new version 2010). Eur Heart J 2010; 31: 2915–2957. doi:10.1093/eurheartj/ehq249 DOI
- Martins P, Castela E. Transposition of the great arteries. Orphanet J Rare Dis 2008; 3: 27. www.ncbi.nlm.nih.gov
- Wren C, Birrell G, Hawthorne G. Cardiovascular malformations in infants of diabetic mothers. Heart 2003;89:1217-1220. PubMed
- Franke J, Haas N. Deutsche Gesellschaft für Pädiatrische Kardiologie. Abklärung einer Zyanose im Kindes- und Jugendalter. AWMF-Nr. 023-002. Stand 2011. www.awmf.org
- Losay J, Touchot A, Serraf A, et al. Late outcome after arterial switch operation for transposition of the great arteries. Circulation. 2001;104:I: 121-126. circ.ahajournals.org
- Culbert EL, Ashburn DA, Cullen-Dean G, Joseph JA, Williams WG et al. Quality of Life of Children After Repair of Transposition of the Great Arteries. Circulation 2003; 108: 857-862. Circulation
- Legendre A, Losay J, Touchot-Kone´ A, Serraf A, Belli A et al. Coronary events after arterial switch operation for transposition of the great arteries. Circulation 2003; 108suppl II:II-186-II-190. www.ncbi.nlm.nih.gov
- Khairy P, Clair M, Fernandes SM, Blume ED, Powell AJ, Newburger JW, et al. Cardiovascular outcomes after the arterial switch operation for d-transposition of the great arteries. Circulation. 2013 Jan 22. 127(3):331-9. www.ncbi.nlm.nih.gov
- Masterson CD, Wypij D, Bellinger DC, et al. General health status of children with D-transposition of the great arteries after the arterial switch operation. Circulation. 2001; 104 (suppl I):I-138-I-142. circ.ahajournals.org
- Diller GP, Breithardt G, Baumgartner H. Congenital heart defects in adulthood. Dtsch Arztebl Int 2011; 108: 452-459. doi:10.3238/arztebl.2011.0452 DOI
Autoren
- Michael Handke, Professor Dr. med., Facharzt für Innere Medizin, Kardiologie und Intensivmedizin, Freiburg i. Br.
- Bjørnar Grenne, PhD, konst. overlege, Klinikk for hjertemedisin, St. Olavs Hospital, Trondheim
- Gudrun Björkhem, docent och överläkare, Barnhjärtcentrum, Skånes universitetssjukhus (Medibas)