Allgemeine Informationen
Definition
TierbissverletzungenDiesersindArtikelhäufige Verletzungen, insbesondere bei Kindern.60–80 % durch Hunde verursacht, 20–30 % durch Katzen.behandelt Bissverletzungen durchandereMenschen sowie durch Tiere,sinddiedeutlichinseltenerDeutschland vorkommen.
Häufigkeit
- Die Angaben in diesem Abschnitt beziehen sich auf nachfolgende Referenz.1
- Bissverletzungen insgesamt
- in Deutschland jährlich 30.000–50.000 Bissverletzungen
- Im Mittelpunkt stehen Hunde- und Katzen-, seltener Menschenbisse.
- Tierbisse
- Etwa 60–80 % der Bissverletzungen durch Hunde
- in 90 % der Fälle der eigene Hund
- 20–30 % durch Katzen
- Bissverletzungen durch andere Tiere (Kaninchen, Meerschweinchen, Hamster, Ratten, Mäuse) sind deutlich seltener.
- Etwa 60–80 % der Bissverletzungen durch Hunde
- Bissverletzungen durch Menschen
können- in Städten bis zu 20 % der Bissverletzungen
ausmachen.
- in Städten bis zu 20 % der Bissverletzungen
Bei Hundebissen treten Infektionen in ca. 20 % aller Fälle auf, bei Katzenbissen bis zu 80 %.2Besonders bei Katzenbissen besteht das Risiko einer schweren Infektion, die langen Zähne der Katzen verursachen oft nur geringe oberflächliche Verletzungen, durch die Speichelinokulation gelangen die Keime aber tief ins Gewebe.3Auch bei Menschenbissen besteht eine hohe Infektionsgefahr.
HäufigkeitIn Europa treten jährlich zwischen 175 und 740 Bissverletzungen pro 100.000 Einwohner auf.4Mehr als die Hälfte der Betroffenen sind Kinder, Jungen mehr als Mädchen.Die meisten Bissverletzungen betreffen Hände und Handgelenke, besonders gefährlich sind Bissverletzungen im Gesicht.
Ätiologie und PathogeneseBei Bisswunden stellen neben der direkten Verletzung von Gewebe die Infektionen das größte Problem dar.Zusätzlich muss auch an eine Übertragung vonHepatitis BundCsowieHIVgedacht werden.Tetanus,Tollwut,TularämieundLeptospirosenkönnen verursacht werden.Durch Biss von Nagetieren können auch seltene Zoonosen übertragen werden.4Auch in Deutschland gibt es einige wenige Schlangen (Kreuzotter, Aspisviper), deren Biss Gifte übertragen kann. Darüber hinaus werden auch von Privatleuten manchmal Tiere (Spinnen, Schlangen, Skorpione) gehalten, deren Bisse potenziell sehr gefährlich, da giftig, sein können.
HundebisseIn 90 % ist der eigene oder ein bekannter Hund verantwortlich.1Der Grund ist meist eine gestörte Interaktion zwischen Mensch und Tier.Schwere oder sogar tödliche Verletzungen betreffen meist Kinder, da bei ihnen häufig der Kopf betroffen ist.
KatzenbisseBesonders bei Katzenbissen besteht das Risiko einer schweren Infektion, die langen Zähne der Katzen verursachen oft nur geringe oberflächliche Verletzungen, durch die Speichelinokulation gelangen die Keime aber tief ins Gewebe. Darüber hinaus können die Zähne auch die Kortikalis der Knochen durchdringen.4Von außen lässt sich manchmal nicht unterscheiden, ob es sich bloß um Kratzwunden oder Bissverletzungen einer Katze handelt.Aber auch Kratzwunden können die sog. Kratzkrankheit (Bartonellose) verursachen.Die Katzenkratzkrankheit wird durch Bartonellen verursacht und äußert sich in regionalen gutartigenLymphknotenschwellungenundFieber, heilt meist spontan innerhalb von Wochen ab, lediglich von Azithromycin wird eine Beeinflussung des Krankheitsverlaufes angenommen.5
MenschenbisseBissverletzungen durch Menschen können in Städten bis zu 20 % der Bissverletzungen ausmachen.- Bei Faustschlägen gegen die Zähne kann es zu sog. indirekten Bissverletzungen kommen
, deren Schwere durch Grundgelenksbeteiligungen unterschätzt werden kann.42
MenschenbisseAlter- Kinder
habensindhöhereüberproportionalKomplikations-oft betroffen. - 25 % aller Bisse erleiden Kinder < 6 Jahre und
Infektionsraten34als%TierbisseKinder im Alter von 6–17 Jahren.
- Kinder
- Lokalisation
- vor allem Hände und Handgelenke
- Bei Kindern ist auch häufig der Kopf betroffen.
NagetierbisseÄtiologie und Pathogenese
NagetierbisseDiekunmittelbare Schädigung durch Säugetierbisse erfolgt zunächst mechanisch, durch Eindringen der Zähne in das Könnenrpergewebe.3- Insbesondere bei Hundebissen darf nicht von harmlosen äußeren Aspekten der Bissverletzung auf geringen Gewebeschaden in der Tiefe geschlossen werden.
- Ein Hundebiss hinterlässt spezifische Verletzung, die als „hole and tear pattern of wounding“ bezeichnet wird.
- Oberflächlich oft eher kleine Läsionen, in der Tiefe sind aber ausgedehnte Gewebszerreißungen und Quetschungen möglich.
- Zudem infektiöse Schädigung durch starke Keimbesiedelung der Zähne und des Speichels, seltener auch durch Übertragung spezifischer Krankheitserreger (u. a. Tetanus, Tollwut, Tularämie
,undRattenbissfieberLeptospirosen(Streptobacillus moniliformis oder Spirillum minus)übertragen.13- bei den meisten Bissverletzungen aerob-anaerobe Mischinfektionen4
AffenbisseInsbesondereBesondersdurchbeiMakakenbisseKatzenbissenkann es zuRisiko einerÜbertragung von Herpes-B-Viren (Herpesvirus simiae) kommen.Eine Herpes-B-Virusinfektion kannschwerenEnzephalitidenInfektion, da die langen Zähne der Katzen oft nur geringe oberflächliche Verletzungen verursachen,dieaberunbehandeltdurchhäufigSpeichelinokulationletalKeimeenden.DeswegentiefwirdinseineGewebePostexpositionsprophylaxe mit Valaciclovir oder Aciclovir für 14 Tage empfohlengelangen.6
SchlangenbisseIn Deutschland gibt es nur wenige Giftschlangen (Kreuzotter, Aspisviper), aber bei als Haustiere gehaltenen Exoten kann es bei Bissverletzungen durchaus zusätzlich zur Einbringung von Giften kommen.Die Identifizierung des Tieres ist hier besonders wichtig, da nur so das notwendige Antiserum gespritzt werden kann. Diese Antiseren stehen in Deutschland nur in einigen wenigen Standorten zur Verfügung.Schlangenbissverletzungen führen zu:Ödemen an der Bissstelleneurotoxische WirkungenMuskulaturschädigung mit Kreatinkinaseanstieg undNierenversagenVerbrauchskoagulopathie.75
ErstmaßnahmenBeibeiMenschenbissenSchlangenbissenan Übertragung von Hepatitis B und C sowie HIV denken.- Durch Biss von Nagetieren können seltene Zoonosen übertragen werden.
82Ruhigstellungz.der betroffenen ExtremitätKreislaufstabilisierungBissstelle nicht ausschneiden, keine GiftextraktionB. Rattenbissfieber
NotfallnummerGiftübertragungbeiinGifttierbissen: 0700Deutschland112 0 73238
SpinnenbisseSpinnenbisse sind für den Menschenist nursehrdurchseltenwenigewirklichSchlangengefährlich(Kreuzotter,können aber eine sich bis zu 24 Stunden hinziehende schwer zu kontrollierende Schmerzsituation auslösen.7
Mikrobiologie bei BisswundenDer gesamte Abschnitt basiert auf dieser Referenz.3Mischinfektionen sind häufig.Aaerob-anaerobe Mischinfektionen mit Pasteurella multocida, Capnocytophaga spp., Bartonella spp., Staphylococcus aureus und anderen koagulasepositiven Staphylokokken, beta-hämolysierenden Streptokokken und Anaerobiern findet man bei den meisten Hunde- und Katzenbissen.9Grampositive (i. d. R. Streptococcus spp. und Staphylococcus aureusAspisviper) undgramnegativevonErregerPrivatpersonen gehaltene Tieren (z. B.Pasteurella multocida und andere Pasteurella-ArtenSpinnen,Mannheimia haemolytica, Haemophilus spp., Eikenella corrodensSkorpione), Anaerobier (wie Fusobakterien, Prevotella- und Porphyromonas-Spezies) kommen bei Menschenbissen vor.9Zunehmend findet man auch eine Besiedlung mit multiresistenten Keimen.Bartonella henselaeVerursacher derKatzenkratzkrankheitund wird von Katzen durch Beißen oder Kratzen übertragen.Es handelt sich dabei um eine relativ gutartige, selbstbegrenzende Erkrankung mit lokalerLymphadenopathieund häufig andauerndemFieber.Junge Katzen unter 12 Monaten stellen das größte Risiko für eine Ansteckung mit B. henselae dar.10
TollwutTollwutwird durch Bisse infizierter Tiere oder durch Kontakt zu infiziertem Speichel auf den Menschen übertragen.Der Biss von Fledermäusen sowie bereits der Kontakt von Schleimhäuten mit Fledermäusen sollte mit einer Tollwutimpfung behandelt werden.11Für in Deutschland lebende Menschen besteht ein erhöhtes Infektionsrisiko fast ausschließlich bei Reisen in Länder mit endemischen Vorkommen der Tollwut.Die Inkubationszeit bei Tollwut kann in Einzelfällen aber bis zu mehreren Jahren betragen.Nach§ 6 IfSGbesteht eine namentliche Meldepflicht bei Krankheitsverdacht, Erkrankung und Tod an Tollwut, für die Verletzung eines Menschen durch ein tollwutkrankes, -verdächtiges oder -ansteckungsverdächtiges Tier sowie die Berührung eines solchen Tieres oder Tierkörpers.1
PostexpositionsprophylaxeDie Wirksamkeit ist am ehesten sichergestellt, wenn eine Behandlung innerhalb von 48 Stunden erfolgt.Nicht geimpfte PersonenGabe von (1) Rabies-Immunglobulin und (2) Impfstoff. Dies sollte sehr zeitnah durchgeführt werden, da das Virus innerhalb weniger Tage die zentralen Nervenbahnen erreichen kann. Da der Impfstoff erst nach gut 10 Tagen wirkt, ist es wichtig, so schnell wie möglich Immunglobulin zu geben.
Tollwut-Immunglobulin, Humanserum 20 IE/kgDie Dosis wird vollständig rund um die Wunde injiziert, fallsmöglich.Andernfalls wird die Hälfte rund um die Wunde, der Rest intramuskulär injiziert.
Impfung mit einem Impfstoff, injiziert i. m. in den M. deltoideusInj. 0, 3, 7, 14 und 28 Tage nach der Infektion mit 1 ml (= 1 Ampulle)bei älteren Patient*innen ggf. eine 7. Dosis nach 90 Tagen
Bereits geimpfte PersonenBenötigen kein Rabies-Immunglobulin. Der Impfstoff zeigt aufgrund des immunologischen Gedächtnisses eine sofortige Booster-Wirkung der Antikörper.Tollwut-Impfstoff: an Tag 0 und 3 eine Injektion i. m.
Prädisponierende Faktoren
Risikogruppe(Klein)Kinder- gestörte
einschInteraktion mit Tieren (ätzen;rgern,hohesbeim Fressen stören)1
- gestörte
- Hohes bzw. erhöhtes Risiko für Infektionen bei:
126- mittel- bis schwergradigen Verletzungen, insbesondere an Händen, Füßen, Genitalien oder im Gesicht
- präexistenten oder sich entwickelnden Ödemen im betroffenen Bereich
- Gelenkbeteiligung
- immunsupprimierten Patient*innen
- entfernter Milz
- fortgeschrittenen Lebererkrankungen
- Missbrauch von Rauschmitteln oder geschwächtem Allgemeinzustand aus anderen Ursachen.
137
ICPC-2
- Tier-/Menschenbiss
ICD-10
T01.9 Multiple offene Wunden, nicht näher bezeichnet- T14.1
Offene Wunde an einer nicht näher bezeichneten KörperregionTierbiss
Diagnostik
Diagnostische Kriterien
- Anamnese und klinische Befunde
BlutprobenBei Anzeichen für Infektion Labor undMikrobenkulturmikrobiellebeiUntersuchungen1- Bei
Infektionenschweren Bissverletzungen ggf. Bildgebung1
Allgemeines zur Diagnostik
- Nachfolgende Empfehlungen zur Anamnese, körperlichen Untersuchung und weiteren Diagnostik beziehen sich auf diese Referenz.1
Anamnese
Setting
WerZeitpunkt- Ort
- Ursache
hatfür den Bissverursacht? Tierart bekannt? Evtl. Erkrankungen des Tieres bekannt? Zeitpunkt und Ort des BissesDie Wunden treten als oberflächliche Hautabschürfungen, als tiefere Riss- und Quetschwunden bis zu Ablederungen mit erheblichen Substanzverlusten, einschl. Knochenbeteiligungen auf.1Die Anzeichen einer Infektion werden oft erst später erkennbar.Immunstatus und Begleiterkrankungen der gebissenen PersonImpfstatus überprüfen.Abklärung desTollwutrisikos(insb. bei Fledermausbissen), ggf. postexpositionelle Prophylaxe
Verlauf abhängig vom mikrobiologischen ErregerTierBei den häufigsten pathogenen Mikroben sind klinische SymptomeArt undBefunde wie bei einfachenWundinfektionenzu beobachten.Besitzer*inInGesundheitszustandderbzw.frühenauffälligesPhaseVerhaltenlassen sich deshalb die Infektionen durch die verschiedenen Mikroben kaum voneinander unterscheiden.(Tollwut?)Die Dauer des Zeitraums vom Biss bis zum Symptomausbruch kann im Einzelfall eine informative Hilfe geben, da die Inkubationszeit der einzelnen Mikroben unterschiedlich ist. Es gelten folgende Inkubationszeiten:Impfstatus
Patient*in
Pasteurella multocida: 12–16 StundenGrunderkrankungenStreptokokkenImplantateund(z.Staphylokokken:B.24–72 StundenHerzklappe)Capnocytophaga canimorsus: 2–9 TageImmunsuppressionBartonella henselae: 3–14 Tage.Splenektomie
- Allergien
- Impfstatus
- Klinische Symptome (Schmerz, Druck, Fieber)
Klinische Untersuchung
- Schocksymptome?
- Infektionszeichen
- Rötung, Schwellung, Erwärmung und Schmerzempfindlichkeit an der Bisswunde
- Lymphangitis, d. h.
einroter Streifen in der Haut an der Bisswunde; Gefahr der Ausweitung in den Blutkreislauf AnzeichenRedvonFlagsSepsisfürsindsystemische Infektion: Fiebermit, Schüttelfrost, beeinträchtigter Allgemeinzustand.
- Dokumentation
- Fotos der Verletzung (wenn möglich)
BeurteilungLokalisation, Art und Ausmaß derSchädenWunde- Einteilung in Schweregrade von Bissverletzungen
94- Grad I: oberflächliche Hautläsion, Risswunde, Kratzwunde, Bisskanal, Quetschwunde
- Grad II: Hautwunde, bis zur Faszie/Muskulatur/Knorpel reichend
- Grad III: Wunde mit Gewebsnekrose oder Substanzdefekt
.
- Einteilung für offene Hundebissverletzungen im Gesichtsbereich
94- Stadium I: oberflächliche Verletzung ohne Beteiligung der Muskulatur
- Stadium II: tiefe Verletzung mit Beteiligung der Muskulatur
- Stadium III: tiefe Verletzung mit Beteiligung der Muskulatur und Substanzdefekt
- Stadium IVA: Stadium III und Gefäß- und Nervenverletzung
- Stadium IVB: Stadium III und Knochenbeteiligung
- Einteilung in Schweregrade von Bissverletzungen
UnterÜberprüfungLokalanästhesiepDMSoder(periphereVollnarkoseDurchblutung,können eine gründliche Beurteilung der Wunde sowie ein Debridement vorgenommen werden.Bisse in KopfMotorik undHals (bei KindernSensibilität)Kontrollieren, ob sich die Läsionen der Wange bis in die Mundhöhle fortsetzen.
Diagnostik bei Spezialist*innen
Ein bakteriologischerAbstrichistbzw. Wundsekret vonalleninfizierten Wundenzu entnehmen.- Ggf. Abstriche vom Tier (Speichel, Stuhl)
- CRP,
ggf.Blutbild,Gerinnungswertebei(Quick,systemischenPTT),Infektionszeichen Blutkulturen EineBildgebung- Rö
ntgenuntersuchungntgen:istbeierforderlich,V.wenn Knochen oder Gelenke penetriert oder infiziert sinda. BeiFraktur-oder FremdkörperverdachtrperistinebenfallsWunde- CT/MRT:
einebeiRöntgenaufnahmetiefenindiziert.Verletzungen zur Beurteilung der beteiligten Strukturen
- Rö
Indikationen zur Überweisung/Klinikeinweisung
WundenÜberweisung anHänden,Spezialist*in- infizierte
Füßen,Wunden - in die Tiefe gehende Wunden im Gesicht, an den Genitalien und
imanBereichden Händen - bei Beteiligung von Knochen
,Gelenken undoder Sehnensollten immer einer chirurgischen Behandlung zugeführt werden.
- infizierte
- Unverzügliche Einweisung ins Krankenhaus
- bei Verdacht auf
- bei Verdacht auf
Therapie
Therapieziele
- Infektionen vermeiden.
- Gute Abheilung der Wunden
Allgemeines zur Therapie
DerDiegesamteTherapieAbschnittsetztbasiertsichaufzusammendieserausReferenzAllgemeinmaßnahmen zur Lokalbehandlung der Wunde sowie der Infektionsprophylaxe.1Risikogruppe einschätzen; hohes bzw. erhöhtes Risiko für Infektionen bei:12mittel- bis schwergradigen Verletzungen, insb. an Händen, Füßen, Genitalien oder im Gesichtpräexistenten oder sich entwickelnden Ödemen im betroffenen BereichGelenkbeteiligungimmunsupprimierten Patient*innenentfernter Milzfortgeschrittenen LebererkrankungenMissbrauch von Rauschmitteln oder geschwächtem Allgemeinzustand aus anderen Ursachen.
Empfehlungen für Patient*innen
DieWundeWundemit Wasser spülenund reinigen.DieWunde verbinden und möglichst ruhig halten bis zum Arztbesuch.
ErsteAllgemeinmaßnahmen Hilfezur in der HausarztpraxisLokalbehandlung
BlutungSämtlichestoppenAngabendurchbeziehenDrucksich aufdienachfolgendeWunde.Bei arteriellen Blutungen soll ggf. frühzeitig eine Reparatur bzw. Ligierung der Blutgefäße durchgeführt werden.
Sicherung der VitalfunktionenAllergische Reaktionen oderAnaphylaxietreten bei Tierbissen eher selten auf, erfordern je nach Schweregrad Adrenalin i. m. oder i. v., Antihistaminika (oral/i. v.), Glukokortikoide (oral/i. v.) und Flüssigkeit i. v.Die Wunde gründlich reinigen, die Indikation für ein primäres chirurgisches Debridement ist sehr großzügig zu stellenReferenz.1WichtigSäuberungist(z.eineB.korrekte1Nekrosektomie,%eineOrganojodlösung)- Spülung
mechanischemitReduktionnurdergeringemKeimzahlDruck (z. B. mit Knopflochkanüle unddie Optimierung der Mikrozirkulation im Wundbereich.9
Insbesondere sollten keine Spülungen mit Octenidin erfolgen, wenn, dann nur mitNaCl 0,9 %)- Débridement
odervonpolyhexanidhaltigenavitalemLGewebe - Primärer Wundverschluss wird nicht empfohlen, eine mö
sungengliche Ausnahme stellen Bisswunden im Gesicht dar.144
Infektionsprophylaxe
TEmpfehlungen gemäglicher Verbandwechsel, bis die Wunde trocken ist. Bei Infektionszeichenß derWundeLeitlinie(Schmerz,vomRötung,PEIÜberwärmung,zurSchwellung,BehandlungSekretion,bakterielleranomaler Geruch,ErkrankungenFieber4oderLymphknotenschwellung) sollte ein Abstrich genommen werden.
PrimärnahtProphylaktische antibiotische Therapie
Es gibt keine gute Evidenz für den Effekt einer Primärnaht im Vergleich zu einer späteren Nahtversorgung oder offener Wundheilung bei Säugetierbissen.15Einige Autor*innen sagen, dass eine Primärnaht grundsätzlich nicht zu empfehlen ist.9Andere erwägen eine Primärnaht, wenn die Wunde weniger als 12 Stunden alt ist.IndikationenVerschiedenemäßigeStudienbiszeigenschwere und tiefe Bisswunden- Bisswunden der Hand und im Gesicht
- Bisswunden,
dassdieWundinfektionenmöglicherweisebeibisprimärPeriostgenähtenoderBisswundenGelenkkapselnichtreichen. - Immunsuppression/Immundefizienz
- Leberinsuffizienz
- Z.
häufigern.auftretenMilzexstirpation - Ödeme
alsimbeibetroffeneneiner Sekundärheilung.1Gebiet
Wunden an der Hand sollten nicht primPrär vernäht werden.Auch bei Bisswunden im Gesicht herrscht Uneinigkeit.paratMancheAminopenicillinfordern+ Beta-Laktamase-Inhibitor für 3–5 Tage- bei Menschenbiss alternativ auch Ertapenem 1 x 1 g/d für 3–5 Tage möglich
- Beispiel (Anmerkung der Redaktion, nicht aus
kosmetischenLeitlinie):GrAmoxicillin/Clavulansäure 875/125 mg 1–1–1 fündenrdie3–5PrimTage
Antibiotische Therapie bei infizierten Wunden
- Kalkulierte Therapie
- Prä
rnahtparat- Aminopenicillin + Beta-Laktamase-Inhibitor für 5–10 Tage
- bei infiziertem Menschenbiss alternativ auch
nochErtapenemnach112xStunden1undg/dlegenfürdar5–10 Tage möglich
- bei infiziertem Menschenbiss alternativ auch
- Beispiel (Anmerkung der Redaktion,
dass auch ein späterer primärer WundverschlussnichtzuauseinerLeitlinie):höherenAmoxicillin/ClavulansäureRate875/125anmg 1–1–1 für 5–10 Tage
- Aminopenicillin + Beta-Laktamase-Inhibitor für 5–10 Tage
- Bei schweren Infektionen oder immunsupprimierten Patient*innen
- Piperacillin/Tazobactam i. v. 4,5 g 1–1–1 fü
hrtr 5–10 Tage
- Piperacillin/Tazobactam i. v. 4,5 g 1–1–1 fü
Impfungen
- Bei unzureichendem Tetanusschutz Auffrischungsimpfung
AndereBeiempfehlenBissimvonGesichttollwutverdächtigemdieTierWundePostexpositionsprophylaxe
AntibiotikatherapieSonderfall Schlangen- und Gifttierbisse
EineInAntibiotikagabeDeutschlandwirdgibtnichteszwingendnurempfohlen6wenige Giftschlangen (Kreuzotter,istAspisviper), abersinnvollbeijealsnachHaustiereArtgehaltenenundExotenLokalisationkannderesVerletzungbei Bissverletzungen zur Einbringung von Giften kommen.- Identifizierung des Tieres besonders wichtig, da nur so das notwendige Antiserum gespritzt werden kann. Diese Antiseren stehen in Deutschland nur in einigen wenigen Standorten zur Verfügung.
- Empfohlene Maßnahmen bei Bissunfall durch Giftschlange:
168und nach dem individuellen Infektionsrisiko der Patient*innen.FürRuheeinebewahren.- Tiere
Antibiotikagabebzw.sprechenTerrarien sichern. - Notruf 112 verständigen.
- Beengende Gegenstände entfernen (z. B. Ring).
- Auf einem Blatt Papier folgende Angaben festhalten:
mittel-bisBissverursacher:schwergradigenunbedingtVerletzungen,lateinischerinsbesondere an Händen, Füßen, Genitalien oder im GesichtArtnamepräexistenteBisszeitpunktoderundsich entwickelnde Ödeme im betroffenen Bereich-stelleGelenkbeteiligungNotrufnummer aus Deutschland bei Gifttierbissen: 0700 112 0 7323immunsupprimiertePapierPatientmit diesen Angaben Notärzt*innenentfernteinMilzfortgeschrittene LebererkrankungenMissbrauch von Rauschmitteln oder geschwaushächtem Allgemeinzustand aus anderen Ursachenndigen.
Sonderfall Spinnenbisse
FolgendeSpinnenbisseAntibiotikasind für den Menschen nur sehr selten wirklich gefährlich, könnenzumaberEinsatzeinekommen:sich bis zu 24 Stunden hinziehende schwer zu kontrollierende Schmerzsituation auslösen.9AminopenicillinAnalgetische+symptomatischeBetalaktamase-Inhibitor (oralTherapie,i. v.)oralz. B.Amoxiclavmit2-Ibuprofenbis6003-malmgtgl.1–0–1 und Novalgin 500/125odermg875/1251–1–1–1
Piperacillin-Tazobactam (i. v.)Carbapenem (i. v.)Cefotaxim (oral 2 x tgl. 1–2 g) + Metronidazol (0,2–2 g/d verteilt auf 2–3 Einzeldosen)evtl. Ciprofloxacin (oral 500–750 mg 2 x tgl.) oder Moxifloxacin (oral 1 x 400 mg/d) + Clindamycin (oral 0,6–1,8 g/d in 4 Einzeldosen) (bei Penicillin-Allergie)keine Monotherapie mit Flucloxacillin, Cephalosporin (1. Generation), Erythromycin, Clindamycin1
Narbenbehandlung
Um die Narbenentstehung günstig zu beeinflussen, können geschlossene Wunden massiert und Narbenpflegeprodukte verwendet werden.Entstellende Narben können exzidiert werden, ggf. muss dies mit plastischer Chirurgie kombiniert werden.Hypertrophe Narbenkönnen darüber hinaus mit Kryotherapie, Druckbehandlung oder Laserbehandlung verbessert werden.18
Prävention – Maßnahmen, um Tierbisse zu vermeiden
Gute Erziehung des HaustieresBei der Anschaffung eines Haustieres auf Charakter und Wesen achten.Tiere vernünftig und angemessen behandeln.Zu wildes Spielen und Herumtollen vermeiden.
Meldepflicht bei Tollwut
- Nach § 6 IfSG besteht eine namentliche Meldepflicht bei Krankheitsverdacht, Erkrankung und Tod an Tollwut, für die Verletzung eines Menschen durch ein tollwutkrankes, -verdächtiges oder -ansteckungsverdächtiges Tier sowie die Berührung eines solchen Tieres oder Tierkörpers.1
Verlauf, Komplikationen und Prognose
Verlauf
DieImmeistenAllgemeinenBisswundenkommtverlaufenesunkompliziertbei 10–20 % der Bissverletzungen zu Infektionen.- bei Katzen in 30–50 %
TrotzdembeikannHundeneineinBissverletzung5–25auch%- bei
zumMenschenbissenTodinführen20–25 % der Fälle1
- Unter adäquater chirurgischer Versorgung und antibiotischer Therapie heilt die große Mehrheit der Bissverletzungen folgenlos aus.
Komplikationen
- Wundinfektionen und Sepsis
- Andauernde Deformitäten oder
sogarAmputationen - Tetanus
- Tollwut
- Evtl. entstellende Narben
Prognose
DieInfektionsrisikoPrognosewirdhängtzum einen vonderArtSchwereund Lokalisation derBissverletzungWunde,abzum anderen vom individuellen Patientenprofil und Verursacher*in geprägt.1- In Deutschland sterben jährlich 1–6 Personen an den Folgen eines Hundebisses.1
Verlaufskontrolle
- Regelmäßige Wundkontrollen
- Ggf. Laborkontrollen
Ggf. spätere chirurgische Versorgung (plastische Chirurgie)
Patienteninformationen
Worüber sollten Sie die Patient*innen informieren?
Eigenbehandlung und mögliche KomplikationenWichtig istBeobachtung derHinweis darauf, dass Tierbisse in den meisten Fällen eine gute Prognose haben.Informieren Sie die Patient*innen darüber, wie sie selbst dieWunde aufInfektionen beobachten können.Infektionszeichen- Vorbeugende Maßnahmen zur Vermeidung erneuter Bisse
Patienteninformationen in Deximed
Weitere Informationen
- Deutsche Gesetzliche Unfallversicherung: Bissverletzungen durch Säugetiere
Illustrationen
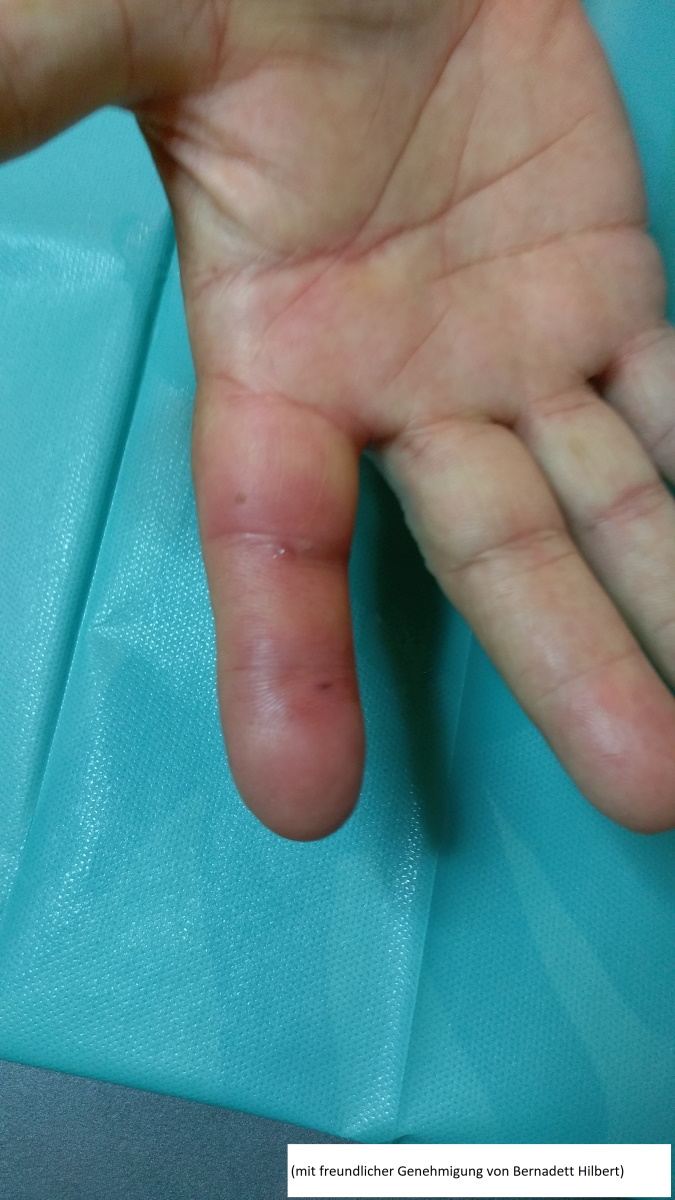
Katzenbiss (mit freundlicher Genehmigung von Bernadett Hilbert)
Quellen
Leitlinien
Deutsche Dermatologische Gesellschaft. Therapie pathologischer Narben (hypertrophe Narben und Keloide). AWMF-Leitlinie Nr. 013-030. Stand 2020.www.awmf.org- Paul-Ehrlich-Gesellschaft für Chemotherapie. Kalkulierte parenterale Initialtherapie bakterieller Erkrankungen bei Erwachsenen - Update 2018.
S.175ff.AWMF-Leitlinie Nr. 082-006. S2k, Stand 2017. www.awmf.de
Literatur
- Rothe K, Tsokos M, Handrick W
:. Animal and human bite wounds. Dtsch Arztebl Int 2015; 112: 433–43. www.aerzteblatt.de Talan DA, Citron DM, Abrahamian FM et al. Bacteriologic analysis of infected dog and cat bites. Emergency Medicine Animal Bite Infection Study Group. N Engl J Med 1999; 340: 85-92.New England Journal of MedicineYaqub S, Bjørnholt JV, Hellum KB, Steinbakk M, Enger AE. Infeksjoner ved bitt. Tidsskr Nor Lægeforen 2004; 124: 3194-6.PubMed- Towfigh H, Hierner R, et al. (Hrsg.). Handchirurgie, S. 1233ff. Berlin: Springer, 2011.
BassDGUVJW,-FreitasFachbereichBC,ErsteFreitas AD et alHilfe.ProspectiveBissverletzungenrandomizeddurchdouble blind placebo-controlled evaluation of azithromycin for treatment of cat-scratch diseaseSäugetiere.Pediatr Infect Dis J 1998; 17: 447-52.PubMedGarth AP. Animal Bites in Emergency Medicine Medication. emedicine.medscape,StandSeptember 2018emedicine.medscape.comRieke B, Küper T, et al02/2016.Moderne Reisemedizin: Handbuch für Ärzte, Apotheker und Reisende S.362ff. Stuttgart: Gentner, 2010.Verein der Gifttierhalter Europas.Letzter Zugriff2124.608.20202022. www.serumdepotdguv.de- Paul-Ehrlich-Gesellschaft für Chemotherapie. Kalkulierte parenterale Initialtherapie bakterieller Erkrankungen bei Erwachsenen - Update 2018. S.175ff. AWMF-Leitlinie 082-006. Stand 2017. www.awmf.org
ZangwillYaqubKMS,HamiltonBjørnholtDHJV,PerkinsHellumBAKB,etSteinbakkalM, Enger AE.Cat-scratchInfeksjonerdiseasevedin Connecticutbitt.Epidemiology,TidsskrriskNorfactors,Lægeforenand evaluation of a new diagnostic test. N Engl J Med 19932004;329124:83194-136.New England Journal of MedicineRobert-Koch-Institut Berlin. RKI-Ratgeber für Ärzte. Tollwut. Zugriff 21.6.2020www.rki.dePubMed- Stevens DL, Bisno AL, Chambers HF, Dellinger EP, Goldstein EJ, Gorbach SL, et al. Practice guidelines for the diagnosis and management of skin and soft tissue infections: 2014 update by the infectious diseases society of America. Clin Infect Dis. 2014 Jul 15. 59(2):147-59. www.ncbi.nlm.nih.gov
- Morgan M, Palmer J. Dog bites. BMJ 2007; 334: 413-7. PubMed
SchülkeSerum-Depot& Mayr GmbH: Wichtige Information zur Arzneimittelsicherheit von Octenisept: Ödematöse Schwellungen und Gewebeschädigungen nach Einbringen unter Druck in Stichwunden bei handchirurgischen EingriffenBerlin.Rote-Hand-BriefGenerellesvom 7Notfallablaufschema.FebruarZugriff200824.08.2022. www.akdaeserumdepot.deBhaumikRiekeSB,KirubakaranKüperRT,Chaudhuriet al. Moderne Reisemedizin: Handbuch für Ärzte, Apotheker und Reisende S.Primary closure versus delayed or no closure for traumatic wounds due to mammalian bite362ff.CochraneStuttgart:Database of Systematic Reviews 2019Gentner,Issue 122010.Art. No.: CD011822. DOI: 0.1002/14651858.CD011822.pub2.www.cochranelibrary.comMedeiros I, Saconato H. Antibiotic prophylaxis for mammalian bites (Cochrane Review). In: The Cochrane Library, 2001onlinelibrary.wiley.comBfArM: Fluorchinolone: Einschränkungen in der Anwendung aufgrund von möglicherweise dauerhaften und die Lebensqualität beeinträchtigenden Nebenwirkungen 16.11.18www.bfarm.deDeutsche Dermatologische Gesellschaft. Therapie pathologischer Narben (hypertrophe Narben und Keloide). AWMF-Leitlinie Nr. 013-030. Stand 2020www.awmf.org
Autor*innen
MonikaLinoLenzWitte,FachärztinDr.fürmed., Arzt in Weiterbildung Allgemeinmedizin,NeustadtFrankfurtama.RübenbergeM.
Fr
IngardVersionLøgedieses Artikels basiert auf einem entsprechenden Artikel im norwegischen hausärztlichen Online-Handbuch Norsk Elektronisk Legehåndbok (NEL,spesialist i allmennmedisin, redaktør NELhttps://legehandboka.no/).