Allgemeine Informationen
Definition
InfektanfälligkeitEswird unterteilt in eine physiologische Infektanfälligkeit und eine pathologische.Eine Abgrenzung ist schwierig, da esgibt keine genauen Daten darüber,gibt,welche Anzahl, welche Art undEineFolgendepathologischeDefinitionen beziehen sich auf Kinder.- Physiologische Infektanfälligkeit
kann=aufmax.einen8ImmundefektunkompliziertehinweisenMinor-Infektionen (z. B. akute obere Atemwegsinfekte) pro Jahr, die akut und spontan limitierend verlaufen.2 - Pathologische Infektanfälligkeit = Auftreten von mehr als 8 Infektionserkrankungen pro Jahr bzw. die Entwicklung von chronischen, über mehrere Wochen nicht ausheilenden Infektionen3
ManLegtunterscheidetdenzwischenVerdachteinerauf eine Störung des Immunsystems nahe.2- primä
renrer und sekundärenrerImmunschwäche.Immundefekt möglich
- primä
DarüberPrimärerhinausImmundefektführt=StressangeborenezuImmunschwäche4- Sekundärer
einerImmundefektBeeinflussung=deserworbeneImmunsystemsImmunschwäche,sodassz. B.esdurchauchChemotherapiezeitweiseoderzuandereeinerimmunsupprimierendeerhöhten Infektanfälligkeit kommen kann.Behandlung24
Häufigkeit
GehHäufteufigInfektionenberichtenwerden oftPatient*innen in derHausarztpraxisPraxiserkannt.Primvon ihrer Infektanfäre Immundefektekönnen sich in jedem Lebensalter manifestierenlligkeit,esdiesindjedochmehrnuralssehr250seltenErkrankungenaufbeschrieben.3Die Prävalenz voneinen primärenImmundefektenImmundefektwirdzurückzuführenaufist.- Prävalenz
5primärervonImmundefekte - In Deutschland leben etwa 3.100
.000PersonenPatient*innengeschmit einem diagnostizierten primätztren Immundefekt.34 - Eine sekundäre Immunschwäche tritt deutlich häufiger auf als eine primäre.
DiagnostischeÄtiologie Überlegungenund Pathogenese
Physiologische Infektanfälligkeit
ZeichenDurcheinerintensivepathologischenkörperlicheInfektionsanfälligkeitBelastung oder Stress„ELVIS" (Erreger, Lokalisation, Verlauf, Intensität, Summe)12InfektionenStresshormone wie Cortisol und Adrenalin können das Immunsystem
dämpfen, was insbesondere die Lymphozyten in ihrer antiviralen Funktion beeinflussen kann.- Natürliche Killerzellen verlieren an Zytotoxizität und die Granulozyten sind in ihrer Phagozytoseleistung und bakteriziden Wirkung reduziert.
- Simultanes Auftreten verschiedener Viren
- Wenn diverse Viren (z. B. SARS-CoV-2, Influenza, Rhinovirus, Adenovirus, RSV) simultan kursieren, können mehrere Infekte durch
ungewöhnlicheverschiedene Erreger LokalisationderschnellInfektionprotrahiertehintereinanderVerlauf von Infektionen, unzureichendes Ansprechen auf antibiotische Therapie oder Infektionskomplikationennach LebendimpfungenSchweregrad (Intensität) der InfektionserkrankungAnzahl der Infektionenauftreten.
- Wenn diverse Viren (z. B. SARS-CoV-2, Influenza, Rhinovirus, Adenovirus, RSV) simultan kursieren, können mehrere Infekte durch
Primäre Immunschwäche
PrimZu den pathologischen, primärerenImmundefekteImmundefektensindzählenangeborenemehr als 340 seltene Erkrankungen mit genetischer Ursache, bei denen ein Teil des körpereigenen Immunsystems fehlt oder eine Fehlfunktion aufweist.Eine primäre Immunschwäche sollte vermutet werden bei:4-5Minderwuchs/GedeihstörungwiederholtenDiedokumentiertenDefektebakteriellenzeigenInfektionenschwerensichInfektionenhäufigwieschonMeningitis,imOsteomyelitisundPneumonieInfektionen mit atypischen opportunistischen Mikroorganismenlangfristiger (> 2 Monate) erfolgloser Antibiosegeneralisierter Kandidose/oraler Kandidose, die nicht auf Behandlung anspricht.Komplikationen bei Impfungen mit LebendvirenanhaltenderSäuglings- oderwiederkehrenderKindesalterDiarrhöeinerdurchpositivendasFamilienanamnesewiederholtefürAuftretenmöglicheschwererImmunschwächefiebriger Infekte.
Bei einem primären Immundefekt kann es im Rahmen einer Immundysregulation zuGranulomen,Autoimmunität,rezidivierendem Fieber, ungewöhnlichenEkzemen,Lymphoproliferation oder einer chronischenDarmentzündung (GARFIELD) kommen.1Eine primäre Immunschwäche kann allerdings auch ohne Infektionsanfälligkeit vorliegen.- Einige primäre Immundefekte erhöhen das Risiko einer malignen Erkrankung, insbesondere für Lymphome.
35
Sekundäre (erworbene) Immunschwäche
- Sekundäre Immunschwächen können als Folge vieler Erkrankungen oder auch Therapien auftreten
:.- HIV-Infektion
- sekundärer Antikörpermangel durch chronischen enteralen oder renalen Verlust, Medikamenteneinnahme (z.
AntimalariaAnti-Malaria-Medikamente, Immunsuppressiva oder Chemotherapien) oder maligne Erkrankungen, insbesondere Lymphome1 Andereandere chronische Erkrankungen, wie z.prädisponieren zu einer erhöhten Infektionsanfälligkeit.angeborene Krankheiten wiezystische Fibroseoder dieprimäre Ziliendyskinesie(Kartagener-Syndrom)DieAsplenie (angeboren oder erworben) führt häufiger zu fulminanten Infektionen durch bekapselte Erreger.35HungerAutoimmunerkrankungen4StrahlenkrankheitNebenwirkung von Bestrahlungen4AutoimmunerkrankungenArzneimittel-induzierte Defekte, wie z. B. Agranulozytose und Neutropenie 4
ICPC-2
- B29
Beschw.Beschwerden Lymph-/lmmunsyst., andere A78 Infektiöse Erkrankung NNBlmmunsystem, andere
ICD-10
D83D84.- Variabler9: ImmundefektD81.-,Kombinierte ImmundefekteD82.- Immundefekt in Verbindung mit anderen schweren Defekten. (Wiskott-Aldrich-Syndrom)D80.- Immundefekt mit vorherrschendem AntikörpermangelB24 Nichtnicht näherbezeichnete HIV-Krankheit [Humane Immundefizienz-Viruskrankheit]D84.- Sonstige Immundefektebezeichnet
DifferenzialdiagnosenDiagnostik
Diagnostische Überlegungen
Es ist sicher nicht Aufgabe von Hausärzt*innen, alle DifferenzialdiagnosenZiele derprimärenImmundefektezu kennen. Trotzdem ist es wichtig, Patient*innen mit Verdacht auf einen primären Immundefekt an eine Immunolog*in oder ein entsprechendes erfahrenes klinisches Zentrum weiterzuleiten, da eine frühzeitige Diagnose entscheidend für eine Therapie sein kann.Die primäre Immundefekte werdenDiagnostik in derIUIS-Klassifikation von 2015 in 9 Gruppen eingeteilt:6
1. Immundefekte, die zelluläre und humorale Immunität betreffen.2. kombinierte Immundefekte mit assoziierten oder syndromalen Erscheinungen3. Immundefekte, bei denen der Antikörpermangel im Vordergrund steht.4. Erkrankungen mit Immundysregulation5. angeborene Defekte der Phagozytenzahl und/oder -funktion6. Defekte der intrinsischen oder natürlichen Immunität7. autoinflammatorische Erkrankungen8. Komplementdefekte9. Phänokopien primärer Immundefekte.
Es gibt Patient*innen, die einen Antikörpermangel (Verminderung von Immunglobulinen) haben, bei denen also das humorale Immunsystem betroffen ist.Wenn zelluläre Immun- und Abwehrmechanismen betroffen sind, kommt es zu Funktionsstörungen der T- oder B-Zellen.Es gibt auch kombinierte Immundefekte, die teilweise so schwer sind, dass sie ohne Stammzelltransplantation nicht mit dem Leben vereinbar sind.7
Anamnese
Eine AbgrenzungDifferenzierung zwischen physiologischer und pathologischer Infektanfälligkeit- Identifikation
istderschwierigPatient*innen mit Hinweisen auf Immundefekt,daumeseinekeineweiteregenauenAbklärungDatenbeidarüber gibt, welche Anzahl, welche Art und welcher Verlauf von Infektionskrankheiten in welchem Lebensalter als normalSpezialist*innen zubezeichnen sindinitiieren.6
- Erreger: Infektionen durch ungewöhnliche
- Lokalisation: ungewöhnliche Lokalisation der Infektion, z. B. Viszeralabszesse
protrahierterVerlauf: protrahierte Verlauf von Infektionen, unzureichendes Ansprechen auf antibiotische Therapie,oderInfektionskomplikationenInfektionskomplikationen
nach Lebendimpfungen, RezidiveSchweregrad (IntensitIntensität):derMajor-InfektionenInfektionserkrankungwie Sepsis oder Meningitis- Summe: hohe Anzahl der Infektionen
.(> 8 pro Jahr)
- Granulome
- Autoimmunität
- Rezidivierendes Fieber
- ungewöhnliche Ekzeme
- Lymphoproliferation
- chronische Darmentzündung
- ≥ 4
oder mehrAtemwegsinfektionen mit der Notwendigkeit einer antibiotischen Therapie innerhalb eines Jahres über 2–3 Jahre,- z.
- z.
- schlechter oder ausbleibender Effekt einer antibiotischen Behandlung oder wiederholte Rezidive
- ≥ 2
oder mehrschwere bakterielle Infektionen,- z. B.
- z. B.
- ≥ 2
oder mehrröntgenologisch verifizierte Sinusitiden oder Pneumonien über einen Zeitraum von 3 Jahren - Infektionen mit ungewöhnlicher Lokalisation und/oder durch ungewöhnliche Erreger verursacht
- bekannter primärer Immundefekt in der Familie
Anamnese
- Überprüfung der Akronyme ELVIS und GARFIELD
- Bei Erwachsenen Abfragen der o. g. Warnzeichen
- Familienanamnese
- Immundefekt, pathologische Infektionsanfälligkeit, unklare Todesfälle1
WarnzeichenMedikamenteneinnahme- Vorerkrankungen
Klinische KinderUntersuchung
- Inspektion
≥der1vollständigJahre:entkleideten Patient*innen mit besonderem Augenmerk auf die Haut und Wunden.- Bei schweren Neutropenien kann ein Leitsymptom das Fehlen von Eiter sein.5
- Weitere Leitsymptome für primäre Immundefekte1
pathologischemaligneInfektionsanfälligkeit – „ELVIS“ (ErregerErkrankungen,Lokalisation,insbesondereVerlauf, Intensität, Summe)LymphomeindizierteektopeantibiotischeEBV-assoziierteTherapieWeichteiltumorenohneoderheilendendas HHV-8-assoziierteEffektKaposi-Sarkom- syndromale Aspekte wie Dysmorphien, Albinismus, Mikrozephalie,
GedeihstörungKleinwuchs oder Dysplasien Komplikationenneurologischenach LebendimpfungAuffälligkeitenauffälligerezidivierendeFamilienanamneseallergische(z.oderB.autoimmuneImmundefekt, pathologische Infektionsanfälligkeit, unklare Todesfälle)Symptome5
LymphopenieKlinische<Warnzeichen bei Kindern1.500/µL;Neutropenie< 500/µL, Immunglobuline vermindert- persistierende Dermatitis, insbesondere vor dem 2. Lebensmonat
- verspäteter Abfall der Nabelschnur
. - Gedeihstörung
KlinischeWeitere Untersuchung
EineUntersuchungenausführliche klinische Untersuchung einschließlichin derInspektion der Haut ist sinnvoll, um keine Anzeichen, die auf einen Immmundefekt hindeuten können, zu übersehen.Bei schwerenNeutropenienkann ein Leitsymptom das Fehlen von Eiter sein.3
Weitere Leitsymptome für primäre ImmundefekteHausarztpraxis
Der Abschnitt basiert auf dieser Referenz.1Maligne Erkrankungen, insbesondere LymphomeEktopeEBV-assoziierte Weichteiltumoren oder das HHV-8-assoziierte Kaposi-Sarkom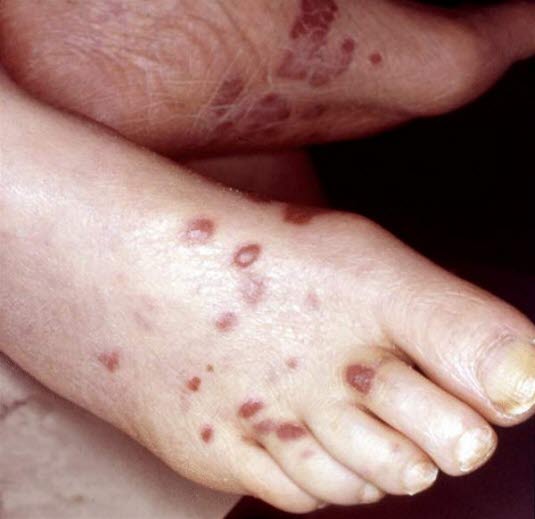
Kaposi-SarkomSyndromale Aspekte wie Dysmorphien, Albinismus, Mikrozephalie,Kleinwuchsoder DysplasienNeurologische AuffälligkeitenRezidivierende allergische oder autoimmune Symptome3
Ergänzende Untersuchungen
Trotz normaler Basisdiagnostik kann einprimärer Immundefektvorliegen.1
Basisdiagnostik
Labor
- Blutbild mit Differenzierung sowie die Bestimmung der Immunglobuline (IgG, IgA, IgM, IgE)
- Hinweise auf primären Immundefekt1
Leukozytopenie,LymphopenieLymphozytopenie,< 1.500/µl- Neutropenie
, Monozytopenie oderThrombozytopenie,Eosinophilie< 500/µl morphologischeImmunglobulineBeurteilungvermindert- Cave:
destrotzBlutausstrichsnormaler Basisdiagnostik primärer Immundefekt möglich!
Weitere Blutuntersuchungen
Allgemeine Untersuchungen zur Aufdeckung der SystemerkrankungBeurteilung der aktuellen InfektionIgG-SubklassenUntersuchung der ImpfantikörperLymphozytentypisierung- HIV-Status
Bildgebung
BestimmungUltraschallCH50Abdomen(gesamthzum Nachweis einer Asplenie
Diagnostik bei Spezialist*innen
- Spezielle Laboruntersuchungen abhä
molytischengigKomplementaktivität)vonundVerdachtsdiagnose,AP50 (Alternative Pathway)z.zur Beurteilung des KomplementwegsB.:- Lymphozytentypisierung
DieBeurteilungmolekulargenetischeKomplementsystem.
- Molekulargenetische Diagnosesicherung
kann- Kann bei primären
ImmundefekenImmundefekten für die Behandlung und Beratung von Patient*innen und deren Angehörigen notwendig sein und sollte von Spezialist*innen unter Einbeziehung einer genetischen Beratung erfolgen.1
Diagnostik - Kann bei primären
- Ggfs.
bei Spezialist*innenBildgebungRöntgen-ThoraxDarstellungzurlymphatischerBeurteilungOrganedeswieThymusschattenThymus oder MilzUltraschall Abdomen zum Nachweis einerAsplenie
Indikationen zur Überweisung
- Bei Verdacht auf oder nachgewiesener Immundefizienz/Immunschwäche sollte frühzeitig zu Spezialist*innen überwiesen werden.
- Bei folgenden immunologischen Notfällen soll eine sofortige Kontaktaufnahme mit einer in der Immundefektdiagnostik und -behandlung erfahrenen Klinik erfolgen:1
- Erythrodermie in den ersten Lebenswochen
- schwere Lymphopenie im 1. Lebensjahr
- persistierendes Fieber und Zytopenie
- schwere Neutropenie im Kindesalter (<
- schwere Hypogammaglobulinämie
- Adressen finden Sie u.
Therapie
Allgemeines zur Therapie
WichtigFallsist eine gute Einstellungvorhanden:- Behandlung der die Immunschwäche auslösenden Grunderkrankung
- Behebung reversibler Ursachen, z. B. Absetzen von immunsupprimierenden Medikamenten, sobald möglich
- Bei schweren Leukopenien besteht ein erhöhtes Risiko für bakterielle und mykotische Infektionen. Hier sind prophylaktische Antibiotika hilfreich.
35- Bei Pilzinfektionen ist oft eine Langzeittherapie mit Antimykotika erforderlich.
- Bei Antikörpermangel eignet sich die Immunglobulingabe als Infektionsprophylaxe.
- Immunglobulinersatz erfolgt intravenös (alle 3–4 Wochen) oder subkutan, ggf. lebenslang.
35
- Immunglobulinersatz erfolgt intravenös (alle 3–4 Wochen) oder subkutan, ggf. lebenslang.
- Bei vielen kombinierten Immundefekten ist eine kurative Therapie nur mit einer hämatologischer
StammzelltranplantationStammzelltransplantation möglich. - Die Gentherapie befindet sich im Moment noch in der experimentellen Phase.
Maßnahmen und Empfehlungen
Prävention
SorgfältigeSportHygienemaßnahmenführteinschließlichimspezieller Mund-und Zahnpflege (Vorsicht bei der Versorgung mit Zahnimplantaten)Regelmäßiges Fiebermessen, um Infektionen rechtzeitig erkennenVergleich zukönnenfehlender Bewegung zu einem geringeren Infektionsrisiko, wenn ein moderates Maß gewählt wird, z.BeobachtungderB.CD4-Zellzahl5 Trainingseinheiten à 45 min pro Woche. 2ManifestationenHIV-bezogener opportunistischer Infektionen können bei CD4-Zellzahlen vorkommen, abercave: dieInzidenzPhasevonbisschweren72undhpotenziellnachlebensbedrohlicheneinemInfektionenWettkampf geht mit erhöhthtersichAnfälligkeitdramatisch,fürwennAtemwegsinfektionendie CD4-Zellzahl auf unter 200/µl fällt.einher
Immunmodulation
Eine Verbesserung der Immunabwehr bei Infektanfälligkeit ist möglich durch Bewegung und körperliches Training, verbessertes Stressmanagement und optimale Versorgung mit Mikronährstoffen.2
Impfungen
Bei älteren Patient*innen und Menschen mit chronischen Erkrankungen sind Grippe- und Pneumokokkenimpfung empfehlenswert.- Bei Asplenie sollte gegen Pneumokokken, Haemophilus influenzae Typ B und Meningokokken sowie jährlich gegen Grippe geimpft werden.7
- Empfehlungen zur Schutzimpfung, zur medikamentösen Prophylaxe und zur Therapie bezüglich SARS-CoV2-Infektionen finden sich in der speziell dafür angefertigten Onkopedia-Leitlinie.
- Trotz verminderter/fehlender Antikörpertiter werden bei Patient*innen mit onkologischen und hämatologischen Erkrankungen zelluläre Immunantworten nach Schutzimpfung induziert, die von besonderer Bedeutung sein können, um milde Verläufe der COVID-19-Erkrankung zu begünstigen. 8
Patienteninformationen
Patienteninformationen in Deximed
Illustrationen

Quellen
Leitlinien
- Deutsche Gesellschaft für Immunologie. Diagnostik auf Vorliegen eines primären Immundefektes (PID). AWMF-Leitlinie Nr. 112-001. S2k, Stand 2017 (abgelaufen). www.awmf.org
Literatur
- Deutsche Gesellschaft für Immunologie. Diagnostik auf Vorliegen eines primären Immundefektes (PID). AWMF-Leitlinie Nr.112-001. Stand 2017. (abgelaufen) www.awmf.org
HocHärtel C. Pädiatrische Sportmedizin. Berlin,SiegfriedHeidelberg: Springer, 2021.Psychoneuroimmunologielink.springer.com- Nadal D. Pädiatrie. Berlin, Heidelberg:
StressSpringer,erhöht Infektanfälligkeit2020.Dtschlink.springer.com - Pelaj
ArzteblP.2003Primäre und sekundäre Immundefekte. Journal Onkologie 2018. Zuletzt aktualisiert 03.06.2022. Letzter Zugriff 02.01.2023. www.aerzteblattjournalonko.de - Kamradt T. Primäre Immundefekte. Harrisons Innere Medizin. 19. Auflage 2016 Thieme-Verlag S. 2583ff.
deZentralinstitutVriesfürE;dieClinicalkassenärztlicheWorking Party of the European Society for Immunodeficiencies (ESID)Versorgung.PatientAktualisiertes Kodier-centredManualscreeningzuforInfektanfälligkeitprimaryundimmunodeficiency:Immundefekta multi-stage diagnostic protocol designed for non-immunologistserschienen.ClinDeutschesExpÄrzteblattImmunol 2006; 145: 201-3.PubMedSubbarayan A, Colarusso G, Hughes SM, et. al. Clinical features that identify children with primary immunodeficiency diseases. Pediatrics 2011; 127: 810-6.PediatricsPicard C, Al-Herz W, Bousfiha A. Primary Immunodeficiency Diseases: an Update on the Classification from the International Union of Immunological Societies Expert Committee for Primary Immunodeficiency 2015. J Clin Immunol 2015, 35(8):696-7262018. www.ncbiaerzteblatt.nlm.nih.govvan der Burg M, Gennery AR. Educational paper. The expanding clinical and immunological spectrum of severe combined immunodeficiency. Eur J Pediatr 170:561-571.2011www.ncbi.nlm.nih.govde- Robert-Koch-Institut. Impfungen bei Asplenie. Stand
1114.908.20182019. Letzter Zugriff 02.01.2023. www.rki.de - Onkopedia. Coronavirus-Infektion (COVID-19) bei Patient*innen mit Blut- und Krebserkrankungen. Stand 01.02.2022. Letzter Zugriff 02.01.2023. www.onkopedia.com
Autor*innen
MonikaLinoLenzWitte,FachärztinDr.fürmed., Arzt in Weiterbildung, Allgemeinmedizin,Neustadt am RübenbergeFrankfurt- Die ursprüngliche Version dieses Artikels basiert auf einem entsprechenden Artikel im norwegischen hausärztlichen Online-Handbuch Norsk Elektronisk Legehåndbok (NEL, https://legehandboka.no/).