Allgemeine Informationen
Definition
- Intrahepatische (obstetrische) Cholestase im 2. oder 3.
TrimesterTrimenon unbekannter Ursache1-2 - Führt zu einem Anstieg der Gallensäurespiegel und/oder Leberwerte und bewirkt quälenden Juckreiz ohne Ausschlag bei der Mutter.
- Leicht erhöhtes Risiko für ungünstige neonatale Ereignisse und Mortalität
- Frühgeburt, intrauteriner Fruchttod, intrazerebrale Blutungen und
intrauterinenfetalesFruchttodAtemnotsyndrom(wbeim Kind können die Folge sein.3-4 - intrauterine Fruchttode bei Einlingsgraviditä
hrendtenderimletztenMedianWochenum 38+0 SSW und bei Geminigraviditäten bereits vordem37+0berechneten Geburtstermin)SSW5
- Frühgeburt, intrauteriner Fruchttod, intrazerebrale Blutungen und
- Ist für die Mutter meist ungefährlich.
- Durch Malabsorption von Fetten und fettlöslichen Vitaminen kann es zu mütterlichem Vit.-K-Mangel kommen.3-4
- Das Risiko ungünstiger neonataler Ereignisse korreliert mit der Höhe des maternalen Gallensäurespiegels im Blut.3
Häufigkeit
Die Zahlen sind nicht eindeutig belegt, man geht jedoch von einerInzidenz von0,1–12 % der Schwangeren in Mitteleuropaaus.und Nordamerika36
Ätiologie und Pathogenese
EinigesDiesprichtÄtiologiedafürist nicht vollständig geklärt,dasssowohldiegenetische,UrsachehormonelleinalseinerauchÜberempfindlichkeitUmweltfaktorengegenüberscheinenÖstrogeneine Rolle zusuchenspielen.- Verschiedene
ist,GenmutationendiekonntengenauebeiUrsacheFrauenistmitjedochintrahepatischerunbekanntSchwangerschaftcholestase nachgewiesen werden. BeiAucheinigendiePatientinnenHöhemitderhohenSchwangerschaftshormonspiegelGallensäurespiegeln liegtscheinen eineGenmutationRollefürbeieinderhepatobiliäresEntwicklungTransportproteinder intrahepatischen(ABCB4)Schwangerschaftcholestasevorzu spielen.4-53
- Verschiedene
Prädisponierende Faktoren
- Intrahepatischer Gallenstau in der Schwangerschaft rezidiviert in 60–70 % der Fälle in nachfolgenden Schwangerschaften.3
- Ein leicht erhöhtes Risiko ist bei Zwillingsschwangerschaften zu verzeichnen.
EineBestehendeTherapieodermitstattgehabteeinemHepatitisProgesteronpräparatC- Alter
kann>eine35intrahepatische Cholestase begünstigen.Jahre34
ICPC-2
- W99 Störung Schwangerschaft
ICD-10
- O26.6 Leberkrankheiten während der Schwangerschaft, der Geburt und des Wochenbettes
- O66.60 Schwangerschaftscholestase
Diagnostik
Diagnostische Kriterien
- Schwangerschaftsjuckreiz ohne Ausschlag, den gesamten Körper betreffend, und Anstieg der Gallensäurespiegel und/oder Lebertransaminasen (GOT, GPT), Gamma-GT und
eventuellevtl. Bilirubinanstieg im Blut
Differenzialdiagnose
- Schwangerschaftsjuckreiz
- Ist häufig bei normal verlaufenden Schwangerschaften. Juckreiz der Haut und
eventuellevtl. makulopapulöser Ausschlag an der Innenseite von Armen und Beinen. Trockene Haut.
- Ist häufig bei normal verlaufenden Schwangerschaften. Juckreiz der Haut und
- Polymorphe Schwangerschaftsdermatose
(
- PEP: Polymorfic Eruption of Pregnancy, früher PUPP genannt
) - schwangerschaftsbedingter Juckreiz mit Hautausschlag
- PEP: Polymorfic Eruption of Pregnancy, früher PUPP genannt
- Ausschlag mit Juckreiz
- Atopie/Exanthem, Psoriasis
- Gallensteine
- Hepatitis A, B oder C
Beachtenggf.Sieanamnestischedie AnamneseHinweise, Möglichkeit einer Ansteckung.
- HELLP-Syndrom
- niedriger Hämoglobinwert (Hämolyse), Thrombozytopenie
- niedriger Hämoglobinwert (Hämolyse), Thrombozytopenie
- Akute Fettleber während der Schwangerschaft
:- akute, schwerwiegende Erkrankung mit Leberversagen und häufig Multiorganversagen
- Hyperemesis gravidarum
- gravierende Schwangerschaftsübelkeit mit Erbrechen
Anamnese
- Juckreiz entwickelt sich in der Regel während des 3.
TrimestersTrimenons, kann jedoch auch bereits im 2.TrimesterTrimenon auftreten.3 - Der Juckreiz tritt in der Regel generalisiert auf, wobei Handflächen und Fußsohlen besonders betroffen sind.
PunctumBeeinträchtigungmaximumdurchdesdenJuckreizesJuckreiz v. a. in der Nacht- Gelegentlich Entwicklung von Ikterus3
- Gewöhnlich guter Allgemeinzustand
- Ggf. Fettstühle
Klinische Untersuchung
- Schwangere Frau im 2. oder 3.
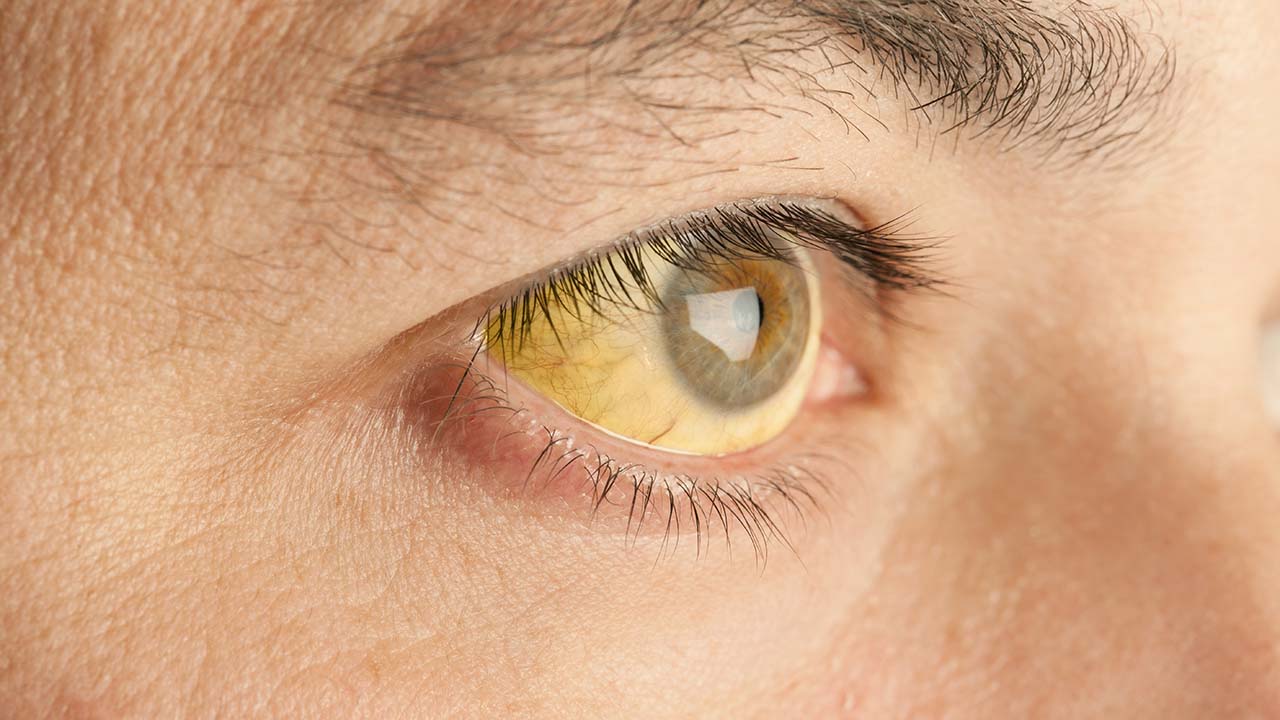
TrimesterTrimenon, deren Allgemeinzustand in der Regel nicht beeinträchtigt ist. - Milder Ikterus
2510–15 % der Fälllelle3 - Kein
HautusschlagHautausschlag, abgesehen von etwaigen Kratzspuren
Ergänzende Untersuchungen in der Hausarztpraxis
- Gallensäure im Serum insgesamt
- Normalbereich 0–6 µmol/l
- Bei einem Wert > 10 µmol/l wird eine Untersuchung im nüchternen Zustand durchgeführt.
- Serumgallensäuren über
50–7040 µmol/Ll gelten hinsichtlich der fetalen Komplikationen als prognostisch ungünstig.3-4
- Bilirubin
Hhäufig leicht erhöht.
- GOT, GPT, AP und Gamma-GT
- GPT ist häufig erhöht,
typischerweiseaufunterdas2502- bis50015-FacheU/Ldes(5 bis 10 µmol/s/l)Normwertes.3 - AP steigt unter normalen Schwangerschaften an und ist daher wenig aussagekräftig.
- Gamma-GT kann normal oder nur geringfügig erhöht sein, im Gegensatz zu anderen Gallenwegserkrankungen.
UnterU.UmständenU. ist eine Hepatitis-Serologie indiziert.
- GPT ist häufig erhöht,
Weitere
Diagnostik bei Spezialist*innen
- Regelmäßige Beurteilung des fetalen Zustandes durch fetale Bewegungen, Kardiotokografie (CTG) und fetalem Ultraschall durch Gynäkolog*in7
Indikation zur Überweisung
- Immer bei V. a. die Erkrankung zur Gynäkologie und Geburtshilfe zur Mitbetreuung
Therapie
TherapiezielTherapieziele
- Symptome bei der Mutter lindern.
- Einem
intrauterinemintrauterinen Fruchttod oder einer Frühgeburt vorbeugen.3 - Die Schwangerschaftsdauer verlängern, bis die Lungenreife des Fetus ausreichend vorangeschritten ist.
Allgemeines zur Therapie
- Die Entbindung stellt die einzige kausale Therapie dar.3
- Die medikamentöse Senkung der Gallensäurespiegel mit Ursodeoxycholsäure wird bei quälendem Juckreiz und deutlich erhöhtem Gallensäurespiegel empfohlen.
- Studien zufolge kann der Juckreiz mittels Ursodeoxycholsäure gemildert und der Gallensäurespiegel/die Leberwerte gesenkt werden,
ohnederdassBenefit wird allerdings als gering betrachtet. Zu möglichen NebenwirkungenfüraufMutterdenoderFetusKindgibtzuesbefürchtenkeinesindEvidenz.68-79
Medikamentöse Therapie
Leitlinie: Medikamentöse Therapie der Schwangerschaftscholestase10
- Ursodeoxycholsäure
3- Mittel der 1. Wahl
- 10
bis–15 mg/kg Körpergewicht/Tagd, entsprechend einer Tagesdosis von ca. 1 g/Tagd)- Therapiestart mit niedriger Dosis
- Lindert den Juckreiz, hat einen günstigen Effekt auf die Transaminasen.
- Off-Label-Use
- Vermindert die Frühgeburtlichkeit, wie eine Metaanalyse zeigt.
811
- S-Adenosylmethionin
- In einigen europäischen Ländern, nicht aber in Deutschland für diese Indikation zugelassen, Off-Label-Use.
- Therapieoption der 2. Wahl
- empfohlene Dosierung: 1.000 mg/d
- Studienlage widersprüchlich bezüglich des Effektes
- Rifampicin
- ebenfalls Off-Label-Use
- 3. Wahl
- 150–300 mg/d
- antipruritischer Effekt in Fallberichten
Alternativen?
- Colestyramin
? - Antihistaminika
?- bei leichten Formen, Effekt sehr eingeschränkt4
- Therapie mit Dexamethason
? Alternative,zurdieFörderungauch gleichzeitig dieder Lungenreifefördertbei drohender Frühgeburt vor der 34. SSW4S-Adenosylmethionin?In einigen europäischen Ländern, nicht aber in Deutschland für diese Indikation zugelassen.
Rifampicin off label use?
Weitere BehandlungsmöglichkeitenBehandlungsstrategien
- Regelmäßige Überwachung des Feten
- Einleitung der Geburt5
- Bei vorliegender intrahepatischer Schwangerschaftscholestase sollte ab 37+0 SSW eine Geburtseinleitung empfohlen werden.
- Zwischen 34+0 SSW bis 36+6 SSW kann eine Beendigung der Schwangerschaft unter individueller Risikoabwägung empfehlenswert sein.
- Bei einer Gallensäurekonzentration von > 100μmol/l kann eine Geburtseinleitung empfohlen werden.5
- bei fetaler Gefährdung
Sollte insbesondere bei schwerem Verlauf ab der 37. SSW erwogen werden.
- Das Kind sollte intramuskulär mit Vitamin K versorgt werden.
Verlauf, Komplikationen und Prognose
Komplikationen beim Fetus
ErhLeicht erhöhtes Risiko für- intrauterinen Fruchttod
- Frühgeburt (20
(1–2-60 %) - Atemnotsyndrom des Neugeborenen
- intrazerebrale Blutungen beim Neugeborenen
- Mekoniumabgang ins Fruchtwasser
- fetale Bradykardien.3
Erhöhtes Risiko für Frühgeburt (20 %)3
Erhöhtes Risiko für Atemnotsyndrom des Neugeborenen
Komplikationen bei der Mutter
- Erhöhtes Risiko für postpartale Blutung durch Vitamin-K-Mangel3
Prognose
EsDiegibtHöhekeinedergeeignetenSerumgallensäuren kann als Marker fürdiedasPrognoseKomplikationsrisiko inEinzelfällen,diejedochtherapeutischenscheintÜberlegungendasmiteinbezogenRisiko bei Serumgallensäuren über 50 bis 70 µmol/L hinsichtlich der fetalen Komplikationen größer zu seinwerden.3-4- Die Prognose für die Mutter ist günstig, die Krankheit klingt einige Tage nach der Geburt von allein ab
, zumeist innerhalb von 24 bis 48 Stunden.3
Follow-upVerlaufskontrolle
- Das Risiko für ein Rezidiv bei nachfolgenden Schwangerschaften ist hoch
45–70ca 60 %.312 - Die Einnahme von oralen Kontrazeptiva ist erlaubt.
Das Risiko für das Auftreten einer Cholestase unter Einnahme von modernen Kontrazeptiva mit geringen Hormonkonzentrationen ist praktisch vernachlässigbar.3
- GOT, GPT und Gallensä
ureuren sollten bis zur Normalisierung der Werte kontrolliert werden.
Patienteninformationen
Worüber sollten Sie die Patientinnen informieren?
- Bei 97–99 % aller Kinder treten keine Folgen der Erkrankung auf, es besteht jedoch ein leicht erhöhtes Risiko für Frühgeburt oder intrauterinen Fruchttod.
Für die Mutter ungefährlich- Rezidivrisiko in Folgeschwangerschaften
Patienteninformationen in Deximed
Illustrationen
Sklerenikterus
Quellen
Leitlinien
- Deutsche Gesellschaft für Gynäkologie und Geburtshilfe e. V. Geburtseinleitung. AWMF-Register Nr. 015-088. S2k, Stand 2020. www.awmf.org
- Deutsche Dermatologische Gesellschaft e. V. (DDG). Diagnostik und Therapie des chronischen Pruritus. AWMF-Leitlinie Nr. 013-048. S2k, Stand 2022. www.awmf.org
Literatur
- Geenes V, Williamson C. Intrahepatic cholestasis of pregnancy. World J Gastroenterol 2009; 15: 2049-66. PubMed
LindorKDLindor KD, Lee RH. Intrahepatic cholestasis of pregnancy. UpToDate, last updatedSepAug1024,20152021. www.uptodate.com.UpToDatewww.uptodate.comTraunerPiechotaMJ,FickertJelskiP, Pertl BW.SchwangerschaftsspezifischeIntrahepaticLebererkrankungenCholestasis in Pregnancy: Review of the Literature.DtschJArzteblClin2004Med. 2020 May 6;2004; 1019(5):501361. www.aerzteblattncbi.denlm.nih.govLeeDebbsNMRH,BradyJurusCWD. Cholestasis of pregnancy. BMJ Best Practice. Last Updated Oct 2017. bestpractice.bmj.com- Deutsche Gesellschaft für Gynäkologie und Geburtshilfe e. V. Geburtseinleitung. AWMF-Register Nr. 015-088. S2k, Stand 2020. www.awmf.org
- Floreani A, Gervasi MT New Insights on Intrahepatic Cholestasis of Pregnancy. Clin. Liver
diseaseDis.in2016;20:177–189. pubmed.ncbi.nlm.nih.gov - Ozyuncu O, Orgul G, Ozten G, Yurdakok M, Beksac MS. Outpatient versus inpatient follow-up for intrahepatic cholestasis of pregnancy.
WorldClin.JExp.GastroenterolHepatol.20092019;155:897-906289–293.PubMed Hay JHwww.Liver disease in pregnancyncbi.Hepatology 2008; 47: 1067-76nlm.PubMednih.gov- Chappel LC, Gurung V, Seed PT, et al. Ursodeoxycholic acid versus placebo, and early term delivery versus expectant management, in women with intrahepatic cholestasis of pregnancy: semifactorial randomised clinical trial. BMJ 2012; 344: e3799. BMJ (DOI)
GurungWalkerVKF,StokesChappellMLC, Hague WM, Middleton P,Milan SJ, Hague W,Thornton JG.InterventionsPharmacological interventions for treating intrahepatic cholestasisinof pregnancy. Cochrane Database of Systematic Reviews20132020, Issue67. Art. No.: CD000493.DOI:www.cochranelibrary.com- Deutsche
10Dermatologische Gesellschaft e.1002/14651858V.CD000493(DDG).pub2Diagnostik und Therapie des chronischen Pruritus. AWMF-Leitlinie Nr. 013-048, S2k, Stand 2022.DOIwww.awmf.org - Ovadia C, Sajous J, Seed PT et al. Ursodeoxycholic acid in intrahepatic cholestasis of pregnancy: a systematic review and individual participant data meta-analysis. Lancet Gastroenterol Hepatol. 2021 Apr 26:S2468-1253(21)00074-1. Epub ahead of print. PMID: 33915090. PubMed
Debbs RH, Jurus D. Cholestasis of pregnancy. BMJ Best Practice. Last Updated Apr. 2015.RopponenPuljic A,SundKimRE,Riikonen S, et al. Intrahepatic cholestasis of pregnancy as an indicator of liver and biliary diseases: a population-based study. Hepatology 2006; 43:723.PubMedBurrows R, Clavisi O, Burrows E. Interventions for treating cholestasis in pregnancy. Cochrane Database of Systematic Reviews 2001; issue 4.The Cochrane LibraryPalmaPage J,ReyesEsakoffHT,RibaltaShafferJB,etLaCoursierealDY, Caughey AB.UrsodeoxycholicTheacid in the treatmentrisk ofcholestasisinfant and fetal death by each additional week ofpregnancy.expectantA randomized, double-blind study controlled with placebo. J Hepatol 1997; 27: 1022.PubMedZapata R, Sandoval L, Palma J, et al. Ursodeoxycholic acidmanagement inthe treatment ofintrahepatic cholestasis of pregnancy by gestational age.A 12-year experienceAm.LiverJ.IntObstet.2005Gynecol. 2015;25212:548667.PubMedBacq Ypubmed.Intrahepatic cholestasis of pregnancyncbi.UpToDate 2008; wwwnlm.uptodatenih.com.UpToDategov
AutorenAutor*innen
JuliaFranziskaTrifyllisJorda, Dr. med., Fachärztin fürGynäkologie und GeburtshilfeViszeralchirurgie,Münster/W.Ärztin in Weiterbildung Allgemeinmedizin, KaufbeurenMariaDieSennströmursprüngliche Version dieses Artikels basiert auf einem entsprechenden Artikel im norwegischen hausärztlichen Online-Handbuch Norsk Elektronisk Legehåndbok (NEL,leitende klinische Fachärztin, Frauenklinik, Karolinska UniversitätskrankenhausIngard Løge, specialist inom allmänmedicin, redaktör NELBjörg Lorentzen, leitender klinischer Facharzt, Drhttps://legehandboka.medno/)., Spezialist für Geburtshilfe und Gynäkologie, Reichshospital, Oslo