Allgemeine Informationen
Definition
- Die infektiöse Mononukleose (IM) ist eine Infektionskrankheit, die durch das Epstein-Barr-Virus (EBV) ausgelöst wird.1-4
- Das Krankheitsbild ist geprägt von Pharyngitis mit Halsschmerzen, hohem Fieber und Lymphadenopathie.3-5
- Begleitsymptome sind Kopfschmerzen, Muskel- und Gelenkschmerzen, Übelkeit, Husten und Exantheme sowie Hepatomegalie.
- Synonyme: Pfeiffer-Drüsenfieber, Morbus Pfeiffer, Monocleosis infectiosa, Kusskrankheit
- EBV ist in der Bevölkerung verbreitet und verläuft oft asymptomatisch.3
- hohe Seroprävalenz in der erwachsenen Bevölkerung (90–95 %)
- Die Erkrankung ist meist selbstlimitierend innerhalb von 2–4 Wochen.3,5
- Seltene, aber potenziell lebensbedrohliche Komplikationen sind eine Milzruptur oder eine Atemwegsobstruktion durch massiv vergrößerte Tonsillen („Kissing Tonsils").3
- Die Therapie ist symptomorientiert mit körperlicher Schonung und Zufuhr von Flüssigkeit.
- Auch Infektionen mit dem Zytomegalievirus (CMV) führen gelegentlich zu einem ähnlichen Krankheitsbild.3-5
- EBV und CMV gehören zur Familie der Herpesviren.
Häufigkeit
- Etwa 1–6 % der Pharyngitiden bei jungen Erwachsenen sind durch eine infektiöse Mononukleose bedingt.3
- Bei Vorstellung mit Halsschmerzen tritt eine EBV-Infektion nur in ca. 1 % der Fälle auf.5
- Inzidenz von 6–8 Fällen pro 1.000 Personen pro Jahr
- Häufigkeitsgipfel in der Altersgruppe zwischen 16 und 20 Jahren6
- selten bei Kindern und Erwachsenen über 25 Jahre
- Häufig asymptomatischer Verlauf der EBV-Infektion
- EBV-Antikörper lassen sich bei 90–95 % der Bevölkerung finden.3
- 12–25 % der seropositiven gesunden Erwachsenen tragen EBV im Rachenraum.
- Es scheinen weder Geschlechtsunterschiede noch saisonale Variationen vorzuliegen.1
Ätiologie und Pathogenese
- Systemische Infektionskrankheit verursacht durch das Epstein-Barr-Virus (EBV)1,3,5
- Übertragungsweg
- Etwa 70 % der akuten EBV-Infektionen bei Erwachsenen und Jugendlichen führen zu infektiöser Mononukleose.5,8
Epstein-Barr-Virus (EBV)
- EBV gehört zur Gruppe der Herpesviren3,5
- EBV repliziert sich lebenslang in gesunden B-Lymphozyten.5
- Eine Reaktivierung von EBV kann bei immunkompromittierten Menschen auftreten.5,8
- EBV ist onkogen und assoziiert mit verschiedenen lymphoproliferativen Erkrankungen.
Prädisponierende Faktoren
- Eine Infektion im frühen Kindesalter ist assoziiert mit einem niedrigen Hygienestandard und sozioökonomischen Status.5
- Jugendliche haben ein erhöhtes Risiko, eine klinisch manifeste EBV-Infektion zu entwickeln.3,5
ICPC-2
- A75 Infektiöse Mononukleose
ICD-10
- B27 Infektiöse Mononukleose
- B27.0 Mononukleose durch Gamma-Herpesviren
- Mononukleose verursache durch Epstein-Barr-Virus (EBV)
- B27.1 Mononukleose durch Zytomegalieviren
- B27.8 Sonstige infektiöse Mononukleose
- B27.9 Infektiöse Mononukleose, nicht näher bezeichnet
- B27.0 Mononukleose durch Gamma-Herpesviren
Diagnostik
Diagnostische Kriterien
- Exposition, typische Anamnese und klinischer Befund
- Klinische Trias aus Halsschmerzen, hohem Fieber und geschwollenen zervikalen Lymphknoten3-5
- Die Diagnose wird durch einen erhöhten EBV-Antikörpertiter und einen typischen Blutausstrich bestätigt.
- eindeutige Diagnose bei unkompliziertem Verlauf selten notwendig3-5
- Die Verdachtsdiagnose sollte bei Risikogruppen (Schwangerschaft, HIV-Infektion, Immundefekt) erhärtet werden.4
Differenzialdiagnosen
- Infektiöse Tonsillitis bzw. Pharyngitis anderer Ätiologie3
- bakterielle Erreger
- Streptokokkeninfektionen (S. pyogenes/GAS) inkl. Scharlach
- Streptokokken der Gruppe C (Streptococcus anginosus), Moraxella catarrhalis, Nokardien, Pneumokokken, Gonokkoken und Haemophilus influenzae.
- Diphtherie
- virale Erreger
- Rhinovirus, Adeno-, Corona-, Enteroviren
- Influenza
- Zytomegalievirus
- Toxoplasmose
- Aphthen
- Tuberkulose
- Mykosen
- Kawasaki-Syndrom
- B-Zell-Lymphom (Non-Hodgkin-Lymphom bzw. Hodgkin-Lymphom)
- Leukämie (z. B. akute lymphatische Leukämie, ALL)
- Akute Hepatitis
Anamnese
- Möglicherweise unspezifische Prodromalsymptome, z. B. Abgeschlagenheit, Appetitlosigkeit und ein allgemeines Krankheitsgefühl1,3,5
- Typische klinische Beschwerden3,5-6
- Tonsillopharyngitis mit starken Halsschmerzen
- kloßige und häufig nasale Sprache
- Behinderung des Schluckens und Atmens durch geschwollene Tonsillen
- hohes Fieber (90 %)
- Lymphknotenschwellung, insbesondere am Hals (80–90 %)
- Schüttelfrost, Kopfschmerzen, Muskel- und Gelenkschmerzen, Husten, Übelkeit, Exantheme
- Tonsillopharyngitis mit starken Halsschmerzen
- Typische Risikokonstellationen mit schwerer Immunsuppression beachten:3
- Neutropenie (< 1.000/μL Neutrophile)
- iatrogen-medikamentöse Immunsuppression (z. B. systemische Steroide, Chemotherapie)
- Transplantation solider Organe/Stammzelltransplantation
- HIV und AIDS
- Antikörpermangelsyndrome
- angeborene oder erworbene Immundefekte.
Klinische Untersuchung
- Häufig reduzierter Allgemeinzustand1,3-5
- Vitalparameter
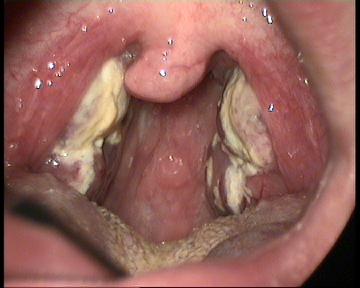 Mononukleose
Mononukleose - Racheninspektion
- gerötete, vergrößerte Tonsillen mit Exsudat3
- häufig lymphatische Hyperplasie, Erythem und Ödem
- Weiß-graue, flächige Beläge auf den Tonsillen sind typisch.4-5
- im Gegensatz zu stippchenartigen Belägen bei Streptokokken
- Petechien am Übergang zwischen weichem und hartem Gaumen (25–50 %)5
- hoher prädiktiven Wert für die Diagnose Mononukleose
- Lymphadenopathie
- Halslymphknoten bei 80–90 % der Patient*innen geschwollen3-4
- meist beidseits und sowohl ventral als auch dorsal des M. sternocleidomastoideus
- Die Lymphknoten sind in der Regel nicht schmerzhaft, aber empfindlich bei Palpation.
- Siehe auch die Artikel Lymphadenopathie bei Kindern und Lymphadenopathie bei Erwachsenen.
- Halslymphknoten bei 80–90 % der Patient*innen geschwollen3-4
- Splenomegalie/Hepatomegalie
- Hautausschlag
- Ältere Erwachsene haben etwas seltener als jüngere eine Pharyngitis und Lymphadenopathie.
- dafür häufiger Hepatomegalie und Ikterus
Ergänzende Untersuchungen in der Hausarztpraxis
- Routine-Labordiagnostik3-5
- Blutausstrich
- klassische Lymphozytose mit atypischen reaktiven Lymphozyten3-4
- im Kontext von EBV sog. „Pfeifferzellen"
- klassische Lymphozytose mit atypischen reaktiven Lymphozyten3-4
- EBV-Schnelltest (Paul-Bunnel-Reaktion, Monospot)3,5
- Geeignet, um die Erkrankung zu bestätigen.
- Sensitivität zwischen 81–95 % und Spezifität zwischen 98–100 %3-4
- in der ersten Krankheitswoche häufig noch negativ (bei Kindern zu 25 %)
- Antikörperbestimmung (EBV-Serologie)3-5
- Differenzialdiagnostische Abklärung, z. B. bei Schwangeren oder Hochrisikogruppen1,4-5
- Nachweis von Hepato- und/oder Splenomegalie
EBV–Serologie
- Serologische EBV-Diagnostik umfasst:4
- Anti-VCA-IgG
- VCA = Viruskapsidantigen
- früher serologischer Parameter, lebenslang
- Anti-VCA-IgM
- früher serologischer Parameter
- für 4–6 Wochen erhöht4-5
- Anti-EA (D)
- EA(D) = Early Antigen
- bei frischer Infektion und Reaktivierung
- Anti-EBNA
- EBNA = EBV-Kernantigen
- erst Wochen nach der Infektion, lebenslang.
- Anti-VCA-IgG
- Mögliche serologische Konstellationen4
- EBV negativ (keine bisherige EBV-Infektion)
- alle Antikörper negativ
- Akute EBV Infektion
- Anti-VCA-IgG und Anti-VCA-IgM positiv
- Anti-EA (D) ggf. positiv
- Anti-EBNA negativ
- Länger zurückliegende EBV-Infektion
- Anti-VCA-IgG positiv
- Anti-EBNA positiv
- Chronisch aktive EBV-Infektion/EBV-Reaktivierung
- Anti-VCA-IgG positiv
- Anti-EA (D) positiv
- Anti-VCA-IgM und Anti-EBNA ggf. positiv
- EBV negativ (keine bisherige EBV-Infektion)
Diagnostik bei Spezialist*innen
- EBV-Nachweis mittels PCR bei Hochrisikopatient*innen4
- im Falle einer fehlenden signifikante Antikörperantwort
- bei angeborener oder erworbener Immunschwäche
- Bei immunkompetenten Patient*innen ist ein Erregernachweis nicht notwendig und nicht sinnvoll.
- EBV-DNA in Rachenspülwasser, Rachenabstrich oder EDTA-Vollblut bei vormals EBV-negativen Patient*innen als Hinweis auf eine Primärinfektion
- EBV-DNA in Blutzellen und/oder Blutplasma bei Patient*innen mit Immundefekt zur Unterscheidung zwischen Lymphoproliferation und überwiegender Virusreplikation
- im Falle einer fehlenden signifikante Antikörperantwort
Sonografie des AbdomensNachweis von Hepato- und/oderSplenomegalie
Indikationen zur Klinikeinweisung
- Bei deutlich kompromittiertem klinischem Zustand kann eine Einweisung erforderlich sein.3
- z. B. zur intravenösen Flüssigkeitssubstitution bei drohender Exsikkose
- Komplikationen, wie z. B. eine Atemwegsobstruktion machen eine sofortige Klinikeinweisung notwendig.3
Therapie
Therapieziele
- Symptome lindern.
- Komplikationen vermeiden (z. B. Milzruptur).
- Abwendbar gefährliche Verläufe und behandlungsbedürftige Differenzialdiagnosen erkennen.3-4
Allgemeines zur Therapie
- Es gibt keine kausale Therapie der EBV-Infektion.1,3-5
- Die Behandlung erfolgt supportiv und symptomorientiert.
- In der hausärztlichen Praxis kommen allgemeine Aufklärung, Risikoberatung und Instruktion zum Selbstmanagement eine große Bedeutung zu.3
- Bei unkomplizierter klinischer Präsentation wird häufig keine definitive Diagnose gestellt.3-4
- Optionen zu nichtmedikamentösen Maßnahmen zur symptomlindernden Behandlung von Halsschmerzen als Hausmittel3
- ausreichende Flüssigkeitszufuhr
- körperliche Schonung (ggf. durch Ausstellung einer Arbeitsunfähigkeitsbescheinigung)
- Vermeidung von aktivem oder passivem Tabakkonsum
- nichtmedikamentöse Fiebersenkung mit Wadenwickeln
- nichtmedizinische Lutschtabletten
- Optionen zu nichtmedikamentösen Maßnahmen zur symptomlindernden Behandlung von Halsschmerzen als Hausmittel3
- Tonsillektomie ist als Routinemaßnahme bei infektiöser Mononukleose nicht indiziert.4
Empfehlungen für Patient*innen
- Ausreichende Zufuhr von Flüssigkeit
- Körperliche Schonung
- Das Aktivitätsniveau wird dem Allgemeinzustand der Patient*innen angepasst und ist abhängig davon, ob Milz und Leber vergrößert sind.
- Ruhe und evtl. Bettruhe bei erschöpftem Allgemeinzustand oder hohen Leberenzymen
- Bettruhe sollte so stark wie möglich begrenzt werden.1
- Von körperlicher Aktivität wird in den ersten 3 Wochen abgeraten.
- Sportliche Aktivität
- keine evidenzbasierten Aussagen zur Notwendigkeit einer Sportkarenz3
- starke Belastung und Kontaktsport für 3–4 Wochen vermeiden3,13-14
- Risiko für Milzruptur 2–21 Tage nach Symptombeginn am höchsten13
- bei Ausschluss einer Milzvergrößerung durch Sonografie ggf. früherer Beginn
- protrahierte Verläufe mit Kraftminderung und Abgeschlagenheit über Monate möglich15
- Verzicht auf Alkohol und andere potenziell leberschädigende Stoffe
- insbesondere bei laborchemischer Leberwerterhöhung oder Hepatomegalie
- Gemeinschaftseinrichtungen (Kindergarten/Tagesbetreuung)
- Nach dem Infektionsschutzgesetz besteht keine Meldepflicht für Personen mit infektiöser Mononukleose.
- Es gibt keine dezidierten Empfehlungen oder gesetzliche Betretungsverbote für die Wiederzulassung zu Gemeinschaftseinrichtungen.16-17
- Aufgrund der lebenslangen Persistenz und intermittierenden Verbreitung durch asymptomatische Träger*innen ist eine effektive Vorbeugung einer Übertragung schwierig.
Medikamentöse Therapie
- Starke Halsschmerzen3
- Rachentherapeutika (z. B. Lutschtabletten) mit Lokalanästhetika
- lokale NSAR
- Nichtmedizinische Lutschtabletten führen in vergleichbarer Größenordnung zur Schmerzlinderung.
- Fieber, Muskelschmerzen, Schluckbeschwerden
- ggf. NSAR, z. B. Ibuprofen
- Salizylate bei kleineren Kindern mit Fieber vermeiden aufgrund des Risikos für Reye-Syndrom.
- Aufgrund der hepatischen Metabolisierung wird von Paracetamol bei infektiöser Mononukleose abgeraten.
- Glukokortikoide
- ggf. NSAR, z. B. Ibuprofen
- Eine Antibiotikatherapie soll nicht erfolgen.3-4
Verlauf, Komplikationen und Prognose
Verlauf
- Häufig asymptomatische Primärinfektion mit EBV
- Überwiegend klinisch unkomplizierte Verläufe3-5
- Inkubationszeit von 2–7 Wochen
- unspezifische Prodromalphase
- Fieber, Halsschmerzen und zervikale Lymphadenopathie
- Erkrankungsdauer über meist 2–3 Wochen3
- Ermüdbarkeit und funktionelle Beeinträchtigungen können über Wochen bis Monate anhalten.3,11
- Komplikationen sind sehr selten.
Komplikationen
- Milzruptur
- sehr seltene, aber lebensbedrohliche Komplikation3-4
- Atemwegsobstruktion durch massiver Tonsillenhyperplasie („Kissing Tonsils")3-4
- Zytopenien (Anämie, Thrombozytopenie und Neutropenie)4
- Neurologische Symptome (selten)4,14
- z. B. Hirnnervenausfälle, Enzephalitis, Meningitis, Mononeuropathie, Polyradikulitis, Optikusneuritis20
- selten Auslöser eines Guillain-Barré-Syndroms
- Akute interstitielle Nephritis (selten)16
- Dehydratation (Exsikkose)
- Chronische Lebererkrankungen nach Mononukleose sind nicht sicher dokumentiert.3
- Ein Zusammenhang mit chronischem Erschöpfungssyndrom ist nicht gesichert.
Prognose
- In der Regel gute Prognose
- Komplikationen sind sehr selten.
- Protrahierte Verläufe mit Müdigkeit und Abgeschlagenheit sind möglich.3,11
Verlaufskontrolle
- Verlaufskontrolle bei anhaltender Symptomatik, insbesondere Lymphadenopathie
- Abklärung nichtinfektiöser Differenzialdiagnosen
- Siehe die Artikel Lymphadenopathie bei Kindern und Lymphadenopathie bei Erwachsenen.
- Ggf. Verlaufskontrolle bei Leberwerterhöhung
- Ggf. sonografische Verlaufskontrollen bei Organomegalie
Patienteninformationen
Patienteninformationen in Deximed
Illustrationen

Mononukleose
Quellen
Leitlinien
- Deutsche Gesellschaft für Allgemeinmedizin und Familienmedizin. Halsschmerzen. AWMF-Leitlinie Nr. 053-010. S3, Stand 2020. www.awmf.org
- Deutsche Gesellschaft für Hals-Nasen-Ohren-Heilkunde, Kopf- und Hals-Chirurgie. Entzündliche Erkrankungen der Gaumenmandeln/Tonsillitis, Therapie. AWMF-Leitlinie Nr. 017-024. S2k, Stand 2015. www.awmf.org
Literatur
- Womack J, Jimenez M. Common questions about infectious mononucleosis. Am Fam Physician 2015 Mar 15; 91(6): 372-376. www.aafp.org
- Hurt C, Tammaro D. Diagnostic evaluation of mononucleosis-like illnesses. Am J Med 2007; 120: 911e1-8. www.ncbi.nlm.nih.gov
- Deutsche Gesellschaft für Allgemeinmedizin und Familienmedizin (DEGAM). Halsschmerzen, S3 Leitlinie. AWMF-Leitlinie Nr. 053-010. Stand 2009 (in Überarbeitung). www.awmf.org
- Deutsche Gesellschaft für Hals-Nasen-Ohren-Heilkunde, Kopf- und Hals-Chirurgie. Entzündliche Erkrankungen der Gaumenmandeln / Tonsillitis, Therapie. AWMF-Leitlinie Nr. 017-024. Stand 2015. www.awmf.org
- Lennon P, Crotty M, Fenton JE. Infectious mononucleosis. BMJ. 2015 Apr 21;350:h1825. doi: 10.1136/bmj.h1825 PMID: 25899165. pubmed.ncbi.nlm.nih.gov
- Ebell MH, Call M, Shinholser J, et al. Does This Patient Have Infectious Mononucleosis?: The Rational Clinical Examination Systematic Review. JAMA 2016 Apr 12; 315(14): 1502-9. pmid:27115266 PubMed
- Balfour HH Jr, Holman CJ, Hokanson KM, et al. A prospective clinical study of Epstein-Barr virus and host interactions during acute infectious mononucleosis. J Infect Dis 2005; 192: 1503. PubMed
- Ng S-B, Khoury JD. Epstein-Barr virus in lymphoproliferative processes. Adv Anat Pathol 2009; 16: 40-55. PubMed
- Fafi-Kremer, S, Morand, P, Brion, JP, et al. Long-term shedding of infectious epstein-barr virus after infectious mononucleosis. J Infect Dis 2005; 191: 985. PubMed
- Dommerby H, Stanferup SE, Stangerup M. Hancke S. Hepatosplenomegaly in infectious mononucleosis, assessed by ultrasound scanning. J Laryngol Otol. 1986;100:573-579. PubMed
- Rea TD, Russo JE, Katon W, Ahley RL, Buchwald DS. Prospective study of the natural history of infectious mononucleosis caused by Epstein-Barr virus. J Am Board Fam Pract. 2001;14:234-242. PubMed
- Grover SA, Barkun AN, Sackett DL. The rational clinical examination. Does this patient have splenomegaly? JAMA 1993; 270: 2218-21. Journal of the American Medical Association
- Kinderknecht JJ. Infectious mononucleosis and the spleen. Curr Sports Med Rep 2002; 1:116. PubMed
- Anderson MD, Kennedy CA, Lewis AW, Christensen GR. Retrobulbar neuritis complicating acute Epstein-Barr virus infection. Clin Infect Dis 1994; 18: 799-801. PubMed
- Burroughs KE. Athletes resuming activity after infectious mononucleosis. Arch Fam Med 2000; 9: 1122-3. PubMed
- Empfehlungen des Robert Koch-Instituts für die Wiederzulassung zu Gemeinschaftseinrichtungen gemäß § 34 Infektionsschutzgesetz www.rki.de
- Gesundheitsamt Steinfurt: Informationsblatt Pfeiffersches Drüsenfieber / Mononukleose www.kreis-steinfurt.de
- Rezk E, Nofal YH, Hamzeh A, Aboujaib MF, AlKheder MA, Al Hammad MF. Steroids for symptom control in infectious mononucleosis. Cochrane Database of Systematic Reviews 2015; Issue 11: Art. No.: CD004402. doi:10.1002/14651858.CD004402.pub3 DOI
- Candy B, Hotopf M. Steroids for symptom control in infectious mononucleosis. Cochrane Database of Systematic Reviews 2006, Issue 3. Art. No.: CD004402. DOI: 10.1002/14651858.CD004402.pub2. The Cochrane Library
- Friman G, Wesslén L. Special feature for the Olympics: effects of exercise on the immune system: infections and exercise in high-performance athletes. Immunol Cell Biol 2000; 78:510. PubMed
Autor*innen
- Jonas Klaus, Arzt, Freiburg im Breisgau
- Die ursprüngliche Version dieses Artikels basiert auf einem entsprechenden Artikel im norwegischen hausärztlichen Online-Handbuch Norsk Elektronisk Legehåndbok (NEL, https://legehandboka.no/).