Allgemeine Informationen
Definition
- Während einer Auslandsreise können je nach der Länge und dem Ziel der Reise und dem Risikoverhalten der Reisenden viele verschiedene Hautkrankheiten auftreten.1
-2 - Viele dieser Krankheiten sind ubiquitär verbreitet (z. B. Reaktionen auf Insektenstiche oder kutane bakterielle Infektionen), wä
hrendhrenddessen andere (normalerweise seltenere) Erkrankungen an den Aufenthalt in einem spezifischen Land oder einer Region geknüpft sind (z. B. Aufenthalt in denTropfenTropen oder Subtropen).
Häufigkeit
- Bei Personen, die von einer Reise zurückgekehrt sind, stellen Hautveränderungen neben Fieber und Durchfallerkrankungen den häufigsten Konsultationsgrund dar.
- Es ist davon auszugehen, dass im Zuge des Klimawandels die Verbreitung verschiedener Erkrankungen zunehmen wird.
32
Diagnostische Überlegungen
- Es gibt viele mögliche Ursachen für Hautläsionen, die während oder nach einer Auslandsreise auftreten. Dazu zählen Infektionen (Viren, Bakterien, Pilze, Würmer, Protozoen), Bisse und parasitäre Erkrankungen, Allergien und Überempfindlichkeitsreaktionen sowie Schädigungen durch Chemikalien, die Sonne und Traumata.
DieZu den häufigsten Hauterkrankungen bei Reisendensindzählen (sekundär infizierte) Insektenstiche, Hautabszesse, Infektion mit Larva migrans cutanea, allergische Hautausschläge undScabiesLeishmaniose.42-3EsZudemgibtsindauchHautveränderungenverschiedeneeinsystemischehäufigesInfektionen,BegleitsymptomdiebeimitverschiedenenHautläsionensystemischeneinhergehen könnenErkrankungen. Die häufigsten sind dasDenguefieberDengue-Fieber, dasChikungunyafieberChikungunya-Fieber und das afrikanische Zeckenbissfieber.54Beim Schwimmen oder bei Arbeiten in Süßwasser können Organismen in die Haut eindringen und diffuse Hautbeschwerden oder Wunden hervorrufen.
Bakterielle Infektionen
Staphylokokken- und Streptokokkeninfektion
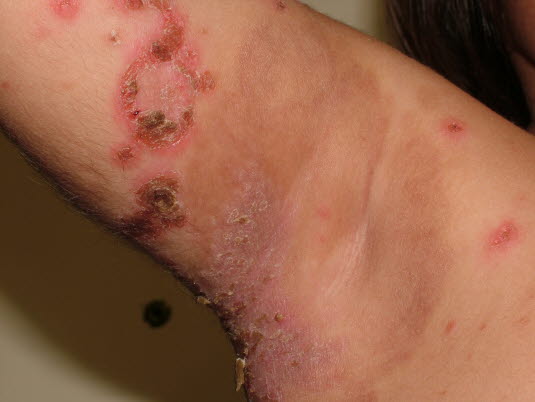
Impetigo contagiosa- Verschiedene Faktoren (Kratzen im Bereich von Mückenstichen, Schwächung der Hautbarriere infolge von Feuchtigkeit und Wärme mit nachfolgender Mazeration im Bereich der Hautfalten, verminderte Hygiene) begünstigen ein erhöhtes Risiko bakterieller Hautinfektionen.
- In der Regel ist es die bakterielle Flora der
PatientenPatient*innen selbst, die in der Folge eine Impetigo contagiosa, eine Follikulitis oder ein Erysipel hervorruft.
- Behandlung
Sofern die Patienten während der Auslandsreise nicht stationär in einem Krankenhaus behandelt wurden, besteht kaum ein Risiko einer Infektion mit einem methicillinresistenten Staphylococcus aureus (MRSA).- Bei stärkerer Ausbreitung oder systemischen Infektzeichen ist eine Therapie mit einem penicillinasefesten Penicillin oder einem
MakrolidantibiotikumMakrolid-Antibiotikum indiziert. Impetigo contagiosa
Impetigo contagiosa - Bei leichteren Infektionen kann lokal eine Salbe mit Fusidinsäure angewendet werden.
- Die Möglichkeit einer Infektion mit Methicillin–resistenten Bakterienstämmen sollte bedacht werden.5
Erythrasma
- Ursache
- Bei Aufenthalten in feuchtwarmen Klimazonen kommt es häufig zu einer Infektion mit Corynebacterium minutissimum.
- Erythrasma
- Das Erythrasma tritt insbesondere bei Männern in Form eines charakteristischen, scharf begrenzten, kastanienbraunen Ausschlags in intertriginösen Bereichen auf.
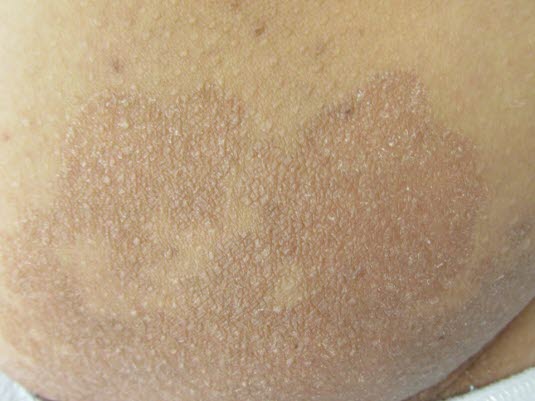 Erythrasma
Erythrasma
- Das Erythrasma tritt insbesondere bei Männern in Form eines charakteristischen, scharf begrenzten, kastanienbraunen Ausschlags in intertriginösen Bereichen auf.
- Behandlung
- Die Behandlung kann mit einer Salbe mit Fusidinsäure oder Clindamycin, bei ausgedehnten Veränderungen auch mit einem oralen Antibiotikum (z. B.
4x 250mg4 x 250 mg Erythromycin) erfolgen. - Der Erkrankung kann in der Regel durch das Tragen luftiger Kleidung, das Schlafen in gut belüfteten Räumen und das Meiden der Mittagssonne bei Tropenreisen vorgebeugt werden.
- Die Behandlung kann mit einer Salbe mit Fusidinsäure oder Clindamycin, bei ausgedehnten Veränderungen auch mit einem oralen Antibiotikum (z. B.
Pseudomonas-Follikulitis
- Ursache und Befunde
InfolgeDurcheinesdenBadsKontakt zu ungenügend gereinigtem Wasser inbeheizten, nicht ausreichend gereinigtenWhirlpools odernicht ausreichend mit Chlor behandelten SchwimmbädernSchwimmbecken kann es zu einerBesiedelungBesiedlung der Haarfollikel mitPseudomonasPeudomonasaeroginosaaeruginosa kommen.InEsBereichen,zeigtinsichdeneneinediestarkHautjuckendegleichzeitigpapulo-pustulösevon Badekleidung bedeckt ist, kann es zu einer Infektion und einer Bildung von Papeln und Pusteln kommenDermatitis.
- Behandlung
- Die Veränderungen verschwinden in der Regel von selbst. Antibiotika sind nur selten indiziert.
Schwimmbadgranulom
- Ursache und Befunde
- Bei Aufenthalten in nicht ausreichend gereinigten Schwimmbädern oder Gewässern in den Tropen besteht zudem ein erhöhtes Risiko einer Exposition gegenüber dem Mycobacterium marinum, das über kleine Risse in die Haut eindringen und innerhalb von
zwei bis drei2–3 Wochen zu schmerzempfindlichen, erythematösen, mitunter ulzerierenden Knoten führen kann.6 - Die Sicherung der Diagnose erfolgt mithilfe einer Hautbiopsie und einer histologischen Untersuchung.
- Bei Aufenthalten in nicht ausreichend gereinigten Schwimmbädern oder Gewässern in den Tropen besteht zudem ein erhöhtes Risiko einer Exposition gegenüber dem Mycobacterium marinum, das über kleine Risse in die Haut eindringen und innerhalb von
- Behandlung
- Die Veränderungen verschwinden ohne Behandlung innerhalb einiger Monate.
- Eine schnellere Heilung kann durch eine systemische Behandlung mit Rifampicin, Doxycyclin oder Azithromycin über
sechs6 Wochen erreicht werden. - Präventiv können im Wasser Badesandalen getragen werden, um Verletzungen der Haut zu vermeiden, über die die Mykobakterien in den Körper gelangen können.
Parasitäre Infektionen
Larva migrans
Larva migrans cutanea- Diese Hautlarven dringen bei Aufenthalten am Strand typischerweise in die Haut der Füße oder des Gesäßes ein und bilden eine kleine Papel, aus der sich schnell ein entzündeter, serpentinenartiger, zentimeterlanger Gang entwickelt.
 Larva migrans cutanea
Larva migrans cutanea - Es bestehen ein starker Juckreiz und gelegentlich eine begleitende Eosinophilie.
- Behandlung
- Wird die Erkrankung nicht behandelt, kann sie über mehrere Monate bestehen. Die Larve ist jedoch nicht invasiv, und die Erkrankung heilt spontan aus.
- Als Behandlung wird eine perorale Einzeldosis Ivermectin empfohlen.
- Zu den wichtigsten präventiven Maßnahmen zählen das konsequente Tragen von Sandalen und Nutzung von Liegeunterlagen am Strand.
Leishmaniose
- Ursache und Befunde
- Die kutane Leishmaniose wird durch Protozoen verursacht, die bei Nagetieren vorkommen und über einen Stich der Sandmücke Phlebotomus übertragen werden.
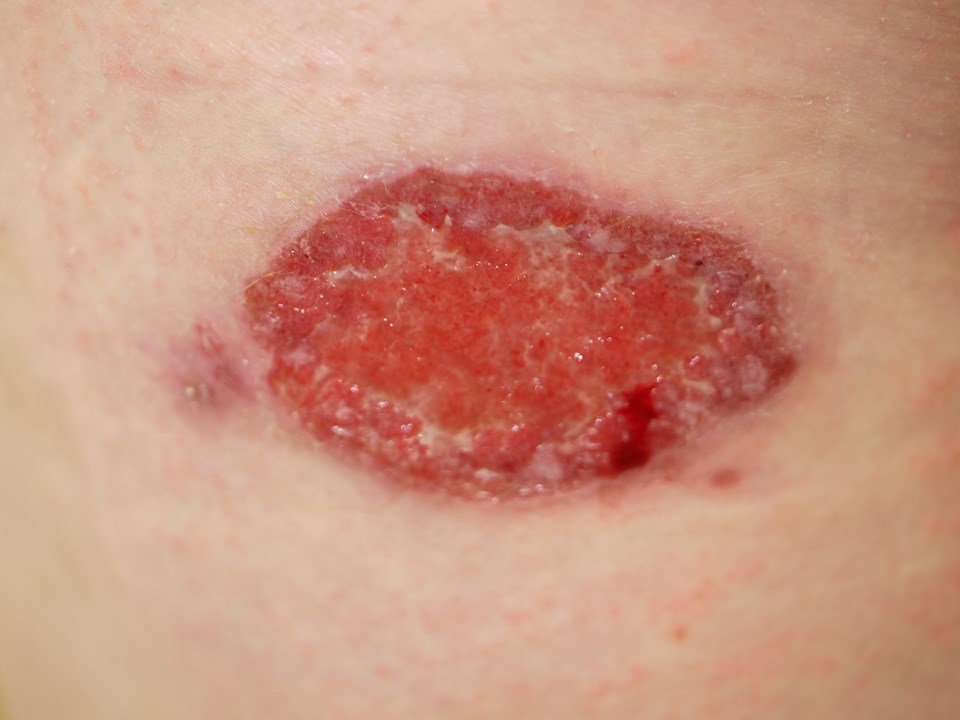 Leishmaniose
Leishmaniose - Nach einer Inkubationszeit von
zwei2 Wochen bis zusechs6 Monaten entsteht eine juckende Papel, die sich rasch zu einer entzündeten, kraterähnlichen, knotigen, zentral ulzerierenden Läsion mit einem charakteristisch geschwollenen Rand entwickelt. - In einem begrenzten anatomischen Bereich mit mehreren Eintrittsstellen können multiple Läsionen vorliegen.
- Die Diagnose wird anhand einer histologischen Untersuchung gestellt.
- Die kutane Leishmaniose wird durch Protozoen verursacht, die bei Nagetieren vorkommen und über einen Stich der Sandmücke Phlebotomus übertragen werden.
- Behandlung
- Die Behandlung erfolgt entweder topisch oder systemisch durch
einen spezialisierten Dermatologen oder einen SpezialistenSpezialist*innen fürInfektionskrankheitenDermatologie oder Infektiologie. - Durch die Verwendung von imprägnierten Moskitonetzen und Mückenschutzmitteln kann eine Infektion verhindert werden.
- Die Behandlung erfolgt entweder topisch oder systemisch durch
Zerkariendermatitis
- Badedermatitis, siehe Artikel Zerkariendermatitis.
- Verursacht durch eine allergische Reaktion, die durch winzige Larven von Saugwürmern (Zerkarien), die in die Hautoberfläche eindringen, ausgelöst wird.
- Die Zerkarien können sich nur über Würmer im Darm von Wasservögeln und in Wasserschnecken fortpflanzen. Der
MeinschMensch ist ein Fehlwirt. - Saugwurmlarven kommen besonders in flachen Gewässern bei einer Temperatur um die 20 Grad, unabhängig von der Wasserqualität, vor.
- Bei Erstexposition kommt es in der Regel nicht zu Symptomen, allenfalls einem Kribbeln der Haut.
 Zerkariendermatitis
Zerkariendermatitis - Juckender Ausschlag der Haut kann nach Sensibilisierung bereits wenige Minuten, nachdem man das Wasser verlassen hat, vorkommen und bis zu eine Woche andauern. Bei wiederholter Exposition kann die Reaktion heftiger ausfallen.
- Typisch ist ein mückenstichartiges Aussehen,
abergelegentlichmanchbegleitetreagieren mitvon Allgemeinsymptomenundsowie Schwellungen der Extremitäten.
Skabies
- Siehe Artikel Skabies.
- Durch Krätzmilbe Sarcoptes scabiei ausgelöste Dermatose
- Übertragung durch großflächigen direkten Hautkontakt, theoretisch auch durch Kontakt zu Textilien, die die Milbe enthalten.
- Stark juckender Hautausschlag mit typischen kommaartig konfigurierten Effloreszenzen7
- Therapie mit Permethrin lokal, ggf. systemische Therapie mit Ivermectin
Schistosomiasis
- Siehe Artikel Schistosomiasis.
- Infektion durch Kontakt mit Zerkarien in Süßwasser
- Verbreitet in weiten Teilen Afrikas, vermehrt aber auch in Südamerika sowie Asien
- Oft zweizeitiger Verlauf mit einem aktuen, fieberhaften Stadium mit urtikariellen Hautveränderungen und einer chronischen systemische Manifestation mit unterschiedlichen Symptomen
- Behandlung meist mit Praziquantel
Tungiasis
- Siehe Artikel Tungiasis.
- Verursacht durch den Befall mit dem Sandfloh Tunga penetrans
- Verbreitet in Tropen und Subtropen
- Der Befall äußert sich meistens durch einzelne schmerzhafte oder juckende papulöse Läsionen mit zentraler schwarzer Färbung an den Füßen2
- Die Therapie besteht aus der Entfernung des Sandflohs
Pilzinfektionen
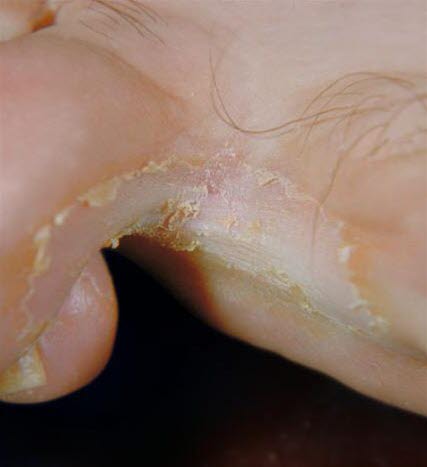
Fußpilz, interdigitaler- Verschiedene klinische Formen
 Fußpilz
Fußpilz- Fußpilz in Form einer Dermatophyteninfektion zwischen den Zehen
- Tinea corporis
- Hefepilzinfektion mit Malassezia furfur in den seborrhoischen Hautarealen, was zu einer Pityriasis versicolor und einer Malassezia-Follikulitis führen kann.
- Behandlung
- Es sollte ein fungizides Antimykotikum, evtl. auch ein Ketoconazolshampoo angewendet werden.
- Der Erkrankung kann in der Regel durch das Tragen luftiger Kleidung, das Schlafen in gut belüfteten Räumen und das Meiden der Mittagssonne bei Tropenreisen vorgebeugt werden.
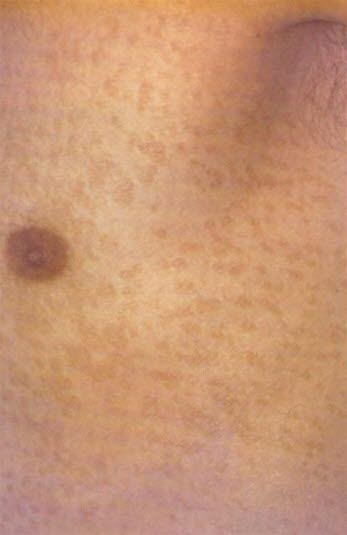

Pityriasis versicolor
Stiche und Bisse
- Stichläsionen
- Diese können stark juckende Papeln hervorrufen und sind bei Auslandsreisen häufig zu beobachten.
- Mögliche Ursachen sind neben Moskitostichen auch Tierflöhe (Pulikose) oder Bettwanzen (Cimikose). Die Läsion kann als Eintrittsstelle für eine sekundäre bakterielle Infektion dienen.
EsZurwirdsymptomatischeneineTherapiesymptomatischeeignenBehandlungsichmittopischepotentenKortikosteroideKortikosteroiden empfohlen, eventuell ergänzt durchsowie AntihistaminikagegenzurdenLinderungJuckreizdes Juckreizes.ZurExpositionsprophylaxePräventiondurchkönnenlange Kleidung und Moskitonetzeund Mückenschutzmittel eingesetzt undstellt dieArmewichtigsteundpräventiveBeineMaßnahmenachts bedeckt werdendar.
- Toxische Hautreaktionen
- Toxische Hautreaktionen können während des Badens in den Tropen infolge eines direkten Kontakts mit Nesseltieren, Quallen und Seeanemonen auftreten.
- Besonders gefürchtet ist der Kontakt mit den Tentakeln der Qualle Portugiesische Galeere (Physalia physalis), die durch eine intradermale Injektion toxinhaltiger Nematocyten unmittelbar brennende Schmerzen hervorruft, auf die ein streifenförmiger vesikobullöser Ausschlag folgt.
- Die Veränderungen hinterlassen nach der Ausheilung eine Hyper- oder Hypopigmentierung und werden lokal mit einem potenten Kortikosteroidkombipräparat behandelt.
Nesseltierlarven-Dermatitis
- Auch Seabather's Eruption genannt
- Verursacht durch die Larven verschiedener Nesseltiere (bestimmte Quallen- und Anemonenarten), die während des Schwimmens im Meer zwischen Kleidung und Körper eingeschlossen werden, bei Verlassen des Wassers absterben und ihre Toxine freigeben.2
- Vorkommen u. a. im Golf von Mexiko, der Karibik, Brasilien2
- Starker Juckreiz und erythematös-papuläre Effloreszenzen in Körperbereichen, die durch Schwimmkleindung bedeckt waren.
- Selbstlimitierender Verlauf, antipruriginöse Therapie wird empfohlen.
Sonstige Hautmanifestationen
UV-Dermatosen

Sonnenekzem (polymorphe Lichtdermatose)- Hellhäutige und rotblonde Personen sind am stärksten gefährdet.
- Die Reaktionen können in den meisten Fällen durch das Bedecken der Haut und die Anwendung von Sonnenschutzmitteln mit einem hohen Lichtschutzfaktor gegen UVA- und UVB-Strahlung verhindert werden.
 Sonnenekzem
Sonnenekzem PatientenPatient*innen, die bestimmte Medikamente – Sulfonamide, Tetracyclin, Chinolone, NSAR und Thiazide – einnehmen, sollten darüber informiert werden, dass es in sonnenexponierten Hautbereichen zu phototoxischen Reaktionen kommen kann.
Arzneimittelexantheme
- Hautausschläge können im Rahmen von Auslandsreisen auch durch Medikamente,
beispielsweisez. B. Chloroquin gegen Malaria, ausgelöst werden.
Sexuell übertragbare Krankheiten
DerInsexuelleAnbetrachtKontaktder regional sehr unterschiedlichen Prävalenz bestimmter sexuell übertragbarer Erkrankungen weltweit ist eine adäquate Sexualanamnese in Zusammenhang mitderHautveränderungeneinheimischennachBevölkerungReiserückkehrist mit einem erhöhten Risiko von Geschlechtskrankheiten assoziiertobligat.LiegenBeinachentsprechenderder Rückkehr ein Hautausschlag und Schleimhautveränderungen vor,Klinik sollte eine Untersuchung im Hinblick auf Erkrankungen wie HIV und Syphilis erfolgen.- Die Verwendung von Kondomen stellt die wichtigste präventive Maßnahme dar.
Systemische Infektionen
- Alle
untenstehendeuntenstehendenInfketionenInfektionen können einen makulopapulösen Ausschlag verursachen:ChikungunyavirusChikungunya-InfektionVirusinfektionDenguefieberDengue-Fieber- Rickettsiose
ZikafieberZikavirus-Infektion- afrikanisches Zeckenbissfieber
Anamnese
- Zeitpunkt der Reise
- Reiseziel(e)
- Reisedauer
- Mögliche Infektionsquellen
- Süßwasser, Salzwasser, Tierkontakte, Insektenstiche, Hautverletzungen, Pflanzenkontakte, sexuelle Aktivität, berufliche Tätigkeit, Medikamente, OCT-Medikamente?
- Beginn des Ausschlages
- Wie hat er sich entwickelt? Erste Manifestation?
- Haben begleitende Reisende ähnliche Hautveränderungen?
- Begleitsymptome
- Juckreiz, Schmerzen, Fieber, gastrointestinale Symptome?
6
- Juckreiz, Schmerzen, Fieber, gastrointestinale Symptome?
Illustrationen
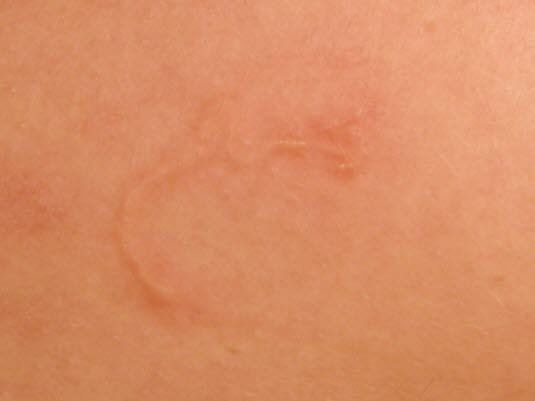

Zerkariendermatitis (Badedermatitis)

Leishmaniose

Erythrasma

Sonnenekzem (polymorphe Lichtdermatose)

Pityriasis versicolor

Fußpilz

Impetigo contagiosa

Larva migrans cutanea. Es bilden sich rote Streifen in der Haut, die täglich etwa 2 mm größer werden. Die Infektion ist in feuchten Tropenregionen mit schlechten sanitären Verhältnissen sehr verbreitet.




Quellen
Literatur
SandVasievichCMP, Villarreal JDM, Tomecki KJ.DermatologiskeGotproblemertheunderTraveludlandsrejseBug? A Review of Common Infections, Infestations, Bites, and Stings Among Returning Travelers.UgeskrAmLægerJ2005;Clin167:Dermatol4085-717, 451–462 (2016).PubMedlink.springer.com- Dinulos JE, Dinulos JG. Present and future: infectious tropical travel rashes and the impact of climate change. Ann Allergy Asthma Immunol. 2022 Dec 24;130(4):452–62 pubmed.ncbi.nlm.nih.gov
- Wilson ME. Skin lesions in the returning traveler. UpToDate, last updated
JunDez1926,20172022.UpToDate Freedman DO, Weld LH, Kozarsky PE, et alwww.Spectrum of disease and relation to place of exposure among ill returned travelersuptodate.N Engl J Med 2006; 354:119.New England Journal of MedicineHochedez P, Caumes E. Common skin infections in travelers. J Travel Med 2008; Jul-Aug;15(4): 252-62. doi:10.1111/j.1708-8305.2008.00206.xDOIcom- Mussa D, Cao-Lormeau VM, Gubler DJ. Zika virus: Following the same path of dengue and chikungunya? Lancet 2015; 386:243. PubMed
HochedezNurjadiPD,CanestriFriedrich-JänickeAB,GuihotSchäferAJ, et al.ManagementSkin and soft tissue infections in intercontinental travellers and the import oftravelersmulti-resistantwithStaphylococcusfeveraureusandtoexanthemaEurope,notablyClindengueMicrobioland chikungunya infectionsInfect.Am2015;21(6):567. pubmed.ncbi.nlm.nih.gov- Tuan J,
TropSpichler-MoffarahMedA,HygOgbuagu2008O: Mycobacterium marinum: nodular hand lesions after a fishing expedition. BMJ Case Rep. 2020 Dec 13;7813(12):710.e238835 www.ncbi.nlm.nih.gov - Deutsche Dermatologische Gesellschaft (DDG). Skabies, Diagnostik und Therapie. AWMF-Leitlinie Nr. 013-052. S1, Stand 2016. register.awmf.org
AutorenAutor*innen
StefanBonnieBösnerStahn,Prof.Dr. med.,FacharztFachärztin für Allgemeinmedizin,Abteilung für Allgemeinmedizin, Präventive und Rehabilitative Medizin, Marburg (Review)HamburgTerjeDieJohannessenursprüngliche Version dieses Artikels basiert auf einem entsprechenden Artikel im norwegischen hausärztlichen Online-Handbuch Norsk Elektronisk Legehåndbok (NEL,professor i allmennmedisin, Institutt for samfunnsmedisinske fag, Norges teknisk-naturvitenskapelige universitet, TrondheimTore Särnhult, överläkare, Hudmottagningen, Kungsbackahttps://legehandboka.no/).