Allgemeine Informationen
Definition
ParonychieSynonym:ist eine InfektionUmlauf- Entzündung des
WeichgewebesWeichteilgewebes um einen Finger- oder Zehennagelherum.1-2 - Nagelwall/Paronychium: Hautfalte,
Umlauf,dieFingerumlauf,denPanaritiumNagelparaunguale,seitlichPanaritiumundsubungualeproximal umgibt.5
Häufigkeit
- Ca. 50
36 - Paronychie ist die häufigste
Infektion der Hand - Alter und Geschlecht1
- Tritt in jedem Lebensalter auf.
- Frauen sind häufiger
bei FrauenalsbeiMännernnneraufbetroffen (Verhältnis 3:1). Kommt in jedem Lebensalter vor.
Klinische AnatomieDer Nagel ist ein komplexes Gebilde, zusammengesetzt aus 5 modifizierten Hautstrukturen:NagelmatrixNagelplatteNagelbettNagelhaut (Eponychium)Nagelwälle.
Die Nagelhaut ist ein Auswuchs des proximalen Walls und befindet sich zwischen der Finger-/Zehenhaut und der Nagelplatte, sodass diese Strukturen ineinander übergehen.Diese Konstruktion bietet eine wasserdichte Versiegelung, die gegen äußere Reizfaktoren, Allergene und Krankheitserreger schützt.
Ätiologie und Pathogenese
Akute Paronychie
DurchBakterielleinebedingteSchEntzündung des Nagelwalls3- meist durch Bagatelltrauma ausgelöste Eintrittspforte für Erreger, z. B. bei Maniküre durch Manipulation am Nagelhä
digungutchen - Die häufigsten Erreger sind Staphylokokken.
- meist durch Bagatelltrauma ausgelöste Eintrittspforte für Erreger, z. B. bei Maniküre durch Manipulation am Nagelhä
Chronische Paronychie
- Im Gegensatz zur akuten Paronychie spielen mikrobielle Erreger in der
NagelhautRegelkkeine Rolle.4- Bei infektiö
nnenserMikroorganismenGenese(Bakterienist oft Candida albicans ursächlich.1
- Bei infektiö
- Auslöser ist meistens ein beruflich bedingter Kontakt mit Irritanzien wie Säuren, Laugen und anderen Chemikalien oder
Pilze)eininintensiverdasKontaktNagelbettmiteindringen und dort zu Entzündungen führenFeuchtigkeit.3 Erreger: Staphylococcus aureus, Streptokokken, Pseudomonas aeruginosa, Proteus mirabilis, Hefen (Candida albicans), selten auch syphilitische ParonychieMenschen, die in ihrem Beruf mit den Händen in längerem Kontakt mit Wasser kommen, haben ein erhöhtes Risiko.Aggressive Nagelpflege begünstigt das Auftreten von Paronychien.Künstliche Fingernägel sind stärker als natürliche Fingernägel mit Bakterien und Pilzen besiedelt.3Man unterscheidet eine akute Paronychie von einer chronischen Form, beide können auch rezidivieren.
Akute Paronychie, UrsachenWird in der Regel durch kleinere Verletzungen, die die natürliche Barriere zwischen Nagelbett und Nagel zerstören, und das Eindringen von infektiösen Organismen verursacht.Staphylococcus aureusTypisch ist derhVerlust des Nagelhäufigste Organismus, aber auch Streptokokken, Pseudomonas, gramnegative Bakterien, anaerobe Bakterien oder Hefen können eine Infektion verursachen.Eine Pseudomonas-Infektion bewirkt eine typische grünliche Verfärbung der Fingernägel.Selten auchutchens als EintrittspfortesyphilitischefürParonychieirritative Substanzen.4Herpes simplexAkute Paronychie kann auch als Komplikation der chronischen Paronychie auftreten.
Chronische Paronychie, UrsachenEine multifaktorielle Entzündungsreaktion im proximalen Nagelwall auf Allergene, Irritationen durch Laugen, Säuren, Fremdkörper4Sehr häufig wird eine chronische Paronychie durch Pilze (meist Candida) verursacht (Onychomykose).1Andere seltene Ursachen sind maligne Erkrankungen (metastasierende Krebserkrankungen, subunguale Melanome), immunsupprimierende Erkrankungen wieHIVoderTuberkulose.Paronychien können Nebenwirkungen von Medikamenten (Retinoide, Lamivudin, Idinavir und monklonalen Anti-EGFR-Antikörpern wie Cetuximab und Gefitinib) sein.5Eingewachsener Zehennagel (Unguis incarnatus)
Prädisponierende Faktoren
- Künstliche Fingernägel
- sind stärker mit Pilzen und Bakterien besiedelt als natürliche Fingernägel.6
- Diabetes mellitus6
- Psoriasis6
- Immunsuppression6
Vor allem für chronische Paronychie
Berufe,WiederholterbeiunddenenintensiverdieKontaktHändemithäufig im feuchten Milieu sind.Geschwächtes Immunsystem- Feuchtigkeit
Raynaud3-4-Symptomatik Die folgenden Erkrankungen:DiabetesTätigkeitenmellitusim Haushalt wie Abspülen oder WaschenÜbergewichtBerufe: Köchin/Koch, Reinigungskräfte, Gartenbau- Schwimmen
- Daumenlutschen, Nägelkauen
- Hyperhidrose
immunologische Defekte
PolyendokrinopathienPemphigus vulgarisRaynaud-Syndrom1arzneimittelinduzierteMedikamenteneinnahme4- Retinoide
- Proteaseinhibitoren
- Antikörper
Immunsuppressiongegen epidermalen Wachstumsfaktor-Rezeptor (EGFR-Inhibitoren) - Vielzahl an Chemotherapeutika, z. B. Taxane
ICPC-2
- S09 Infizierter Finger/Zeh
ICD-10
- L03.0 Phlegmone an Fingern und Zehen
Infektion des Nagels Onychieinkl. ParonychiePerionychie L03.01 Phlegmone an FingernL03.02 Phlegmone an Zehen
Diagnostik
Diagnostische Kriterien
- Typische klinische Befunde4
Differenzialdiagnosen
CandidiasisPilzinfektionen der Haut- Phlegmone
KontaktdermatitisKontaktekzem- Nagelpilz
- Plattenepithelkarzinom
- Psoriasis
- Ganglion
- Herpes digitalis (Herpetic Whitlow)
Anamnese
- Dauer der Symptomatik
- Vorherige Episoden und deren Behandlung
- Vorerkrankungen
- Medikamente
- Angewohnheiten
- Nägelkauen
- Fingerlutschen
- Maniküre mit Schneiden des Nagelhäutchens
- Berufliche Tätigkeit
- Kontakt mit
verschiedenenirritierenden Stoffen (beruflicheSäuren,TätigkeitLaugen, Chemikalien) - intensiver Wasserkontakt
- Kontakt mit
Akute Paronychie
- Leitsymptom: akut aufgetretene, schmerzhafte Rötung und Schwellung um einen Nagel
- häufig nach Bagatelltrauma, Nägelkauen oder Nagelpflege
- In der Regel ist nur ein Nagel beteiligt.
Häufig ist ein kleines Trauma vorausgegangen, Nägelkauen oder Nagelpflege haben eine kleine Eintrittspforte für Keime geöffnet.Aktuelle Symptome sind Schmerzen, Rötung, Empfindlichkeit und Schwellung eines der seitlichen Nagelwälle, manchmal mit Eiter unter dem Nagelwall.Eine unbehandelte Infektion kann sich zu einem subungualen Abszess entwickeln, mit Schmerzen und Entzündungen unter dem Nagel (in der Nagelmatrix). Dies kann zu einer vorübergehenden oder dauerhaften Dystrophie der Nagelplatte führen.Rezidivierende akute Paronychie kann in eine chronische Paronychie übergehen.
Chronische Paronychie
TypischerweiseOftanmehreinemalsodereinmehrerenNagelNägelnbeteiligtDieSchmerzenSymptomeüberbestehen längermehr als 6 Wochen., insbesondere bei versehentlichem Druck auf den erkrankten Nagel4- Chronische Paronychien können zur Einschränkung der Feinmotorik infolge der Schmerzhaftigkeit führen.
3 Entzündungen, Schmerzen und Schwellungen können episodisch auftreten, oft nachdem die Hände Wasser oder Kälte, Medikamenten oder anderen prädisponierenden Faktoren ausgesetzt waren.26
Klinische Untersuchung
Akute Paronychie
- Der betroffene Bereich ist rot und geschwollen, und die proximalen und/oder lateralen Nagelwälle schmerzen
oder sind empfindlich.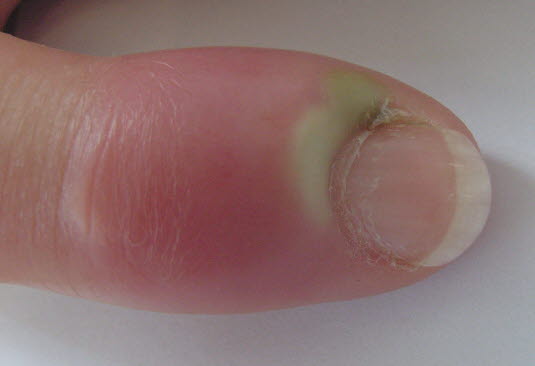
 Panaritium (eitrige Paronychie
Panaritium (eitrige Paronychie, akute Reaktion) InBeiausgeprägtenEiterbildungFällensprichtbefindetmansichvonEitereinemunter der Haut des seitlichen Nagelwalls. Die Eiteransammlung kann gelegentlich die Nagelplatte anhebenPanaritium.WennBeidieBläschenbildung sollte an eine Herpes-Infektionnicht behandelt wird, kann sie sich zur Nagelwurzel (Eponychium) ausbreiten.Die Infektion kann sich in seltenen Fällen unter dem Nagel auf die andere Seite ausbreiten und zur Infektion der beiden seitlichen Nagelwälle führen.In extremen Fällen kann die Infektion sich in der Unterhaut über den ganzen Finger ausbreiten, und der Nagel kann durch darunter befindliche Eiteransammlungen angehobengedacht werden.
Chronische Paronychie4
Geschwollener,Entzündetergeröteter,undempfindlicherverdickter proximaler NagelwallohnesowieFluktuationhäufig auch eine verdickte, in ihrem Aufbau gestörte NagelplatteDieTypischNagelplatte verdickt und verfärbt sich mitist derZeitVerlustunddesweist hervortretende quer verlaufende Furchen auf.Die NagelwNagelhälle können geöffnet bleiben, die Nagelhaut verschwindet, und dies stellt eine Eingangspforte für verschiedene Mikroorganismen darutchens.
Ergänzende Untersuchungen
NurBei chronischer Paronychie ist ggf. eine mikrobiologische Untersuchung (Bakterien, Pilze) sinnvoll, falls sich beiVerdachtDruck aufDiabetes,denImmunsupprimierendeentzündetenErkrankungenproximalenetcNagelwall eine Sekretabsonderung zeigt.Ggf. AntibiogrammMykologische Laboruntersuchungen34Kalilaugen- oder fluoreszenzoptisches Präparatkultureller Nachweis der Pilzehistologischer Nachweis von Pilzen (PAS-Reaktion nach Stanzbiopsie vom Nagel)PCR-Enzymimmunoassay
Indikationen zur Überweisung
- Bei
schlechtemunzureichendem Ansprechen auf diemedizinischekonservative Behandlung Überweisung an Chirurg*in
Therapie
TherapiezieleTherapiezielInfektionAbheilensanieren.Rezidivdervorbeugen.Entzündung
Allgemeines zur Therapie
- Die Wahl der Behandlung hängt von dem Ausmaß der Infektion ab.1
Therapie der akuten Paronychie
BadenIndesjedembetroffenenStadiumFingerssolltenmitwarmehandwarmen SeifenwasserSeifenbäder 3- bis–4-mal täglich oderBaden mit antiseptischen Mitteln (Chinosol, Kaliumpermanganat)4Salbenverbände mit Polyvidon-Jod oder NatriumbituminosulfonatxRuhigstellung des Fingers auf einer SchieneGgftgl.Inzision von Abszessen, evtl. Entfernen des Nagelserfolgen1Bei Pseudomonas aeruginosaundanderen gramnegativen Bakterien ist die2–3 x tgl. topischeTherapie mit Nadifloxacin häufig erfolgreich.3Bei ausgedehnten Befunden oder Fortschreiten der Entzündung unter der externen Therapieantibiotische Systemtherapienach AntibiogrammoraleAntibiotikazur Initialtherapieevtl. Amoxicillin (500–875 mg) + Clavulansäure (125 mg) 3 x tgl.Clarithromycin 250–500 mg 2 x tgl.Cephalosporine wie Cefuroxim 2 x tgl. 500 mgGyrasehemmer (z. B. Ofloxacin 200 mg/d)
Bei einer Herpesinfektion sollte der Finger abgedecktaufgetragen werden, um eine Ansteckung zu verhindern, eine weitere Behandlung ist nicht notwendig, ggf. Gabe von Schmerzmitteln.
Therapie der chronischen ParonychieAlle Manipulationen an dem Nagel sollen vermieden werden.Milde Fälle werden durch Reinigung mit warmem Wasser und antiseptische Maßnahmen wie oben beschrieben behandelt.Vermeiden von Kälte, Feuchtigkeit oder die Haut reizende SubstanzeDie Nägel sollten warm und trocken gehalten werden.Lokale Anwendung von SteroidenHaben sich in einer vergleichenden Studie als effektiver als peroral verabreichte antimykotische Mittel erwiesen.6
AntimykotikaEine rein klinische Diagnosestellung einer Onychomykose ist nicht ausreichend, es sollten mykologische Laboruntersuchungen bei unbehandelten Patient*innen durchgeführt werden.3Eine limitierte Onychomykose ohne Matrixbeteiligung kann mit einem topischen Antimykotikum lokal behandelt werden.Bei Nachweis von Dermatophyten sollte systemisch mit Terbinafin, Fluconazol oder Itraconazol, bei Nachweis von Candida spp. vorzugsweise mit Fluconazol behandelt werden.3Siehe auchOnychomykose.
Die am häufigsten verwendete chirurgische Technik ist die Entfernung des Nagels und des proximalen Nagelwalls, sodass das erkrankte Gewebe entfernt wird.7Die Epithelisierung des ausgeschnittenen Defekts erfolgt in den nächstenz. B. 2–3%Wochen.Bacitracin, 2 % Mupirocin oder 2 % Fusidinsäure
DerDieNagelReifung entzündliche Prozesse kann durch Zugsalbe (Wirkstoff Ammoniumbituminosulfonat) gefördert werden.8- Dies wird in
dendernächstenLeitlinie6–9fürMonatenHaut-nachwachsenund Weichgewebeinfektionen nur als Expertenmeinung für Furunkel und Karbunkel genannt.8 - Anwendung: 50 % Zugsalbe messerrückendick auf die zu behandelnde Hautpartie auftragen und mit Verband abdecken. Bei jedem Verbandwechsel sollen die auf der Haut verbliebenen Salbenreste zuerst abgewaschen werden,
diesbevor ein neuer Verband angelegt wird. Als Dauerverband ist ein Verbandwechsel nach 3 Tagen vorgesehen.9
- Dies wird in
- Bei ausgedehnter Infektion oder Vorerkrankungen (z. B. Immunsuppression, Diabetes mellitus) systemische antibiotische Therapie1
- Bei Eiterbildung Inzision und Drainage1
- Der Verband nach der Inzision kann
jedochnachgelegentlich2 Tagen entfernt werden, und es kann mit warmen Bädern 3–4 x tgl. begonnen werden.1
- Der Verband nach der Inzision kann
- Es empfehlen sich Verlaufskontrollen bis
zuzum12vollständigenMonatenRückgangdauernder Entzündungszeichen (Rötung, Schwellung, Schmerzen, Überwärmung). - Bei Herpes-Infektion orale antivirale Therapie
- z. B. Aciclovir 400 mg 3 x tgl. oder 200 mg 5 x tgl. für 7–10 Tage7
PräventionTherapie der chronischen Paronychie
GuteWasser-Handhygieneund Chemikalienkontakt auf das absolut notwendige Mindestmaß reduzieren.4NagelhäutchenPotenziellnichtauslösendeschneiden.NägelMedikamentekurzabsetzen,halten.KeinesofernkünstlichendiesFingernägelFußnägelklinischnichtmöglichrund schneidenist.4- Nä
gelkauengel warm undLutschentrockenan den Fingern vermeidenhalten. BesondereBehandlungHautpflegederbeiirritativenBerufenDermatitis mitvielantiinflammatorischenWasserkontaktSubstanzen wie topischen Kortikosteroiden (ggf. in Kombination mit Antimykotikum) oder Calcineurininhibitoren3- z. B. Methylprednisolonaceponat 0,1 % – oder – Flupredniden 0,1 % + Miconazol 2 % morgens und abends für 6–8 Wochen
ExsikkierteTacrolimus-SalbeNagelfalzenursolltenalsregelmäßig mit einer O/WOff-Emulsion gepflegt werden.Label-Use4
BesondereBeiAufmerksamkeitunzureichendembeiAnsprechen auf die konservative Therapie chirurgische Entfernung des Nagels und proximalen NagelwallsDiabetes-Patient*innen12:- Bei
regelmäßigeTherapieresistenzFußkontrollenauch an Ausschluss maligner oder seltener infektiöser Ursachen (z. B. Syphilis,Tragennicht-tuberkulösevonMykobakterien)geeignetem Schuhwerkdenken.83
- Bei
Verlauf, Komplikationen und Prognose
Verlauf
EineUnbehandeltakutekann die Paronychiekann rezidivieren undzueinerernsthaftenchronischenInfektionenParonychie werdenführen.Herpes-simplex1-Paronychien rezidivieren zu 30‒50 %.- Bei
einerrezidivierendennichtakutenheilenden Paronychie sollteParonychien anSyphilisHerpes-Infektionengedacht werdendenken.13
Komplikationen
- Infektionsausbreitung (Panaritium, Osteomyelitis oder Handphlegmone)
- Dauerhafte Wachstumsstörungen der Nägel
mit Verdickung, Verfärbung und Oberflächenriffelung der Nagelplatte bis hin zur - Onchyolyse (Nagelablösung)
4
Prognose
- Bei
schnellerschnellemBehandlungBehandlungsbeginn ist die Prognose gut.1 - Bei chronischer Paronychie kann sich die Behandlung sehr lange hinziehen.2
- Wenn der Kontakt zu den Irritanzien (Wasser, Chemikalien) nicht gemieden wird, ist eine Abheilung unwahrscheinlich.
Anerkennung als Berufskrankheit
- Tritt eine chronische Paronychie (oft zusammen mit einem chronischen Handekzem) immer wieder nach Kontakt mit schädigenden Substanzen während der beruflichen Tätigkeit auf, kann diese Erkrankung als Berufskrankheit anerkannt werden.
914 - Zuständig hierfür sind die gesetzlichen Unfallversicherungsträger.
- Der Verdacht auf eine Berufskrankheit muss dort gemeldet werden (Meldebogen).
1015 - Es wird eine ausführliche Arbeits- und Gefährdungsanamnese erhoben, und ein Gutachten entscheidet über die Anerkennung als Berufskrankheit.
- Dann können bestimmte Maßnahmen auf Kosten der GUV durchgeführt werden:
- Ersatzstoffprüfungen
- geeignete Schutzvorrichtungen
- spezielle therapeutische Maßnahmen
- Einstellung der gefährdenden Tätigkeit
- Minderung der Erwerbsfähigkeit bis zur Zahlung einer Rente
.1116
- Manchmal muss die Tätigkeit erst vollständig aufgegeben werden, damit die Anerkennung als Berufskrankheit erfolgen kann.
Patienteninformationen
Worüber sollten Sie die Patient*innen informieren?
BeschDas NagelhädigungenutchendernichtFingernschneiden.13- Fußnägel
vermeidennicht rund schneiden.13 - Nägel kurz halten.13
- Nägelkauen und Lutschen an den Fingern
vermeidenunterlassen. - Tätigkeiten in feuchten Umgebungen vermeiden.
- Bei Verletzungen des Nagelwalls konsequente antiseptische Lokaltherapie, z. B. mit Polyvidon-Jod-Salbe13
Patienteninformationen in Deximed
Video
- Deutsche Gesellschaft für Chirurgie (DGCH): Panaritium
Illustrationen

 Panaritium (eitrige Paronychie
Panaritium (eitrige Paronychie, akute Reaktion)Quellen
LeitlinienNVL-Programm von BÄK, KBV, AWMF: Nationale VersorgungsLeitlinie Typ-2-Diabetes: Präventions- und Behandlungsstrategien für Fußkomplikationen. AMWF-Leitlinie Nr. nvl-001c. S3, Stand 2006 (in Überarbeitung).www.awmf.org
Literatur
- Billingsley EM. Paronychia. Medscape, last updated
OctMay0910,20202022. emedicine.medscape.com - Rigopoulos D, Larios G, Gregoriou S, Alevizos A. Acute and chronic paronychia. Am Fam Physician 2008; 77: 339-46. www.ncbi.nlm.nih.gov
- Löser CR, Nenoff P, Mainusch O, et al. Häufige Nagelerkrankungen: Diagnostik und Therapie. JDDG 2021; 19(12): 1761-76. onlinelibrary.wiley.com
- Abeck D. Häufige Hautkrankheiten in der Allgemeinmedizin. Berlin, Heidelberg: Springer, 2020. link.springer.com
- Pschyrembel Online. Paronychium. Stand September 2018. Letzter Zugriff 30.03.23. www.pschyrembel.de
- Wollina U, Nenoff P, Haroske G,
HaenssleetHA:al. The diagnosis and treatment of nail disorders. Dtsch Arztebl Int 2016; 113: 509–18. www.aerzteblatt.de AltmeyerBMJPBest Practice.ParonychieParonychia (letzter Zugriff 30.03.23).Enzyklopädiebestpractice.bmj.com- Paul-Ehrlich-Gesellschaft
Dermatologiefür Infektionstherapie e.SpringerV. (PEG). Kalkulierte parenterale Initialtherapie bakterieller Erkrankungen bei Erwachsenen – Update 2018. S2k, AWMF-Leitlinie Nr. 082-006. Stand 2019. register.awmf.org - Ichthyol. Gebrauchsinformation Ichtholan® 50 % Salbe. Stand August 2016 (letzter Zugriff
930.1103.202023).www.enzyklopaedie-dermatologieichtholan.de Merck H.-FHeumann.UnerwünschteFachinformationArzneimittelreaktionenAmoxicillin/Clavulansäureder875Hautmg/125 mg.HarrisonsStandInnereJuliMedizin Thieme Verlag2022.19Letzter Zugriff 30.Auflage 2016, S03.461fTosti A, Piraccini BM, Ghetti E, Colombo MD. Topical steroids versus systemic antifungals in the treatment of chronic paronychia: an open, randomized double-blind and double dummy study. J Am Acad Dermatol 2002; 47: 73-623. www.ncbiheumann.nlmde- 1 A Pharma.
nihFachinformation Clindamycin 450 mg.govStand März 2016 (letzter Zugriff 30.03.23). s3.eu-central-1.amazonaws.com - Grover C, Bansal S, Nanda S, Reddy BS, Kumar V. En bloc excision of proximal nail fold for treatment of chronic paronychia. Dermatol Surg 2006; 32: 393-8. www.ncbi.nlm.nih.gov
NVL-ProgrammAltmeyervon BÄK, KBV, AWMF: Nationale VersorgungsLeitlinie Typ-2-Diabetes: Präventions- und Behandlungsstrategien für FußkomplikationenP.AMWF-Leitlinie NrParonychie.nvl-001c,Enzyklopädie Dermatologie. Springer. Stand200616.01.23.(wirdLetzterzZugriff 30.Zt03.überprüft)23. www.awmfenzyklopaedie-dermatologie.orgde- Bundesanstalt für Arbeitsschutz und Arbeitsmedizin (BAuA). Dortmund. Dokumente zu den einzelnen Berufskrankheiten. Zugriff 11.11.2020 www.baua.de
- DGVU Formtexte für Ärzte
:. Ärztliche Anzeige bei Verdacht auf eine Berufskrankheit.(Zugriff 11.11.2020). www.dguv.de - Mehrtens, G. Valentin, H. Schönberger, A. Arbeitsunfall und Berufskrankheit : rechtliche und medizinische Grundlagen für Gutachter, Sozialverwaltung S.878ff. Berlin: Erich Schmidt Verlag 9: Auflage, 2017
Autor*innen
MonikaLinoLenzWitte,FachärztinDr.fürmed., Arzt in Weiterbildung Allgemeinmedizin,Neustadt am RMübenbergenster- Die ursprüngliche Version dieses Artikels basiert auf einem entsprechenden Artikel im norwegischen hausärztlichen Online-Handbuch Norsk Elektronisk Legehåndbok (NEL, https://legehandboka.no/).