Allgemeine Informationen
Definitionen
- Sekundäre arterielle Hypertonie: Blutdruckerhöhung durch spezifische, potenziell reversible Ursache (ca. 10 % der Hypertonie-Patienten)1
- Essenzielle arterielle Hypertonie: Blutdruckerhöhung ohne eindeutige Ätiologie (ca. 90 % der Hypertonie-Patienten)
- Die arterielle Hypertonie ist derzeit definiert als systolischer Blutdruck ≥ 140 mmHg und diastolischer Blutdruck ≥ 90 mmHg.1
 siehe Tabelle: Bluthochdruck, Grenzwerte nach ESC und ESH
siehe Tabelle: Bluthochdruck, Grenzwerte nach ESC und ESH
Definition der arteriellen Hypertonie in Abhängigkeit von der Messmethode
- Praxisblutdruck: systolisch ≥ 140 mmHg und/oder diastolisch ≥ 90 mmHg
- Heimblutdruck: systolisch ≥ 135 mmHg und/oder diastolisch ≥ 85 mmHg
- Ambulanter Blutdruck
- 24-Stunden-Messung: systolisch ≥ 130 mmHg und/oder diastolisch ≥ 80 mmHg
- tagsüber: systolisch ≥ 135 mmHg und/oder diastolisch ≥ 85 mmHg
- nachts: systolisch ≥ 120 mmHg und/oder diastolisch ≥ 70 mmHg
Definition der arteriellen Hypertonie bei Kindern und Jugendlichen
- Der Blutdruck von Kindern und Heranwachsenden ist abhängig von Geschlecht, Lebensalter und Körpergröße.2
- ab dem 14. Lebensjahr Blutdruck physiologisch bei Jungen etwas höher als bei Mädchen (Differenz des systolischen Blutdrucks bei 17-Jährigen 8 mmHg im Median)2
- Die Definition der arteriellen Hypertonie bei Kindern und Jugendlichen ist arbiträr und orientiert sich an der Blutdruckverteilung gesunder Individuen.3
- Eine arterielle Hypertonie ist definiert als ein Blutdruck ≥ 95. Perzentile bei 3 verschiedenen Terminen.3
- idealerweise Bestätigung durch 24h-Blutdruckmessung4
- Mit dem Ped(z)-Kinderarztrechner können die Bludruckperzentilen in Abhängigkeit von Geschlecht, Alter und Größe bestimmt werden.5
- Alternativ finden sich ausführliche Tabellen mit Referenzperzentilen in einer Übersicht des Robert Koch-Instituts.6
- Grob kann man sich an folgenden Werten orientieren:7
- Neugeborene: Mittelwert 60/35 mmHg; Hypertonie > 90/50 mmHg
- 1. Lebensjahr: Mittelwert 85/40 mmHg; Hypertonie > 100/60 mmHg
- 4 Jahre: Mittelwert 95/50 mmHg, Hypertonie > 110/70 mmHg
- 8 Jahre: Mittelwert 100/60; Hypertonie > 115/80 mmHg
- 12 Jahre: 105/62 mmHg; Hyprtonie > 125/80 mmH
- 16 Jahre: 115/65 mmHg; Hypertonie > 135/85 mmHg.
Häufigkeit der sekundären Hypertonie
- Ca. 10 % der Hypertonie-Patienten
- Ursachen für sekundäre Hypertonie (Prävalenz in % aller Menschen, die an Hypertonie leiden):8
- primärer Hyperaldosteronismus = Conn-Syndrom (1,4–10 %)
- Schlafapnoe-Syndrom = OSAS (> 5 %)
- renal-parenchymatöse Erkrankung (1,6–8,0 %)
- Nierenarterienstenose (1,0–8,0 %)
- Hyper-/Hypothyreose (1–2 %)
- Hyperkortisolismus = Cushing-Syndrom (0,5 %)
- Phäochromozytom (0,2–0,5 %)
- Aortenisthmusstenose (< 1 %).
- Sekundäre Hypertonie-Formen bei Patienten mit therapieresistenter Hypertonie sind signifikant häufiger als bei Patienten mit kontrolliertem Blutdruck.8
Diagnostische Überlegungen
- Bei adäquater Diagnostik und Behandlung ist bei sekundären Hypertonie-Formen eine Heilung oder zumindest eine Senkung des Blutdrucks mit Verminderung des kardiovaskulären Risikos möglich.1,9
- Eine umfangreiche Diagnostik nach sekundären Hypertonie-Formen bei jedem Patient ist nicht kosteneffektiv.8
- Ein einfaches Screening sollte aber bei jedem Patient durchgeführt werden auf der Basis von:1
- Anamnese
- klinischer Untersuchung
- einfachen Labortests.
Was begründet den Verdacht auf sekundäre Hypertonie?
- Das Vorliegen einer sekundären Hypertonie sollte insbesondere bei folgenden Patienten in Erwägung gezogen werden:
- schwere Hypertonie (> 180/110 mmHg)1,8
- rascher Anstieg der Blutdruckwerte10
- Non-Dipping in der 24-Stunden-Blutdruckmessung8
- sehr später Beginn einer arteriellen Hypertonie11
- Nicht-Erreichen des Zielblutdrucks nach Ausdosierung einer 3er-Therapie12
- deutlicher Organschaden trotz erst relativ kurzer Dauer der Hypertonie1
- Kinder und Adoleszente13
- Alter < 30 Jahre bei nichtadipösen Patienten ohne positive Familienanamnese10
- schwere Hypertonie (> 180/110 mmHg)1,8
ICPC-2
- K85 Erhöhter Blutdruck
- K86 Art. Hypertonie, unkompliziert
- K87 Art. Hypertonie, kompliziert
ICD-10
- R03 Abnormer Blutdruckwert ohne Diagnose
- R03.0 Erhöhter Blutdruckwert ohne Diagnose eines Bluthochdrucks
Differenzialdiagnosen bei sekundärer Hypertonie
Häufige Ursachen einer sekundären Hypertonie
Primärer Hyperaldosteronismus, Conn-Syndrom
- Häufigste Form der sekundären Hypertonie
- Früher wurde die Häufigkeit unterschätzt.
- Prävalenz ca. 20 % bei Patienten mit therapierefraktärer Hypertonie14
- Verursacht durch Adenom oder Hyperplasie (selten Karzinom) der Nebenniere
- Merke: Hypokaliämie bei ca 30 % der Patienten15, aber die Mehrheit der Patienten ist normokaliämisch!
- Muskelschwäche, Krämpfe, Polyurie/Polydipsie als mögliche klinische Zeichen bei Hypokaliämie
Parenchymatöse Nierenerkrankung
- Häufigste Ursache bei Kindern und zweithäufigste bei Erwachsenen8
- Erworbene oder seltener angeborene (z. B. polyzstische Nieren) Ursachen
Nierenarterienstenose
- Bei Kindern und jungen Patienten verursacht durch fibromuskuläre Dysplasie (häufiger bei weiblichem Gechlecht)
- Bei älteren Patienten überwiegend atherosklerotisch bedingt
- Prävalenz bei Patienten mit generalisierter Atherosklerose bis zu 25 %8
Obstruktives Schlafapnoe-Syndrom (OSAS)
- Rezidivierende Apnoen/Hypopnoen während des Schlafs
- Typische Symptome sind Schnarchen, morgendlicher Kopfschmerz, Tagesmüdigkeit
- Auftreten vor allem bei adipösen Patienten
- Prävalenz mit dem Alter zunehmend, am häufigsten bei Patienten zwischen 40–60 Jahren, Männer sind häufiger betroffen als Frauen.11
- erhöhte Prävalenz auch bei Patienten mit primärem Hyperaldosteronismus14
Seltenere Ursachen einer sekundären Hypertonie
Hyper-/Hypothyreose
- Hyperthyreose kann isolierte systolische Hypertonie, hypothyreose Erhöhung des diastolischen Blutdrucks verursachen.10
- Symptome bei Hyperthyreose: Tachykardie, Gewichtsverlust, Wärmeintoleranz, Schwitzen, Muskelschwäche, Ophtalmopathie
- Symptome bei Hypothyreose: Bradykardie, Obstipation, Kälteintoleranz, Myxödem, raue Stimme
- Vorkommen in allen Altersgruppen des Erwachsenenalters, TSH ist ein sensitiver Marker für beide Funktionsstörungen.10
Phäochromozytom
- Seltene medulläre Tumoren der Nebenniere
- in 20 % der Fälle Katecholaminproduktion in Paraganglien
- Paroxysmale Blutdruckanstiege
- Klassische klinische Trias: Kopfschmerzen, Palpitationen, Schwitzen10
- Weitere Symptome sind Blässe, Gewichtsabnahme, Angstzustände
Cushing-Syndrom
- Verursacht durch Hypophysentumor (85 %) oder Tumoren/Hyperplasie der Nebennieren (15 %)
- 5 x häufiger bei Frauen als bei Männern, am häufigsten zwischen dem 20. und 50. Lebensjahr14
- Typische Symptome und Befunde sind Gewichtszunahme, Stammfettsucht, Mondgesicht, Stiernacken, Striae, Hirsutismus, Muskelschwäche, rasche Ermüdbarkeit und psychische Veränderungen (Depression).
Aortenisthmusstenose
- Zweithäufigste Ursache bei Kindern und Adoleszenten8
- 2- bis 5-mal häufiger bei Jungen als bei Mädchen11
- Symptome: Kopfschmerzen, Nasenbluten, Claudicatio8
- Klinische Befunde: Blutdruckdifferenz (≥ 20/10 mmHg) zwischen oberer und unterer Extremität und/oder zwischen dem rechten und linken Arm, abgeschwächte Femoralpulse, Systolikum zwischen den Schulterblättern8
Verteilung von Häufigkeit und Ursache einer sekundären Hypertonie in Abhängigkeit vom Alter
- Sekundäre Hypertonie-Formen kommen in verschiedenen Alterskohorten unterschiedlich häufig und mit unterschiedlichen Ätiologien vor:10
- Kinder 0–11 Jahre (70–85 % sekundäre Hypertonie)
- renoparenchymatöse Erkrankungen
- Aortenisthmusstenose
- Adoleszente 12–18 Jahre (10–15 % sekundäre Hypertonie)
- renoparenchymatöse Erkrankungen
- Aortenisthmusstenose
- Junge Erwachsene 19–39 Jahre (5 % sekundäre Hypertonie)
- Schilddrüsenfunktionsstörungen
- fibromuskuläre Dysplasie
- renoparenchymatöse Erkrankungen
- Mittelalte Erwachsene 40–64 Jahre (8–12 % sekundäre Hypertonie)
- Hyperaldosteronismus
- Schilddrüsenfunktionsstörung
- obstruktives Schlafapnoe-Syndrom (OSAS)
- Cushing-Syndrom
- Phäochromozytom
- Ältere Erwachsene ≥ 65 Jahre (17 % sekundäre Hypertonie)
- Niereninsuffizienz
- atherosklerotische Nierenarterienstenose
- Hypothyreose
Anamnese
- Bekannte Nierenerkrankung, rezidivierende Harnwegsinfektionen, Hämaturie, Familienanamnese auf Nierenerkrankungen
- Generalisierte Atherosklerose (Nierenarterienstenose)
- Schnarchen, Tagesmüdigkeit (OSAS)
- Atempausen vom Partner beobachtet (OSAS)
- Gewichtsverlust (Hyperthyreose, Phäochromozytom)
- Muskelschwäche (Hyperaldosteronismus, Cushing-Syndrom)
- Palpitationen (Phäochromozytom, OSAS, Hyperthyreose)
- Schwitzen (Hyperthyreose, Phäochromozytom)
- Wärmeintoleranz (Hyperthyreose)
- Kälteintoleranz (Hypothyreose)
- Raue Stimme (Hypothyreose)
- Polyurie/Polydipsie (Hyperaldosteronismus)
- Durchfall (Hyperthyreose)
- Obstipation (Hyperaldosteronismus, Hypothyreose)
- Drogenabusus/Medikamenteneinnahme: Kortikosteroide, konstringierende Nasentropfen, Chemotherapie 1
Klinische Untersuchung
- Adipositas (OSAS)
- Stammfettsucht, Mondgesicht, Stiernacken, Striae, Hirsutismus (Cushing-Syndrom)
- Exophtalmus (Hyperthyreose)
- Tachykardie, Arrhythmie (Hyperthyreose, Phäochromozytom, OSAS)
- Bradykardie (Hypothyreose)
- Abgeschwächte Femoralpulse (Aortenisthmusstenose)
- Blutdruckdifferenz zwischen Armen und Beinen und/oder zwischen rechten und linkem Arm ≥ 20/10 mmHg (Aortenisthmusstenose)
- Auskultation
- Herz: Austreibungsgeräusch (Hyperthyreose), interskapuläres Systolikum (Aortenisthmusstenose)
- Abdomen: Strömungsgeräusch (Nierenarterienstenose)
- Myxödem (Hypothyreose)
- Neurofibrome der Haut (Phäochromozytom)
- Muskelschwäche (Hyperaldosteronismus, Cushing-Syndrom, Hyperthyreose)
Ergänzende Untersuchungen
In der Hausarztpraxis
EKG (siehe auch Checkliste EKG)
- Zeichen der linksventrikulären Hypertrophie
- Zeichen der linksventrikulären Schädigung (Endstreckenveränderungen)
- Rhythmusstörungen
Labor
- Klinische Chemie
- Urinuntersuchung
- Urinstatus, Albuminausscheidung
Ambulante 24-Stunden-Blutdruckmessung
- Wichtiger diagnostischer Baustein in der Diagnose einer sekundären Hypertonie8
- beste Methode zur Quantifizierung des Blutdrucks
- Nachweis von Non-Dipping (kein physiologischer Blutdruckabfall) oder Reverse Dipping (Blutdruckanstieg) während der Nacht
- Ausschluss einer Weißkittelhypertonie
LZ-EKG
- Bei V. a. oder zur Spezifizierung/Quantifizierung von Arrhythmien
OSAS-Screening-Fragebögen
- Fragebögen zur initialen Einschätzung der Wahrscheinlichkeit eines OSAS sind z. B. STOP-Bang-Questionnaire und Berlin Questionnaire mit allerdings nur begrenzter Sensitivität und Spezifität.16-17
Beim Spezialisten
Primärer Hyperaldosteronismus
- Aldosteron-Renin-Quotient
- Vorbereitung vor Messung des Aldosteron-Renin-Quotienten:8 Etwaige Hypokaliämie ausgleichen, Kochsalzrestriktion weniger streng, Umstellung der Medikation auf Antihypertensiva mit wenig Einfluss auf das Renin-Angiotensin-System (Verapamil, Hydralazin, Doxazosin).
- Medikation mit Einfluss auf das Renin-Angiotensin-System:8 Betablocker, ACE-Hemmer, AT-Antagonisten, Diuretika, Ca-Antagonisten, Aliskiren, Clonidin
- Ggf. Bestätigungstests (Kochsalzbelastungstest, Orthostasetest), Bestimmung der Aldosteronspiegel im Nebennierenvenenblut, Bildgebung (CT, MRT)
Parenchymatöse Nierenerkrankung
- Sonografie der Nieren
- Ggf. ergänzend differenzierte nephrologische Diagnostik auf zugrunde liegende Nierenerkrankung
Nierenarterienstenose
- Duplexsonografie (alternativ MRT, CT, invasive Darstellung)
Obstruktives Schlafapnoe-Syndrom (OSAS)
- Ambulante Polygrafie
- Polysomnografie im Schlaflabor
Hyper-/Hypothyreose
- Labor: Antikörper
- Sonografie
- Szintigrafie
Phäochromozytom
- Metanephrine im 24-Stunden-Urin oder freie Metanephrine im Plasma
- Ggf. ergänzende Bildgebung (CT, MRT, PET)
Cushing-Syndrom
- 24-Stunden-Kortisolausscheidung im Urin, Dexamethasonhemmtest
- Ggf. Bestätigungstests, Bildgebung (MRT, CT)
Aortenisthmusstenose
- Transthorakale Echokardiografie
Indikationen zur Überweisung
- Bei Verdacht auf eine sekundäre Hypertonie, die nicht selbst abgeklärt werden kann.
Checkliste zur Überweisung bei V. a. sekundäre Hypertonie
Bluthochdruck, V. a. sekundäre Hypertonie
- Zweck der Überweisung
- Weiterführende Diagnostik? Therapie? Behandlungsresistenz?
- Anamnese
- Schwere Hypertonie? Starker Blutdruckanstieg in letzter Zeit?
- Therapieresistente Hypertonie?
- Vorerkrankungen: Nierenerkrankung, generalisierte Atherosklerose?
- Symptome einer Grunderkrankung?
- Aktuelle Medikation?
- Klinische Untersuchung
- Blutdruck, Puls
- BMI
- Auskultationsbefund
- Klinische Zeichen einer Grunderkrankung?
- Ergänzende Untersuchungen
Indikationen zur Krankenhauseinweisung
- Hypertensiver Notfall
- Blutdruckanstieg > 180 mmHg systolisch oder > 120 mmHg diastolisch mit Symptomen (z. B. Kopfschmerzen, Nasenbluten, Übelkeit, Sehstörungen) bzw. manifesten Komplikationen (Herzinfarkt, Linksherzinsuffizienz, ischämischer Schlaganfall, Hirnblutung, Aortendissektion, Eklampsie)
Leitlinie: Abklärung der sekundären arteriellen Hypertonie1
Anamnese
- Familienanamnese für chronische Nierenerkrankung (polyzystische Nieren)
- Nierenerkrankung, Harnwegsinfektion, Hämaturie, Analgetikaabusus
- Medikamente und Drogen: z. B. Kortikoide, Kontrazeptiva, vasokonstringierende Nasentropfen, Amphetamine, Kokain, u. a.
- Rezidivierende Episoden mit Schwitzen, Kopfschmerz, Angst, Palpitationen (Phäochromozytom)
- Episoden mit Muskelschwäche (Hyperaldosteronismus)
- Symptome hinweisend auf Schilddrüsenerkrankung
Körperliche Untersuchung
- Klinische Zeichen eines Cushing-Syndroms
- Hautveränderungen durch Neurofibromatose (Phäochromozytom)
- Palpation vergrösserter Nieren (polyzystische Nieren)
- Auskultation abdomineller Strömungsgeräusche (Nierenarterienstenose)
- Auskultation thorakaler Geräusche (Aortenisthmusstenose)
- Verminderte femorale Pulse/femoraler Blutdruck (Aortenisthmusstenose)
- Blutdruckdifferenz zwischen linkem und rechtem Arm (Aortenisthmusstenose)
Patienteninformationen
Berechnung des kardiovaskulären Risikos
Patienteninformationen in Deximed
Hypertonie
- Was ist Bluthochdruck?
- Behandlung des Bluthochdrucks
- Ursachen für Bluthochdruck
- Symptome bei Bluthochdruck
- Untersuchungen und Diagnose bei Bluthochdruck
- Bluthochdruck – Was können Sie selbst tun?
- Medikamentöse Behandlung bei Bluthochdruck
- Komplikationen bei Bluthochdruck
- Akute Probleme bei schweren Bluthochdruck (hypertensiver Notfall)
- Augenschäden bei Bluthochdruck
- Ambulante 24-Stunden-Blutdruckmessung
- Lebensstiländerung bei Bluthochdruck
Weitere Informationen
- Siehe auch den Artikel Beurteilung der Fahreignung.
- ARRIBA: Entscheidungshilfe zur Arzt-Patienten-Kommunikation des individuellen kardiovaskulären Gesamt-Risikos im hausärztlichen Bereich
- HeartScore (ESC): Entwickelt auf der Basis von großen europäischen Kohortenstudien.
- PROCAM: Basiert auf deutschen Daten.
Illustrationen
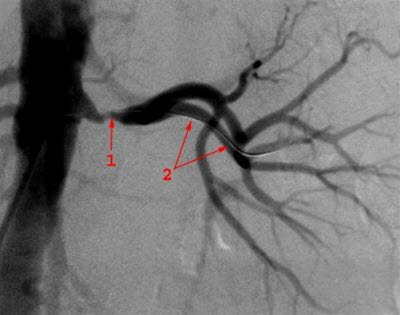
Nierenarterienstenose, Kontraströntgen
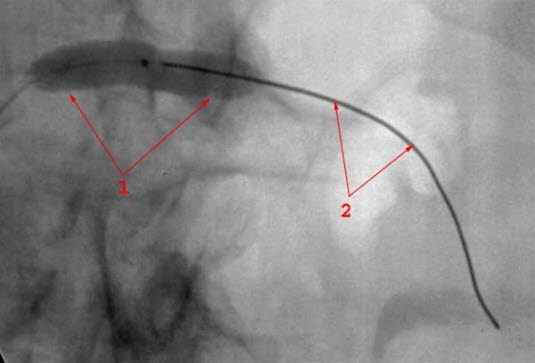
Nierenarterienstenose, ballondilatiert
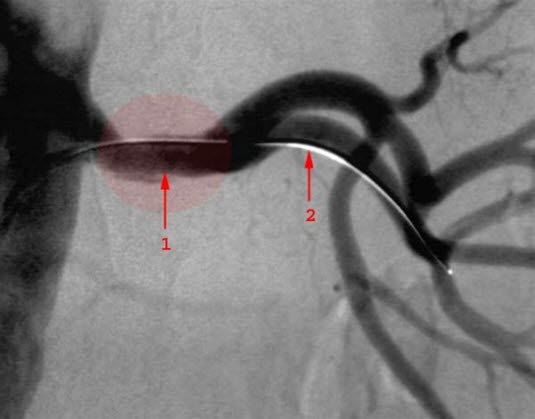
Nierenarterienstenose, nach der Behandlung
Quellen
Leitlinien
- Deutsche Gesellschaft für Allgemeinmedizin und Familienmedizin (DEGAM). Hausärztliche Risikoberatung zur kardiovaskuären Prävention. AWMF-Nr. 053-024. S3, Stand 2016. www.awmf.org
- European Society of Cardiology. Management of Arterial Hypertension. Stand 2013. www.escardio.org
- European Society of Hypertension. Management of high blood pressure in children and adolescents. Stand 2016. www.ncbi.nlm.nih.gov
Literatur
- Mancia G, Fagard R, Narkiewicz K, et al. 2013 ESH/ESC Guidelines for the management of arterial hypertension. www.escardio.org
- Neuhauser H, Thamm M. Blutdruckmessung im Kinder- und Jugendgesundheitssurvey (KiGGS). Bundesgesundheitsbl - Gesundheitsforsch - Gesundheitsschutz 2007; 50: 728-735. doi:10.1007/s00103-007-0234-6 DOI
- Lurbe E, Agabiti-Rosei E, Cruickshank J, et al. Guidelines for the management of high blood pressure in children and adolescents. J Hypertens 2016; 34: 1887-1920. doi:10.1097/HJH.0000000000001039 DOI
- Rascher W, Kiess W, Körner A. Bluthochdruck bei Adipositas im Kindes- und Jugendalter. Bundesgesundheitsbl 2013; 56: 492–499. doi:10.1007/s00103-012-1638-5 DOI
- Deutsche Hochdruckliga - Deutsche Gesellschaft für Hypertonie und Prävention. Bluthochdruck (k)ein Thema bei Kindern und Jugendlichen. Zugriff 26.01.20. www.hochdruckliga.de
- Robert Koch-Institut. Beiträge zur Gesundheitsberichterstattung des Bundes. Referenzperzentile für anthropometrische Maßzahlen und Blutdruck aus der Studie zur Gesundheit von Kindern und Jugendlichen in Deutschland (KiGGS). 2. erweiterte Auflage 2013. www.rki.de
- Deutsche Hochdruckliga - Deutsche Gesellschaft für Hypertonie und Prävention. Blutdruckwerte von Kindern. Zugriff 26.01.20. www.hochdruckliga.de
- Rimoldi S, Scherrer U, Messerli F. Secondary arterial hypertension: when, who, and how to screen. Eur Heart J 2014; 35: 1245–1254. doi:10.1093/eurheartj/eht534 DOI
- Omura M, Saito J, Yamaguchi K, Kakuta Y, Nishikawa T. Prospective study on the prevalence of secondary hypertension among hypertensive patients visiting a general outpatient clinic in Japan. Hypertens Res 2004; 27: 193-202. PubMed
- Charles L, Triscott J, Dobbs B. Secondary hypertension: discovering the underlying cause. Am Fam Physician 2017; 96: 453-461. pmid:29094913 PubMed
- Viera AJ, Neutze DM. Diagnosis of secondary hypertension: an age-based approach. Am Fam Physician 2010; 82: 1471-8. www.aafp.org
- Ludt S, Angelow A, Baum E, et al. Deutsche Gesellschaft für Allgemeinmedizin und Familienmedizin (DEGAM). Hausärztliche Risikoberatung zur kardiovaskulären Prävention. AWMF-Nr. 053-024. Stand 2016. www.awmf.org
- Miller D, Woodward N. Whom should you test for secondary causes of hypertension? J Fam Pract 2014; 63: 41-54. www.mdedge.com
- Young W, Calhoun D, Lenders J. Screening for Endocrine Hypertension: An Endocrine Society Scientific Statement. Endocrine Reviews 2017; 38: 103–122. doi:10.1210/er.2017-00054 DOI
- Puar T, Mok Y, Debajyoti R, et al. Secondary hypertension in adults. Singapore Med J 2016; 57: 228-232. doi:10.11622/smedj.2016087 DOI
- Panchasara B, Poots A, Davies G. Are the Epworth Sleepiness Scale and Stop-Bang model effective at predicting the severity of obstructive sleep apnoea (OSA); in particular OSA requiring treatment?. Eur Arch Otorhinolaryngol 2017; 274: 4233-4239. doi:10.1007/s00405-017-4725-2 DOI
- Aguiar M, Alves I, Campos A, et al. Predictive value of Berlin questionnaire and STOP Bang for obstructive sleep apnea. Eur Respir J 2014; 44: 2291. erj.ersjournals.com
Autoren
- Michael Handke, Prof. Dr. med., Facharzt für Innere Medizin, Kardiologie und Intensivmedizin, Freiburg i. Br.
- Tor Ole Klemsdal, M.D., Ph.D., avdelingsoverlege, Preventiv Kardiologi, Avdeling for endokrinologi, sykelig overvekt og forebyggende medisin, Medisinsk Klinikk, Oslo universitetssykehus HF, Ullevål
- Eivind Meland, dr. med., spesialist allmennmedisin, førsteamanuensis, Institutt for allmennmedisin, Universitetet i Bergen
- Tor Erik Widerøe, professor, Norges teknisk-naturvitenskapelige universitet og overlege ved Seksjon for nyresykdommer, St. Olavs Hospital, Trondheim