Allgemeine Informationen
Definition
PostthrombotischesDas postthrombotische Syndrom(PTS)bezeichnetistdieeinSymptomezusammenfassenderundBegriffklinischenfürZeichen,alledieFolgezuständedurch verbliebene Obstruktion und/oder Reflux als Ausdruck einer Klappeninsuffizienz nach tiefer Venenthrombose (TVT)derBein- oder Beckenvenenentstehen.1VerursachtDurchdurch eine venösedie Hypertension kommt eszu einer Reihe möglicher Symptome und Befunde,u.- Schwellung
- Spannungsgefühl
- Schmerzen
- Hautveränderungen bis hin zu Ulzerationen
. - Auftreten typischerweise innerhalb von 2 Jahren nach TVT4
- bei der Mehrzahl der
PatientenPatient*innen im 1. Jahr4
- bei der Mehrzahl der
Häufigkeit
- Häufigste Komplikation der TVT5
- 20–50
PatientenPatient*innen mit TVT entwickeln ein postthrombotisches Syndrom.5- Ca. 5–10 % entwickeln ein schweres PTS.
- Die Wahrscheinlichkeit für Ulzeration 10 Jahre nach
einerTVT liegt bei fast 5
- Ca. 5–10 % entwickeln ein schweres PTS.
- über 1/3 der
PatientenPatient*innen >
Ätiologie und Pathogenese
Ätiologie
- Ursächlich für das Entstehen eines PTS ist eine TVT der Bein- und/oder Beckenvenen.
Pathogenese
VenDie venöse Hypertension ist von entscheidender pathophysiologischer Bedeutung.Ausfall der venösen Druck- und Volumenreduktion beim Gehen9
- Zwei Hauptmechanismen, die zur Druckerhöhung führen können:
- Obstruktion des venösen Abflusses
- nach TVT häufig nur unvollständige Rekanalisation der verschlossenen Venen
- Insuffizienz der Venenklappen mit Reflux
.
- Obstruktion des venösen Abflusses
- Die Literaturangaben sind widersprüchlich, ob einer der beiden Mechanismen dominant ist.8
- Zusätzlich erfolgt vermutlich eine Schädigung der Venenwand durch akute und chronische Entzündungsprozesse mit Fibrosierung und dadurch Begünstigung des
RefluxRefluxes.7 VenEine venöse Hypertension verursacht:109- Dilatation der Kapillaren und
erhöerhöhte endothelialePermeabilitäPermeabilitätfüfür Plasma, Proteine und Erythrozyten - Zunahme der Klappeninsuffizienz durch Erweiterung der tiefen Venen
- Fortleitung über Perforansvenen auf das
oberfläoberflächliche Venensystem
- Fortleitung über Perforansvenen auf das
- Dilatation der Kapillaren und
- Anhaltende venöse Hypertension und Entzündung führen zu strukturellen und biochemischen Veränderungen mit Schädigung von Haut und subkutanem Gewebe.8
Prädisponierende Faktoren
- Wichtige Prädiktoren
- Weitere prädisponierende Faktoren
- vorbestehende chronisch-venöse Insuffizienz5
- residuelle Venenobstruktion5
- Adipositas
1211 - unzureichende Antikoagulation
1211 - höheres Alter5
Ob Biomarker (CRP, Interleukin-6,persistierende D-DimereDimer) einen klinischen Wert für die Identifikation von Patienten mit erh-Erhöhtem PTS-Risiko haben, ist noch nicht geklärt.hung81
ICPC-2
- K94 Phlebitis/Thrombose
ICD-10
- I87.0 Postthrombotisches Syndrom
Diagnostik
Diagnostische Kriterien
- Es gibt keinen „Goldstandard“ für die Diagnose eines PTS.8
- Primär klinische Diagnose aufgrund klinischer Symptome und Befunde
109 BeiOhneAbwesenheit klinischerklinische Symptome/Befunde sollte die Diagnose nicht gestellt werden (z.Die meisten PatientenPatient*innen mit PTS haben meist eine Klappeninsuffizienz, aber vielePatientenMenschen mit Klappeninsuffizienz haben kein PTS.
Klassifizierung mit dem Villalta-Score
- Mit dem Villalta-Score erfolgt eine Klassifizierung mithilfe von 5 Symptomen und 6 klinischen Befunden sowie dem Vorhandensein bzw. Fehlen von Ulzerationen.
1312 - Für jedes Symptom und jedes klinische Zeichen werden je nach Ausprägung 0–4 Punkte vergeben, Ulzerationen werden in „vorhanden/nicht vorhanden“ eingeteilt.
- Symptome
- klinische Zeichen
- prätibiale Ödeme
- Hautinduration
- Hyperpigmentierung
- Rötung
- Venenektasie
- Wadenkompressionsschmerz
- Ulcus cruris venosum vorhanden/nicht vorhanden

- .
- Score 5–9: leichtes PTS
- Score 10–14: mäßiges PTS
- Score ≥
Leitlinie: Klassifizierung des Schweregrads eines PTS1
- Zur Klassifizierung der Schwere eines postthrombotischen Syndroms sollte der Villalta-Score herangezogen werden.
Differenzialdiagnosen
- Neu aufgetretene TVT (evtl. Rezidiv)
- Venöse Insuffizienz anderer Ätiologie
- Beinödeme und/oder Ekzem aus anderen Ursachen
Anamnese
- Anamnestisch TVT
- Mögliche Symptome8
- Schmerz
- Schwellungsgefühl
- Krämpfe
- Schweregefühl
- Gefühl des „müden“ Beins
- Parästhesien
- Claudicatio
- Fragen zum Auftreten der Symptome8
- Persistierend oder intermittierend?
- Zunahme am Ende des Tages?
- Verschlechterung bei langem Stehen oder Gehen?
- Verbesserung bei Hochlagerung des Beines?
Klinische Untersuchung
- Mögliche klinische Zeichen8
- Ödem
- Teleangiektasien
- Venenektasie
- Varizen
- Rötung
- Zyanose
- Hyperpigmentierung
- Ekzem
- Wadenkompressionsschmerz
- Lipodermatosklerose
- Atrophie blanche
- offenes oder abgeheiltes Ulcus cruris venosum
- 80
113 - Ätiologie von Beingeschwüren
:114- 70
- 10
- 10
- 10
,u.
- 70
- 80
Ergänzende Untersuchungen in der Hausarztpraxis
- Ergänzende Beurteilung der arteriellen Durchblutung
Diagnostik beimbei SpezialistenSpezialist*innen
- Bei TVT in der Vorgeschichte und klinischer Diagnose eines PTS ist eine routinemäßige Bildgebung/Testung zur Diagnosestellung nicht erforderlich.
1415
Duplexsonografie
- Indiziert vor allem bei
PatientenPatient*innen ohne eindeutige TVT in der Anamnese8 - Residuelle Thromben
- Reflux bei Venenklappeninsuffizienz
CT-/MR-Phlebografie
- Vor allem bei V.
109
Invasive Phlebografie
- Selten indiziert
PlethysmografieFunktionsdiagnostik
HinweisePhlebologischeaufFunktionsdiagnostikfunktionellekannStörungenimdesEinzelfallVenensystemsbehandlungsrelevante zusätzliche Informationen liefern,eherBedeutungzurvorVerlaufsbeobachtungallemalsinzurderDiagnosestellungVerlaufskotrollegeeignetund Begutachtung116- venöse Verschluss-Plethysmografie (VVP)
- Lichtreflex-Rheografie (LRR)
- Phlebodynamometrie (PDM)
Indikationen zur Überweisung
KlinischKlinische Diagnose/V.- Weitere Abklärung vor evtl. katheterinterventioneller/chirurgischer Therapie
Checkliste zur Überweisung
Postthrombotisches Syndrom
Zweck der ÜberweisungDiagnostik? Therapieplanung?
AnamneseTVTin der Vorgeschichte? Wann? Ätiologie? Lokalisation? Bisherige Behandlung?Symptome: Schmerzen, Schwere-/Spannungsgefühl,Krämpfe,Juckreiz, Parästhesien?Intermittierende oder anhaltend? Verschlechterung durch Gehen/Stehen, gegen Abend?
Klinische UntersuchungÖdem, Hautveränderungen, Ulzera?Pulsstatus?
Ergänzende UntersuchungenBekannte Bildgebungsbefunde (z. B. Duplexsonografie)?
Therapie
Therapieziele
- Beschwerden lindern.
- Progression vermeiden/verlangsamen, insbesondere die Entstehung eines Ulcus cruris venosum.
Allgemeines
- PTS ist nicht heilbar.
109 - Zur Prävention und Behandlung eines PTS können verschiedene Therapieoptionen genutzt bzw. erwogen werden:
- Allgemeinmaßnahmen
- physikalische Therapie
- medikamentöse Therapie
- Kompressionstherapie
- chirurgische Therapie
- endovaskuläre Therapie
.
- Das Wichtigste zur Vermeidung eines PTS ist die Vermeidung einer TVT.7
- Siehe auch die Artikel:
Allgemeinmaßnahmen
PatientenPatient*innen mit PTS sollten ihr Verhalten im Alltag anpassen:113- Langes Stehen vermeiden.
- Beine regelmäßig hochlagern.
- Beine bewegen zur Aktivierung der Muskelpumpe.
- Einschneidende
KleidungsstüKleidungsstücke vermeiden. - Überwärmung vermeiden.
HautpflegeDie Haut pflegen.
Physikalische Therapie
- Möglichkeiten der physikalischen Therapie
113- Entstauungsgymnastik (Aktivierung der Venenpumpe)
- Bewegungssportarten (vor allem Schwimmen)
- Kneipp-Kaltwasseranwendungen
- manuelle Lymphdrainage
- intermittierende pneumatische Kompression
1517
Kompressionsbehandlung
- Die Kompressionstherapie bewirkt:
109- Reduzierung des Venenquerschnitts und dadurch Verbesserung der Venenklappenfunktion
- Verbesserung des
venövenösenRüRückstroms - Abnahme
desderBeinödems.Beinödeme
- Die Daten und Empfehlungen zum Nutzen der Kompressionstherapie sind international allerdings uneinheitlich.8,
1618-2224 - In den aktuellen AWMF-Leitlinien (Leitlinie TVT, Leitlinie Kompressionstherapie) wird die Kompressionstherapie empfohlen.
91,2325
- frühzeitiger Beginn einer Kompressionstherapie zur Reduktion von
HäHäufigkeit und Schwere des postthrombotischen Syndroms - nach TVT Kompressionstherapie
füfür mindestens 6 Monate - Die Entscheidung über Fortsetzung und Dauer ist abhängig von den Symptomen und Zeichen des postthrombotischen Syndroms (z.
SchweregefüSchweregefühl,ÖÖdem,HautveräHautveränderungen). - Verlaufskontrollen in 6- bis 12-monatigen Intervallen
- Bei Fortbestehen eines
venövenösen Funktionsdefizits die Kompressionstherapie weiterführen.
- frühzeitiger Beginn einer Kompressionstherapie zur Reduktion von
- Andere Daten weisen darauf hin, dass Stützstrümpfe nach TVT mindestens 2 Jahre getragen werden sollten.4
- Verwendung von individuell angepassten Strümpfen zur Kompression
- Nach der Intensität des Andrucks werden 4 Kompressionsklassen (KKL) unterschieden:
- KKL I (leichte Kompression): 18–21
- KKL II (mittlere Kompression): 23–32
- KKL III (kräftige Kompression): 34–46
- KKL IV (sehr kräftige Kompression): ≥
.
- KKL I (leichte Kompression): 18–21
- Beim beginnenden postthrombotischen Syndrom ist die KKL II meist ausreichend.
2325- Es soll immer die niedrigste wirksame KKL gewählt werden, da dies zu einer besseren Adhärenz führt.
2325
- Es soll immer die niedrigste wirksame KKL gewählt werden, da dies zu einer besseren Adhärenz führt.
- In schwereren Stadien können Stümpfe der KKL III (oder IV) erforderlich sein.
2325 - Wadenstrümpfe sind vergleichbar effektiv wie Schenkelstrümpfe bei besserer Tolerierbarkeit.
2123 - Kompressionsstrümpfe sollten zur Entfernung von Schweiß und Schmutz täglich gewaschen werden, im Rahmen der Erstversorgung sollte daher immer eine Zweitverordnung erfolgen.
2325
- Nach der Intensität des Andrucks werden 4 Kompressionsklassen (KKL) unterschieden:
- Im Einzelfall – bei schweren Ödemen oder Ulzerationen – kann auch eine intermittierende pneumatische Kompression eingesetzt werden.8,
1517 - Kontraindikationen für eine Kompressionstherapie
:2325- fortgeschrittene PAVK
- Herzinsuffizienz NYHA III–IV
- septische Phlebitis
- Phlegmasia coerulea dolens
.
- Anwendung unter Abwägung von Nutzen und Risiko
:2325ausgepräausgeprägtenänässende DermatosenUnverträUnverträglichkeit auf Kompressionsmaterial- schwere
SensibilitätsstöSensibilitätsstörungen derExtremitäExtremität - fortgeschrittene periphere Neuropathie (z.
primäprimär chronische Polyarthritis.
- Diuretika sollten im Allgemeinen nicht Bestandteil der Behandlung des PTS sein.8
- allenfalls kurzfristiger Einsatz im Rahmen einer Entstauungstherapie
113
- allenfalls kurzfristiger Einsatz im Rahmen einer Entstauungstherapie
Behandlung des Ulcus cruris
- Bei der Behandlung des Ulcus cruris wird die Kompressionstherapie klar empfohlen.
2426 - Näheres zur Behandlung des Ulcus cruris siehe
denArtikel Ulcus cruris venosum und die entsprechenden Leitlinien.2426-2527
Leitlinie: RezeptierungKompressionstherapie1,25
- Zur Behandlung eines postthrombotischen Syndroms soll eine Kompressionstherapie konsequent und langfristig durchgeführt werden.
- Zur Behandlung eines postthrombotischen Syndroms sollte neben der Kompressionstherapie ergänzend eine Bewegungstherapie durchgeführt werden, wobei jede Form von
medizinischenBewegungstherapieKompressionsstrümpfen23zur Reduktion der klinischen Symptomatik geeignet erscheint.
Rezeptierung
- Auf dem Rezept sollen mindestens folgende Kriterien vermerkt sein:
- Anzahl
StrumpfläStrumpflänge: A–D Wadenstrumpf, A–F Halbschenkelstrumpf, A–G Schenkelstrumpf, A–T Kompressionsstrumpfhose- Kompressionsklasse (KKL): I–IV
- Indikation und Diagnose
- Hilfsmittelnummer oder Bezeichnung des Hilfsmittels
- Maßanfertigung bei Bedarf vermerken.
- Fußspitze: offen oder geschlossen
.
Medikamentöse Therapie
Orale Antikoagulation
- Zur Medikamentenauswahl und Dauer der Antikoagulation nach TVT siehe die Artikel:
- Es ist derzeit nicht bekannt, ob es einen Unterschied zwischen Vit-K-Antagonisten und
neuen oralen Antikoagulanzien (NOAK)DOAK hinsichtlich der Verhinderung eines PTS gibt.7
Venenaktive Substanzen
- Wegen fehlender Evidenz und
mömöglicher Langzeitnebenwirkungen gibt es keine Empfehlung für venenaktive Medikamente (z.109
Chirurgische und endovaskuläre Therapie
- Ein invasives Verfahren sollte erst bei Versagen der konservativen Therapie erwogen werden.
109 - Durchführung in einem Gefäßzentrum mit entsprechender Expertise
Chirurgische Therapie
- Keine randomisierten Studien zur chirurgischen Therapie des PTS vorliegend
109 - Optionen sind:
109- Cross-over-Bypass bei einseitigem Beckenvenenverschluss
- femorokavale oder iliokavale Prothesen bei beidseitigem Beckenvenenverschluss oder infrarenalem Cavaverschluss
.
Endovaskuläre Therapie
- Stentangioplastie der iliakalen Strombahn ist eine Option bei
PatientenPatient*innen mit schwerem PTS.109,2628- bislang allerdings keine eindeutige Evidenz zum Nutzen
- Die pharmakomechanische Thrombolyse (lokale Lyse plus Entfernung des Thrombus ohne oder mit Stent) bei
PatientenPatient*innen mit akuter TVT hat in einer kürzlichen Studie nicht zu einer Reduktion des PTS geführt.2729
Hybridverfahren
- Operative Desobliteration (Entfernung postthrombotischer Trabekel) in Kombination mit Stentangioplastie
109
Leitlinie: Endovaskuläre und chirurgische Therapie1
- Bei schwerem PTS (therapierefraktäre schwere Stauungssymptomatik, Claudicatio venosa, Ulcus cruris) können endovaskuläre oder chirurgische Verfahren zur Rekanalisation verschlossener Venenabschnitte bzw. Verbesserung des venösen Abstroms bei entsprechend vorhandener Expertise zur Anwendung kommen.
Verlauf, Komplikationen und Prognose
Komplikationen
- Rezidivthrombose
- Lungenembolie
- Progress des PTS mit Ulzerationen
- Infektionen
- Blutungskomplikationen unter Antikoagulation
Verlauf und Prognose
- Häufig schlechte Prognose mit andauernder Einschränkung
2830PatientenPatient*innen mit PTS haben eine signifikant schlechtere Lebensqualität.2931- Die Lebensqualität ist häufig stärker eingeschränkt als bei
PatientenPatient*innen mit anderen chronischen Erkrankungen wie z. - durchschnittlich 2 Monate pro Jahr arbeitsunfähig, Berentung durchschnittlich 8 Jahre
früfrüher113
- In den vergangenen Jahren gab es günstigere Berichte: Unter regelmäßiger Kontrolle ist ein stabiler Verlauf bei bis zu 50
PatientenBetroffenen möglich.2830
Verlaufskontrollen
- Regelmäßige hausärztliche Kontrolle
- Evaluation des klinischen Verlaufs
- Motivation der
PatientenPatient*innen zur Umsetzung der Kompressionstherapie
- Phlebologische Kontrolluntersuchungen in 6- bis 12-monatigen Intervallen
9
Patienteninformationen
Patienteninformationen in Deximed
Illustrationen
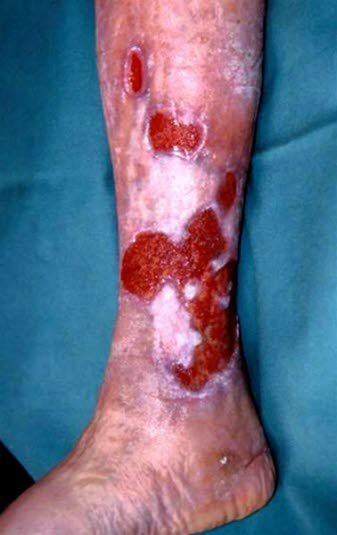
Ulcus cruris venosum, multiple
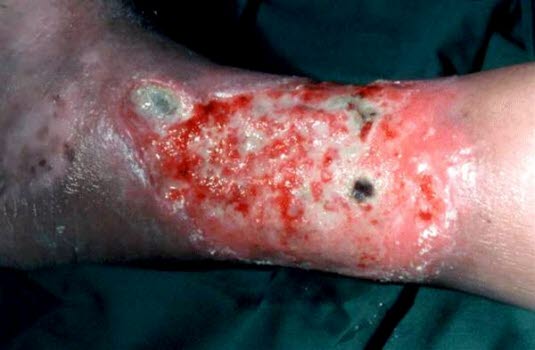
Ulcus cruris venosum, nässendes
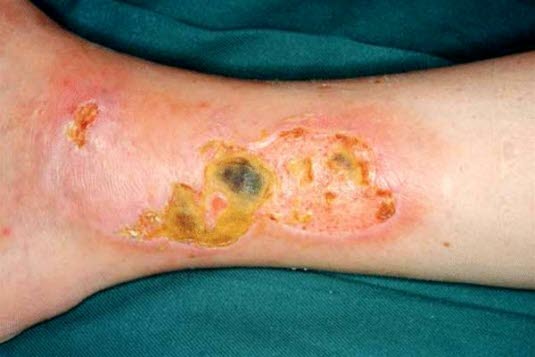
Ulcus cruris venosum, trockenes
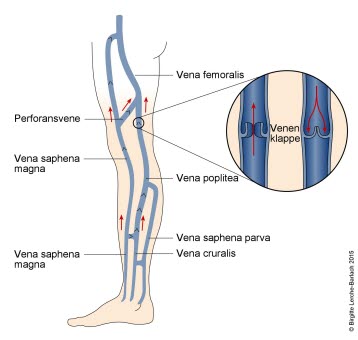
Venen in den unteren Extremitäten
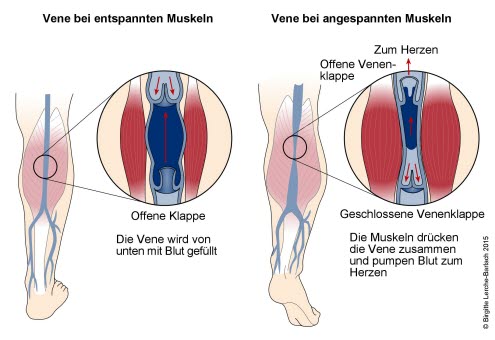
Venen und Venenpumpe
Quellen
Leitlinien
- Deutsche Gesellschaft
füfür Phlebologie. Medizinische Kompressionstherapie derExtremitäExtremitäten mit Medizinischem Kompressionsstrumpf (MKS), Phlebologischem Kompressionsverband (PKV) und Medizinischen adaptiven Kompressionssystemen (MAK). AWMF-Leitlinie Nr. 037-005. S2k, Stand 2018. www.awmf.org - Deutsche Gesellschaft für Angiologie – Gesellschaft für Gefäßmedizin. Diagnostik und Therapie der Venenthrombose und der Lungenembolie. AWMF-Leitlinie Nr. 065-002. S2k, Stand
20152023. www.awmf.org - Deutsche Gesellschaft für Wundheilung und Wundbehandlung. Lokaltherapie chronischer Wunden bei Patienten mit den Risiken periphere arterielle Verschlusskrankheit, Diabetes mellitus, chronisch venöse Insuffizienz. AWMF-Leitlinie Nr. 091-001. S3, Stand 2012. www.awmf.org
- Deutsche Gesellschaft für Phlebologie.
Diagnostik und Therapie des Ulcus cruris venosum. AWMF-Leitlinie Nr. 037-009. S3, Stand 2008.www.awmf.org Deutsche Gesellschaft für Phlebologie.Intermittierende pneumatische Kompression (IPK, AIK). AWMF-Leitline Nr. 037-007. S1, Stand 2018. www.awmf.orgDeutsche Gesellschaft für Gefäßchirurgie (DGG). Leitlinie zur Diagnostik und Therapie des postthrombotischen Syndroms (einschließlich Ulcus cruris). Stand 2008.www.gefaesschirurgie.de
Literatur
- Deutsche Gesellschaft für Angiologie – Gesellschaft für Gefäß
chirurgie (DGG)medizin.Leitlinie zurDiagnostik und TherapiedesderpostthrombotischenVenenthromboseSyndromsund(einschließlichderUlcusLungenembolie.cruris)AWMF-Leitlinie Nr. 065-002. S2k, Stand20082023.wwwregister.dgg-akademieawmf.deorg - Kahn S, Ginsberg J. Relationship between deep venous thrombosis and the postthrombotic syndrome. Arch Intern Med. 2004;164: 17-26. PubMed
- Kahn S, Partsch H, Vedantham S, Prandoni P, Kearon C. Definition of post-thrombotic syndrome of the leg for use in clinical investigations: a recommendation for standardization. J Thromb Haemost 2009;7:879–83. www.ncbi.nlm.nih.gov
- Mol G, van de Ree M, Klok F. One versus two years of elastic compression stockings for prevention of post-thrombotic syndrome (OCTAVIA study): randomised controlled trial. BMJ 2016; 353: i2691. doi:10.1136/bmj.i2691 DOI
- Galanaud J, Monreal M, Kahn S. Epidemiology of the post-thrombotic syndrome. Thromb Res 2018; 164: 100-109. pmid:28844444 PubMed
- Schulman S, Lindmarker P, Holmstrom M, et al. Post-thrombotic syndrome, recurrence, and death 10 years after the first episode of venous thromboembolism treated with warfarin for 6 weeks or 6 months. J Thromb Haemost 2006; 4: 734-742. doi:10.1111/j.1538-7836.2006.01795.x DOI
- Kahn S, Galanaud J, Vedantham S, et al. Guidance for the prevention and treatment of the post-thrombotic syndrome. J Thromb Thrombolysis 2016; 41: 144-153. doi:10.1007/s11239-015-1312-5 DOI
- Kahn S, Comerota A, Cushman M, et al. The postthrombotic syndrome: evidence-based prevention, diagnosis, and treatment strategies: a scientific statement from the American Heart Association. Circulation 2014; 130: 1636-1661. doi:10.1161/CIR.0000000000000130 DOI
Deutsche Gesellschaft für Angiologie - Gesellschaft für Gefäßmedizin. Diagnostik und Therapie der Venenthrombose und der Lungenembolie. AWMF-Leitlinie Nr. 065-002. Stand 2015.www.awmf.org- Schleimer K, Barbati ME, Gombert A, et al. The treatment of post-thrombotic syndrome—the role of endovascular recanalization in chronic iliac vein obstruction. Dtsch Arztebl Int 2016; 113: 863-870. doi:10.3238/arztebl.2016.0863 DOI
- Prandoni P, Frulla M, Sartor D, Concolato A, Girolami A. Vein abnormalities and the post-thrombotic syndrome. J Thromb Haemost 2005;3:401–2. www.ncbi.nlm.nih.gov
- Kieback A, Debus S. Postthrombotisches Syndrom - Risiken, Diagnostik und Prophylaxe. Allgemeinarzt-online 20.07.2015. Zugriff 08.09.2018. www.allgemeinarzt-online.de
- Kahn S. Measurement properties of the Villalta scale to define and classify the severity of the post-thrombotic syndrome. J Thromb Haemost 2009;7:884–8. www.ncbi.nlm.nih.gov
- Deutsche Gesellschaft für Gefäßchirurgie (DGG). Leitlinie zur Diagnostik und Therapie des postthrombotischen Syndroms (einschließlich Ulcus cruris). Stand 2008. link.springer.com
- Knupfer J, Stücker M, Reich-Schupke S. Differenzialdiagnosen von Ulzerationen an Bein und Fuß. Akt Dermatol 2018; 44: 164–179. doi:10.1055/a-0588-9036 DOI
- Kahn S. How I treat postthrombotic syndrome. Blood 2009; 114: 4624-4631. doi:10.1182/blood-2009-07-199174 DOI
- Hirsch T. Das postthrombotische Syndrom – Häufigkeit, Diagnosestellung, Probleme bei der Klassifikation. Phlebologie 2021; 50: 176–183. doi:10.1055/a-1427-0242 DOI
- Deutsche Gesellschaft für Phlebologie. Intermittierende pneumatische Kompression (IPK, AIK). AWMF-Leitline Nr. 037-007, Stand 2018. www.awmf.org
- Kolbach DN, Sandbrink MWC, Prins MH, Neumann MHAM. Compression therapy for treating stage I and II (Widmer) post-thrombotic syndrome. Cochrane Database of Systematic Reviews 2003, Issue 4. Art. No.: CD004177. DOI: 10.1002/14651858.CD004177. DOI
- Kearon C, Akl EA, Ornelas J. Antithrombotic Therapy for VTE Disease: CHEST Guideline and Expert Panel Report. Chest 2016 Feb; 149(2): 315-352. pmid:26867832 PubMed
- Kahn SR, Shapiro S, Wells PS, et al. Compression stockings to prevent post-thrombotic syndrome: a randomised placebo-controlled trial. The Lancet 2014; 383: 880-8. pmid:24315521 PubMed
- Jain A, Cifu A. Prevention, Diagnosis, and Treatment of Postthrombotic Syndrome. JAMA 2016; 315: 1048-1049. doi:10.1001/jama.2016.0225 DOI
- Musani MH, Matta F, Yaekoub AY, et al. Venous compression for prevention of postthrombotic syndrome: a meta-analysis. Am J Med. 2010;123:735-740. PubMed
- Prandoni P, Noventa F, Quintavalla R, et al. Thigh-length versus below-knee compression elastic stockings for prevention of the postthrombotic syndrome in patients with proximal-venous thrombosis: a randomized trial. Blood. 2012;119:1561-1565. PubMed
- Berntsen CF, Kristiansen A, Akl EA, et al. Compression Stockings for Preventing the Postthrombotic Syndrome in Patients with Deep Vein Thrombosis. Am J Med 2015; S0002-9343: 30030-9. doi:10.1016/j.amjmed.2015.11.031 DOI
- Deutsche Gesellschaft
füfür Phlebologie. Medizinische Kompressionstherapie derExtremitäExtremitäten mit Medizinischem Kompressionsstrumpf (MKS), Phlebologischem Kompressionsverband (PKV) und Medizinischen adaptiven Kompressionssystemen (MAK). AWMF-Leitlinie Nr. 037-005. Stand 2018. www.awmf.org - Deutsche Gesellschaft für Phlebologie. Diagnostik und Therapie des Ulcus cruris venosum. AWMF-Leitlinie Nr. 037-009, Stand 2008. www.akademie-zwm.ch
- Deutsche Gesellschaft für Wundheilung und Wundbehandlung. Lokaltherapie chronischer Wunden bei Patienten mit den Risiken periphere arterielle Verschlusskrankheit, Diabetes mellitus, chronisch venöse Insuffizienz. AWMF-Leitlinie Nr. 091-001, Stand 2012. www.awmf.org
- Nayak L, Vedantham S. Multifaceted Management of the Postthrombotic Syndrome. Semin Intervent Radiol 2012; 29: 16-22. doi:10.1055/s-0032-1302447 DOI
- Vedantham S, Goldhaber S, Julian J, et al. Pharmacomechanical Catheter-Directed Thrombolysis for Deep-Vein Thrombosis. N Engl J Med 2017; 377: 2240-2252. doi:10.1056/NEJMoa1615066 DOI
- Prandoni P, Kahn S. Post-thrombotic syndrome: prevalence, prognosticationand need for progress. Br J Haematol 2009; 145: 286–295 . doi:10.1111/j.1365-2141.2009.07601.x DOI
- Kachroo S, Boyd D, Bookhart B, et al. Quality of life and economic costs associated with postthrombotic syndrome. Am J Health Syst Pharm 2012; Am J Health Syst Pharm: 567-572. doi:10.2146/ajhp110241 DOI
AutorenAutor*innen
- Michael Handke, Prof. Dr. med., Facharzt für Innere Medizin, Kardiologie und Intensivmedizin, Freiburg i. Br.
ToreDieAmundsenursprüngliche Version dieses Artikels basiert auf einem entsprechenden Artikel im norwegischen hausärztlichen Online-Handbuch Norsk Elektronisk Legehåndbok (NEL,Facharzt für Innere Medizin, Lungenerkrankungen und Bluterkrankungen, Oberarzt Lungenmedizinische Abteilung, Sthttps://legehandboka.Olavs Hospital und 1no/).Amanuensis ISB, DMF, NTNUIngard Løge, spesialist allmennmedisin, universitetslektor, institutt for sammfunsmedisinske fag, NTNU, redaktør NEL
venetrombose
Postthrombotisches Syndrom; PTS; Tiefe Venenthrombose; TVT; Venenklappeninsuffizienz; Venöse Insuffizienz; Varikosis; Trendelenburg-Test; Villalta-Score; Ulcus cruris venosum; Kompressionsstrümpfe; Kompressionstherapie; Kompressionsklassen; Beinschwellung; Beinödem; Ödem; Lipodermatosklerose; Atrophie blanche
Postthrombotisches Syndrom (PTS)
U-NH 14.12.17 + 04.04.18
CCC MK 24.04.2023 neue LL TVT berücksichtigt, wenige Änderungen.
CCC MK 25.11.2019, neue LL Kompressionstherapie
Check LL GO 3.2.
MK 11.09.2018, komplett überarbeitet (Kardiologe), LL berücksichtigt
document-disease document-nav document-tools document-theme
Definition:Zusammenfassender Begriff für alle Folgezustände nach tiefer Bein- oder Beckenvenenthrombose. Durch persistierende Obstruktion und/oder Venenklappeninsuffizienz entsteht eine venöse Hypertonie.
Herz/Gefäβe/Kreislauf
Postthrombotisches Syndrom
/link/b97a1807e4334bd4a0e09e8b3f078aa1.aspx
/link/b97a1807e4334bd4a0e09e8b3f078aa1.aspx
postthrombotisches-syndrom
SiteDisease
Postthrombotisches Syndrom
anders.skjeggestad@nhi.no
de
de
de