Allgemeine Informationen
Definition
- Als angeborene Herzfehler wird eine Reihe von Fehlbildungen des Herzens oder der großen Gefäße bezeichnet, die auf einer anomalen Entwicklung in der Embryonalperiode beruhen.
- Strukturell sind die angeborenen Herzfehler bereits bei der Geburt vorhanden, klinisch können sie je nach Art und Ausprägung des Herzfehlers rasch postnatal oder auch erst im weiteren Verlauf manifest werden.
Klassifikation in zyanotische und nicht-zyanotische Herzfehler
- Eine klinisch und diagnostisch bedeutsame Klassifikation der angeborenen Fehlbildungen kann in zyanotische und nicht-zyanotische Herzfehler vorgenommen werden.
Zyanotische Herzfehler
- Fallot–Tetralogie (TOF)
- Transposition der großen Arterien (TGA)
- Univentrikuläres Herz
- Trikuspidalatresie
- Pulmonalatresie
Nicht-zyanotische Herzfehler (mit Li-Re-Shunt)
- Ventrikelseptumdefekt (VSD)
- Vorhofseptumdefekt (ASD)
- Persistierender Ductus arteriosus (PDA)
- Truncus arteriosus
Nicht-zyanotische Herzfehler (ohne Shunt)
- Aortenklappenstenose
- Aortenisthmusstenose
- Pulmonalklappenstenose
Herzfehler ohne oder mit Zyanose, Entwicklung einer Zyanose im Verlauf
- Einige angeborene Herzfehler können je nach individueller Ausprägung primär ohne oder mit Zyanose auftreten, z.
- Im weiteren Verlauf kann auch bei primär azyanotischen Herzfehlern mit Links-Rechts-Shunt eine Zyanose entstehen, wenn es im Rahmen einer pulmonalen Druckerhöhung zur Shuntumkehr kommt (Eisenmenger-Reaktion).
Häufigkeit
- Rund 1 % aller Neugeborenen kommt mit einem angeborenen Herzfehler zur Welt.2
- ca.
7.000-86.000 Kinder/Jahr in Deutschland3
- ca.
- Bei 80 % aller Herzfehler handelt es sich um isolierte Fehlbildungen.
- Ca. 0,12
34- nicht dauerhaft mit dem Leben vereinbare Herzfehler, klinisch meist mit Zyanose
- nicht dauerhaft mit dem Leben vereinbare Herzfehler, klinisch meist mit Zyanose
- Mehr als 90 % der Patient*innen erreichen mittlerweile das Erwachsenenalter.5
- Insgesamt durch die zunehmende Lebenserwartung steigende Anzahl – ca. 300.000 Kinder, Jugendliche und Erwachsene in Deutschland leben aktuell mit einem angeborenen Herzfehler.3
Häufigkeit der verschiedenen angeborenen Herzfehler43
- Ventrikelseptumdefekt (VSD): 31
- Vorhofseptumdefekt (ASD): 7
- Persistierender Ductus arteriosus (PDA): 7
- Pulmonalklappenstenose: 7
- Aortenisthmusstenose (Coarctatio): 5–8
- Aortenklappenstenose: 3–6
- Fallot-Tetralogie (TOF): 5,5
- Atrioventrikulärer Septumdefekt (AVSD): 4,8
- Transposition der großen Arterien (TGA): 4,5
- Hypoplastisches Linksherzsyndrom (HLHS): 3,8
- Pulmonalatresie mit Ventrikelseptumdefekt: 2,5–3,4
- Pulmonalatresie ohne Ventrikelseptumdefekt: 2,4
- Trikuspidalatresie: 1–2
Angeboren-Double Inlet Ventricle: 1,5 %- Double Outlet Ventricle: 1,2 %
- Angeborene korrigierte Transposition der großen Gefäße: 1
- Truncus arteriosus communis: 0,5–1,0
- Hypertroph-obstruktive Kardiomyopathie: 0,4
- Supravalvuläre Aortenstenose (Williams-Beuren-Syndrom): 0,4
Ätiologie und Pathogenese
- Bei der Mehrzahl der Herzfehler wird eine multifaktorielle Ätiologie angenommen.
- Interaktion zwischen genetischer Disposition und Umweltfaktoren
- Interaktion zwischen genetischer Disposition und Umweltfaktoren
- Bei den meisten Herzfehlern sind vermutlich Gendefekte beteiligt, jedoch nur wenige der auslösenden Mutationen bekannt.
56- bekannte genetische Ursachen bei weniger als 20
67
- bekannte genetische Ursachen bei weniger als 20
- Das Risiko für Geschwister von Betroffenen ist im Vergleich zum allgemeinen Risiko von 1
78 - Bei einigen chromosomalen Syndromen treten Herzfehler stark gehäuft auf:
- Trisomie 21 mit Herzfehler bei ca. 50
89 - Turner-Syndrom mit Aortenisthmusstenose bei ca. 30
910 - Bei den meisten syndromalen Herzfehlern liegen De-novo-Mutationen vor, d.
56,78 - Nicht-syndromale Herzfehler sind wahrscheinlich häufiger erblich bedingt als bisher gedacht.
56,78
Prädisponierende Faktoren
- Metabolische Störungen
- Diabetes mellitus in der Schwangerschaft
1011 - Phenylketonurie
1112
- Diabetes mellitus in der Schwangerschaft
- Nutritive Faktoren
- Medikamente
- Isotretinoin, Antiepileptika, Lithium, Folsäure-Antagonisten, Indometacin u.
1516
- Isotretinoin, Antiepileptika, Lithium, Folsäure-Antagonisten, Indometacin u.
- Infektionen
1617- Röteln u.
- Röteln u.
- Ionisierende Strahlung
1718 - Mütterliche Gerinnungsstörungen19
ICPC-2
- K73 Angebor. Anomalie Herz/Gefäßsystem
ICD-10
- Q20 Angeborene Fehlbildungen der Herzhöhlen und verbindender Strukturen
- Q20.0 Truncus arteriosus communis
- Q20.1 Rechter Doppelausstromventrikel [Double outlet right ventricle]
- Q20.2 Linker Doppelausstromventrikel [Double outlet left ventricle]
- Q20.3 Diskordante ventrikuloarterielle Verbindung
- Q20.4 Doppeleinstromventrikel [Double inlet ventricle]
- Q20.5 Diskordante atrioventrikuläre Verbindung
- Q20.6 Vorhofisomerismus
- Q20.8 Sonstige angeborene Fehlbildungen der Herzhöhlen und verbindender Strukturen
- Q20.9 Angeborene Fehlbildung der Herzhöhlen und verbindender Strukturen, nicht näher bezeichnet
- Q21 Angeborene Fehlbildungen der Herzsepten
- Q21.0 Ventrikelseptumdefekt
- Q21.1 Vorhofseptumdefekt
- Q21.2 Defekt des Vorhof- und Kammerseptums
- Q21.3 Fallot-Tetralogie
- Q21.4 Aortopulmonaler Septumdefekt
- Q21.8 Sonstige angeborene Fehlbildungen der Herzsepten
- Q21.9 Angeborene Fehlbildung des Herzseptums, nicht näher bezeichnet
- Q22 Angeborene Fehlbildungen der Pulmonal- und der Trikuspidalklappe
- Q22.0 Pulmonalklappenatresie
- Q22.1 Angeborene Pulmonalklappenstenose
- Q22.2 Angeborene Pulmonalklappeninsuffizienz
- Q22.3 Sonstige angeborene Fehlbildungen der Pulmonalklappe
- Q22.4 Angeborene Trikuspidalklappenstenose
- Q22.5 Ebstein-Anomalie
- Q22.6 Hypoplastisches Rechtsherzsyndrom
- Q22.8 Sonstige angeborene Fehlbildungen der Trikuspidalklappe
- Q22.9 Angeborene Fehlbildung der Trikuspidalklappe, nicht näher bezeichnet
- Q23 Angeborene Fehlbildungen der Aorten- und der Mitralklappe
- Q23.0 Angeborene Aortenklappenstenose
- Q23.1 Angeborene Aortenklappeninsuffizienz
- Q23.2 Angeborene Mitralklappenstenose
- Q23.3 Angeborene Mitralklappeninsuffizienz
- Q23.4 Hypoplastisches Linksherzsyndrom
- Q23.8 Sonstige angeborene Fehlbildungen der Aorten- und Mitralklappe
- Q23.9 Angeborene Fehlbildung der Aorten- und Mitralklappe, nicht näher bezeichnet
- Q24 Sonstige angeborene Fehlbildungen des Herzens
- Q24.0 Dextrokardie
- Q24.1 Lävokardie
- Q24.2 Cor triatriatum
- Q24.3 Infundibuläre Pulmonalstenose
- Q24.4 Angeborene subvalvuläre Aortenstenose
- Q24.5 Fehlbildung der Koronargefäße
- Q24.6 Angeborener Herzblock
- Q24.8 Sonstige näher bezeichnete angeborene Fehlbildungen des Herzens
- Q24.9 Angeborene Fehlbildung des Herzens, nicht näher bezeichnet
- Q25 Angeborene Fehlbildungen der großen Arterien
- Q25.0 Offener Ductus arteriosus
- Q25.1 Koarktation der Aorta
- Q25.2 Atresie der Aorta
- Q25.3 Stenose der Aorta (angeboren)
- Q25.4 Sonstige angeborene Fehlbildungen der Aorta
- Q25.5 Atresie der A. pulmonalis
- Q25.6 Stenose der A. pulmonalis (angeboren)
- Q25.7 Sonstige angeborene Fehlbildungen der A. pulmonalis
- Q25.8 Sonstige angeborene Fehlbildungen der großen Arterien
- Q25.9 Angeborene Fehlbildung der großen Arterien, nicht näher bezeichnet
Diagnostik
Diagnostische Kriterien
- Kreislauf
- Manche Herzfehler führen postnatal – insbesondere nach Verschluss des Ductus arteriosus – zu einer raschen hämodynamischen Verschlechterung mit
SchocksymptomatikSchock-Symptomatik.
- Manche Herzfehler führen postnatal – insbesondere nach Verschluss des Ductus arteriosus – zu einer raschen hämodynamischen Verschlechterung mit
- Zyanose
- Herzgeräusch (siehe auch Artikel Herzgeräusche bei Kindern)
- Herzgeräusche bei Neugeborenen sind in einem hohen Prozentsatz durch angeborene Herzfehler bedingt und rasch abklärungbedürftig.
2122
- Herzgeräusche bei Neugeborenen sind in einem hohen Prozentsatz durch angeborene Herzfehler bedingt und rasch abklärungbedürftig.
- Echokardiografie
- Die definitive Diagnose wird in den allermeisten Fällen mit der Echokardiografie gestellt: Darstellung des Defektes und Erfassung der funktionellen Auswirkungen.
Differenzialdiagnosen
- Andere Ursachen für Schock
- Nichtkardial bedingte Zyanose
34- Atemnotsyndrom
- Mekoniumaspiration
- gastroösophagealer Reflux
- Krampfanfälle
- u.
- Physiologische Herzgeräusche (siehe auch Artikel Herzgeräusche bei Kindern)
Anamnese
- Evtl. Familienanamnese angeborener Herzfehler
- Evtl. Familienanamnese monogenetischer Erbkrankheiten
- Exposition gegenüber teratogenen Faktoren in der Schwangerschaft? (Diabetes mellitus, Alkohol, Medikamente, Infektionen, ionisierende Strahlung)
Klinische Untersuchung
- In Abhängigkeit von Art und Ausprägung des Herzfehlers
: - Evtl. Zeichen der Herzinsuffizienz
- Tachypnoe, Tachykardie, verstärktes Schwitzen, Hepatosplenomegalie
- Tachypnoe, Tachykardie, verstärktes Schwitzen, Hepatosplenomegalie
- Evtl. Zyanose
- Evtl. hyperdynamer Herzspitzenstoß bei Volumenbelastung
- Evtl. abgeschwächte Femoralispulse
- Evtl. Herzgeräusch (siehe auch
Deximed-Artikel Herzgeräusche bei Kindern)
Ergänzende Untersuchungen in der Hausarztpraxis
Diagnostik beimbei SpezialistenSpezialist*innen
Echokardiografie
- Die Echokardiografie ist das wichtigste Verfahren zur Diagnosestellung.
- Darstellung von Struktur und Größe des Defektes/der Defekte
- Größe der Herzhöhlen
- Funktion der Ventrikel
- Morphologie und Funktion der Herzklappen
- Darstellung und Quantifizierung von Shunts
- Abgang und strukturelle Veränderungen der großen Gefäße
- Abschätzung des pulmonal-arteriellen Drucks
Pulsoxymetrie
- Im Rahmen der Primärdiagnostik bei V.
EKG
- Häufig unspezifische Veränderungen
2122 - Im Einzelfall (z.
2122
Röntgenthoraxntgen-Thorax
- Im Rahmen der Primärdiagnostik im Allgemeinen nicht notwendig
- Bei Erwachsenen zum Nachweis/Ausschluss von Differenzialdiagnosen bei Dyspnoe
2223
MRT/CT
- Ergä
nzende Diagnostiknzend vor allem bei unzureichenden echokardiografischen Schallbedingungen - Die kardiale MRT kann sowohl bei
derKindernEchokardiografieals auch bei Erwachsenen mit angeborenen Herzfehlern angewendet werden.24- Bei Erwachsenen stehen mit zunehmendem Alter Komorbiditäten wie sekundäre Kardiomyopathien im Fokus.
Herzkatheteruntersuchung
- Ist heutzutage für die Primärdiagnostik im Allgemeinen entbehrlich.
- Planung und Durchführung von Eingriffen
Indikationen zur Überweisung
- Eine Überweisung
zumzurKinderkardiologenKinderkardiologie sollte erfolgen bei:2122,2325-2527- Neugeborenen mit Herzgeräusch
- auskultatorischem Verdacht auf ein pathologisches Geräusch
- holosystolische Geräusche
- spätsystolische Geräusche
- Lautstärke ≥
- kontinuierliche Geräusche
- Gerä
uscheuschen mit palpablem Schwirren - Gerä
uscheuschen mit gleichzeitig kardialen Symptomen (Brustschmerz, Palpitationen, Synkope) - abgeschwächten Pulsen der unteren Extremität
- einem pathologischen EKG
Klinischenklinischen Hinweisen auf Erkrankungen, die gehäuft mit Herzfehlern assoziiert sind.- plötzlichem Herztod in der Familie
- Gedeihstörung, verminderter Leistungsfähigkeit im Vergleich zu Gleichaltrigen
- starker Beunruhigung der Eltern trotz Aufklärung.
- Das Alter des Kindes ist ein wichtiger Aspekt bei der Entscheidung.
- bei Neugeborenen mit Herzgeräusch Herzfehler in 1/3 der Fälle, sofortige Abklärung sinnvoll
2122 - im 1. Lebensjahr bei verdächtigem Geräusch, insbesondere in Kombination mit inzwischen sich entwickelnder Klinik (Zyanose, Gedeihstörung, Herzinsuffizienz), Abklärung notwendig
2325- Bis zum Ende des 1. Lebensjahr werden strukturelle Herzerkrankungen ganz überwiegend erfasst.
2325
- Bis zum Ende des 1. Lebensjahr werden strukturelle Herzerkrankungen ganz überwiegend erfasst.
- Im 2. und 3. Lebensjahr sind Herzgeräusche selten ein Zuweisungsgrund (v.
2325 - Im Schulkindalter werden sich manifestierende angeborene Herzfehler selten entdeckt, im Vordergrund stehen Herzgeräusche durch erworbene Myokarditiden und Kardiomyopathien (z.
2325
- bei Neugeborenen mit Herzgeräusch Herzfehler in 1/3 der Fälle, sofortige Abklärung sinnvoll
- Eine Unterscheidung zwischen pathologischen und nicht pathologischen Herzgeräuschen ist häufig bereits
durchindenderHausarztHausarztpraxis möglich.2325 - Asymptomatische
PatientenPatient*innen mit nach gründlicher klinischer Untersuchung geringer Wahrscheinlichkeit für eine strukturelle Herzerkrankung können durchden HausarztHausärzt*innen nachkontrolliert werden.2325
Checkliste zur Überweisung
Herzgeräusche beim Kind
Zweck der ÜberweisungBestätigende Diagnostik? Behandlung? Sonstiges?
AnamneseGedeihstörung, Schwindel, Synkope, Atemnot, Atemwegsinfekte, Husten, Brustschmerz, PalpitationenFamilienanamnese: Herzfehler, plötzlicher HerztodSchwangerschaft: Alkohol, teratogene Medikamente, Infektionen, Diabetes mellitusVor- und Begleiterkrankungen, die mit Herzfehlern assoziiert sind.
Klinische UntersuchungAllgemeinzustand?Zyanose, Tachypnoe, ÖdemeBlutdruckdifferenz Arme/Beinepalpables Schwirren über Thorax, LebervergrößerungHerzgeräusch: zeitliches Auftreten innerhalb des Herzzyklus, Dauer, Frequenz, Klangcharakter, Punctum maximum, Fortleitung
Ergänzende UntersuchungenEKG
Therapie
Therapieziele
- Bei hämodynamisch kritischen Vitien postnatal Überleben des Kindes
- Bei Herzfehlern mit eingeschränkter Prognose möglichst Korrektur des Herzfehlers und Normalisierung der Prognose sowie Erreichen einer möglichst guten Lebensqualität
Therapieoptionen
Medikamentöse Therapie
- Evtl. postnatal Gabe von Prostglandin E zum Offenhalten des Ductus arteriosus bei ductusabhängigen Herzfehlern
- Palliative Behandlung einer Herzinsuffizienz, einer pulmonalen Hypertonie
Chirurgische und interventionelle Therapie
- Z.
- Bei einigen Herzfehlern sind heutzutage katheterinterventionelle Verfahren eine Option bzw. Hybrideingriffe mit einer Kombination aus Operation und Katheterintervention.
- Näheres siehe die entsprechenden Artikel zu den einzelnen Herzfehlern:
- Ventrikelseptumdefekt (VSD)
- Vorhofseptumdefekt (ASD)
- Persistierender Ductus arteriosus (PDA)
- Aortenisthmusstenose
- Aortenklappenstenose
- Fallot-Tetralogie (TOF)
- Transposition der großen Arterien (TGA)
hypoplastischesHypoplastisches Linksherzsyndrom (HLHS)- Pulmonalatresie
univentrikulUniventrikuläres Herz- Truncus arteriosus communis
.
Erwachsene mit angeborenen Herzfehlern (EMAH)
Prävalenz und Bedeutung für die Hausarztpraxishausärztliche Praxis
- Durch Verbesserungen in Therapie und Nachsorge gibt es eine ansteigende Zahl von
PatientenPatient*innen mit angeborenen Herzfehlern im Erwachsenenalter (EMAH).28 DieHausärzt*innenMehrzahlund Internist*innen kommt eine zentrale Rolle bei der EMAH-PatientenVersorgungsind primär in hausärztlicher und allgemeininternistischer/-kardiologischer Behandlung.zu2629Eine gute Kommunikation zwischen Hausarzt, niedergelassenem Kardiologen und EMAH-Zentrum sindWeichenstellung füreinerichtige,optimalezeitgerechte Diagnostik und Behandlung- Erinnerung
erforderlich.der Patient*innen an die notwendige Nachsorge - Überweisung an geeignete Anlaufstellen
- Den EMAH-Spezialist*innen/Zentren kommt die Aufgabe zu,
2629- die Zusammenarbeit mit ihren Zuweiser*innen zu intensivieren.
- das notwendige Wissen zur Führung von EMAH zu vermitteln.
- Eine Adressliste aller pädiatrischen und internistischen
KardiologenKardiolog*innen mit der Zusatzqualifikation EMAH enthält die Broschüre Erwachsene mit angeborenem Herzfehler der Kinderherzstiftung fürPatientenPatient*innen und Ärzterzt*innen nichtkardiologischer Fachrichtungen wie Hausärzterzt*innen undInternistenInternist*innen.
- Vorhofseptumdefekt: klinisch manifest durch Zeichen der pulmonalen Hypertonie, (Rechtsherz-)Insuffizienz
- Aortenisthmusstenose: klinisch manifest durch sekundäre arterielle Hypertonie/hypertensive Endorganschäden
Häufige medizinische Probleme bei EMAH-PatientenPatient*innen
- Herzrhythmusstörungen
AuftretenEinneuersignifikanterArrhythmienAnteilmentwickelt RhythmusstöglicherrungenHinweisimfürRahmenbeginnendedesDekompensationHerzfehlers selbst oder als Folge interventioneller/operativer Eingriffe.2830- Arrhythmien,
hinsbesondere Vorhofarrhythmien nehmen bei EMAH-Patient*innen mit steigendem Alter kontinuierlich zu.31 - Grundsä
ufigstetzlichUrsachekannfürdasHospitalisationgesamte Spektrum vonEMAH-PatientenRhythmusstörungen vorhanden sein.2832
- Entwicklung einer Herzinsuffizienz
- Endokarditis
- Bei Verdacht (Fieber, Nachtschweiß, Embolie) ist eine frühzeitige Diagnostik (Blutkultur, Echokardiografie) wichtig.
- Endokarditisprophylaxe empfohlen bei
HochrisikopatientenHochrisikopatient*innen:2628 - zyanotische Vitien
- Residualdefekte in der Nähe von Fremdmaterial (Patch, Conduit)
- Klappenprothese
- 6 Monate nach OP/Intervention mit Verwendung von Fremdmaterial
StZ..
Hausärztliche Verlaufskontrollen
- Die Untersuchungen sollten Folgendes umfassen:
- Anamnese hinsichtlich Veränderungen von Symptomatik und körperlicher Belastbarkeit
klinischeKlinische Untersuchung auf:- Zeichen der Herzinsuffizienz
- Veränderungen des Blutdrucks
- Veränderungen des Auskultationsbefundes (siehe auch Artikel Herzgeräusche bei Erwachsenen)
Körperliche Aktivität und Sport
- Individuelle Empfehlungen zu körperlicher Aktivität und Sport für EMAH-
PatientenPatient*innen - Betreuende Ä
rzterzt*innen waren in der Vergangenheit eher zu zurückhaltend hinsichtlich der Empfehlungen zur körperlichen Aktivität.285- Entgegen bisheriger Sicherheitsbedenken ist der plötzliche Herztod während sportlicher Aktivität extrem selten.33
- Grundsätzlich ist die körperliche Aktivität günstig für:
285- körperliche Belastbarkeit
- psychosoziales Wohlergehen
- soziale Integration
- Vermeidung künftiger kardialer Morbidität
.
- Dynamische Belastungen sind günstiger als statische.
285 - Kein Wettkampfsport bei schweren Veränderungen (z.
Schwangerschaft und Herzfehler
- Im Vergleich zu früher erreichen mehr Frauen auch mit relevanten angeborenen Herzfehlern das gebärfähige Alter.
Risikostratifizierung
- Grundsätzlich kann eine Schwangerschaft auch bei Frauen mit angeborenem Herzfehler erwogen werden, für die Entscheidung muss eine Beurteilung des zu erwartenden mütterlichen und kindlichen Risikos vorgenommen werden.
- Vom spezifischen Vitium unabhängige Risikofaktoren für mütterliche Komplikationen (Herzinsuffizienz, symptomatische
RhythmusstöRhythmusstörung, Schlaganfall/transienteischäischämische Attacke, Tod)2934- Herzinsuffizienz > NYHA II vor Beginn der Schwangerschaft oder Zyanose
- Ejektionsfraktion (EF) des Systemventrikels <
- Obstruktion: Aortenstenose <
- anamnestisch bereits kardiovaskuläre Komplikationen (Herzrhythmusstörungen, Lungenödem, Schlaganfall/TIA)
- Dysfunktion des subpulmonalen rechten Ventrikels/schwere Pulmonalklappeninsuffizienz
- Vom spezifischen Vitium unabhängige Risikofaktoren für kindliche Komplikationen (intrauterine Wachstumsretardierung,
FrüFrühgeburtlichkeit, intrakranielle Blutung, Fehlgeburt, neonatales Versterben, Totgeburt):2934- Herzinsuffizienz > NYHA II vor Beginn der Schwangerschaft oder Zyanose
- Ejektionsfraktion (EF) des Systemventrikels <
- Obstruktion: Aortenstenose <
- Alter der Mutter <
- Mutter ist Raucherin.
- Behandlung der Mutter mit Antikoagulanzien
- Risiko in Abhängigkeit vom spezifischen Herzfehler
2934- niedriges Risiko (kardiale Komplikationen oder Tod >
- Links-Rechts-Shunt ohne pulmonale Hypertonie
- korrigierte Fallot-Tetralogie (ohne schwere Pulmonalinsuffizienz oder
rechtsventrikulärechtsventrikuläre Dysfunktion) - korrigierte Aortenisthmusstenose ohne Aneurysma oder Restenosierung
- Zustand nach biologischem Klappenersatz mit guter Klappenfunktion und normaler Herzfunktion
- leichte bis mittelschwere Pulmonalstenose
- mittleres Risiko (kardiale Komplikationen oder Tod 1–5
- leicht- bis mittelgradige Aorten- oder Mitralstenose
- zyanotischer Herzfehler ohne pulmonale Hypertonie
- univentrikuläres Herz mit guter Ventrikelfunktion
- mechanische Herzklappe
- schwere Pulmonalstenose
- rechter Systemventrikel mit nicht schwerer Dysfunktion
- hohes Risiko (kardiale Komplikationen oder Tod >
- schwere Aorten- oder Mitralstenose
- pulmonale Hypertonie/Eisenmenger-Syndrom
- univentrikuläres Herz mit schlechter Ventrikelfunktion
- rechter Systemventrikel mit schwerer Dysfunktion
- niedriges Risiko (kardiale Komplikationen oder Tod >
Kontrazeption
- Bei der Wahl der richtigen Verhütungsmethode benötigen Frauen mit angeborenem Herzfehler eine individuelle Beratung.
3035- Allerdings erhalten über 40
3136
- Allerdings erhalten über 40
- 20
3136- Ungeeignete Verhütungsmethoden verwenden vor allem Frauen mit schweren Herzfehlern, zyanotischen Herzfehlern und Eisenmenger-Syndrom.
3035
- Ungeeignete Verhütungsmethoden verwenden vor allem Frauen mit schweren Herzfehlern, zyanotischen Herzfehlern und Eisenmenger-Syndrom.
- Von den Frauen mit hohem
schwangerschaftsassozziertemschwangerschaftsassoziiertem Risiko verwenden 283136 - Regeln für Schwangerschaftsverhütung und ggf. Schwangerschaftabbruch
2934,37„Natürliche“BarrieremethodenVerhütungsmethodensolltenbeinur absolut zuverlässigen Frauen mitsubstanziellemniedrigem kardialem Risiko empfohlen werdennicht empfohlen.- Östrogenhaltige Kontrazeptiva („Kombinationspille“) sind bei Herzfehlern mit erhöhtem Thrombembolierisiko
sindnicht empfohlen (zyanotische Herzfehler, pulmonale Hypertonie, schlechte Ventrikelfunktion, atriale Arrhythmien, Fontan-Zirkulation, Herzklappenprothesen). keine Erhöhung des Thrombembolierisikos durch rein progesteronhaltige PrGestagen-Monopräparate: Die(„Minipille“),alleinigeaberDesogestrel-Gabewenigeristsichernichtundmit einem erhöhteshtenRisikoThromboembolierisiko assoziiert.- Bei herkömmlichen „Minipillen“ (niedrig dosierte Gestagen-Monopräparate) ist nur in ca. 45–50 % der Fälle eine Hemmung der Ovulation gegeben.
- Gestagen-Implantate (Oberarm) sind besonders für
intrauterine Blutung Progesteron-Depot-Injektionen sind eine Alternative bei JugendlichenPatientinnen mitunsichererCompliance-ProblemenZuverlässigkeit der oralen Einnahmegeeignet.- Ein progesteronbeschichtetes Intrauterinpessar ist ein wirksames und sicheres Verhütungsmittel, wie bei Implantaten keine Complianceprobleme.
- Depot-Gestagenpräparate („3-Monatesspritze“) sind nicht als Kontrazeptivum der ersten Wahl anzusehen.
- Kupferspiralen sind eine Option, wenn hormonaler Kontrazeption vermieden werden soll, allerdings häufig mit verstärkter Menstruationsblutung verbunden.
- Tubensterilisation sollte bei sehr hohem Schwangerschaftsrisiko erwogen werden (pulmonale Hypertonie, Eisenmenger-Syndrom).
- medizinische Indikation für Schwangerschaftsabbruch bei mittlerem bis hohem Risiko
- Saug-
KüKürettage inRegionalanäRegionalanästhesie ist die Methode der Wahl.
- Saug-
Fetale Echokardiografie
- Wegen des erhöhten kindlichen Risikos einer Herzerkrankung wird eine differenzierte fetale Echokardiografie in der 19. bis 22. SSW empfohlen.
2934
Nichtkardiale Eingriffe
- Die perioperative Mortalität und Morbidität ist bei EMAH-Patient*innen erhöht.38
- Entscheidend für das perioperative Outcome sind:38
- Identifizierung von Hochrisikopatient*innen
- das Verständnis des individuellen pathophysiologischen Befundes
- der intraoperative Erhalt des Herzzeitvolumens
- Das wichtigste Untersuchungsverfahren zur Beurteilung ist die Echokardiografie.38
Verlauf, Komplikationen und Prognose
- Verlauf und Prognose sowie häufige Komplikationen sind abhängig von der Art des Herzfehlers und der individuellen Ausprägung.
- Näheres siehe die entsprechenden Artikel zu den einzelnen Herzfehlern:
- Ventrikelseptumdefekt (VSD)
- Vorhofseptumdefekt (ASD)
persistierenderPersistierender Ductus arteriosus (PDA)- Aortenisthmusstenose
- Aortenklappenstenose
- Fallot-Tetralogie (TOF)
- Transposition der großen Arterien (TGA)
hypoplastischesHypoplastisches Linksherzsyndrom (HLHS)- Pulmonalatresie
univentrikulUniventrikuläres Herz- Truncus arteriosus communis
.
- Entscheidende Verbesserung des Überlebens durch Fortschritte der letzten 50 Jahre in Kinderkardiologie und Kinderherzchirurgie
2934- Mindestens 85
2934
- Mindestens 85
- Die unterschiedlichen Langzeitverläufe sind oft gekennzeichnet durch:39
- Rest- und Folgezuständen des Herzfehlers
- nichtkardiale Komorbiditäten
- Auch EMAH-Patient*innen sollte verstärkt der Nutzen präventivmedizinischer Maßnahmen nahegebracht werden: adäquater Lebensstil mit ausreichend Sport/Bewegung und gesunder Ernährung.39
Patienteninformationen
Patienteninformationen in Deximed
- Angeborene Herzfehler
Persistierender Ductus arteriosusAtriumseptumdefekt (ASD) und Ventrikelseptumdefekt (VSD)Transposition der großen Gefäße (angeborener Herzfehler)Herzkatheterisierung von KindernFallot-Tetralogie– Informationen für ärztliches Personal
Patientenverbände
- Bundesverband Herzkranke Kinder e. V.: Leben mit Herzfehler
- Kinderherzen – Fördergemeinschaft Deutsche Kinderherzzentren e. V.
- Interessengemeinschaft Das herzkranke Kind e. V.
- Herzklopfen – Elterninitiative Herzkranke Kinder Südbaden e. V.
- Kinderherzstiftung: Haben Sie Fragen zum Herzfehler Ihres Kindes?
Weitere Informationen
- Eine Adressliste aller pädiatrischen und internistischen Kardiologen mit der Zusatzqualifikation EMAH enthält die Broschüre Erwachsene mit angeborenem Herzfehler der Kinderherzstiftung für
PatientenPatient*innen und Ärzterzt*innen nichtkardiologischer Fachrichtungen wie Hausärzterzt*innen undInternistenInternist*innen. - Siehe auch Artikel Beurteilung der Fahreignung.
Illustrationen




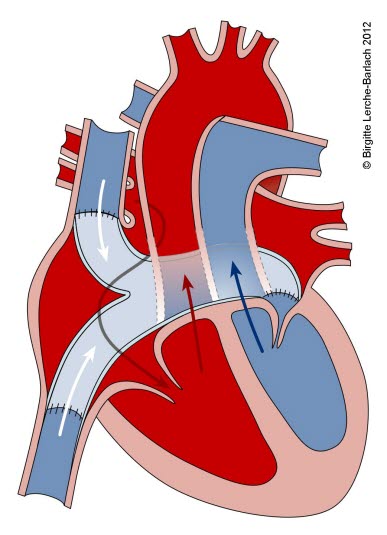
Transposition der großen Gefäße
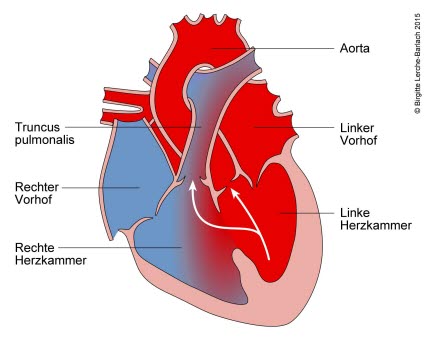
Ventrikelseptumdefekt, VSD
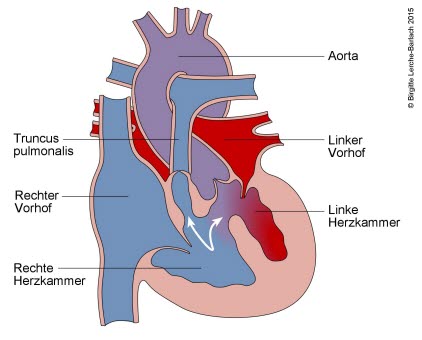
Fallot-Tetralogie
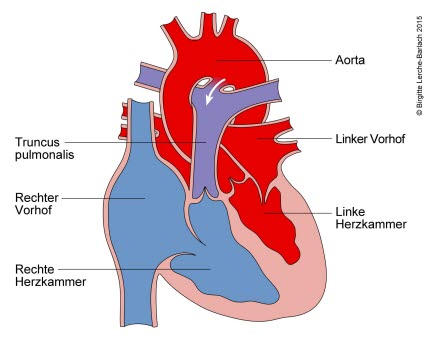
Persistierender Ductus arteriosus
Quellen
Leitlinien
- Deutsche Gesellschaft für Pädiatrische Kardiologie. S2k-Leitlinie Abklärung einer Zyanose im Kindes- und Jugendalter. AWMF-Nr. 023-002
. S2k, Stand 2017.wwwregister.awmf.org - Deutsche Gesellschaft für Pädiatrische Kardiologie. S2k-Leitlinie Abklärung eines Herzgeräusches im Kindes- und Jugendalter. AWMF-Nr. 023-001
. S2k, Stand 2017.wwwregister.awmf.org Deutsch-österreichisch-schweizerische kardiologische Fachgesellschaften. Medizinische Leitlinie zur Behandlung von Erwachsenen mit angeborenen Herzfehlern (EMAH). Stand 2008.www.dgk.org- European Society of Cardiology. Management of
Grown-UpadultCongenitalcongenitalHeartheartDiseasedisease.20102020. www.escardio.org
Literatur
Lindinger A, Haas N, Sachweh J für dieDeutsche Gesellschaft fürPpädiatrische Kardiologie und angeborene Herzfehler. AtrioventrikulärerreSeptumdefektSeptumdefekte-(AVSDim Kindes- und Jugendalter. AWMF-Nr. 023-013). Stand20132019.wwwregister.awmf.org- Saenz RB, Beebe DK, Triplett LC. Caring for infants with congential heart disease and their families. Am Fam Phys 1999
;. pubmed.ncbi.nlm.nih.gov KändlerAngeboreneLHerzfehler - Klinische Relevanz,HaasÜberlebensrateN,undGorenfloHäufigkeit.MKompetenznetzfürangeborenedieHerzfehler. Zugriff 31.03.23. www.kompetenznetz-ahf.de- Deutsche Gesellschaft für Pädiatrische Kardiologie. S2k-Leitlinie Abklärung einer Zyanose im Kindes- und Jugendalter. AWMF-Nr. 023-002
., Stand 2017.wwwregister.awmf.org KompetenznetzEuropeanAngeboreneSocietyHerzfehlerof Cardiology.AngeboreneManagementHerzfehlerof-adultHäufigkeitcongenital heart disease.ZugriffStand13.12.182020. www.kompetenznetz-ahfescardio.deorg- Drei neue Gendefekte für seltene Herzfehler gefunden. Aerzteblatt.de 02.08.2016. Zugriff 13.12.18. www.aerzteblatt.de
- Gelb B, Chung W. Complex Genetics and the Etiology of Human Congenital Heart Disease. Cold Spring Harb Perspect Med 2014; 4: a013953.
doi:10www.1101%2Fcshperspectncbi.a013953nlm.nih.gov - Sifrim A, Hitz M, Wilsdon A, et al. Distinct genetic architectures for syndromic and nonsyndromic congenital heart defects identified by exome sequencing. Nat Genet 2016; 48: 1060–1065. doi:10.1038/ng.3627 DOI
- Ulmer H.
AtrioventrikuläAtrioventrikulärer Septumdefekt (AVSD). Deutsche Herzstiftung e.V. - Herzblatt 2/2012.(Zugriff 13.12.18).www.herzstiftung.de - Haas N, Rickers C, Kozlik- Feldmann R, et al. für die Deutsche Gesellschaft für Pädiatrische Kardiologie. Aortenisthmusstenose im Kindes- und Jugendalter. AWMF-Nr. 023-010. Stand 2018. www.awmf.org
- Narchi H, Kulaylat N. Heart disease in infants of diabetic mothers. Images Paediatr Cardiol 2000; 2: 17–23. pmid:22368579 PubMed
- Levy H, Guldberg P, Güttler F, et al. Congenital heart disease in maternal phenylketonuria: report from the Maternal PKU Collaborative Study. Pediatr Res 2001;49:436-442. doi:11328945 www.ncbi.nlm.nih.gov
- Yang J, Qiu H, Qu P, et al. Prenatal Alcohol Exposure and Congenital Heart Defects: A Meta-Analysis. PLoS One 2015; 10: e0130681. doi:10.1371/journal.pone.0130681 DOI
- Koletzko B, Pietrzik K. Gesundheitliche Bedeutung der Folsäurezufuhr. Dtsch Arztebl 2004; 101: A-1670. www.aerzteblatt.de
- Ionescu-Ittu R, Marelli AJ, Mackie AS, Pilote L. Prevalence of severe congenital heart disease after folic acid fortification of grain products: time trend analysis in Quebec, Canada. BMJ 2009; 338: b1673. BMJ (DOI)
- Lynch T, Abel D. Teratogens and Congenital Heart Disease. J Diagn Med Sonogr 2015;31:310-305. doi:10.1177/8756479315598524 DOI
- Sologashvili T, Prêtre R, Ponti A, et al. Was Allgemeinärzte über Herzoperationen bei Kindern wissen müssen - Angeborene Fehlbildungen
pmid:10.4414/smf.2017.02954medicalforum.ch - Wiesel A, Stolz G, Queisser-Wahrendorf A. Evidence for a teratogenic risk in the offspring of health personnel exposed to ionizing radiation?! Birth Defects Res A Clin Mol Teratol 2016; 106: 475-479. doi:10.1002/bdra.23532 www.ncbi.nlm.nih.gov
- Dolk H, McCullough N, Callaghan S, et al. Risk factors for congenital heart disease: The Baby Hearts Study, a population-based case- control study. PLoS ONE 2020; 15: e0227908. doi:10.1371/journal.pone.0227908 DOI
- Abdul-Khaliq H, Berger F. Angeborene Herzfehler: Die Diagnose wird häufig zu spät gestellt. Dtsch Arztebl 2011; 108: A1683. www.aerzteblatt.de
- De-Wahl Granelli A, Wennergren M, Sandberg K, et al. Impact of puls oximetry screening on the detection of duct dependent congenital heart disease: a Swedish prospective screening study in 39821 newborns. BMJ 2009; 338: a3037. BMJ (DOI)
Kuehl KS, Loffredo CA, Ferencz C. Failure to diagnose congenital heart disease in infancy. Pediatrics 1999; 103: 743-7.PediatricsHaas N, Schirmer K für dieDeutsche Gesellschaft für Pädiatrische Kardiologie. S2k-Leitlinie Abklärung eines Herzgeräusches im Kindes- und Jugendalter. AWMF-Nr. 023-001., Stand 2017.wwwregister.awmf.org- Ho VB. Radiologic Evaluation of suspected congenital heart disease in adults. Am Fam Physician 2009; 80: 597-602. American Family Physician
- Vollbrecht T, Luetkens J. Kardiale MRT bei angeborenen Herzfehlern - vom Fetus zum Erwachsenen. Radiologe 2022; 62: 933–940. doi:10.1007/s00117-022-01062-y DOI
- Weber R. Herzgeräusche bei Kindern - Welche müssen genauer abgeklärt werden? Allgemeinarzt - online. Zugriff 14.12.18 www.allgemeinarzt-online.de
- Punnoose A, Burke A, Golub R. Innocent (Harmless) Heart Murmurs in Children. JAMA 2012; 308: 305. doi:10.1001/jama.2012.6223 DOI
- Giuffre RM, Walker I, Vaillancourt S, et al. Opening Pandoras's box: parental anxiety and the assessment of childhood murmurs. Can J Cardiol 2002; 18: 406-14. www.ncbi.nlm.nih.gov
- Diller GP, Breithardt G, Baumgartner H. Congenital heart defects in adulthood. Dtsch Arztebl Int 2011; 108: 452-459. doi:10.3238/arztebl.2011.0452 DOI
SchmaltzKaemmererAH,BauerFreilingerUS,BaumgartnerNeidenbachHR, et al.MedizinischeVersorgung von Erwachsenen mit angeborenen Herzfehlern in Deutschland – tragende Rolle von Internisten und Hausärzten. Internist 2022; 63: 95-102. doi:10.1007/s00108-021-01211-w DOI- Hernandez A, Paul T, Abrams D, et al. Arrhythmias in congenital heart disease: a position paper of the European Heart Rhythm Association (EHRA), Association for European Paediatric and Congenital Cardiology (AEPC), and the European Society of Cardiology (ESC) Working Group on Grown-up Congenital Heart Disease, endorsed by HRS, PACES, APHRS, and SOLAECE. Europace 2018; 20: 1719-1720. doi:10.1093/europace/eux380 DOI
- Schneider H, Müller M, Krause U, et al. Herzrhythmusstörungen und Langzeitprognose erwachsener Patienten mit angeborenem Herzfehler. Z Herz- Thorax- Gefäßchir 2021; 35: 126-132. doi:10.1007/s00398-021-00434-1 DOI
- Ruperti-Repilado F, Thomet C, Schwerzmann M. ESC-Leitlinie 2020 zur Behandlung von Erwachsenen mit
angeborenenangeborenemHerzfehlernHerzfehler (EMAHACHD).ClinHerzRes Cardiol 20082021;9746:19414-21427. doi:010.1007/s00392s00059-008020-063905003-80 DOI BaumgartnerSiaplaourasHJ,BonhoefferAlbrecht C, Helm P, De Groot N, et al.ESCSportlicheGuidelinesAktivitätformittheangeborenemmanagement of grown-up congenital heart disease (new version 2010)Herzfehler.EurMonatsschrHeartKinderheilkdJ 20102019;31167:2915–295751-57. doi:10.10931007/eurheartj/ehq249s00112-017-0381-2 DOI- Uebing A, Gatzoulis M, von Kaisenberg C, et al. Mutterschaft mit angeborenem Herzfehler. Dtsch Arztebl 2008; 105: 347-354. doi:10.3238/arztebl.2008.0347 DOI
- Register Angeborene Herzfehler: Fehlende Information - Verhütungsmethode häufig falsch gewählt. Zugriff 15.12.18 www.herzregister.de
- Vigl M, Kaemmerer M, Seiffert-Klaus V, et al. Contraception in women with congenital heart disease. Am J Cardiol 2010; 106: 1317-1321. doi:10.1016/j.amjcard.2010.06.060 DOI
- Schemm S, Schemm A, Schwenkhagen A, et al. Kontrazeption bei Frauen mit angeborenen Herzfehlern. Gynäkologe 2019; 52: 463-472. doi:10.1007/s00129-019-4432-8 DOI
- Massoth C, Zarbock A, Wenk M. Nichtkardiale Eingriffe bei Erwachsenen mit angeborenen Herzfehlern. Anaesthesist 2019; 68: 245-258. doi:10.1007/s00101-019-0575-1 DOI
- Neidenbach R, Nagdyman N, Oberhoffer R, et al. Angeborene Herzfehler im Langzeitverlauf. Pädiatrie 2017; 29: 28-33. doi:10.1007/s15014-017-0942-9 DOI
AutorenAutor*innen
- Michael Handke, Prof. Dr. med., Facharzt für Innere Medizin, Kardiologie und Intensivmedizin, Freiburg
i. Br. GudrunDieBjörkhemursprüngliche Version dieses Artikels basiert auf einem entsprechenden Artikel im norwegischen hausärztlichen Online-Handbuch Norsk Elektronisk Legehåndbok (NEL,docent och överläkare, Barnhjärtcentrum, Skånes universitetssjukhusLauritz Bredrup Dahl, överläkare, Regionsykehuset i Tromsøhttps://legehandboka.no/).