Allgemeine Informationen
Definition
- Kalziumverteilung1
- Die Knochen enthalten etwa 98 % des körpereigenen Kalziums, die restlichen 2 % zirkulieren im Körper.
- Nur die Hälfte des zirkulierenden Kalziums ist freies (ionisiertes) Kalzium, das biologisch aktiv ist.
- Der Rest ist gebunden an Albumin, Globulin sowie anorganische Moleküle.
- Hyperkalzämie2
- albuminkorrigiertes Gesamtkalzium > 2,55 mmol/l und
- ionisiertes Kalzium > 1,32 mmol/l
- Pseudohyperkalzämie2
- erhöhtes albuminkorrigiertes Gesamtkalzium bei normwertigem ionisiertem Kalzium
- Hyperkalzämische Krise3
- albuminkorrigiertes Gesamtkalzium > 3,5 mmol/l und gravierende klinische Symptomatik mit Muskelschwäche, Müdigkeit, Übelkeit und Vigilanzstörung
Häufigkeit
- Prävalenz von 1 % bei hospitalisierten Patient*innen4
- im ambulanten Rahmen etwas seltener
- Meistens Zufallsbefund bei Routinekontrolle
Komplikationen
- Arrhythmie und plötzlicher Tod
- Erhöhtes Risiko für Hypertonie und kardiovaskuläre Mortalität
- Gastrointestinale Ulkuskrankheit
- Pankreatitis
- Obstipation
- Akutes Nierenversagen als Folge von Dehydrierung und renaler Vasokonstriktion
- Nephrokalzinose als Folge von langfristiger Hyperkalzämie und Entwicklung einer chronischen Niereninsuffizienz
- Nierensteine und Infektionen
ICPC-2
- A91 Pathol. Befund e. Untersuchung NNB
- T99 Endo./metab./ernäh. Erkrank., andere
ICD-10
- E83.59 Störungen des Kalziumstoffwechsels, nicht näher bezeichnet
Diagnostik
Diagnostische Überlegungen
- Die Kalziumhomöostase ist sehr genau reguliert.
- Zufällige, passagere Abweichungen sind selten.
- Daher sollte immer eine Ursachensuche erfolgen.
- In der Hausarztpraxis ist ein primärer Hyperparathyreoidismus die häufigste Ursache (80–90 %).5-8
- Im Krankenhaus ist oft ein Malignom ursächlich.
- Insgesamt erklären primärer Hyperparathyreoidismus und Tumorleiden 90 % der Fälle.4
- Der Großteil der restlichen 10 % wird durch Medikamente (z. B. Thiazide, Lithium, Theophyllin, Vitamin-D-Präparate und Teriparatid), längerfristige Immobilisation („Immobilisationsosteoporose"), das Kalzium-Alkali-Syndrom oder seltene angeborene Erkrankungen (z. B. familiäre hypokalziurische Hyperkalzämie) verursacht.4
- Weitere seltene Ursachen sind granulomatöse Erkrankungen (z.B. Tuberkulose oder Sarkoidose).
- Hyperkalzämie in Zusammenhang mit Malignomen typisch bei:
- multiplem Myelom/Plasmozytom
- Lymphom
- osteolytischen Knochenmetastasen.
- Insbesondere bei Mamma- und Lungenkarzinomen wird die Hyperkalzämie auch durch die Produktion eines Parathormon-verwandten Proteins (PTHrP) verursacht.9
Diagnostisches Vorgehen
- Der gesamte Abschnitt basiert auf dieser Referenz.4
- Bestätigung der Hyperkalzämie durch Bestimmung des ionisierten Kalziums und des albuminkorrigierten Kalziums
- Anamnese
- auslösende Medikamente, u. a.:
- hochdosierte Vitamin-D-Präparate (sehr häufig Einnahme ohne ärztliche Verordnung!)
- Thiazide
- Lithium
- Theophyllin
- Teriparatid
- Krebserkrankung bekannt?
- B-Symptomatik?
- auslösende Medikamente, u. a.:
- Laborchemische Bestimmung des intakten Parathormons, Vitamin-D-Spiegels und TSH
- Physiologisch wird das Parathormon über Feedback-Mechanismus bei einer Hyperkalzämie supprimiert.
- Erhöhtes Parathormon spricht für Hyperparathyreoidismus.
- beim primären Hyperparathyreoidismus meist massiv erhöht, bei sekundärem Hyperparathyreoidismus oft nur moderat erhöht
- Vitamin-D-Intoxikation als Ursache für Hyperkalzämie?
- Vitamin-D-Mangel als Ursache für sekundären Hyperparathyreoidismus?
- Hyperthyreose als Ursache für Hyperkalzämie?
- Physiologisch wird das Parathormon über Feedback-Mechanismus bei einer Hyperkalzämie supprimiert.
- Tumorsuche inklusive Serum- und Urinelektrophorese
- Elektrophorese zum Nachweis eines möglichen multiplen Myeloms
- Bei normalem oder erhöhtem Parathormon und jungen Patient*innen:2
- Bestimmung der Urin-Kalzium-Ausscheidung
- bei familiärer hypokalziurische Hyperkalzämie niedrig (Verhältnis Kalzium:Kreatinin-Clearance < 0,01, beide Parameter müssen hierfür simultan in Blut und Urin bestimmt und in mmol/l verwendet werden)
- beim primären Hyperparathyreoidismus hoch (Verhältnis > 0,02)
- Bestimmung der Urin-Kalzium-Ausscheidung
Differenzialdiagnosen
Hyperparathyreoidismus, primär (pHPT)
- Der gesamte Abschnitt basiert auf dieser Referenz.7
- Siehe Artikel Hyperparathyreoiditis.
- Ursachen für einen primären Hyperparathyreoidismus:
- Nebenschilddrüsenadenom (80 %)
- Nebenschilddrüsenhyperplasie (15–20 %)
- Nebenschilddrüsenkarzinom (ca. 1 %).
- Der primäre Hyperparathyreoidismus ist eine sporadisch auftretende Erkrankung, eine Minderheit der Fälle beruht auf einem MEN-Syndrom. Die Inzidenz liegt bei 1 Neuerkrankung auf 1.000 Einw. Frauen sind häufiger betroffen als Männer.
- Der Hyperparathyreoidismus ruft eine verstärkte Mobilisation von Kalzium aus den Knochen, eine Hyperkalzämie und eine vermehrte Rückresorption von Kalzium und Phosphat in den Nieren hervor, was zur Bildung von Nierensteinen führen kann.
- Häufig asymptomatisch
- Mögliche Komplikationen umfassen u. a. Osteoporose mit pathologischen Frakturen, Nierensteine, gastrointestinale Beschwerden (Übelkeit, Obstipation), Hypertonie oder Pankreatitis.10
- Merkspruch für die Symptomatik: „Stein-, Bein- und Magenpein."
- Serum-Ca, Urin-Ca sowie Parathormon sind erhöht, Urin-Phosphat hoch und Serum-Phospat niedrig bis normal, alkalische Phosphatase normal oder leicht erhöht.
- Beim sekundären Hyperparathyreoidismus (sHPT) kommt es dagegen zu einem erniedrigten Kalzium-Spiegel mit adäquatem Anstieg des Parathormons. Häufigste Ursache des sekundären Hyperparathyreoidismus ist eine verminderte Produktion von aktiviertem Vitamin D aufgrund einer chronischen Niereninsuffizienz.
Endokrinologische Erkrankungen
- Hyperthyreose, Nebennierenrindeninsuffizienz (M. Addison) und Akromegalie sind neben dem Hyperparathyreoidismus andere mögliche endokrinologische Ursachen einer Hyperkalzämie. 11
Maligne Erkrankungen
- Hyperkalzämie kommt bei bis zu 30 % aller Tumorerkrankungen vor, meist jedoch erst in fortgeschrittenen Stadien.4
- Häufigste Pathomechanismen:4
- paraneoplastische Sekretion vom Parathormon-related-Peptid
- osteolytische Metastasen
- Parallel oft allgemeine Anzeichen für maligne Erkrankungen wie B-Symptomatik, Abgeschlagenheit oder Anämie.
- Häufigkeit einzelner Malignome als Ursache der tumorbedingten Hyperkalzämie: 11
- Lungenkarzinome 25 %
- Mammakarzinome 20 %
- Multiples Myelom 10 %
- Kopf-Hals-Tumoren 8 %
- Urogenitale Tumoren 8 %
- Ösophaguskarzinome 6 %
- Gynäkologische Tumoren 5 %
- Maligne Lymphome 5 %
- Sonstige 13 %
Kalzium-Alkali-Syndrom
- Der gesamte Abschnitt basiert auf dieser Referenz.12
- Kann bei langanhaltender oraler Einnahme von gleichzeitig Kalzium und basischen Präparaten (z. B. Antazida oder Bikarbonat bei Niereninsuffizienz) auftreten.
- am häufigsten durch unsachgemäße Einnahme von nicht-verschreibungspflichtigen Vitamin-D- und Kalziumpräparaten
- Führt zu Hyperkalzämie und Alkalose und kann in Niereninsuffizienz münden.
- Dritthäufigste Ursache für Hyperkalzämie
- häufigste Ursache bei postmenopausalen Frauen (wegen gehäufter Einnahme von Kalzium-Präparaten zur Osteoporose-Prophylaxe)
- Therapie: Pausieren der auslösenden Medikamente und Flüssigkeitsgabe zum Ausgleich der Hyperkalzämie
- Vorbeugung: tägliche Gesamtzufuhr von Kalzium von max. 1,2–1,5 g
Familiäre hypokalzurische Hyperkalzämie
- Der gesamte Abschnitt basiert auf dieser Referenz.2
- Genmutation des Kalzium-Sensing-Rezeptors (CaSR) in der Nebenschilddrüse sowie des Nephrons der Niere
- Gestörte Signaltransduktion am Rezeptor führt zu unzureichender PTH-Suppression und verminderter Kalziumausscheidung über die Niere.
- Hyperkalzämie von Kindesalter an
- Befunde: Hyperkalzämie, erhöhtes PTH und Hypokalziurie
Medikamenteneinnahme
- Für Medikamente, die eine Hyperkalzämie auslösen können, siehe den Punkt Anamnese unter Diagnostisches Vorgehen.
- Insbesondere ist nach Vitamin D-Präparaten zu fragen, da diese zunehmend auch ohne ärztliche Anordnung von Patient*innen eingenommen werden.
Granulomatöse Erkrankungen
- Vermutlich vermehrte Expression des Enzyms 1-Hydroxylase in den Granulomzellen, durch welches die Konversion von Vitamin D in die aktive Form erfolgt. 11
- Granulomatöse Erkrankungen sind
beispielsweisez.dieB. Sarkoidose oder Tuberkulose.
Immobilisierung
- Langfristige Bettlägerigkeit führt zu Osteoporose mit Demineralisierung des Knochens und vermehrter Freisetzung von Kalzium.
Ergänzende Untersuchungen
Diagnostik bei Spezialist*innen
Bei V. a. primären Hyperparathyreoidismus
- Laborbefund: intaktes Parathormon erhöht
- Bildgebung zum Nachweis vergrößerter Nebenschilddrüsen
- Sonografie oder Radionukleotid-Szintigrafie, evtl. CT oder MRT (zervikal und thorakal)7
Bei V. a. malignombedingte Hyperkalzämie
- Laborbefund: intaktes Parathormon erniedrigt, bei osteolytischen Metastasen oft alkalische Phosphatase erhöht
- Breite Tumorsuche, u. a. mit Röntgen Thorax, Sono Abdomen, Serum- und Urinelektrophorese, Koloskopie, Gastroskopie, gynäkologischer Untersuchung bzw. Bestimmung PSA
Indikationen zur Überweisung/EinweisungKlinikeinweisung
- Alle Patient*innen mit bestätigtem primärem Hyperparathyreoidismus (hohes Kalzium und hohes PTH) sollten an eine endokrinologische Praxis überwiesen werden.
- Bei V. a. sekundären Hyperparathyreoidismus aufgrund Vitamin-D-Mangels kann zuerst eine Supplementierung erwogen werden.
- Ambulante Therapie nur bei milder Hyperkalzämie (< 3,0 mmol/l) vertretbar, stärkere Hyperkalzämien sollten stationär behandelt werden.4
- Insbesondere die hyperkalzämische Krise mit einem Kalzium > 3,5 mmol/l erfordert eine notfallmäßige Krankenhauseinweisung.
Checkliste zur Überweisung
Hyperkalzämie/Hyperparathyreoidismus
Zweck der ÜberweisungBestätigende Diagnostik? Operation?
AnamneseBei nachgewiesener Hyperkalzämie? Entwicklung, evtl. Progression?Symptome?Nierensteine?Dyspepsie?Verstopfung? Hautveränderungen? Allgemeinsymptome:Fieber,Gewichtsabnahme, Nachtschweiß?Andere relevante Krankheiten? Verdacht auf Malignität?Regelmäßige Medikamente? Vitamin-D- oder Kalzium-Einnahme? Basische Substanzen?
Klinische UntersuchungCalcinosis cutis bei länger bestehender Hyperkalzämie
Ergänzende Untersuchungenalbuminkorrigiertes Gesamt-Kalzium, ionisiertesSerum-Kalzium, Urin-Kalzium,PTH,AP,Hbevtl. Ultraschalluntersuchung, CT, MRT, Röntgen oder Szintigrafie
Therapie
Allgemeines zur Therapie
- Initial sollte die Hyperkalzämie ausgeglichen werden, um die Symptome zu beherrschen und Komplikationen zu verhindern.
- Anschließend sollte eine Ursachensuche mit kausaler Therapie erfolgen.
- Digitalispräparate müssen bei Hyperkalzämie abgesetzt werden.3
- deutliche Wirkverstärkung durch synergistischen Effekt
- Konservative Maßnahmen, die bei Hyperkalzämie in der Regel stets sinnvoll sind:4
- Reduktion der Kalziumzufuhr
- Erhöhung der Trinkmenge
- Absetzen von kalziumsteigernden Medikamenten (z. B. Thiazide).
- Die weiteren, u. g. Maßnahmen sind bei ausgeprägter Hyperkalzämie nur unter stationären Bedingungen durchzuführen.
Akutmaßnahmen mit schneller Wirkung
- Volumenexpansion mit isotoner Kochsalzlösung4
- hyperkalzämiegetriggerte Polyurie
- Cave: forcierte Diurese obsolet!
- Subkutane oder intramuskuläre Calcitonin-Gabe (4–8 IU/kg KG)4
- Steigert die renale Kalziumelimination und hemmt die Knochenresorption.
- immer Kombination mit Steroid
Maßnahmen mit Wirkeintritt nach etwa 48 Stunden
- Steroide (z. B. Prednisolon 20–40 mg/d)4
- Antagonisieren die Calcitriolwirkung am Darm, sodass weniger Kalzium aufgenommen wird.
- Verlängerung der Wirkungsdauer von Calcitonin durch Hochregulation der Calcitonin-Rezeptoren
- vor allem Einsatz bei hämatologischen Erkrankungen, wie Myelom oder Lymphom3
- Bisphosphonate3
- Hemmung der Kalziumfreisetzung aus Knochen
- 4 mg Zoledronat, 6 mg Ibandronat oder 30–90 mg Pamidronat
- Denosumab
- Monoklonaler Antikörper, der an RANKL-Rezeptor bindet und die Differenzierung von Osteoklasten verhindert.
- 120 mg i. v.3
Ultima Ratio
- Bei unzureichender Wirkung der o. g. Maßnahmen Hämodialyse
Patienteninformationen
Patienteninformationen in Deximed
Illustrationen
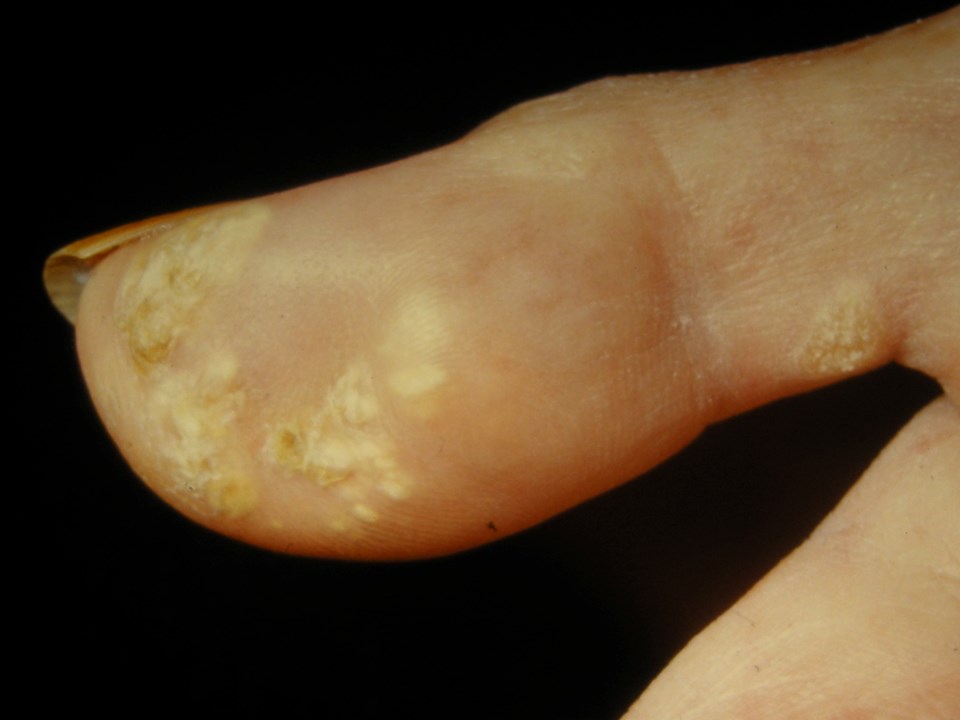
Langanhaltende Hyperkalzämie kann zu Niereninsuffizienz und zu Ablagerungen von Kalk in der Haut, kutane Kalzinose, führen.
Quellen
Leitlinien
- Deutsche Gesellschaft für Kinderendokrinologie- und diabetologie (DGKED). Primärer Hyperparathyreoidismus. AWMF-Leitlinie Nr. 174-006. S1, Stand 2016. www.awmf.org
Literatur
- Carroll ME, Schade DS. A practical approach to hypercalcemia. Am Fam Physician 2003; 67: 1959-66. PubMed
- Kettritz R. Hyperkalzämie. Dtsch Med Wochenschr 2020; 145(3): 171-4. www.thieme-connect.com
- Kasperk C. Hyperkalzämische Krise und hypokalzämische Tetanie. Der Internist 2017; 58: 1029-36. link.springer.com
- Suttmann Y, Fischereder M. Hyperkalzämie: Häufig steckt eine Tumorerkrankung dahinter. MMW - Fortschritte der Medizin 2020; 162: 35-38. link.springer.com
- Miedlich S, Koch C, Paschke R. Primärer Hyperparathyreoidismus. Heute meist ein asymptomatisches Krankheitsbild. Deutsches Ärzteblatt 2002; 99(49): A-3340. www.aerzteblatt.de
- Silverberg SJ, Bilezikian JP. The diagnosis and management of asymptomatic primary hyperparathyroidism. Nat Clin Pract Endocrinol Metab. 2006;2(9):494–503. pubmed.ncbi.nlm.nih.gov
- Deutsche Gesellschaft für Kinderendokrinologie- und diabetologie (DGKED). Primärer Hyperparathyreoidismus. AWMF Leitlinie Nr. 174-006. S1, Stand 2016. www.awmf.org
- Michels TC, Kelly KM. Parathyroid disorders. Am Fam Physician 2013; 88: 249-57. American Family Physician
- Donovan PJ, Achong N, Griffin K, et al. PTHrP-mediated hypercalcemia: Causes and survival in 138 patients. J Clin Endocrinol Metab 2015; 100: 2024-9. pmid:25719931 PubMed
- Marcocci C, Cetani F. Clinical practice. Primary hyperparathyroidism. N Engl J Med. 2011;365 (25):2389–2397. pubmed.ncbi.nlm.nih.gov
- Hemmati PG. Diagnostik und Therapie der tumorbedingten Hyperkalzämie. best practice onkologie 2020; 15: 152-61. link.springer.com
- Patel AM, Goldfarb S. Got Calcium? Welcome to the Calcium-Alkali Syndrome. JASN 2010; 21(9): 1440-43. jasn.asnjournals.org
Autor*innen
- Lino Witte, Dr. med., Arzt in Weiterbildung, Innere Medizin, Frankfurt
- Die ursprüngliche Version dieses Artikels basiert auf einem entsprechenden Artikel im norwegischen hausärztlichen Online-Handbuch Norsk Elektronisk Legehåndbok (NEL, https://legehandboka.no/).