Allgemeine Informationen
Definition
- Unter Porphyrien versteht man eine heterogene Gruppe metabolischer Erkrankungen, die durch vorwiegend hereditäre, teilweise aber auch erworbene Funktionsstörungen der Häm-Biosynthese charakterisiert sind.1
- Den verschiedenen Porphyrievarianten gemeinsam sind herabgesetzte katalytische Aktivitäten eines der beteiligten Enzyme und eine Akkumulation der Intermediärstoffwechselprodukte.
- Bei der Porphyria cutanea tarda (PCT) ist die Aktivität der Uroporphyrinogen-Decarboxylase (UROD) herabgesetzt.
- Die daraus folgene Anhäufung von Uroporphyrinogen in Leber und Haut führt zu oxidativen Schädigungen in der Haut unter Sonnenlichteinfluss.
- PCT ist die einzige Porphyrieform, die nicht ausschließlich monogen vererbt wird.
Häufigkeit
- PCT ist weltweit betrachtet die häufigste aller Porphyrien.2
- Die geschätzte Prävalenz beträgt regional unterschiedlich zwischen 1:5.000 und 1:25.000.
Ätiologie und Pathogenese
-
Bei einer Porphyria cutanea tarda (PCT) kommt es zu einer reduzierten Aktivität der Uroporphyrinogen-Decarboxylase (UROD) im Rahmen der Häm-Synthese.
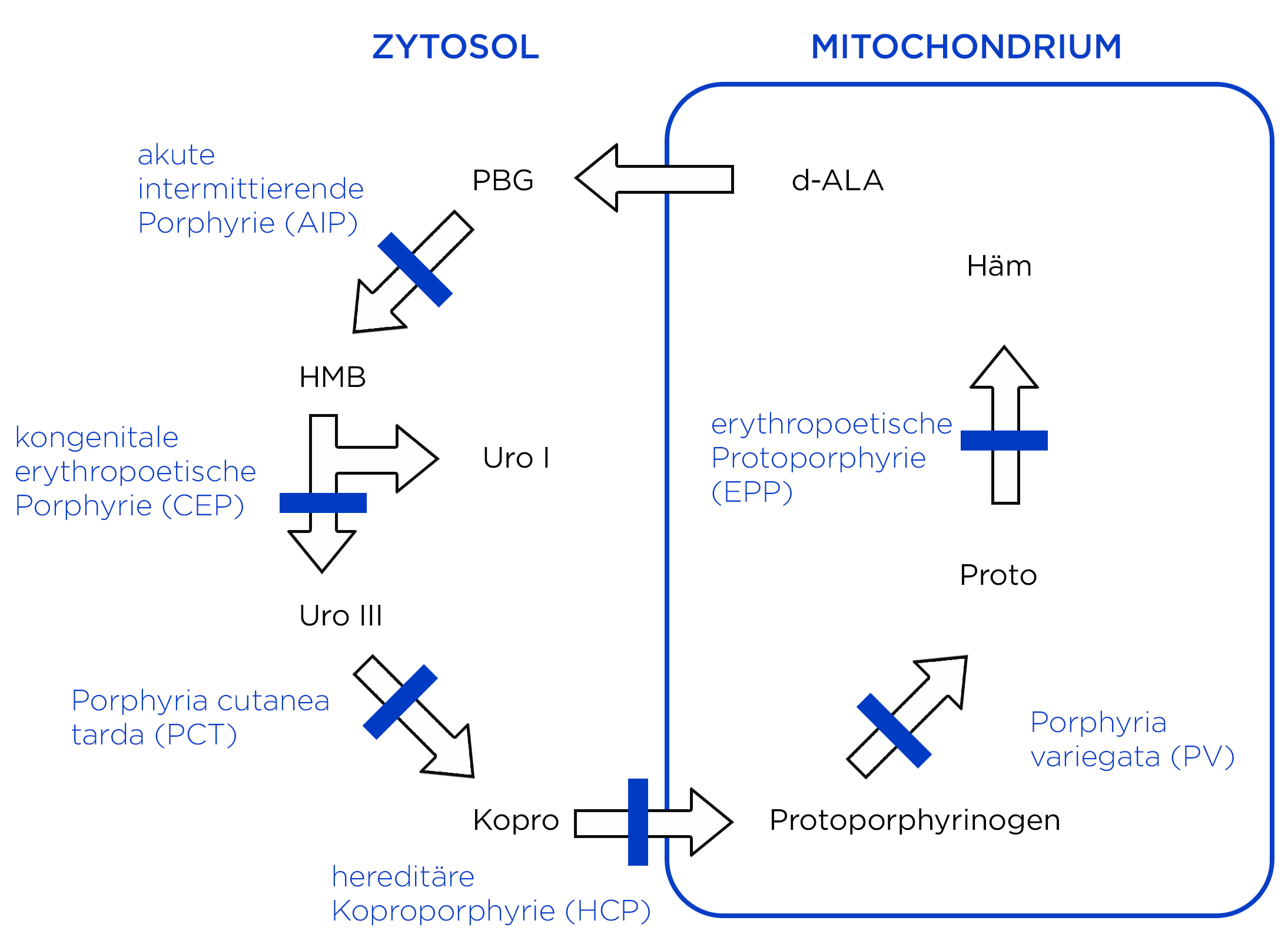 Porphyrien, Enzymdefekte
Porphyrien, Enzymdefekte - Das Intermediärprodukt Uroporphyrinogen akkumuliert zunächst in der Leber und wird später in die Haut transportiert und dort abgelagert.
- Dies führt zu einer Photosensibilität und daraus folgend oxidativen Schädigungen des umliegenden Gewebes.
- Die Patient*innen entwickeln daher Symptome ausschließlich in lichtexponierten Bereichen des Körpers.
- PCT lässt sich in zwei Typen unterscheiden:3
- sporadischer Typ
- keine Mutationen betreffend das Enzym UROD, ca. 80 % der Fälle
- Einsetzen der Symptome meistens in der Altersgruppe 35–50 Jahre
- familiärer Typ
- UROD-Gendefekt, der zu einer um 50 % reduzierten UROD-Aktivität in allen Körperzellen führt.
- Der Erbgang ist autosomal dominant mit einer klinisch niedrigen Penetranz.
- Weitere Faktoren zur Auslösung klinischer Symptome sind nötig, da diese erst auftreten, wenn die Aktivität der UROD auf unter 20 % des Normalmaßes sinkt.4
- Symptome setzen in früherem Alter ein als beim sporadischen Typ.
- sporadischer Typ
- Bisweilen tritt gleichzeitig eine Hämochromatose auf.
Prädisponierende Faktoren
- Auslösende und krankheitserhaltende Faktoren sowohl beim sporadischen als auch beim familiären Typ:
- Eisenüberschuss in der Leber (erhöhte Ferritin-Spiegel)
- Alkoholkonsum
- Östrogenbehandlung
- Rauchen
- Hepatitis-C-Infektion
- HIV-Infektion.
ICPC-2
- T99 Endo./metab./ernäh. Erkrank., andere
ICD-10
- E80 Störungen des Porphyrin- und Bilirubinstoffwechsels
- E80.1 Porphyria cutanea tarda (PCT)
Diagnostik
Diagnostische Kriterien
- Bullae oder Vesikel in sonnenexponierten Bereichen
- Abheilungsnarben, Milienbildung, Hyperpigmentation
- Keine neuroviszeralen Symptome
- Erhöhte Ausscheidung von Porphyrinen im Urin, speziell die Fraktionen Uroporphyrin und Hepta-Porphyrin
- Ob ein erblicher oder sporadischer Typ vorliegt, wird in der Regel mittels DNA-Analyse festgestellt.
Differenzialdiagnosen
- Andere Porphyrieformen: Die hereditäre Koproporphyrie (HCP), die Porphyria variegata (PV) und die kongentitale erythropoetische Porphyrie (CER, Morbus Günther) können vergleichbare Hautsymptome auslösen. Bei diesen Varianten treten oft auch akute neuroviszerale Symptome auf.
- Andere bullöse Hautleiden (z. B. Epidermiolysis bullosa)
- Photodermatosen (z. B. polymorphe Lichtdermatose, Urticaria solaris)
Anamnese
- Auftreten von Bullae oder Vesikeln auf lichtexponierter Haut
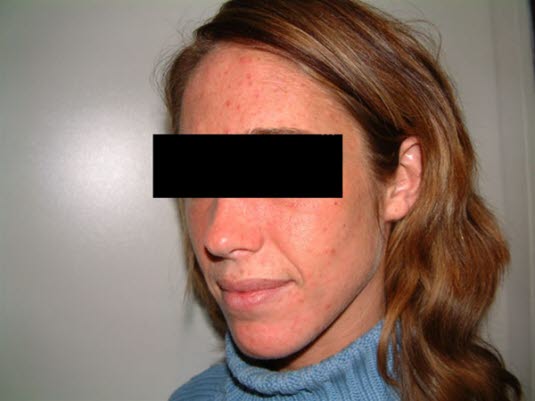 Porphyria cutanea tarda, Gesicht
Porphyria cutanea tarda, Gesicht- Die Hautveränderungen entwickeln sich langsam, und den Patient*innen ist der Zusammenhang zwischen Ausbruch und Lichtexposition evtl. nicht bewusst.
- Verletzungsempfindliche Haut
- Minimale Traumen führen zu oberflächlichen Erosionen mit Krustenbildung.
- Narbenbildung und Pigmentveränderungen
- Abklärung evtl. Risikofaktoren (Alkohol, Rauchen, Leberschädigungen, Hepatitis-C-/HIV-Infektionen)
Klinische Untersuchung
- Bis zu mehrere Zentimeter große Bullae oder Vesikel auf lichtexponierter Haut
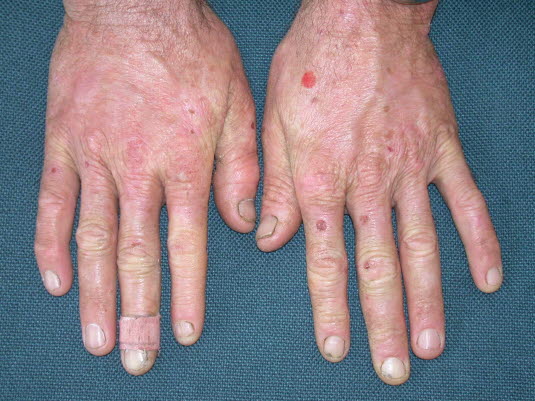 Porphyria cutanea tarda, Hände
Porphyria cutanea tarda, Hände - Serös oder angioserös gefüllt, nicht entzündet, bisweilen schmerzhaft, oft juckend5
- Empfindliche Haut, Pigmentveränderungen, Narben an lichtexponierten Stellen (Hände, Unterarme, Gesicht, Nacken)
- Oft verstärkte Behaarung und aktinische Veränderungen der Haut
Ergänzende Untersuchungen in der Hausarztpraxis
- Urinuntersuchung auf Gesamtporphyrin sowie Porphyrin-Auftrennung im Speziallabor
- Erythrozyten-Porphyrine im EDTA-Blut
- Sonstige relevante Laboruntersuchungen
- Blutbild
- Serum-Ferritin
- Leber-Funktionswerte (Bilirubin, AP, ALT, AST, Albumin)
- evtl. Nüchternglukose
- evtl. Hepatitis-B-, Hepatitis-C- und HIV-Antikörper
- Evtl. UROD-Gentest zur Unterscheidung spontaner vs. familiärer Typ
- Ultraschall der Leber bei Verdacht auf Lebererkrankung
Indikationen zur Überweisung
- Patient*innen können in der Hausarztpraxis untersucht und betreut werden; die meisten werden jedoch von Hautärzt*innen betreut.
Checkliste für Überweisung
Porphyrie
- Zweck der Überweisung
- Bestätigende Diagnostik? Therapie?
- Anamnese
- Beginn und Dauer?
- Bullae, Vesikel? Wundenbildung? Narben? Lokalisationen?
- Beschwerden/Unwohlsein? Arbeitsfähigkeit und Lebensqualität?
- Familienanamnese?
- Andere relevante Erkrankungen?
- Regelmäßige Medikamente?
- Klinische Untersuchung
- Evt. Hautausschlag beschreiben. Pigmentveränderungen? Narben? Behaarung?
- Ergänzende Untersuchungen
- Porphyrieuntersuchungen von Blut, Fäzes, Urin durch ein Porphyrie-Speziallabor
- Ferritin, Hb, Nüchternglukose
Therapie
Therapieziel
- Symptomfreiheit
Allgemeines zur Therapie
- Hydroxychloroquin in niedriger Dosierung (125 mg 2 x wöchentlich), fördert die Porphyrinausscheidung im Urin.
- Bei hohem Ferritinspiegel und/oder Kontraindikationen gegen Chloroquin: Aderlasstherapie zur Reduzierung der Eisenspeicher
- 450 ml wöchentlich oder alle 2 Wochen (individuell angepasste Intervalle), bis das Ferritin im unteren Normbereich liegt (20–30 µg/l [42–63 pmol/l]).
- Bei einer klinischen Erkrankung ist bei potenziell hepatotoxischen Medikamenten Vorsicht geboten.
Empfehlungen für Patient*innen
- Sonnenschutz ist erforderlich, solange die Porphyrinausscheidung im Urin hoch ist.
- Sonnencreme mit physikalischem Lichtfilter (enthält Zinkoxid oder Titandioxid)
- Abdeckung durch Kleidung
Prävention
- Vermeidung von:
- Eisenzufuhr
- Alkohol
- Rauchen
- Östrogeneinnahme.
Verlauf, Komplikationen und Prognose
Verlauf
- Die Porphyrinausscheidung im Urin geht zurück.
- Rückbildung der Hautsymptome im Verlauf von mehreren Monaten bis Jahren
Komplikationen
- Erhöhtes Risiko für Leberzirrhose und hepatozelluläre Karzinome, insbesondere bei Zusatzbelastungen der Leber z. B. durch Hepatitis oder Alkoholkonsum
- Ein gewisses erhöhtes Risiko für Diabetes mellitus
Prognose
- Gut, sofern nicht gleichzeitig eine Lebererkrankung vorliegt.
- Ein Rezidiv nach einigen Jahren ist möglich (Rezidivrate 5–17 %)6, jährliche Kontrolle empfohlen.
Patienteninformationen
Patienteninformationen in Deximed
Illustrationen
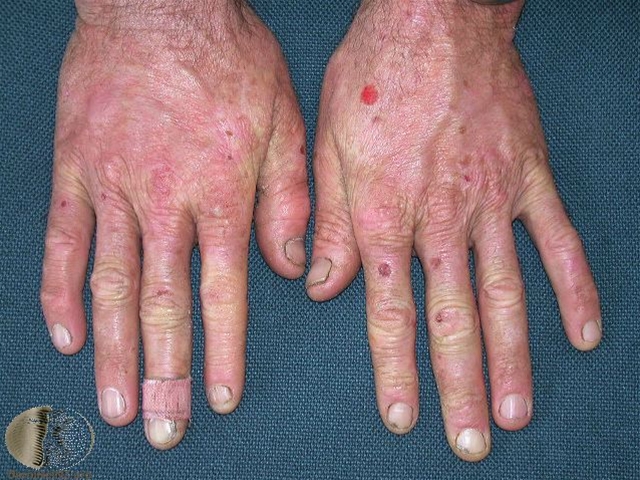
Porphyria cutanea tarda, Hände
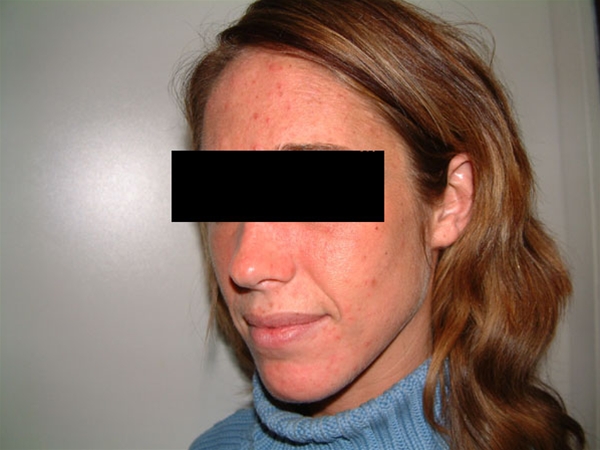

Porphyria cutanea tarda, Gesicht. Eine Porphyria cutanea tarda kann zu Vesikeln oder Bullae auf lichtexponierter Haut führen, diese können mehrere Zentimeter groß sein.

Porphyrien, Enzymdefekte
Quellen
Literatur
- Gutiérrez PP, Wiederholt T, Bolsen K, et al. Diagnostik und Therapie der Porphyrien: Eine interdisziplinäre Herausforderung. Dtsch Arztebl 2004; 101(18): A-1250 / B-1030 / C-998. www.aerzteblatt.de
- Puy H, Gouya L, Deybach JC. Porphyrias. Lancet 2010; 375: 924-37. PubMed
- Aarsand AK, Boman H, Sandberg S. Familial and sporadic porphyria cutanea tarda: characterization and diagnostic strategies. Clin Chem 2009; 55: 795-803. PubMed
- Ashwani K. Singnal. Porphyria cutanea tarda: Recent update. Molecular genetics and metabolism 2019; 128: 271-281. doi.org
- Janice Andersen, Janne Thomsen, Åshild Rostad Enes, Sverre Sandberg & Aasne K. Aarsand . Health-related quality of life in porphyria cutanea tarda: a cross-sectional registry based study. Health and Quality of Life Outcomes 2020; 18: 84. pubmed.ncbi.nlm.nih.gov
- H. Salameh, H.Saraihra, M. Rizwan, Y.-F. Kuo, K.E. Anderson, A.K.Singal. Relapse of porphyria cutanea tarda after treatment with phlebotomy or 4-aminoquinoline antimalarials: a meta-analysis. British Journal of Dermatology 2018; 179: 1351-1357. doi.org
Autor*innen
- Dirk Wetzel, Dr. med., Facharzt für Allgemeinmedizin, und Katja Sauer, Dr. med. vet., Kassel
- Die ursprüngliche Version dieses Artikels basiert auf einem entsprechenden Artikel im norwegischen hausärztlichen Online-Handbuch Norsk Elektronisk Legehåndbok (NEL, https://legehandboka.no/).