Allgemeines
Definition
ZuBeiunterscheiden ist zwischen einerder Fremdkörperaspirationundkommt-ingestiones zur Einatmung von Fremdkörpern in die Atemwege: Larynx, Trachea oder Bronchien.1Fremdkörperaspiration:Abzugrenzen ist die Fremdkörperrperingestion, hier kommt es zum Verschlucken von Fremdkörpern in denAtemwegen (Larynx, Trachea oder Bronchien)FremdkörperingestionVerdauungstrakt:Fremdkörper im Verdauungstrakt (Hypopharynx, Ösophagus, Magen oder Dünndarm)Siehe1 (siehe auch ArtikelVerschluckteVerschluckter Fremdkörperbei Kindern).
Klassifikation gemäß Symptombeginn nach Aspiration1
- Akut: < 24 h
- Subakut: > 24 h
- Chronisch (Wochen, Monate)
Häufigkeit
- Alter
Rechtes Bronchialsystem häufiger betroffen als das linkeGeschlechtDiesJungenerklzu Märtdchensichca.durch den steileren Winkel an der Carina.2:12
Ätiologie und Pathogenese
- Aspirierte Objekte4
- überwiegend Nahrungsmittel (v.
- Teile von Spielzeugen
- Gebrauchsgegenstände (
Schrauben,z. B. Knöpfe)
- überwiegend Nahrungsmittel (v.
EinteilungEinflussnachderzeitlichemGrößeVerlaufdesnach AspirationObjekts5akutgroße(<Fremdkörper24mith)Verlegung der Atemwege im Bereich des Oropharynx oder der Trachea
subakutKönnen(>wegen24einerh)chronischAsphyxie(Wochen)unmittelbar lebensbedrohlich sein.
EinteilungkleinerenachFremdkörper mit Verlegung weiter distal gelegener Atemwege
- Lokalisation
- Das rechte Bronchialsystem ist häufiger betroffen als das linke Bronchialsystem aufgrund des steileren Abgangs.
- Art der Atemwegsverlegung4
- inkomplett (häufiger)
- komplett
Prätdisponierende Faktoren
GefahrNiedrigesinsbesondereAlterbei(Säuglinge,akuten SymptomenKleinkinder)In einer Studie lag die Mortalität bei 3,4 %.2lebensbedrohliche Aspiration insbesondere bei laryngealer oder trachealer Lage3
- Intoxikationen (Alkohol, Drogen)
eingeschränktem BewusstseinneurologischenNeurologische Erkrankungen (Schlaganfall, Parkinson-Krankheit)- Atemwegserkrankungen
geistigenGeistige Einschränkungen- , Demenz
Differenzialdiagnosen
ICD-10
- T17.- Fremdkörper in den Atemwegen
Diagnostik
DiagnostischeKlinisches KriterienBild
Klinisch akut manifeste Aspiration
- Typische Anamnese
- Kleinkind, das mit Nahrungsmitteln oder Kleinteilen spielt.
- evtl. Schilderung des Ereignisses durch
PatientenPatient*innen oder Angehörige Kleinkind,DasdaseigentlichemitAspirationsereignisNahrungsmittelwird von den Eltern oderKleinteilenBetreuendenspieltallerdings häufig nicht wahrgenommen.4
- plötzlich einsetzende Hustenattacken
- Können im Verlauf nachlassen oder verschwinden trotz fortbestehender Verlegung.4
- Atemnot
Angst,zu ersticken.Erstickungsangst- pfeifende Atmung, Stridor
- inspiratorischer Stridor bei extrathorakaler Lage
- exspiratorischer Stridor bei intrathorakaler Lage
Zyanose
VerzögertemeistSymptomeeinekönnenlebensbedrohlichewiederholteSituationAtemwegsinfekte und chronischer Husten sein.Bei unklaren Symptomen wiederholte Anamnese im Verlauf, da das Ereignis in Vergessenheit geraten kannan.16
- Zyanose
- marmorierte Haut
- abgeschwächtes Atemgeräusch, einseitiges Atemgeräusch
- Ein normaler Auskultationsbefund schließt eine Aspiration nicht aus.2
Primär unbemerkte Aspiration
- Geschieht die Aspiration unbemerkt, spricht man von einer „okkulten bronchialen Fremdkörperaspiration“ (OBFBA = Occult Bronchial Foreign Body Aspiration).5
- Die Symptomatik ist meist nur wenig ausgeprägt.5
- trockener Husten
- thorakale Schmerzen
- Hämoptysen
- faulig-riechendes Sputum
- Dyspnoe
- Fieber
- Langfristige Komplikationen5
- rezidivierende Pneumonien
- Stenosenbildung
- Atelektasen
- Bronchiektasen
- Mediastinitis, Empyem
- Diagnosestellung einer OBFBA häufig erst durch Komplikationen und nachfolgende Bronchoskopie5
Körperliche Untersuchung
Untersuchung nach ABCDE-Schema
- Bei akutem Ereignis Untersuchung gemäß den Empfehlungen des German Resuscitation Council (GRC)8-9
- Airway
- offen und sicher
- gefährdet
- verlegt
- Breathing
- Atemfrequenz
- Trend informativer als einzelne Messwerte
- Atemarbeit
- Einziehungen, Stöhnen, Nasenflügeln
- Atemfrequenz
- Circulation
- Herzfrequenz
- Blutdruck
- Disability
- neurologische Beurteilung
- Vigilanz
- Exposure
- Entkleiden
- vollständige körperliche Untersuchung
Pädiatrisches Beurteilungsdreieck bei Kindern mit Aspiration
- In der pädiatrischen Notfallmedizin hat sich das Pädiatrische Beurteilungsdreieck („Pediatric Assessment Triangle“, PAT) etabliert, kritisch kranke Kinder sollen durch Beurteilung von drei Kriterien (Allgemeinzustand, Atmung, Haut) rasch erfasst werden.10-11
- Vor allem der visuelle und auditive Eindruck entscheidet, keine aufwändige Ausrüstung erforderlich.
- Die meisten Befunde können
sich bessern, wenn der Fremdkörper weiterbereits indiegewisserPeripherieDistanzverschobenerhobenwird. Meist kann sich der Betroffene an das auslösende Ereignis erinnernwerden.
Differenzialdiagnosen - Beeinträchtigung eines der drei Kriterien gilt als Alarmzeichen, bei Beeinträchtigung von zwei oder drei Kriterien gilt das Kind als kritisch krank.12
- Allgemeinzustand
AsthmavermindertebronchialeWachheit und InteraktionBronchiolitisabnormaler MuskeltonusChronisch obstruktive Lungenerkrankung (COPD)Sprachauffälligkeiten
PneumothoraxAtmung/Atemarbeit- abnorme Atmung: Stridor, Giemen, Jammern, Stöhnen
LungenembolieEinziehungen: jugulär, subkostal, supraklavikulärAkuteNasenflügelnLaryngitisbei Inspiration (Hinweis auf Dyspnoe bei Säuglingen)
- Hautperfusion
- Blässe
- Zyanose
- marmoriertes Hautkolorit
Ergänzende Diagnostik
Rö-Thorax
- V. a. Aspiration ist eine Indikation für eine konventionelle Röntgenaufnahme in einer Ebene (p. a. oder a. p.).
Epiglottitis13- Ein negativer Röntgenbefund schließt eine Aspiration aber nicht aus, da nur röntgendichte Gegenstände dargestellt werden.
- Eine Röntgenaufnahme in zwei Ebenen und Schnittbildverfahren kommen nur bei speziellen Fragestellungen zum Einsatz.
- bei klarer Anamnese und Klinik direkte Durchführung einer Endoskopie
Endoskopie
- Bei anamnestischem und/oder klinischem Verdacht auf eine Fremdkörperaspiration soll diese mittels Tracheobronchoskopie verifiziert oder ausgeschlossen werden.14
Notfallbehandlung
BeiDie größte Erfolgsaussicht auf eine spontane Fremdkörperentfernung besteht durch den Schutzreflex Hustenreiz.Bewusstlosigkeit7und Atemstillstand siehe auch die Artikel:BasismaßnahmenSofortigezur Herz-Lungen-Wiederbelebung (BLS) bei KindernErweiterteaktive MaßnahmenzurdurchHerz-Lungen-WiederbelebungErsthelfer*innen(ALS)sindbeinotwendig,Erwachsenenwenn7- der Husten ausbleibt oder das Husten erfolglos bleibt.
ErweiterteeineMaßnahmenzunehmendezurAtemnotHerz-Lungen-Wiederbelebungmit(ALS)Bewusstlosigkeitbei Kindernbesteht.
Akutbehandlung
Leitlinie: Fremdkörperaspiration beim Kind8
- Eine Fremdkörperverlegung ist wahrscheinlich, wenn
- der Symptombeginn plötzlich ist.
- andere Krankheitszeichen fehlen.
- es passende anamnestische Hinweise gibt, z. B. unmittelbar zuvor gegessen oder gespielt mit kleinen Gegenständen.
- Bei effektivem Husten (voll ansprechbar, lauter Husten, Luftholen vor dem Husten, Weinen oder Sprechen):
- kein Eingreifen erforderlich
- Kind zum Weiterhusten ermuntern.
- Bei ineffektivem Husten (möglichst Beseitigung des Fremdkörpers mit einem Stoß, ansonsten Maßnahmen jeweils im Wechsel):
- Kinder
- 5 Schläge auf den Rücken
- 5 abdominelle Kompressionen
- Säuglinge
- 5 Schläge auf den Rücken
- 5 thorakale Kompressionen
- Falls der Fremdkörper erfolgreich ausgestoßen wurde.
- Beurteilung des klinischen Zustands, möglicherweise ist ein Teil des Fremdkörpers noch in den Atemwegen.
- Im Zweifel oder wenn das Kind mit abdominellen Kompressionen behandelt wurde, ist eine dringende medizinische Nachsorge obligatorisch.
- Bei Bewusstlosigkeit CPR entsprechend dem pädiatrischen BLS-Algorithmus
- Siehe auch BLS bei
ErwachsenenKindern.
Leitlinie: Atemwegsverlegung durch Fremdkörperrperaspiration beibeim Erwachsenen4-58
Erkennen einer Atemwegsverlegung
BeiZiehen ErwachsenenSie Aspirationeinen häufigErstickungsanfall durch eine Fremdkörperverlegung der Atemwege in Betracht, wenn jemand plötzlich würgt und nicht mehr sprechen kann, insbesondere beim Essen oder Trinken.ZeichenFordern derSie Fremdkörperaspirationden Betroffenen zum Husten auf.- Bleibt das Husten wirkungslos, schlagen Sie ihm bis zu 5-mal auf den Rücken:
ErstickungszeichenBeugen Sie den Betroffenen hierzu vornüber.plötzlicheSchlagen Hustenattacken
plötzlicheSie Atemnot
Zyanosemit bisder zum BewusstseinsverlustHandwurzel 5-mal zwischen die Schulterblätter.
Milde Obstruktion, wenn der Betroffene antwortet, hustet und atmet.
Schwere Obstruktion, wenn der Betroffene nur schwach hustet, stark dyspnoeisch ist und nicht antworten kann.
Behandlung der milden Atemwegsverlegung bei Erwachsenen
Kontinuierliche Beobachtung bis zur Besserung
Gefahr der Entwicklung einer schweren Obstruktion
Beurteilung des Bewusstseins
Patienten bestärken, zu husten.
Keine aggressiveren Maßnahmen bei milder Obstruktion
keineSind Schläge auf den Rücken oderunwirksam, Kompressionen
Könnendrücken dieSie Atemwegsverlegungbis nochzu verschlimmern.
Behandlung5-mal derauf schwerenden Atemwegsverlegung bei Erwachsenen
Oberbauch:
KontinuierlicheStellen BeobachtungSie sich hinter den Betroffenen und Beurteilunglegen desSie Bewusstseins
Patienten bestärken, zu husten.
Wenn Husten wirkungslos ist, sind 5 Rückenschläge empfohlen.
Patient nach vorne gebeugt
Brustkorb mit einer Hand halten
mit der geballten anderen Hand 5 kräftige Schläge zwischen die Schulterblätter
Wenn Rückenschläge wirkungslos sind, sind 5 Oberbauchkompressionen (Heimlich-Handgriff) empfohlen.
Hinter den Patienten stellen und diebeide Arme um denseinen Oberbauch legen.PatientLehnen nachSie vorneden gebeugtBetroffenen vornüber.MitBallen einerSie Handeine Faust und legen Sie sie zwischen Nabel und Brustkorb.- Fassen
legen,Sie dieseIhre Faust mit der anderen Hand greifen.
Kräftigund ziehen Sie ruckartig nach
innen und oben ziehen.
- Wenn
dieder MaßnahmenErstickungsanfall weiterhin keinen Effekt zeigen, sind abwechselnd 5 Rückenschläge undnach 5 Oberbauchkompressionen empfohlen.
Behandlung der Atemwegsverlegung beim Bewusstlosen bei Erwachsenen
Bewusstlosen Patienten vorsichtig auf den Boden legen.
Unverzüglich den Rettungsdienst verständigen (lassen).
Sofortiger Beginn mit Thoraxkompressionen
Diese bewirken höheren Atemwegsdruck als Oberbauchkompressionen.
Fortsetzung der Thoraxkompressionen bis zur Erholung und normalen Atmung
Bei Bewusstlosigkeit und erfolglosem Einsatz einfacher Maßnahmen soll eine direkte Laryngoskopie mit Fremdkörperentfernung mittels Magill-Zange durchgeführt werden.
Hierfür ist ein entsprechendes Training nötig.
Nachsorge und Vorstellung nach Fremdkörperaspiration bei Erwachsenen
Auch nach Beseitigung eines Fremdkörpers können weitere Fremdkörper aspiriert worden sein.
Bei anhaltenden Beschwerden (Husten, Fremdkörpergefühl) umgehende Vorstellung beim Arzt
Nach Oberbauch- oder Thoraxkompressionen Vorstellung wegen der Gefahr innerer Verletzungen
Akutbehandlung bei Kindern
Leitlinie: Atemwegsverlegung durch Fremdkörper bei Kindern1,4,6
Allgemeines zur Behandlung bei Kindern
Geringe wissenschaftliche Evidenz bei der Versorgung von Kindern nach Fremdkörperaspiration1
keine randomisiert-kontrollierten Studien
Daten stammen aus Fallserien und Fallberichten.
Keine abdominellen Kompressionen (Heimlich-Handgriff) bei Säuglingen
Risiko für Verletzungen besonders hoch
Erkennen einer Fremdkörperaspiration
Zeichen einer Fremdkörperaspiration
beobachteter Vorfall
v. a. beim Spielen mit Kleinteilen oder Essen
Erdnüsse sind das am häufigsten aspirierte Objekt.
plötzlicher Beginn der Symptome
Husten
Stridor
Atemnot und Angst, zu ersticken.
Bei effektivem Hustenreiz
Weinen oder verbale Reaktion auf Ansprache
lautes Husten
Kann vor dem Hustenstoß einatmen.
bewusstseinsklar
Bei ineffektivem Hustenreiz
Kann nicht sprechen.
stilles oder leises Husten
Kann nicht atmen.
Zyanose
sich verschlechternder Bewusstseinszustand
Behandlung eines ansprechbaren Kindes mit Atemwegsverlegung
Sicherheit und Hilfe
Keine Intervention, wenn das Kind atmet und hustet (Gebot, nicht zu schaden).
Husten wahrscheinlich effektiver als alle passiven Manöver
Durch passive Manöver kann der Fremdköper weiter disloziert werden.
dauerhafte Überwachung und Beurteilung des Kindes
Wenn der Hustenreiz ineffektiv wird, Hilfe holen und intervenieren.
Wenn Husten wirkungslosbeseitigt ist, sindfahren RückenschlägeSie empfohlen.
Rückenschläge beim Säugling
Säugling in Bauchlageabwechselnd mit dem Kopf nach unten auf dem Schoß halten.
Kopf des Säuglings mit Daumen und 1–2 Fingern am Kieferwinkel stützen.
Halsweichteile nicht komprimieren (Atemwegsobstruktion).
mit dem Handballen bis zu 5 Schlägegen auf den Rücken zwischenund die5 Schulterblätter
RückenschlägeOberbauchkompressionen beim Kind > 1 Jahr
effektiver bei Kopftieflage des Kindes
Ein Kleinkind kann wie ein Säugling auf dem Schoß gelagert werden.
alternativ vornübergebeugte Position des Kindes
mit dem Handballenfort, bis zu 5 Schläge auf den Rücken zwischen die Schulterblätter
Wenn die Rückenschläge wirkungslos sind, sind Thoraxstöße bzw. abdominelle Kompressionen empfohlen.
Thoraxstöße beim Säugling
Säugling in Rückenlage mit dem Kopf nach unten, ruht auf dem Arm.
Druckpunkt für Thoraxstöße: untere Sternumhälfte, etwa eine Fingerbreite oberhalb des Xiphoids
Verabreichung von 5 scharfen Thoraxstößen (geringere Frequenz als Thoraxkompressionen)
abdominelle Kompressionen beim Kind > 1 Jahr
Hinter dem Kind stehenZustandsbesserung oder knien, mit den Armen den Rumpf umfassenBewusstlosigkeit.
Zwischen Nabel und Xiphoid eine Faust ballen und diese mit der anderen Hand fassen.
Bis zu 5-mal scharf nach innen und oben ziehen.
Druck nicht auf das Xiphoid oder den unteren Brustkorb ausüben.
Wenn die Maßnahmen weiterhin keinen Effekt zeigen, sind abwechselnd Rückenschläge und Thoraxstöße (Säugling) bzw. abdominelle Kompressionen (Kinder > 1 Jahr) empfohlen.
Falls noch nicht geschehen, sollte Hilfe gerufen werden.
Das Kind sollte dabei nicht unbeaufsichtigt gelassen werden.
- Bei
erfolgreicherEintreten Entfernungder des Fremdkörpers Beurteilung auf weitere verbleibende Objekte und ärztliche Vorstellung nach abdominellen Kompressionen (Verletzungsrisiko)
Behandlung eines bewusstlosen KindesBewusstlosigkeit mit Atemwegsverlegung
CPR beginnen.
BewusstlosesSiehe Kind auf eine feste, flache Unterlage legen.
Nach Hilfe rufen oder Hilfe verständigen lassen.
Kind nicht unbeaufsichtigt lassen.
Schrittweises Vorgehen
Freimachen der Atemwege
Mund öffnen und nach sichtbaren Fremdkörpern schauen.
bei sichtbarem Objekt einmaliger Versuch durch Auswischen mit dem Finger
keine blinden oder wiederholten Versuche
Atemspende
Überstrecken des Halses und Anheben des Kinns
Versuch, 5-mal zu beatmen.
Prüfung der Effektivität (Thoraxexkursion)
ggf. Anpassung der Kopfposition
Thoraxkompression und kardiopulmonale Reanimation
bei ausbleibender Reaktion auf Atemspende
Thoraxkompression ohne weitere Überprüfung von Kreislaufzeichen
Sequenz für die Einhelferreanimation (s. Artikelauch Herz-Lungen-WiederbelebungBLS bei KindernErwachsenen)
15 Thoraxkompressionen und 2 Beatmungen
Nach 5 Zyklen (1 min.) Rettungsdienst alarmieren, falls nicht bereits geschehen.
Bei Freilegung der Atemwege zur Beatmung schauen, ob ein Fremdkörper im Mund sichtbar ist.
falls sichtbar, einmaliger Versuch des Entfernens durch Auswischen mit dem Finger
Bei Wiedererlangen des Bewusstseins und Spontanatmung
Kind in stabile Seitenlage bringen.
fortlaufende Überwachung von Atmung und Bewusstsein
IllustrationenTherapie
- Fremdkörperentfernung möglichst im interdisziplinären Team (Pneumologie/HNO/Anästhesie)11
- Darstellung und Entfernung des Fremdkörpers durch Bronchoskopie14
- Abhängig von Alter und Lokalisation Durchführung einer flexiblen oder starren Bronchoskopie3,15-16
Prognose
- Lebensbedrohliche Aspiration insbesondere bei laryngealer oder trachealer Lage17
- Die meisten Todesfälle im Rahmen einer Aspiration geschehen in dieser Akutphase außerhalb des Krankenhauses.18
- Die Mortalität ist ereignisnah am höchsten und liegt insgesamt bei 3,4 %.2
Abbildungen
- Maßnahmen bei Verdacht auf Ersticken, Heimlich-Handgriff (© German Resuscitation Council, GRC, und Austrian Resuscitation Council, ARC,
20152021)719
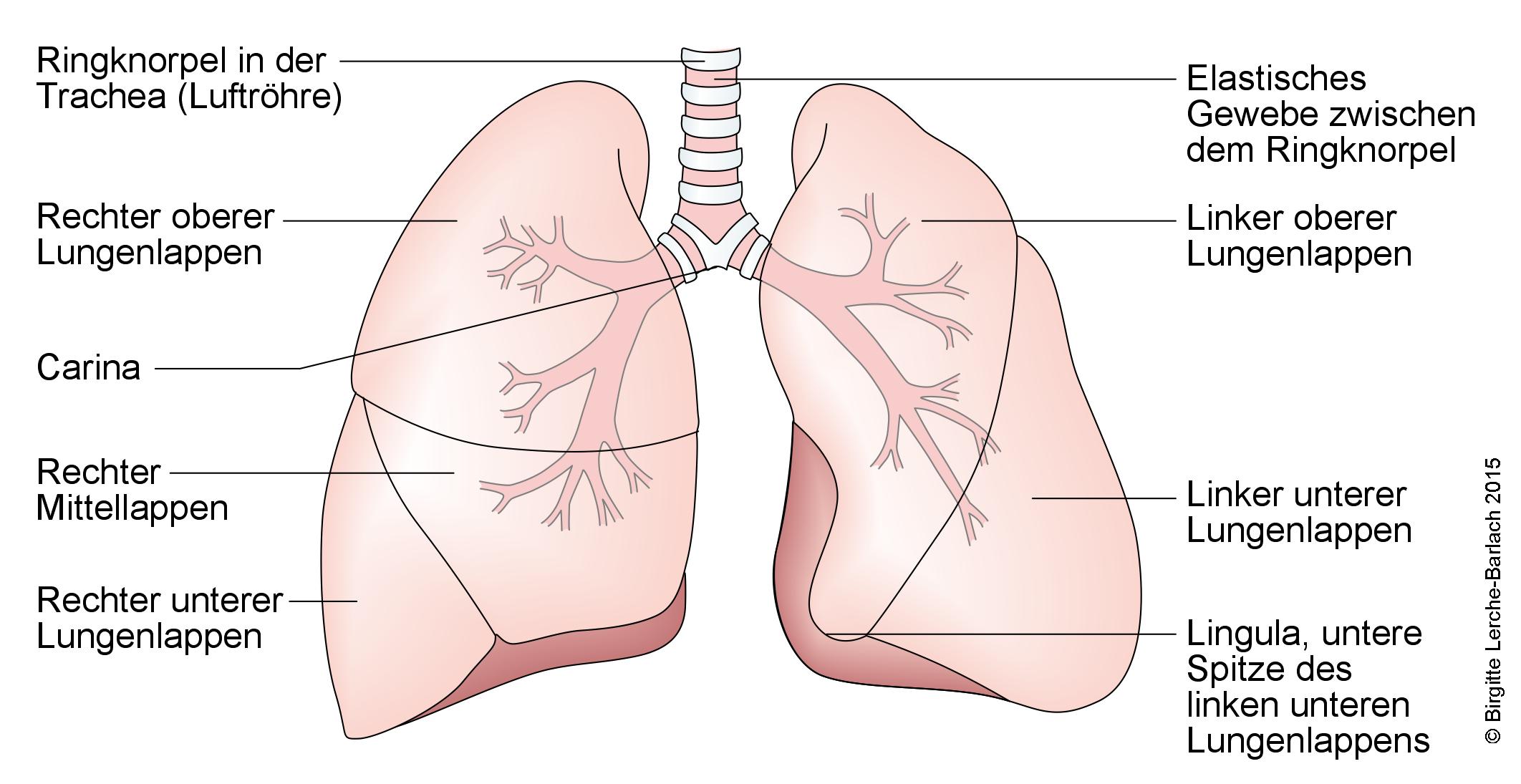
Lunge und Bronchialsystem
Leitlinie: Fremdkörperaspiration beim Kind8
- Eine Fremdkörperverlegung ist wahrscheinlich, wenn
- der Symptombeginn plötzlich ist.
- andere Krankheitszeichen fehlen.
- es passende anamnestische Hinweise gibt, z. B. unmittelbar zuvor gegessen oder gespielt mit kleinen Gegenständen.
- Bei effektivem Husten (voll ansprechbar, lauter Husten, Luftholen vor dem Husten, Weinen oder Sprechen):
- kein Eingreifen erforderlich
- Kind zum Weiterhusten ermuntern.
- Bei ineffektivem Husten (möglichst Beseitigung des Fremdkörpers mit einem Stoß, ansonsten Maßnahmen jeweils im Wechsel):
- Kinder
- 5 Schläge auf den Rücken
- 5 abdominelle Kompressionen
- Säuglinge
- 5 Schläge auf den Rücken
- 5 thorakale Kompressionen
- Kinder
- Falls der Fremdkörper erfolgreich ausgestoßen wurde.
- Beurteilung des klinischen Zustands, möglicherweise ist ein Teil des Fremdkörpers noch in den Atemwegen.
- Im Zweifel oder wenn das Kind mit abdominellen Kompressionen behandelt wurde, ist eine dringende medizinische Nachsorge obligatorisch.
- Bei Bewusstlosigkeit CPR entsprechend dem pädiatrischen BLS-Algorithmus
- Siehe auch BLS bei
ErwachsenenKindern.
- Siehe auch BLS bei
Leitlinie: Atemwegsverlegung durch Fremdkörperrperaspiration beibeim Erwachsenen4-58
Erkennen einer Atemwegsverlegung
BeiZiehenErwachsenenSieAspirationeinenhäufigErstickungsanfall durch eine Fremdkörperverlegung der Atemwege in Betracht, wenn jemand plötzlich würgt und nicht mehr sprechen kann, insbesondere beim Essenoder Trinken.ZeichenFordernderSieFremdkörperaspirationden Betroffenen zum Husten auf.- Bleibt das Husten wirkungslos, schlagen Sie ihm bis zu 5-mal auf den Rücken:
ErstickungszeichenBeugen Sie den Betroffenen hierzu vornüber.plötzlicheSchlagenHustenattackenplötzlicheSieAtemnotZyanosemitbisderzum BewusstseinsverlustHandwurzel 5-mal zwischen die Schulterblätter.
Milde Obstruktion, wenn der Betroffene antwortet, hustet und atmet.Schwere Obstruktion, wenn der Betroffene nur schwach hustet, stark dyspnoeisch ist und nicht antworten kann.
Behandlung der milden Atemwegsverlegung bei Erwachsenen
Kontinuierliche Beobachtung bis zur BesserungGefahr der Entwicklung einer schweren ObstruktionBeurteilung des Bewusstseins
Patienten bestärken, zu husten.Keine aggressiveren Maßnahmen bei milder ObstruktionkeineSind Schläge auf den Rückenoderunwirksam,KompressionenKönnendrückendieSieAtemwegsverlegungbisnochzuverschlimmern.
Behandlung5-mal derauf schwerenden Atemwegsverlegung bei Erwachsenen
Oberbauch:
KontinuierlicheStellenBeobachtungSie sich hinter den Betroffenen undBeurteilunglegendesSieBewusstseinsPatienten bestärken, zu husten.Wenn Husten wirkungslos ist, sind 5 Rückenschläge empfohlen.Patient nach vorne gebeugtBrustkorb mit einer Hand haltenmit der geballten anderen Hand 5 kräftige Schläge zwischen die Schulterblätter
Wenn Rückenschläge wirkungslos sind, sind 5 Oberbauchkompressionen (Heimlich-Handgriff) empfohlen.Hinter den Patienten stellen und diebeide Arme umdenseinen Oberbauchlegen.PatientLehnennachSievornedengebeugtBetroffenen vornüber.MitBalleneinerSieHandeine Faust und legen Sie sie zwischen Nabel und Brustkorb.- Fassen
legen,SiedieseIhre Faust mit der anderen Handgreifen. Kräftigund ziehen Sie ruckartig nach
innen und obenziehen.
- Wenn
diederMaßnahmenErstickungsanfallweiterhin keinen Effekt zeigen, sind abwechselnd 5 Rückenschläge undnach 5 Oberbauchkompressionenempfohlen.
Behandlung der Atemwegsverlegung beim Bewusstlosen bei Erwachsenen
Bewusstlosen Patienten vorsichtig auf den Boden legen.Unverzüglich den Rettungsdienst verständigen (lassen).Sofortiger Beginn mit ThoraxkompressionenDiese bewirken höheren Atemwegsdruck als Oberbauchkompressionen.
Fortsetzung der Thoraxkompressionen bis zur Erholung und normalen AtmungBei Bewusstlosigkeit und erfolglosem Einsatz einfacher Maßnahmen soll eine direkte Laryngoskopie mit Fremdkörperentfernung mittels Magill-Zange durchgeführt werden.Hierfür ist ein entsprechendes Training nötig.
Nachsorge und Vorstellung nach Fremdkörperaspiration bei Erwachsenen
Auch nach Beseitigung eines Fremdkörpers können weitere Fremdkörper aspiriert worden sein.Bei anhaltenden Beschwerden (Husten, Fremdkörpergefühl) umgehende Vorstellung beim ArztNach Oberbauch- oder Thoraxkompressionen Vorstellung wegen der Gefahr innerer Verletzungen
Leitlinie: Atemwegsverlegung durch Fremdkörper bei Kindern1,4,6
Allgemeines zur Behandlung bei Kindern
Geringe wissenschaftliche Evidenz bei der Versorgung von Kindern nach Fremdkörperaspiration1keine randomisiert-kontrollierten StudienDaten stammen aus Fallserien und Fallberichten.
Keine abdominellen Kompressionen (Heimlich-Handgriff) bei SäuglingenRisiko für Verletzungen besonders hoch
Erkennen einer Fremdkörperaspiration
Zeichen einer Fremdkörperaspirationbeobachteter Vorfallv. a. beim Spielen mit Kleinteilen oder EssenErdnüsse sind das am häufigsten aspirierte Objekt.
plötzlicher Beginn der SymptomeHustenStridorAtemnot und Angst, zu ersticken.
Bei effektivem HustenreizWeinen oder verbale Reaktion auf Ansprachelautes HustenKann vor dem Hustenstoß einatmen.bewusstseinsklar
Bei ineffektivem HustenreizKannnichtsprechen.stilles oder leises HustenKann nicht atmen.Zyanosesich verschlechternder Bewusstseinszustand
Behandlung eines ansprechbaren Kindes mit Atemwegsverlegung
Sicherheit und HilfeKeine Intervention, wenn das Kind atmet und hustet (Gebot, nicht zu schaden).Husten wahrscheinlich effektiver als alle passiven ManöverDurch passive Manöver kann der Fremdköper weiter disloziert werden.
dauerhafte Überwachung und Beurteilung des KindesWenn der Hustenreiz ineffektiv wird, Hilfe holen und intervenieren.
Wenn Husten wirkungslosbeseitigt ist,sindfahrenRückenschlägeSieempfohlen.Rückenschläge beim SäuglingSäugling in Bauchlageabwechselnd mitdem Kopf nach unten auf dem Schoß halten.Kopf des Säuglings mit Daumen und 1–2 Fingern am Kieferwinkel stützen.Halsweichteile nicht komprimieren (Atemwegsobstruktion).mit dem Handballen bis zu5 Schlägegen auf den Rückenzwischenunddie5Schulterblätter
RückenschlägeOberbauchkompressionenbeim Kind > 1 Jahreffektiver bei Kopftieflage des KindesEin Kleinkind kann wie ein Säugling auf dem Schoß gelagert werden.alternativ vornübergebeugte Position des Kindesmit dem Handballenfort, biszu 5 Schläge auf den Rücken zwischen die Schulterblätter
Wenn die Rückenschläge wirkungslos sind, sind Thoraxstöße bzw. abdominelle Kompressionen empfohlen.Thoraxstöße beim SäuglingSäugling in Rückenlage mit dem Kopf nach unten, ruht auf dem Arm.Druckpunkt für Thoraxstöße: untere Sternumhälfte, etwa eine Fingerbreite oberhalb des XiphoidsVerabreichung von 5 scharfen Thoraxstößen (geringere Frequenz als Thoraxkompressionen)
abdominelle Kompressionen beim Kind > 1 JahrHinter dem Kind stehenZustandsbesserung oderknien, mit den Armen den Rumpf umfassenBewusstlosigkeit.Zwischen Nabel und Xiphoid eine Faust ballen und diese mit der anderen Hand fassen.Bis zu 5-mal scharf nach innen und oben ziehen.Druck nicht auf das Xiphoid oder den unteren Brustkorb ausüben.
Wenn die Maßnahmen weiterhin keinen Effekt zeigen, sind abwechselnd Rückenschläge und Thoraxstöße (Säugling) bzw. abdominelle Kompressionen (Kinder > 1 Jahr) empfohlen.Falls noch nicht geschehen, sollte Hilfe gerufen werden.Das Kind sollte dabei nicht unbeaufsichtigt gelassen werden.
- Bei
erfolgreicherEintretenEntfernungderdes Fremdkörpers Beurteilung auf weitere verbleibende Objekte und ärztliche Vorstellung nach abdominellen Kompressionen (Verletzungsrisiko)
Behandlung eines bewusstlosen KindesBewusstlosigkeit mit Atemwegsverlegung
CPR beginnen.BewusstlosesSieheKind auf eine feste, flache Unterlage legen.Nach Hilfe rufen oder Hilfe verständigen lassen.Kind nicht unbeaufsichtigt lassen.
Schrittweises VorgehenFreimachen der AtemwegeMund öffnen und nach sichtbaren Fremdkörpern schauen.bei sichtbarem Objekt einmaliger Versuch durch Auswischen mit dem Fingerkeine blinden oder wiederholten Versuche
AtemspendeÜberstrecken des Halses und Anheben des KinnsVersuch, 5-mal zu beatmen.Prüfung der Effektivität (Thoraxexkursion)ggf. Anpassung der Kopfposition
Thoraxkompression und kardiopulmonale Reanimationbei ausbleibender Reaktion auf AtemspendeThoraxkompression ohne weitere Überprüfung von KreislaufzeichenSequenz für die Einhelferreanimation (s. ArtikelauchHerz-Lungen-WiederbelebungBLS beiKindernErwachsenen)15 Thoraxkompressionen und 2 BeatmungenNach 5 Zyklen (1 min.) Rettungsdienst alarmieren, falls nicht bereits geschehen.
Bei Freilegung der Atemwege zur Beatmung schauen, ob ein Fremdkörper im Mund sichtbar ist.falls sichtbar, einmaliger Versuch des Entfernens durch Auswischen mit dem Finger
Bei Wiedererlangen des Bewusstseins und SpontanatmungKind in stabile Seitenlage bringen.fortlaufende Überwachung von Atmung und Bewusstsein

Quellen
Leitlinien
- Deutsche Gesellschaft für Anästhesiologie und Intensivmedizin
e.V.(DGAI). S2k-Leitlinie Fremdkörperaspiration und Fremdkörperingestion, interdisziplinäre Versorgung von Kindern. AWMF-Leitlinie Nr. 001-031, Stand 2015.wwwregister.awmf.org European Resuscitation Council (ERC),German Resuscitation Council (GRC), Austrian Resuscitation Council (ARC).LeitlinienReanimationsleitlinienzur Reanimation des European Resuscitation Council,kompakt. Stand20152021.- Gesellschaft für Pädiatrische Radiologie. S1-Leitlinie Atemwegserkrankung bei Kindern – Bildgebende Diagnostik. AWMF-Leitlinie Nr. 064-009, Stand 2023. register.awmf.org
- Gesellschaft für Pädiatrische Pneumologie. S2k-Leitlinie Atemwegsendoskopie im Kindesalter. AWMF-Nr. 026-025, Stand 2020. register.awmf.org
Literatur
- Deutsche Gesellschaft für Anästhesiologie und Intensivmedizin
e.V.(DGAI). S2k-Leitlinie Fremdkörperaspiration und Fremdkörperingestion, interdisziplinäre Versorgung von Kindern. AWMF-Leitlinie Nr. 001-031, Stand10.12.2015.wwwregister.awmf.org ShahDrautRKS,PatelCanisAM. Fremdkörper aspiration im Kindesalter. MMW Fortschr Med 2023; 165: 54-55. doi:10.1007/s15006-023-2285-5 DOI- Hewlett J,
LanderRickmanLO,ChoiLentzSSR, et al.ManagementForeignofbodyforeign bodies obstructing the airwayaspiration inchildrenadult airways: therapeutic appro.ArchJOtolaryngolThoracHeadDisNeck2017;Surg9: 3398-3409.2010 Apr;136(4):373-9doi:100121037/archotojtd.20102017.3806.137PubMedDOI - Eich
PMIDC, Nicolai T, Hammer J, et al. Interdisziplinäre Versorgung von Kindern nach Fremdkörperaspiration und -ingestion. Monatsschr Kinderheilkd 2016; 164:204038541029-1034. doi:10.1007/s00112-016-0159-y DOI - Wyden S, von Garnier C. Ungewöhnliche okkulte bronchiale Fremdkörperaspiration. Swiss Med Forum 2016; 16: 748-750. doi:10.4414/smf.2016.02744 DOI
- Nicolai T. Atemnot beim Kind - Stridor weist den Weg. Ars Medici 2007; 5: 242-246. www.
ncbirosenfluh.nlmch - Bernd H, Mlynski R.
nihLebensbedrohliche Notfälle in der Hals-Nasen-Ohren-Heilkunde.govNotfall Rettungsmed 2017; 20: 165-177. doi:10.1007/s10049-016-0263-5 DOI - German Resuscitation Council (GRC). Reanimationsleitlinien kompakt. Stand 2021. www.grc-org.de
- Demirakca S, Hinrichs B, Nicolai T. Algorithmus zum Vorgehen beim respiratorischen Notfall. Monatsschr Kinderheilkd 2013; 161: 429-438. www.springermedizin.de
- Blatt S, Schroth M. Atemstörungen bei Kindern. Med Klin Intensivmed Notfmed 2023; 118: 638-645. doi:10.1007/s00063-023-01029-4 DOI
- Tautz J, Priebe C, Schunk D, et al. Versorgung nichttraumatologisch kritisch kranker Kinder im interdisziplinären Team? Notfall Rettungsmed 2023; 26: 501–510. doi:10.1007/s10049-023-01230-0 DOI
- Winkler S, Brenner S. Die intensivmedizinische Erstversorgung des Kindes. Anästh Intensivmed 2018;59:68-87. www.ai-online.info
- Gesellschaft für Pädiatrische Radiologie. S1-Leitlinie Atemwegserkrankung bei Kindern – Bildgebende Diagnostik. AWMF-Leitlinie Nr. 064-009, Stand 2023. register.awmf.org
- Gesellschaft für Pädiatrische Pneumologie. S2k-Leitlinie Atemwegsendoskopie im Kindesalter. AWMF-Nr. 026-025, Stand 2020. register.awmf.org
- Sarkar A, Murthy V. Foreign body aspiration: a review of current strategies for management. Shanghai Chest 2021; 5: 25. shc.amegroups.org
- Jang G, Song J, Kim HJ, et al. Foreign-body aspiration into the lower airways in adults; multicenter study. PLoS ONE 2022;17: e0269493. journals.plos.org
- Nicolai T,
T. &Reiter,K.. Notfalltherapie der akuten Fremdkörperaspiration beim Kind. Notfall & Rettungsmedizin 2004; 7: 501. link.springer.com EuropeanKarglResuscitation Council (ERC)S,GermanPumbergerResuscitation Council (GRC), Austrian Resuscitation Council (ARC). Leitlinien zur Reanimation des European Resuscitation Council. Stand 2015.www.grc-org.dePerkins, Gavin & Handley, A.J. & Koster, R.W.&FremdkörperaspirationCastrén,EineMaaretschwierige&Diagnose?Smyth,PaediatrMichaelPaedolog&2014;Olasveengen,49:T & Monsieurs, Koenraad & Raffay, Violetta & Gräsner, Jan27-Thorsten & Wenzel, Volker & Ristagno, Giuseppe & Soar, Jasmeet. Basismaßnahmen zur Wiederbelebung Erwachsener und Verwendung automatisierter externer Defibrillatoren. Notfall + Rettungsmedizin 201531. doi:10.1007/s10049s00608-015014-00810203-1DOII.K. MaconochieEmail authorR. BinghamC. EichJ. López-HerceA. Rodríguez-NúñezT. RajkaP. Van de VoordeD.A. ZidemanD. Biarent. Lebensrettende Maßnahmen bei Kindern („paediatric life support“). Notfall + Rettungsmedizin 2015; 18: 932–963. doi:10.1007/s10049-015-0095-8x DOI- Perkins GD, Handley AJ, Koster RW et al. ERC Leitlinien. Notfall Rettungsmed 2015; 18:748-769. ERC, GRQ, ARC 2015. www.springermedizin.de
AutorenAutor
JonasMichaelKlausHandke,ArztProf. Dr. med., Facharzt für Innere Medizin, Kardiologie und Intensivmedizin, Freiburgimi.BreisgauBr.