Allgemeine Informationen
Definition
- Es liegen unterschiedliche Definitionen vor:
- Mädchen im Alter von 14 Jahren, bei denen noch keine Menstruation aufgetreten ist und die sekundären Geschlechtsmerkmale fehlen: Brustwachstum, Schamhaare und Wachstumsschub.1-2
- Mädchen im Alter von 16 Jahren, bei denen noch keine Menstruation aufgetreten ist, während die sekundären Geschlechtsmerkmale ausgebildet sind.3
- Mädchen, die das 15. Lebensjahr vollendet haben, bei denen noch keine Menstruation aufgetreten ist.4
Pubertät
- Während der Pubertät finden körperliche Veränderungen statt, die in Tanner-Stadien angegeben werden können.5
- Der normale Menstruationszyklus ist ein komplexes Zusammenwirken von Hypothalamus-Hypophysen-Ovar-Achse und Uterus/Vagina.
- Jede Störung dieses Zusammenwirkens kann eine Amenorrhö auslösen.
Tanner-Stadien5
- Beginnender Wachstumsschub (8–10 Jahre)
- Brustwarze hebt sich.
- keine Behaarung im Schambereich
- Tanner-Stadien für weibliche Brust (1) und Schamhaar (1)
- Thelarche (9–11 Jahre)
- Brust entwickelt sich.
- keine Behaarung im Schambereich
- Tanner-Stadien für weibliche Brust (2) und Schamhaar (1)
- Adrenarche (9–11 Jahre)
- Brust entwickelt sich.
- Behaarung im Schambereich entwickelt sich.
- Tanner-Stadien für weibliche Brust (2) und Schamhaar (2)
- Maximaler Wachstumsschub (11–13 Jahre)
- deutliche Brustentwicklung
- deutliche, aber noch mäßige Behaarung im Schambereich
- Tanner-Stadien für weibliche Brust (3) und Schamhaar (3)
- Menarche (12–14 Jahre)
- Brust deutlich sichtbar
- Behaarung im Schambereich deutlich sichtbar
- Physiologischer Fluor albus tritt rund 6–9 Monate vor der Menarche auf.6
- Tanner-Stadien für weibliche Brust (4) und Schamhaar (4)
- Erwachsene Merkmale (13–15 Jahre)
- Brust und Behaarung im Schambereich deutlich entwickelt
- Tanner-Stadien für weibliche Brust (5) und Schamhaar (5)
Häufigkeit
- Für die Häufigkeit der primären Amenorrhö liegen keine gesicherten Zahlen vor.
- Die Häufigkeit der Amenorrhö als Symptom (primäre und sekundäre Amenorrhö) liegt bei 3–5 % der Frauen im fertilen Alter.3
- Ursächlich für die primäre Amenorrhö sind in 65 % der Fälle genetische Störungen, die zur
- Gonadendysgenesie
- Androgeninsensitivität (partielle oder komplette Androgenresistenz) oder
- zur Fehlbildung der Müller-Gänge mit anatomischen Anomalien führt.3
- Weitere Ursachen3
- Anomalien des Genitaltraktes
- endokrinologische Ursachen mit Ovarialinsuffizienz durch Störungen der Hypothalamus-Hypophysen-Ovar-Achse
Diagnostische Überlegungen
- Gründliche Anamnese und eine körperliche Untersuchung sind obligat.7-9
- Primäre Amenorrhö mit Pupertätsentwicklungsstörung?6
- in 50 % der Fälle Störungen der Hypophyse und des
Hypothalamus (hypogonadotroper Hypogonadismus) durch:- chronische Erkrankungen des Kinder- und Jugendalters (z. B. Essstörungen, zystische Fibrose, chronisch-entzündliche Darmerkrankungen, juvenile chronische Arthritis, Hypothyreose)
- Schädel-Hirn-Trauma und chirurgische Eingriffe bei ZNS-Tumoren.
- aber auch durch Ovarialinsuffizienz (hypergonadotroper Hypogonadismus) bedingt
- in 50 % der Fälle Störungen der Hypophyse und des
- Primäre Amenorrhö mit zeitgerechter Pupertätsentwicklung?6
- a. e. durch genitale Missbildungen
- Primäre Amenorrhö mit Virilisierung oder Androgenisierung?6
- a. e durch PCO-Syndrom, nicht klassisches adrenogenitales Syndrom, androgenproduzierende Nebennierenrinden- oder Ovarialtumoren
Einstufungsdiagnostik10
- Hypergonadotroper Hypogonadismus (FSH erhöht, Estradiol erniedrigt)
- Turner-Syndrom (45 X0)
- Sweyer-Syndrom (vollständige 46,XY Gonadendysgenesie)
- partielle Deletion des X-Chromosoms
- Gonadendysgenesie
- Enzymdefekte, z. B. 17-OH-Hydroxylase-Mangel
- Gonadotropinresistenz (z. B. Autoantikörper gegen Ovargewebe)
- Schädigung von Ovarialgewebe durch Chemo- oder Strahlentherapie im Kindesalter
- Galaktosämie
- Hypogonadotroper Hypogonadismus (FSH erniedrigt)
- Pubertas tarda: verspätetes Einsetzen der Pubertät
- Kallmann-Syndrom
- Tumoren i. B. des Hypothalamus und Hypophyse, z. B. Kraniopharyngeom
- Schädel-Hirn-Trauma
- Anorexia nervosa u. a. Mangel- bzw. Fehlernährung
- Leistungssport
- psychischer Stress
- Disorders of Sex Development (DSD)
- komplette Androgenresistenz
- ovotestikuläre 46,XX-DSD
- Genitale Fehlbildungen
- Uterus: Agenesie oder Anomalie z. B. Mayer-von-Rokitansky-Küster-Syndrom
- Hymenalatresie
- Endokrinopathien
- Hyperprolaktinämie (Prolaktinom, Mikroprolaktinom, Medikamente)
- Hypothyreose
- M. Cushing
- adrenogenitales Syndrom
- androgenproduzierende Nebennierenrinden- oder Ovarialtumoren
- polyzystisches Ovar-Syndrom (PCO)
MöglicheAbwendbar Fehldiagnosengefährliche Verläufe
- Zunächst immer prüfen, ob die Patientin schwanger ist, wenn die sekundären Geschlechtsmerkmale entwickelt sind.
- Essstörungen, Leistungssport oder Stress müssen als mögliche Ursachen in Erwägung gezogen werden.
- Die konstitutionelle Entwicklungsverzögerung ist eine Ausschlussdiagnose.6
ICPC-2
- Fehlende/spärliche Menstruation
ICD-10
- N91.0 Primäre Amenorrhö
- N91.2 Amenorrhö, nicht näher bezeichnet
Differenzialdiagnosen
Verspätetes Einsetzen der Pubertät
- Keine auffälligen Symptome oder klinischen Befunde
- Häufig positive Familienanamnese6
- Fehlendes Brustwachstum und offene Wachstumsfugen
- FSH niedrig, Prolaktin normal
Psychischer Stress
- Kann zu verspäteter Menarche führen.
- Es kommt zu einer ungenügenden pulsatilen Stimulation des Hypophysenvorderlappens durch GnRH, wodurch eine hypothalamischen Amenorrhö entsteht.3
- Kann durch jegliche Form von physischem oder psychischem Stress entstehen (z. B. Essstörungen, Leistungssport, schwere Allgemeinerkrankungen)
- Eine genetische Disposition liegt vor.
Körperliches Training
- Bei mehr als 15 Stunden/Woche besteht Gefahr der Amenorrhö.
Anorexia nervosa
- Siehe Artikel Anorexia nervosa (Magersucht)
- .
- Niedriges Körpergewicht
- Verweigerung von kalorienreicher Nahrung, gestörte Körperwahrnehmung, Minderwertigkeitsgefühl, Hyperaktivität in Form von u. a. sehr hoher Trainingsintensität
- Stimmungsschwankungen, Zwangsstörungen, Angstzustände
- Amenorrhö meist bei einem Gewicht unter 50 kg
- Androgenisierung: Niedriger Östrogenspiegel führt zu einem relativen Androgenüberschuss, Rückbildung von Fett und Muskeln.
- FSH normal oder etwas zu niedrig, PRL normal, Östrogenspiegel ist niedrig.
Hypothyreose
- Siehe Artikel Hypothyreose
- .
- Charakteristisch sind Antriebslosigkeit, Kälteintoleranz, Muskelschmerzen, erhöhter Schlafbedarf, Gewichtszunahme (gewöhnlich mäßig), Verstopfung, Schwindel, Parästhesie, Haarausfall und undeutliche Stimme.
- Klinische Befunde können trockene und kalte Haut, trockenes Haar und Spliss, spröde und dünne Nägel, periorbitale Ödeme, Bradykardie, langsame Sehnenreflexe und psychomotorische Trägheit sein.
- Laboruntersuchungen zeigen erhöhte TSH- und niedrige FT4-Werte.
Prolaktinom
- Siehe Artikel Hypophysenerkrankungen und Hypophysentumoren.
- Ein Anstieg von Prolaktin (PRL) führt zu Störungen in der GnRH-Ausschüttung, was wiederum zu niedrigen FSH- und LH-Werten führt. Durch niedrige Gonadotropine verringert sich die Ovarialfunktion und damit auch die Produktion von Östradiol.
- Bei vielen Frauen ist Amenorrhö das einzige Symptom, aber es treten auch Galaktorrhö (30 %), verringerte Libido, Scheidentrockenheit und Osteoporose (im späten Stadium) auf.
- Bei Makroadenomen (>1 cm) können Störungen der anderen Hypophysenachsen, Beeinträchtigung benachbarter Strukturen (z. B. N. opticus) und damit neurologischen Symptome, wie Kopfschmerzen/Visusstörungen auftreten.11
- Eine Schwangerschaft sollte ausgeschlossen werden. Bei einer Schwangerschaft vergrößert sich die Hypophyse um 100 %, und es können Symptome eines vorher asymptomatischen Tumors auftreten.
- Hormonuntersuchungen zeigen hohes PRL (> 4- bis 6-Fache der Norm)3, normales/niedriges FSH, LH und Östradiol.
- DD (milde) Hyperprolaktinämie: Hypothyreose, Medikamente (z. B. Neuroleptika), Stimulation der Brustwarzen
- Medikamentöse Therapie mit Dopaminagonisten, vorzugsweise wird Cabergolin, alternativ Bromocriptin oder Quinagolid eingesetzt. Spricht der Tumor nicht auf die medikamentöse Behandlung an, ist ein chirurgischer Eingriff indiziert.11
Gonadendysgenesie
- Angeborene Fehlentwicklung oder fehlenden Anlage der Gonaden
- Bei komplettem Funktionsausfall kommt es zu Stranggonaden
und ein weiblicher Phänotyp mit Scheide und Uterus entwickelt sich. Allerdings bleibt die Brustentwicklung aus. - Dies geschieht auch bei männlichem Karyogramm, da Testosteron zur Ausbildung der männlichen Geschlechtsorgane fehlt und kein testikuläres Anti-Müller-Hormon die Uterusentwicklung verhindert.3
- FSH ist hoch, PRL ist normal und der Östrogenspiegel ist niedrig.
- Turner-Syndrom?
Uterusagenesie oder -anomalie
- Eine Müller-Gang-Anomalie mit fehlender Vagina und fehlendem Uterus bei der Geburt oder ein rudimentär ausgebildeter Uterus sind die Ursache von 15 % der Fälle einer primären Amenorrhö.12
- Synonym: Mayer-Rokitansky-Küster-Hauser-Syndrom (MRKH-Syndrom)
- Vermutlich liegt die Ursache in der embryonalen Aktivierung des Anti-Müller-Hormons, das eine Fehlbildung des weiblichen Genitaltrakts verursacht.8,13
- Die Patientin kann unter zyklischen Bauchschmerzen leiden, wenn Endometriumgewebe in einem rudimentären Uterus vorhanden ist, und es kann zu Mittelschmerz und Brustempfindlichkeit kommen.
- Die sekundären Geschlechtsmerkmale sind normal entwickelt.
- Nierenfehlbildungen (40 %), skeletale Fehlbildungen (10–12 %) oder Störungen des Gehörs können mit dem MRKH-Syndrom assoziiert sein.6
- Die Erkrankung kann bei einer gynäkologischen Untersuchung oder über Ultraschall/MRT entdeckt werden.
- FSH und PRL sind normal.
- Um eine komplette Androgenresistenz (Karyotyp: 46,XY) auszuschließen, muss eine Karyotypbestimmung durchgeführt werden.9
Hymenalatresie oder vertikales Vaginalseptum
- Hymenalatresie: vollständiger Verschluss der Vaginalöffnung6
- Ein vertikales Vaginalseptum kann auf verschiedenen Höhen in der Vagina liegen und kann im Rahmen eines Syndroms entdeckt werden.6
- McKusick-Kaufmann-Syndrom (Herzfehler, Vaginalsepten, Polydaktylie)
- Bardet-Biedel-Syndrom (Vaginalseptum, hypoplastischer Uterus, Retinitispigmentosa, Polydaktylie, mentale Retardierung, Nieren- und Herzfehlbildungen)
- Beide Befunde führen zu monatlichen Bauchschmerzen, aber das Menstruationsblut kann nicht abfließen.14
- Es kommt zu Hämatokolpos (Blut in der Vagina), Hämatometra (Blut im Uterus) und später Hämatosalpinx (Blut in den Eileitern) und Hämoperitoneum (Blut in der Bauchhöhle).
- Die sekundären Geschlechtsmerkmale sind normal entwickelt.
- Die chirurgische Resektion des Septums bzw. Exzision des Hymens sind Therapie der Wahl.6
Turner-Syndrom
- Siehe Artikel Turner-Syndrom
- .
- Diese Gonadendysgenesie tritt bei 1 von 2.500 neugeborenen Mädchen auf.15
- Das Syndrom kennzeichnet sich durch das Fehlen eines X-Chromosoms, der Karyotyp ist 45,X0; unvollständige Formen (Mosaik-Typus) können auftreten.
- Typische klinische Erscheinungsformen sind Kleinwuchs, kurzer Hals, hoher Gaumen, weiter Mamillenabstand, Cubitus valgus (unvollständig streckbarer Ellenbogen) und kurze Mittelhand- und Mittelfußknochen.
- Die Pubertät setzt spät ein, und sekundäre Geschlechtsmerkmale fehlen.
- Die Intelligenz ist normal.
- Die FSH- und LH-Werte sind hoch, der Östrogenspiegel ist niedrig.
- Durch die Karyotypbestimmung wird die Diagnose bestätigt.
Komplette Androgenresistenz
- Die Erkrankung tritt selten auf. Der Karyotyp ist 46,XY.
- Der Zustand wird auch Morris-Syndrom genannt.
- Es besteht eine komplette Androgenresistenz, da ein Androgenrezeptordefekt vorliegt.16
- Die Brüste sind entwickelt, aber der Warzenhof ist blass.
- Der Schambereich und die Achselhöhlen sind nicht behaart.
- Die Vagina ist aufgrund einer Aplasie im oberen Bereich verkürzt. Der Uterus fehlt.
- Die Hoden liegen intraabdominell oder in der Leiste.3
Kallmann-Syndrom
- Ist kennzeichnet durch Anosmie, Hypogonadismus und Östrogenausfall.17
- Es besteht ein hypogonadotroper Hypogonadismus aufgrund eines Gonadotropin-Releasing-Hormons (GnRH)-Mangels durch Genmutation.
PCO-Syndrom
- Der Abschnitt basiert auf dieser Referenz.3
- Siehe Artikel Polyzystisches Ovarsyndrom (PCOS).
- Häufigste gynäkologisch-endokrinologische Störung (Prävalenz ca. 5–10 %, bei Frauen mit Oligo-/Amenorrhö 40 %)
- Patientinnen weisen einen Hirsutismus, Akne, biochemische Zeichen der Hyperandrogenämie (Testosteron erhöht, LH/FSH-Quotient > 2), eine Oligo-/Amenorrhö und sonografisch polyzystische Ovarien auf.
- In ca. 50 % der Fälle besteht zudem eine Adipositas sowie eine Insulinresistenz mit Hyperinsulinämie.
- Die Therapie beinhaltet meist antiandrogene Ovulationshemmer, bei Insulinstoffwechselstörungen und/oder Adipositas ist eine Behandlung mit Metformin zu erwägen (Off Lable Use).
- Der Abschnitt basiert auf dieser Referenz.3
- Gekennzeichnet durch primäre oder (meist) sekundäre Amenorrhö verbunden mit Hirsutismus und Akne
- Ursächlich sind milde Enzymdefekte der adrenalen Steroidbiosynthese.
- Testosteron ist erhöht.
- Beim klassische AGS kommt es zur Ausbildung intersexueller Genitale, diese Variante macht sich bereits bei der Geburt durch eine Nebennierenrindeninsuffizienz bemerkbar.
- Liegt primäre oder sekundäre Amenorrhö vor?
- Geschlechtsverkehr?
- Übermäßiges Training und Anorexia nervosa ausschließen.
- Psychische Symptome, Depressionen oder Angstzustände?
- Wann haben sich die Brüste entwickelt?
- Scham- und Achselbehaarung?
- Leidet die Patientin unter Bauchschmerzen?
- Wenn ja, treten diese monatlich oder in unregelmäßigen Abständen auf?
- Wann trat die Menarche bei den weiblichen Familienmitgliedern 1. Grades ein?
- Gendefekte in der Familie?
- ZNS
- Kann zu hypothalamischer Amenorrhö führen.
- Becken
- Kann zu prämaturer Ovarialinsuffizienz führen.
- Fehlender Geruchssinn: Verdacht auf Kallmann-Syndrom
- Zyklische Bauchschmerzen und Spannungen in der Brust: Verdacht auf Obstruktion
- Keine unnötigen klinischen Untersuchungen bei jungen Mädchen bei der ersten Konsultation
- Größe und Gewicht, BMI, Beurteilung der Größe über Wachstumskurven
- Brustentwicklung und Schambehaarung beurteilen: Liegt eine konstitutionelle Entwicklungsverzögerung vor?
- Evtl. einen Schwangerschaftstest durchführen.
- Auffällige Befunde
- kurzer Hals,
KleinwuchsMinderwuchs, weiter Mamillenabstand: Verdacht auf Turner-Syndrom
- kurzer Hals,
- Gynäkologische Untersuchung
- Bei regelmäßigen, monatlichen Bauchschmerzen sollte gynäkologisch untersucht werden.
- Hymenalatresie oder vaginale Aplasie sind seltene Erkrankungen und werden in einer gynäkologischen Untersuchung festgestellt.
- Entwickelte Brust, aber keine Scham- und Achselbehaarung
- Es könnte sich um eine Androgenresistenz handeln, d. h. die Patientin hat einen weiblichen Phänotyp, aber einen männlichen Karyotyp mit fehlendem Hodendeszensus.
- Sind Hoden ausgebildet, sollen diese aufgrund des hohen Risikos einer malignen Transformation nach der Pubertät entfernt werden.14
- Bei regelmäßigen, monatlichen Bauchschmerzen sollte gynäkologisch untersucht werden.
- Hymenalatresie oder vaginale Aplasie sind seltene Erkrankungen und werden in einer gynäkologischen Untersuchung festgestellt.
- Östradiol, FSH, LH, TSH, FT4, PRL, Testosteron
- Hohe FSH-Werte sind Anzeichen einer fehlenden negativen Rückkopplung aufgrund einer Ovarialinsuffizienz.
- Niedrige FSH-Werte sind Anzeichen einer Hypophysen- oder Hypothalamusinsuffizienz.
- Speziallabor: z. B. GnRH-Test zur Differenzierung von hypothalamischen und hypophysären Störungen bei hypogonadotropen Hypogonadismus3
- Ultraschall
- Sind die sekundären Geschlechtsmerkmale normal ausgebildet, soll eine Ultraschalluntersuchung des Uterus durchgeführt werden.
- Ggf. MRT
- kleines Becken, Hypophyse
- Ggf. Röntgenaufnahmen der Knochen zur Knochenalterbestimmung
- Ggf. Urografie
- Operative Diagnostik
- Ggf. diagnostische Laparoskopie
- Karyotypbestimmung (obligat bei hypergonadotroper primärer Amenorrhö)3
- Die Diagnose stützt sich auf Laboruntersuchungen und die Karyotypbestimmung.
- Hypogonadotroper Hypogonadismus (FSH und LH niedrig)
- Die häufigste Ursache ist eine konstitutionelle Entwicklungsverzögerung.12-13
- Eine positive Familienanamnese stützt die Diagnose.
- Eine konstitutionelle Ursache unterscheidet sich nicht von Ursachen im Zusammenhang mit einer Hypophysen- oder Hypothalamusinsuffizienz.18
- Kallmann-Syndrom: gekennzeichnet durch Anosmie, Hypogonadismus und Östrogenausfall17
- Die häufigste Ursache ist eine konstitutionelle Entwicklungsverzögerung.12-13
- Hypergonadotroper Hypogonadismus (FSH und LH erhöht)
- Wird durch eine Gonadendysgenesie hervorgerufen.
- Das Turner-Syndrom (Karyotyp 45,X0) ist die häufigste Form der Gonadendysgenesie bei Frauen.
- Typische physische Befunde sind kurzer Hals, weiter Mamillenabstand und Kleinwuchs.
- Der Mosaik-Typus tritt bei ca. 25 % der Patientinnen mit Turner-Syndrom auf.19
- Andere seltene Ursachen für eine reine Gonadendysgenesie treten bei einem Karyotyp von 46,XY oder XX auf.8
- Mädchen im Alter von 16 Jahren, die noch keine Menstruation haben, sollen an eine gynäkologische Praxis überwiesen werden.
- Eine Überweisung ist auch bei Verdacht auf Hymenalatresie oder vaginale Aplasie notwendig.
Zweck der ÜberweisungBestätigung der Diagnose? Therapie? Sonstiges?
AnamneseSind sekundäre Geschlechtsmerkmale ausgebildet: Scham- und Achselbehaarung? Bauchschmerzen (zyklisch)?Essstörung? Übermäßiges Training? Psychische Symptome?Andere relevante Krankheiten? Familiäre Prädisposition für späte Menarche?Derzeitige Medikamente?Konsequenzen?
Klinische UntersuchungGröße, Gewicht: Beurteilung mit WachstumskurvenBeurteilung der Scham- und AchselbehaarungDeformierungen (Turner-Syndrom)?
Ergänzende Untersuchungen- Die Therapie einer primären Amenorrhö erfolgt in der gynäkologischen Praxis.
- Wenn möglich kausale Therapie durchführen.
- Ansonsten Therapie mittels hormoneller Therapie mit Östrogen und Gestagen wie bei der hormonellen Kontrazeption, nachdem andersweitig therapiebare Störungen und organische Ursachen ausgeschlossen wurden.10
- Im Falle der Hymenalatresie oder bei vaginalen Septen erfolgt die chirurgische Sanierung.
- Der Abschnitt basiert auf dieser Referenz.3
- Infertilität
- Ausbleibende Pubertät
- Bei Amenorrhö mit Estrogenmangel: Osteopenie/Osteoporose, klimakterische Symptome und Risikofaktor für kardiovaskuläre Erkrankungen.
- Bei Amenorrhö mit erhaltener Östrogensekretion und jahrelangem Bestehen: Risiko der Endometriumhyperplasie
- Master-Hunter T, Heiman DL. Amennorrhea: Evaluation and treatment. Am Fam Physician 2006; 73: 1374-82. PubMed
- Klein DA, Poth MA. Amenorrhea: an approach to diagnosis and management. Am Fam Physician 2013; 87: 781-8 American Family Physician
- Frank-Herrmann P, Strowitzki T. Amenorrhö: Woran denken?. Journal für klinische Endokrinologie und Stoffwechsel 2013; 6: 12-18. www.kup.at
- Desirée Dunstheimer, Kirsten Salzgeber. Primäre Amenorrhö. Korasion, Fachzeitschrift für Kinder- und Jugendgynäkologie – Mitteilungsblatt der Arbeitsgemeinschaft Kinder- und Jugendgynäkologie e. V. 2017. www.kindergynaekologie.de
- Marshall WA, Tanner JM. Variations in patterns of pubertal changes in girls. Arch Dis Child 1969; 44: 291-303. PubMed
- Dingeldein I, Hürlimann R. Die primäre Amenorrhö Das Symptom mit und ohne Störungen der Pubertätsentwicklung. Gynäkologie- Schweizer Zeitschrift für Gynäkologie und Geburtshilfe in der Praxis 2009. www.rosenfluh.ch
- Kiningham RB, Apgar BS, Schwenk TL. Evaluation of amenorrhea. Am Fam Physician 1996; 53: 1185-94. American Family Physician
- Pletcher JR, Slap GB. Menstrual disorders. Pediatr Clin North Am 1999; 46: 505-18. PubMed
- Reindollar RH, Byrd JR, McDonough PG. Delayed sexual development: a study of 252 patients. Am J Obstet Gynecol 1981; 140: 371-80. PubMed
- Uhl B. Gynäkologie und Geburtshilfe Compact. Stuttgart: Thieme, 2006.
- Rieben C, Christ E. Prolaktin – was gibt’s Neues? Hyperprolaktinämie – Ätiologie, Diagnostik, Therapie. GynäkologieSchweizer Zeitschrift für Gynäkologie und Geburtshilfe in der Praxis, 2019. www.rosenfluh.ch
- Folch M, Pigem I, Konje JC. Müllerian agenesis: etiology, diagnosis, and management. Obstet Gynecol Surv 2000; 55: 644-9. PubMed
- Seldmeyer IL, Palmert MR. Delayed puberty: analysis of a large case series from an academic center. J Clin Endo Metab 2002; 87: 1613-20. PubMed
- The Practice Committee of the American Society for Reproductive Medicine. Current evaluation of amenorrhea. Fertil Steril 2004; 82(suppl 1): 33-9. pubmed.ncbi.nlm.nih.gov
- Bedei I. Ullrich-Turner-Syndrom – pränatale Diagnostik, Korasion, Fachzeitschrift für Kinder- und Jugendgynäkologie, 03/2018. www.kindergynaekologie.de
- Hiort, Olaf; Holterhus, Paul-Martin; Sinnecker, Gernot H. G.; Kruse, Klaus. Androgenresistenzsyndrome - Klinische und molekulare Grundlagen. Deutsches ärzteblatt 1999; 11: 686-692. www.aerzteblatt.de
- Traggiai C, Stanhope R. Delayed puberty. Best Pract Res Clin Endocrinol Metab 2002; 16: 139-51. PubMed
- Albanese A, Stanhope R. Investigation of delayed puberty. Clin Endocrinol (Oxf) 1995; 43: 105-10. PubMed
- Simpson J, Rajkovic A. Ovarian differentiation and gonadal failure. Am J Med Genet 1999; 89: 186-200. PubMed
- Kristine Scheibel, Dr. med., Fachärztin für Allgemeinmedizin, Norderney
- Marlies Karsch-Völk, Dr. med., Fachärztin für Allgemeinmedizin, München
- Erika Baum, Prof. Dr. med., Professorin für Allgemeinmedizin, Biebertal (Review)
- Die ursprüngliche Version dieses Artikels basiert auf einem entsprechenden Artikel im norwegischen hausärztlichen Online-Handbuch Norsk Elektronisk Legehåndbok (NEL, https://legehandboka.no/).
Nichtklassisches adrenogenitales Syndrom (AGS)
Anamnese
Besonders zu beachten
Menarche und Menstruationsverlauf
Sport und Ernährung
Geschlechtsreife
Bauchschmerzen?
Vererbung?
Frühere Zytostatika- oder Strahlentherapie
Andere Ursachen
Klinische Untersuchungen
In der Hausarztpraxis
Ergänzende UntersuchungenDiagnostik bei Spezialist*ininnen
Gynäkologische Untersuchung
Labor
Bildgebung
Genetische Diagnostik
Diagnostik bei Fehlen von sekundären Geschlechtsmerkmalen
Maßnahmen und Empfehlungen
Indikationen zur Überweisung
Checkliste zur Überweisung
Primäre Amenorrhö
Empfehlungen
Komplikationen
Patienteninformationen
Patienteninformationen in Deximed
Illustrationen
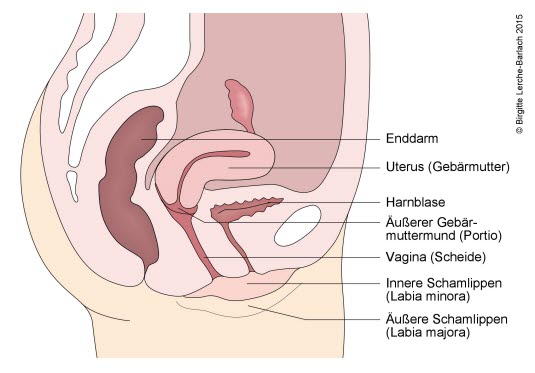
Seitenansicht der inneren Genitalien
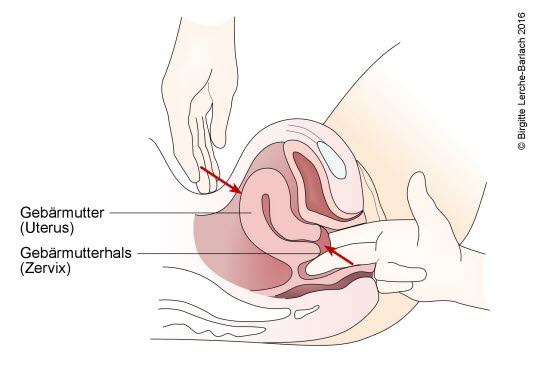
Palpation des Uterus