Allgemeine Informationen
Definition
- Frakturen des proximalen Femurs umfassen die Femurkopffrakturen, Schenkelhalsfrakturen und die Frakturen der trochantären sowie subtrochantären Region.
- Femurkopffraktur (Pipkin-Fraktur)
seltenSelten, häufig auf Hochrasanztrauma zurückzuführen.
- Schenkelhalsfraktur
- typische Verletzung des alten Menschen durch Sturz aus geringer Höhe
- Fraktur der peri- und subtrochantären Region
- ähnlich häufig wie Schenkelhalsfraktur mit analogen Patientencharakteristika
- ähnlich häufig wie Schenkelhalsfraktur mit analogen Patientencharakteristika
- Femurkopffraktur (Pipkin-Fraktur)
- Eine solche Fraktur ist meist ein dramatisches Ereignis für die Betroffenen und trägt das Risiko eines Funktionsverlusts und einer Pflegebedürftigkeit mit sich.2-3
- Aufgrund der Seltenheit der Femurkopffraktur werden in diesem Artikel nur die Schenkelhalsfraktur sowie die Fraktur der peri- und subtrochantären Region behandelt.
Einteilung der Schenkelhalsfrakturen4
- Nach Risiko der Perfusionsstörung des Kopfs (nach Garden)
- Typ I: impaktiert, Aufrichtung der Kopftrabekel
- Typ II: nicht impaktiert, nicht disloziert, Unterbrechung der Trabekel ohne
Abwinkelung - Typ III: disloziert, Trabekel medial noch in Kontakt
- Typ IV: vollständig disloziert, Kopffragment ohne Kontakt mit dem Schenkelhals (höchstes Risiko einer Perfusionsstörung)
- Nach mechanischen Gesichtspunkten (nach Pauwels)
- Typ I: impaktiert, Bruchwinkel bis 30
°Grad zur Horizontalen - Typ II: nicht impaktiert, Bruchwinkel > 30
°–50bis 50°Grad zur Horizontalen - Typ III: nicht impaktiert, Bruchwinkel > 50
°Grad zur Horizontalen Jeje steiler die Frakturlinie, desto höher Risiko für Dislokation (Abrutschen der Fraktur)
- Typ I: impaktiert, Bruchwinkel bis 30
Häufigkeit
- Bei den proximalen Femurfrakturen handelt es sich um die häufigste Ursache eines stationären Krankenhausaufenthalts von Patient*innen im Alter > 64 Jahre.
- Inzidenz
Inin Deutschland altersabhängige, exponentiell ansteigende Inzidenz von 0,06 % bei den 60- bis 64-Jährigen, bis hin zu 1,32 % im Alter>mehr als 85 Jahren.
- Lebenszeitrisiko Schenkelhalsfraktur
- Frauen 11–23 % und Männer 5–11 %
- Frauen 11–23 % und Männer 5–11 %
- Verteilung zwischen Schenkelhalsfraktur mit ca. 54
.6 - Alter und Geschlecht
- Frauen sind deutlich häufiger betroffen.
- Das Risiko steigt mit dem Alter, bedingt durch Abnahme der Knochendichte (Osteoporose) und erhöhtes Sturzrisiko.
Ätiologie und Pathogenese
- Typischer Verletzungshergang ist ein Bagatelltrauma mit Sturz aus geringer Höhe bei ä
lteremlteren Menschen. - Deutlich seltener ist eine Fraktur Folge eines Hochenergietraumas (meist Verkehrsunfall),
welchesdas vor allem junge männliche Patienten betrifft.
Disponierende Faktoren
- Besonders 2 disponierende Faktoren: erhöhtes Sturzrisiko und Osteoporose
- Erhöhtes Sturzrisiko u. a. bedingt durch:
- Alkohol- und Medikamenteneinfluss
Neurologischeneurologische Erkrankungen- Muskelschwäche
- Sehstörungen.
- Osteoporose u. a. bedingt durch:
- Rauchen
- Inaktivität
- Hormonmangel (Östrogene)
- Mangelernährung
ICPC-2
- L75 Fraktur Femur
ICD-10
- S72.0 Schenkelhalsfraktur
- S72.1 Pertrochantäre Fraktur
Diagnostik
Diagnostische Kriterien
- Die klinische Verdachtsdiagnose wird durch Röntgen bestätigt.
- Bei komplexen Frakturen
ggfsggf. Ergänzung durch CT.
Differenzialdiagnosen
Anamnese
- Abklärung der funktionellen und sozialen Situation vor dem Unfall4,7
- Abklärung des Unfallmechanismus und der Sturzursache
- häuslicher Sturz (Bagatelltrauma) durch Stolpern, Gleichgewichtsstörungen als Hinweis auf neurologische oder
kardio-vaskulkardiovaskuläre Störungen - Sportunfall oder Rasanztrauma (Verkehrsunfall, Sturz aus großer Höhe)
- ohne adäquates Trauma bei Tumor oder anderen Erkrankungen (pathologische Fraktur)
- häuslicher Sturz (Bagatelltrauma) durch Stolpern, Gleichgewichtsstörungen als Hinweis auf neurologische oder
- Vorerkrankungen
- Voroperationen
- Aktuelle Medikation
- vor allem Antikoagulation
- vor allem Antikoagulation
- Allergien
- Letzte Nahrungsaufnahme
Klinische Untersuchung
Inspektion
- Klassisch: außenrotiertes und verkürztes Bein mit schmerzbedingter Immobilisierung
- Prellmarken, Hämatome, Hautverletzungen
Palpation
- Druckschmerz im Bereich der Leiste oder des Trochanters
Funktionsprüfung 1
- Detaillierte Bewegungsprüfung sollte aufgrund der Schmerzen unterbleiben.
- Überprüfung der körperfernen Durchblutung, Motorik und Sensibilität
Weitere Untersuchungen im Krankenhaus
Labor
- Kreuzblut für Blutgruppe und Blutkonserven
- Gerinnungsparameter (Quick, PTT) und Hämoglobin
- Weitere Laboruntersuchungen unter Berücksichtigung von Alter und Begleiterkrankungen der Patient*innen7
Röntgen 4
- Tiefe Beckenübersichtsaufnahme
- Proximaler Oberschenkel axial
Knochendichtemessung
- Die Leitliniengruppe vom Dachverband Osteologie empfiehlt eine medikamentöse Osteoporose-Therapie nach niedrig-traumatischen proximalen Femurfrakturen bei einem DXA T-Score <
-–2,0.- Bei typischen klinischen osteoporotischen Aspekten bei Vorliegen einer proximalen Femurfraktur kann nach Ansicht der Leitliniengruppe für die Diagnosestellung auf eine Knochendichtemessung verzichtet werden.
- Bei typischen klinischen osteoporotischen Aspekten bei Vorliegen einer proximalen Femurfraktur kann nach Ansicht der Leitliniengruppe für die Diagnosestellung auf eine Knochendichtemessung verzichtet werden.
Indikationen zur Überweisung/Klinikeinweisung
- Bei Verdacht auf Fraktur Einweisung in ein Krankenhaus
.
Therapie
Therapieziele
- Therapieziele gemäß der deutschen Leitlinie zu Schenkelhalsfrakturen
- Überleben sichern.
- Lebensqualität erhalten.
- Komplikationen und funktionelle Einschränkungen minimieren.
Allgemeines zur Therapie
- Die operative Behandlung ist das Verfahren der Wahl.4,6
KonservativeEine konservative Therapie ist nur dann eine Option, wenn klare Kontraindikationen gegen eine Operation bestehen.
- Die Patient*innen sollten so schnell wie möglich innerhalb von 24 h operiert werden.
- Bei längerem Aufschub u. a. erhöhte Rate an Femurkopfnekrosen, Lungenembolien und insgesamt erhöhte Mortalität.
- Bei längerem Aufschub u. a. erhöhte Rate an Femurkopfnekrosen, Lungenembolien und insgesamt erhöhte Mortalität.
Konservative Therapie
- Konservatives Vorgehen nur bei Kontraindikationen für Operation, z. B.:6
- Ablehnung der Operation durch Patient*in/Betreuer*in
- Bettlägerigkeit
- ASA Grad 4 (hohe perioperative Mortalität).
- In diesen Fällen funktionelle Therapie mittels:4
- Analgetika
- Thrombose-, Pneumonie- und Dekubitus-Prophylaxe
- bei Bedarf Gelenkpunktion
- schmerzabhängiger Mobilisierung unter zunehmender Belastung
- Physiotherapie unter Vermeidung von Rotationsbewegungen.
Operative Therapie
- Sämtliche Empfehlungen zur operativen Therapie beziehen sich auf nachfolgende Referenz.1
- Perioperativ sollte eine antibiotische Prophylaxe erfolgen (z. B. Cefuroxim 1,5 g i. v. in der Einleitung und intraoperativ alle
zwei2 Stunden).
Schenkelhalsfraktur
- Abhängig von Fraktur und Patientencharakteristika Osteosynthese oder Endoprothese
. - Junge, gesunde Patient*innen, eine gute Knochenqualität, eine Fraktur nicht älter als 24 Stunden, keine Arthrose und eine gut reponierbare Fraktur sprechen eher für eine Osteosynthese.
- Sonst kommt eine Endoprothese zum Einsatz.
Fraktur der peri- und subtrochantären Region
- Stabile peritrochantäre Frakturen mit medialer Abstützung
- Versorgung mit extramedullären Implantaten
Dynamischedynamische Hüftschraube (DHS) oder dynamische Hüftklinge (DHK)
- Versorgung mit extramedullären Implantaten
- Instabile Frakturen
Intramedullintramedulläres Implantat (Nagel)
Postoperative Maßnahmen und Nachsorge (Auswahl)
- Physikalische und medikamentöse Thromboseprophylaxe ab 6 Stunden postoperativ
- Adäquate Schmerztherapie
- Physiotherapeutische Beübung, manuelle Lymphdrainage
:- Schenkelhalsfraktur
:- frühfunktionelle Mobilisierung mit Vollbelastung (bei Prothesenimplantation oder DHS/DHK) bzw. Teilbelastung bis 20 kg (bei Schraubenosteosynthese)
- bei erhöhtem Luxationsrisiko nach Prothesenimplantation Begrenzung der Flexion im Hüftgelenk auf 60
°Grad, keine Adduktion über die Mittellinie und Vermeidung forcierter (Innen-)sechs6 Wochen
- Peri-/subtrochantäre Fraktur: frühfunktionelle Mobilisierung mit Vollbelastung ohne Limitierung der Hüftgelenkbeweglichkeit
- Schenkelhalsfraktur
Empfehlungen für Patient*innen
- Die Patient*innen sollen das Bein so früh wie möglich nach der Operation belasten.
- Dies fördert die frühzeitige Selbstständigkeit und trägt zur Vorbeugung von thrombembolischen Komplikationen bei.
- Die eigene Motivation der Patient*innen zum Training nach der Verletzung ist ebenso wichtig wie das gemeinsame Festlegen langfristiger und realistischer Ziele.
Prävention
- Empfehlungen gemäß der Deutschen Gesellschaft für Unfallchirurgie
- Stürze vermeiden durch:
- dem Wetter angepasstes Schuhwerk und Gehhilfen
. - altersgerechte Wohnungseinrichtung (Türschwellen und Teppiche vermeiden, Handläufe benutzen)
. - Überprüfung und Korrektur der Sehfähigkeit
. - gute Beleuchtung auch nachts
. - Überprüfen der Medikamente, die das Gleichgewicht beeinträchtigen.
- Muskelaufbau- und Kräftigungsübungen.
- dem Wetter angepasstes Schuhwerk und Gehhilfen
- Frakturen vermeiden durch:
Regelmregelmäßige körperliche Aktivität- Hüftprotektoren (jedoch sehr niedrige Trageakzeptanz, nur bei selektiver Population mit hohem Risiko, insbesondere in
PflegeheimenPflegeeinrichtungen, sinnvoll) Ausreichendeausreichende Ernährung (Body Mass Index > 20)Kalziumreichekalziumreiche Ernährung (1200-15001.200–1.500 mg/Tagd)Ausreichendeausreichende Sonnenexposition (> 30 mintäglichtgl.)Gegebenenfallsggf. Supplementierung Vitamin D (400-1200–1.200 IE oral)- Nikotinverzicht
- Erkennung und rechtzeitige Behandlung bei Filialisierung maligner
TumoreTumoren.
Verlauf, Komplikationen und Prognose
Verlauf
- Bei Aufschub einer operativen Versorgung > 24 h nimmt die Anzahl der Komplikationen deutlich zu.
- Nach dem standardmäßigen operativen Vorgehen profitieren die Patient*innen von einer raschen Mobilisation unter Vollbelastung.
Komplikationen
- Bei konservativem Vorgehen sekundäre Dislokation der Fraktur
- Pseudarthrose
- Hüftkopfnekrose (bei konservativer Therapie bzw. Osteosynthese)
- Sekundäre Coxarthrose
- Pflegebedürftigkeit durch Abnahme der Mobilität
- Dekubitus
- Allgemeine OP-Risiken (z. B. thrombembolische Ereignisse, Infektionen, Wundheilungsstörungen)
Prognose
- Variabel, abhängig von der Art der Fraktur und dem Gesundheitszustand und Alter der Patient*innen
- Mortalität
- Die 90-Tages-Mortalität bei proximalen Femurfrakturen beträgt 7,9 %.
- Die 90-Tages-Mortalität bei proximalen Femurfrakturen beträgt 7,9 %.
- Morbidität
- 10–25 % der Patient*innen, die eine Hüftfraktur überleben, sind nicht in der Lage, in ihr Zuhause zurückzukehren, und 50 % haben eine verringerte Gehfunktion.9
- Neue Frakturen
- Patient*innen, die eine Hüftfraktur erlitten haben, haben im Vergleich mit Kontrollpersonen ein erhöhtes Vorkommen von neuen,
nicht-vertebralennichtvertebralen Frakturen.10
- Patient*innen, die eine Hüftfraktur erlitten haben, haben im Vergleich mit Kontrollpersonen ein erhöhtes Vorkommen von neuen,
Patienteninformationen
Patienteninformationen in Deximed
Illustrationen
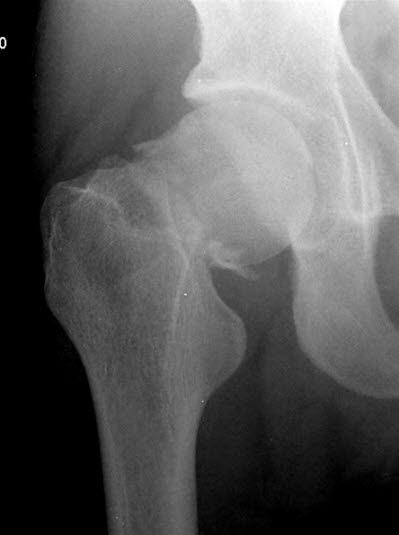
Oberschenkelhalsbruch
Quellen
Leitlinien
- Dachverband Osteologie. Prophylaxe, Diagnostik und Therapie der Osteoporose. AWMF-Leitlinie Nr. 183-001. S3, Stand 2017. www.awmf.org
- Deutsche Gesellschaft für Unfallchirurgie. Pertrochantäre Oberschenkelfraktur. AWMF-Leitlinie Nr. 012-002. S2, Stand 2016
.(abgelaufen). www.leitliniensekretariat.de - Deutsche Gesellschaft für Unfallchirurgie. Schenkelhalsfraktur des Erwachsenen. AWMF-Leitlinie Nr. 012-001. S2e, Stand 2015
.(abgelaufen). www.awmf.org
Literatur
- Raschke MJ, Everding J. SOP Proximale Femurfraktur. Orthopädie und Unfallchirurgie up2date 2019; 14: 120-26. www.thieme-connect.com
- Figved W, Opland V, Frihagen F et al. Cemented versus uncemented hemiarthroplasty for displaced femoral neck fractures. Clin Orthop Relat Res 2009; 467: 2426-35. PubMed
- Gjertsen JE, Vinje T, Engesaeter LB et al. Internal screw fixation compared with bipolar hemiarthroplasty for treatment of displaced femoral neck fractures in elderly patients. J Bone Joint Surg Am 2010; 92: 619-28. PubMed
- Deutsche Gesellschaft für Unfallchirurgie. Schenkelhalsfraktur des Erwachsenen. AWMF-Leitlinie Nr. 012-001. Stand 2015. (abgelaufen). www.awmf.org
- Bleß H.-H., Kip M. Weissbuch Gelenkersatz . Springer Verlag 2017 www.bvmed.de
- Klopfer T, Hemmann P, Schreiner AJ, et al. Proximale Femurfraktur. Trauma und Berufskrankheit 2019; 21: 86-94. link.springer.com
- Deutsche Gesellschaft für Unfallchirurgie. Pertrochantäre Oberschenkelfraktur. AWMF-Leitlinie Nr. 012-002. Stand 2016. (abgelaufen). www.leitliniensekretariat.de
- Dachverband Osteologie. Prophylaxe, Diagnostik und Therapie der Osteoporose. AWMF-Leitlinie Nr 183-001. Stand 2017. www.awmf.org
- Roche JJW, Wenn RT, Sahota O, Moran CG. Effect of comorbidities and postoperative complications on mortality after hip fracture in elderly people: prospective observational cohort study. BMJ 2006; 331: 1374-6. www.ncbi.nlm.nih.gov
- Colon-Emeric C, Kuchibhatla M, Pieper C, Hawkes W, Fredman L, Magaziner J et al. The contribution of hip fracture to risk of subsequent fractures: data from two longitudinal studies. Osteoporos Int 2003; 14: 879 - 83. PubMed
Autor*innen
- Lino Witte, Dr. med., Arzt in Weiterbildung, Allgemeinmedizin, Frankfurt a. M.
FredeDieFrihagenursprüngliche Version dieses Artikels basiert auf einem entsprechenden Artikel im norwegischen hausärztlichen Online-Handbuch Norsk Elektronisk Legehåndbok (NEL,spesialist i ortopedi, Phdhttps://legehandboka., overlege ved Ortopedisk avdeling, Oslo universitetssykehus, Ullevål, OsloCecilia Rogmark, docent och överläkare, Ortopediska kliniken, Skånes universitetssjukhusno/).