Prüfungsrelevant für die Facharztprüfung Allgemeinmedizin1
- EKG-Befundung, auch eines normalen EKG
Allgemeine Informationen
Das elektrische System des Herzens
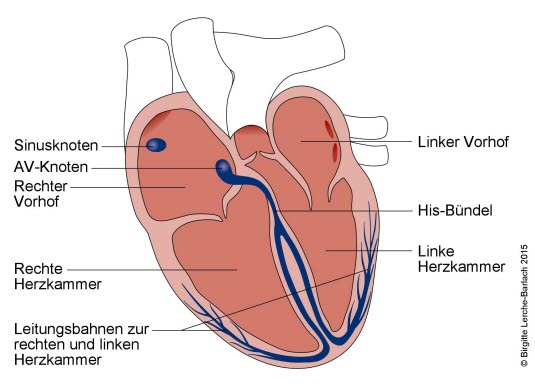
Elektrisches System des Herzens
- Jedem Herzschlag geht ein elektrischer Impuls voraus, der über das Reizleitungssystem weitergeleitet wird und schließlich zur Depolarisation der Muskelfasern und damit zur Kontraktion führt.
- In einem gesunden Herzen beginnt jeder Herzzyklus mit einem elektrischen Signal des Sinusknotens im rechten oberen Bereich des rechten Vorhofs (siehe Abbildung).
- Der Sinusknoten ist im Allgemeinen das führende Erregungszentrum mit einer Eigenfrequenz von 60–100/min.
- Vom Sinusknoten Ausbreitung der Erregung von Zelle zu Zelle sowie über Faserbündel Richtung linker Vorhof und AV-Knoten
- Der AV-Knoten ist die Schaltstelle für die Bündelung der Vorhoferregung und anschließende Weiterleitung Richtung Kammern.
- Verlangsamung der Erregungsausbreitung durch den AV-Knoten
- AV-junktionaler Bereich (Vorhofbereich vor dem AV-Knoten, His-Bündel) möglicher sekundärer Impulsgeber
- Impulsfrequenz 40–60/min, somit normalerweise vom Sinusknoten überlagert
- Intraventrikuläre Aufteilung des His-Bündels in linken und rechten Tawaraschenkel
- weitere Aufteilung des linken Tawaraschenkels in:
- linksanterioren Faszikel
- linksposterioren Faszikel.
- weitere Aufteilung des linken Tawaraschenkels in:
- Schließlich Aufteilung in zahlreiche Purkinjefasern als Endstrecke des Erregungsleitungssystems
- Purkinjefasern sind tertiäres Zentrum der Impulsgebung mit Erregungsfrequenz 20–40/min.
Vektoren und Ableitungen
Vektoren
- Das EKG erfasst die Abfolge der elektrischen Summationsvektoren während einer Herzaktion.
- Der Summationsvektor entsteht durch Zusammenfassung aller Elementarvektoren (Größe und Richtung der Spannungsänderung einer Einzelzelle).
- Die Richtung des Summationsvektors zeigt von erregtem zu unerregtem Muskel.
- Der Summationsvektor des linken Ventrikels ist maßgeblich, da rechter Ventrikel viel muskelschwächer.
- Ausschläge im EKG bestimmt durch:
- Größe des Summationsvektors
- Verhältnis der Richtungen von Summationsvektor und Ableitung
- Abstand Elektrode – Summationsvektor.
- Hauptrichtungen der Summationsvektoren der Erregungsausbreitung
- Vorhöfe: von rechts oben nach links unten
- Septum: von links oben nach rechts unten
- Kammern: von rechts oben nach links unten (Summationsvektor des rechten Ventrikels kommt gegen den des linken Ventrikels nicht zur Geltung)
- Der Summationsvektor der Erregungsrückbildung (T-Vektor) zeigt ungefähr in Richtung des Vektors der Erregungsausbreitung.
Projektion von Vektoren auf Ableitungen
- Im EKG werden die Summationsvektoren auf die Ableitlinien projiziert.
- Die abgeleitete Spannung ist am höchsten, wenn Vektor und Ableitung parallel verlaufen.
- Stehen Vektor und Ableitung senkrecht aufeinander, beträgt die abgeleitete Spannung 0 Volt.
- Zeigt der Vektor in die gleiche Richtung wie die Ableitung, entsteht ein maximal positiver Ausschlag.
- Dementsprechend negativer Ausschlag, wenn der Vektor in die entgegengesetzte Richtung der Ableitung zeigt.
Standardableitungen des EKG, Cabrera-Kreis
- Im Standard-EKG werden die Summationsvektoren auf zwei senkrecht zueinander stehende Ebenen mit jeweils 6 Ableitungen projiziert:
- Frontalebene
- Einthoven-Ableitungen I, II, III (bipolar)
- Goldberger-Ableitungen aVR, aVL, aVF (unipolar)
- Übersichtliche Darstellung der Ableitungen der Fontalebene im Cabrerakreis, hilfreich vor allem bei der Bestimmung des Lagetyps
- Horizontalebene
- Ableitungen V1, V2, V3, V4, V5, V6
Zuordnung von Ableitungen zu Herzregionen
- Mit dem EKG können Aussagen über Veränderungen in einzelnen Herzregionen getroffen werden.
- Beim Myokardinfarkt ermöglicht dies eine genauere Eingrenzung des Infarktgeschehens (z. B. inferiorer Infarkt) mit Rückschlüssen auf das vermutlich betroffene Koronargefäß (z. B. ACD = rechte Herzkranzarterie).
- Repräsentation einzelner Regionen (des linken Ventrikels) im EKG:
- anterior (Vorderwand): I, aVL, V1–V6
- anteroseptal (basale Vorderwand/Septum): V1–V3
- anteroapikal (Herzspitze): V4, V5
- lateral (Seitenwand): I, aVL, V5–V6
- posterior (Hinterwand): Spiegelbildlich V1–V3
- inferior: (Unterwand): II, III, aVF.
Anlage des EKG
- Zum einfacheren Anlegen farbige Markierung der Extremitätenkabel:
- schwarz – rechtes Bein
- rot – rechter Arm
- gelb – linker Arm
- grün – linkes Bein.
- Anlage der Brustwandkabel V1–V6 vom 4. ICR (Interkostalraum) bis 5. ICR:
- V1: 4. ICR rechts parasternal
- V2: 4. ICR links parasternal
- V3: zwischen V2 und V4 auf 5. Rippe
- V4: 5. ICR Medioklavikularlinie
- V5: 5. ICR vordere Axillarlinie
- V6: 5. ICR mittlere Axillarlinie.
- In seltenen Fällen können zusätzliche rechtsthorakale Ableitungen sinnvoll sein, z. B. akuter Myokardinfarkt mit Verdacht auf rechtsventrikuläre Beteiligung.

Platzierung der EKG-Elektroden
EKG-Aufzeichnung
Aufzeichnungsgeschwindigkeit und Zeitintervalle
- Alle EKG-Geräte laufen mit standardisierten Geschwindigkeiten.
- In Deutschland werden Ruhe-EKG routinemäßig mit 50 mm/s geschrieben.
- Alternativ sind Aufzeichnungen mit 25 mm/s oder 10 mm/s möglich, wenn eine größere Anzahl von Herzzyklen dokumentiert werden soll.
- Die Aufzeichnung erfolgt auf standardisiertem EKG-Papier mit einem standardisierten Kästchenmuster (Millimeterpapier).
- Bei Schreibgeschwindigkeit 50 mm/s gilt:
- Ein kleines Kästchen von 1 mm Länge entspricht einem Intervall von 0,02 s.
- z. B. ein QRS-Komplex über 5 kleine Kästchen: Dauer der Erregungsausbreitung 0,1 s
- Ein Quadrat von 5 mm Länge entspricht einem Intervall von 0,1 s.
- Pro Sekunde werden somit 10 Quadrate beschrieben.
- Pro Minute werden 600 Quadrate beschrieben.
- Die Herzfrequenz lässt sich so ohne EKG-Lineal einfach durch Abzählen der Quadrate in einem RR-Intervall abschätzen.
- Beispiel: 8 Quadrate in einem RR-Intervall, somit errechnet sich: 600 Quadrate/min: 8 Quadrate = Herzfrequenz 75/min.
- Ein kleines Kästchen von 1 mm Länge entspricht einem Intervall von 0,02 s.
Darstellung und Messung der Amplituden
- Für die Darstellung und Messung der Amplituden gilt:
- Positive Spannungsdifferenzen werden von der Nulllinie nach oben, negative Spannungsdifferenzen nach unten aufgezeichnet.
- 1 kleines Kästchen (1 mm) entspricht 0,1 mV
- 2 Quadrate (2 x 5 mm = 10 mm) entspricht 1 mV
- Eine Eichzacke auf dem EKG-Streifen zeigt an, ob 10 mm tatsächlich 1 mV entspricht.
Aufzeichnungsprobleme
- Zitterartefakte durch Muskelzittern
- Entsteht durch Bewegung der Person oder Anspannung der Muskulatur
- Maßnahmen
- Patient*in soll möglichst vollkommen ruhig und entspannt liegen.
- bei Tremor in den Händen: Anbringen der Elektroden an den Schultern
- bei Unruhe in den Beinen: Anbringen der Elektroden an den Beckenkämmen
- Wandernde Grundlinie
- variierendes Gleichstrompotenzial aufgrund atmungsbedingter Bewegungen des Thorax
- Kann auftreten bei unzureichendem Kontakt zwischen Elektrode und Haut.
- Maßnahmen: kurze Atempause während der Aufzeichnung, Überprüfung der Elektroden
- Kein Ausschlag, nur gerade Linien
- Kontaktverlust zwischen Elektrode und Haut
- Maßnahme: Elektrode neu platzieren
- Starke Ausschläge
- Überlagerung von sehr großamplitudigen QRS-Komplexen
- Maßnahme: Umschalten der Eichung auf 1 mV = 5 mm, dies sollte aber nur im absoluten Ausnahmefall erfolgen, um Fehlmessungen/-interpretationen zu vermeiden.
Einzelne Anteile des EKG
P-Welle und PQ-Zeit
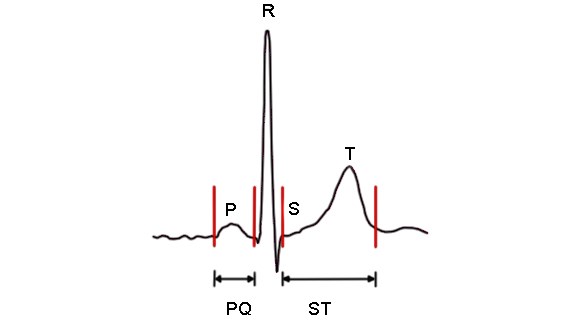
Bezeichnung der einzelnen EKG-Abschnitte
- P-Welle
- Darstellung der Vorhoferregung im EKG
- Halbrunde Welle mit kleiner Amplitude (Amplitude physiologisch ≤ 0,2 mV), Dauer ≤ 0,11 s
- meistens in Abl. II am besten sichtbar
- elektrische Achse der P-Welle von rechts oben nach links unten, in etwa entsprechend Ableitung II
- PQ-Zeit
- Die PQ-Zeit erfasst den Zeitraum von Beginn der Vorhoferregung bis Beginn der Kammererregung.
- Die PQ-Zeit schließt somit die AV-Überleitung mit ein.
- Messung von Beginn der P-Welle bis Beginn QRS-Komplex
- normal 0,12–0,20 s
QRS-Komplex
- Darstellung der Erregungsausbreitung in den Herzkammern
- Normale Breite ≤ 0,10 s, Amplitude ≤ 2,6 mV
- Bezeichnung der Zacken
- Q-Zacke = negative Zacke vor der ersten positiven Zacke
- R-Zacke = positive Zacke
- Zweite positive Zacke wird als R'-Zacke bezeichnet.
- Große Zacken werden mit R, kleine Zacken mit r bezeichnet.
- S-Zacke = negative Zacke
- Zweite negative Zacke wird als S' bezeichnet.
- Große Zacken werden mit S, kleine Zacken mit s bezeichnet.
- Q-Zacke
- Ausdruck der Septumerregung (physiologisch über den linken Tawaraschenkel)
- Das normale septale Q ist eine kleine Q-Zacke in den nach links zeigenden Ableitungen (I, aVL, V6).
- R-Zacke und S-Zacke
- Ausdruck der restlichen Kammererregung nach der initialen Septumerregung
- Die Form des QRS-Komplexes in den Extremitätenableitungen ist vor allem abhängig vom Lagetyp.
- normalerweise Zunahme der Amplitude der R-Zacke in den Brustwandableitungen V1–V5 („normale R-Progression“)
- normalerweise R/S-Umschlag in Ableitungen V2/V3 oder V3/V4 (d. h. R-Zacke wird größer als S-Zacke)
ST-Strecke, T-Welle, U-Welle
- ST-Strecke und T-Welle sind Ausdruck der Erregungsrückbildung der Herzkammern.
- ST-Strecke
- Entspricht dem Beginn der Erregungsrückbildung.
- Zeit vom Ende des QRS-Komplexes bis zum Beginn der T-Welle
- Die Dauer der der ST-Strecke wird üblicherweise nicht bestimmt.
- Die ST-Strecke verläuft physiologisch auf der isoelektrischen Linie.
- T-Welle
- in Extremitätenableitungen physiologisch Konkordanz von T-Welle und QRS-Komplex (d. h. T-Welle zeigt in die gleiche Richtung von der isoelektrischen Linie aus wie der QRS-Komplex)
- in Brustwandableitungen negative T-Welle in Abl. V1(–V2) physiologisch, in den übrigen Brustwandableitungen positive T-Welle
- U-Welle
- flache Welle nach der T-Welle
- im Allgemeinen bedeutungslos
- Wird nicht ausgemessen.
- Bei der Bestimmung der QT-Zeit U-Welle nicht versehentlich mitmessen!
QT-Zeit
- QT-Zeit umfasst sowohl Erregungsausbreitung als auch -rückbildung der Kammern.
- QT-Zeit ist frequenzabhängig.
- Bezogen auf die Herzfrequenz kann eine korrigierte QT-Zeit (QTc) bestimmt werden.
Lagetyp
- Der Lagetyp (oder elektrische Herzachse) entspricht der Projektion des elektrischen Hauptverktors auf die Frontalebene.
- Nicht zu verwechseln mit der anatomischen Herzachse!
- Die Bestimmung des Lagetyps erfolgt aus den Extremitätenableitungen.
- Festlegung mit mehreren unterschiedlichen Methoden möglich
- Ein mögliches Vorgehen zur Bestimmung des Lagetyps:
- Schritt 1: Welches ist die Extremitätenableitung mit dem größten positiven Ausschlag des QRS-Komplexes, d. h. der größten R-Zacke? Damit ist die ungefähre Richtung des Lagetyps festgelegt.
- Schritt 2: Welches ist die Ableitung, in der die resultierende Fläche des QRS-Komplexes 0 beträgt (d. h. R = S)? Auf dieser Ableitung steht die elektrische Achse senkrecht.
- Fläche leicht positiv: Die elektrische Achse zeigt geringfügig zu dieser Ableitung hin.
- Fläche leicht negativ: Die elektrische Achse zeigt geringfügig von dieser Ableitung weg.
- Der Lagetyp wird quantitativ in Winkelgraden auf dem Cabrera-Kreis angegeben.
- Qualitativ ergeben sich hieraus folgende Lagetypen:
- überdrehter Linkstyp: < –30°
- Linkslagetyp: –30° bis +30°
- Indifferenztyp: +30° bis +60°
- Steiltyp: +60° bis +90°
- Rechtstyp: +90° bis +120°
- überdrehter Rechtstyp: > +120°.
Beispiele von EKG-Befunden bei verschiedenen Herzachsen
- Normale Herzachse
- QRS-Komplexe von Abl. I, II und III sind positiv und der Ausschlag von Abl. II ist größer als der von Abl. I und III.

Normale Herzachse
- Achsenabweichung nach rechts
- Abl. I zeigt negativen, Abl. III stark positiven Ausschlag.
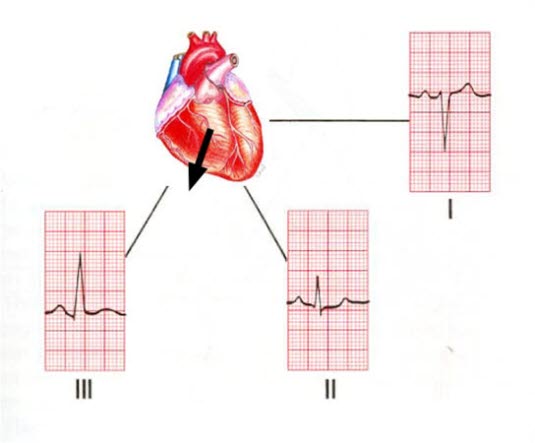
Achsenabweichung nach rechts
- Achsenabweichung nach links
- Ableitung I ist positiv, Ableitung II und vor allem Abl. III negativ.

Achsenabweichung nach links
- Bedeutung der Achsenabweichungen
- Achsenabweichungen können bei Schenkelblöcken auftreten oder Hinweis für eine Links- oder Rechtsherzbelastung sein.
- Bei Änderungen der Herzachse im Vgl. zum Vorbefund ist nach der klinischen Ursache zu fragen.
Automatisierte EKG-Auswertung
- Moderne EKG-Geräte bieten z. T. automatische Auswertungen der Aufzeichnungen an.
- Diese können im Einzelfall korrekt sein, nicht selten führen die Auswertungsalgorithmen aber zu Fehlmessungen oder Fehlinterpretationen.
- Die automatische Auswertung ersetzt nicht die persönliche Befundung durch die Ärzt*innen!
EKG-Lineal
- Einfaches, aber wichtiges Instrument für die manuelle EKG-Auswertung
- Folgende Skalen finden sich auf allen EKG-Linealen:
- Skala für die Herzfrequenzbestimmung (meistens für 50 mm/s und 25 mm/s Schreibgeschwindigkeit)
- Skala für die Messung von Zeiten
- Skala für die Messung von Amplituden.
- Manche EKG-Lineale geben darüber hinaus weitere Informationen wie z. B.:
- Cabrera-Kreis
- Tabellen für frequenzabhängige Normwerte für PQ-Zeit oder QT-Zeit
- u. a.
Weitere Informationen zum EKG
- EKG: Checkliste
- EKG: Rhythmus und Rhythmusstörungen
- EKG: Veränderungen von P-Welle, QRS-Komplex und ST-T-Segment
Patienteninformationen
Patienteninformationen in Deximed
Illustrationen
- Siehe EKG, normales.

Elektrisches System des Herzens

Platzierung der EKG-Elektroden

Bezeichnung der einzelnen EKG-Abschnitte
EKG, Cabrerakreis

Normale Herzachse

Achsenabweichung nach rechts

Achsenabweichung nach links
Quellen
Literatur
- Lohnstein M, Eras J, Hammerbacher C. Der Prüfungsguide Allgemeinmedizin - Aktualisierte und erweiterte 3. Auflage. Augsburg: Wißner-Verlag, 2018.
- Rainer Klinge. Das Elektrokardiogramm. 10. Auflage. Stuttgart - New York. Georg Thieme Verlag.
Autor*innen
- Michael Handke, Prof. Dr. med., Facharzt für Innere Medizin, Kardiologie und Intensivmedizin, Freiburg im Breisgau
- Die ursprüngliche Version dieses Artikels basiert auf einem entsprechenden Artikel im norwegischen hausärztlichen Online-Handbuch Norsk Elektronisk Legehåndbok (NEL, https://legehandboka.no/).