Prüfungsrelevant für die Facharztprüfung Allgemeinmedizin1
Red Flags und abwendbar gefährliche Verläufe2-3
|
Red Flags |
Abwendbar gefährlicher Verlauf |
|
Akutes neurologisches Defizit Störungen der Vigilanz, Paresen |
Schlaganfall, intrakranielle Blutung |
|
Schwindel |
M. Menière, akute Labyrinthitis, Zoster oticus, Akustikusneurinom, bei ungeordnetem Nystagmus: akute Hirnstamm- oder Kleinhirnläsion (Schlaganfall), Subarachnoidalblutung |
|
Ohrtrauma (inkl. Schädel-Hirn-Trauma, Barotrauma) mit Blutung aus dem Ohr, Schwindel |
Verletzung von Innen- und/oder Mittelohr und Trommelfell |
|
Hautausschlag Bläschen am Gehörgang |
Zoster oticus |
|
Trommelfellperforation, Infektion, Blutung |
Allgemeine Informationen
Definition
- Eine Hörminderung oder ein Hörverlust bezeichnen eine Einschränkung des Hörvermögens unterschiedlicher Ursache.4-5
- Die Ausprägung einer Hörminderung (Hypakusis) ist variabel und reicht von leichter Störung bis hin zur vollständigen Gehörlosigkeit (Taubheit).
- Begleitsymptome, z. B. Ohrenschmerzen, Tinnitus und Schwindel sind abhängig von der Ursache.
- Abhängig von der Lokalisation der Schädigung werden unterschieden:4-6
- Schallleitungsschwerhörigkeit (SLS)
- Störungen der Schallübertragung im äußeren Gehörgang und/oder Mittelohr
- z. B. Paukenerguss oder chronische Otitis media
- Schallempfindungsschwerhörigkeit (SES)
- Störung der Schallrezeption durch Innenohr- und/oder Hörnervenschädigung
- z. B. Presbyakusis oder Lärmschaden
- zentrale Schwerhörigkeit (bei neurologischen Erkrankungen)
- Schallleitungsschwerhörigkeit (SLS)
- Die Ursachen einer angeborenen oder erworbenen Hörminderung sind vielseitig.
- Die häufigsten Ursachen einer chronischen Hörminderung sind die Schwerhörigkeit bei Älteren (Presbyakusis), die Lärmschwerhörigkeit sowie die chronische Otitis media.4
- Ein Hörsturz (akuter idiopathischer sensorineuraler Hörverlust) bezeichnet einen plötzlichen, meist einseitigen Hörverlust ohne erkennbare Ursache.7
- Hörstörungen gehören in den Industrienationen zu den häufigsten und meisten beeinträchtigenden Erkrankungen mit Auswirkungen auf die Lebensqualität sowie das berufliche und soziale Leben.4
- In den meisten Fällen ist eine effektive Versorgung, z. B. mittels Hörgeräten oder Cochlea-Implantaten, möglich.8-10
Häufigkeit
- Häufigkeit der Schwerhörigkeit in Deutschland
- Etwa 20–30 Mio. Erwachsene in Deutschland sind schwerhörend.5
- Prävalenz behandlungsbedürftiger Hörminderungen (min. 40 dB) von etwa 19 %4,11
- Etwa 6 % der Menschen über 65 Jahren leiden unter einer ausgeprägten Hörminderung.12
- Datenlage zur Häufigkeit in Deutschland teils unzureichend, auch aufgrund unterschiedlicher Definitionen relevanter Hörminderungen4-5
- Zunahme der Häufigkeit von Hörminderungen mit fortschreitendem Alter4,13
- leichte Hörstörungen bei:
- 6 % (w) bzw. 7 % (m) im Alter von 18–29 Jahren
- 29 % (w) bzw. 34 % (m) im Alter von über 65 Jahren.
- leichte Hörstörungen bei:
- Hörstörungen im Kindesalter4,8
- Im Vordergrund stehen passagere Schallleitungsschwerhörigkeiten (10–30 % in den ersten 3 Lebensjahren).
- Jugendliche sind zunehmend häufiger von Hörminderungen betroffen4,11
- auch bedingt durch Freizeitverhalten (Lärmbelastung)
- Siehe auch Artikel Schwerhörigkeit bei Kindern.
- Häufigkeit eines akuten Hörsturzes7
- Inzidenz von 160–400/100.000 pro Jahr
- Häufigkeitsgipfel um das 50. Lebensjahr
Diagnostische Überlegungen
Grad der Schwerhörigkeit
-
Die Stärke von Schallwellen (Schalldruckpegel) wird in Dezibel (dB) gemessen.11
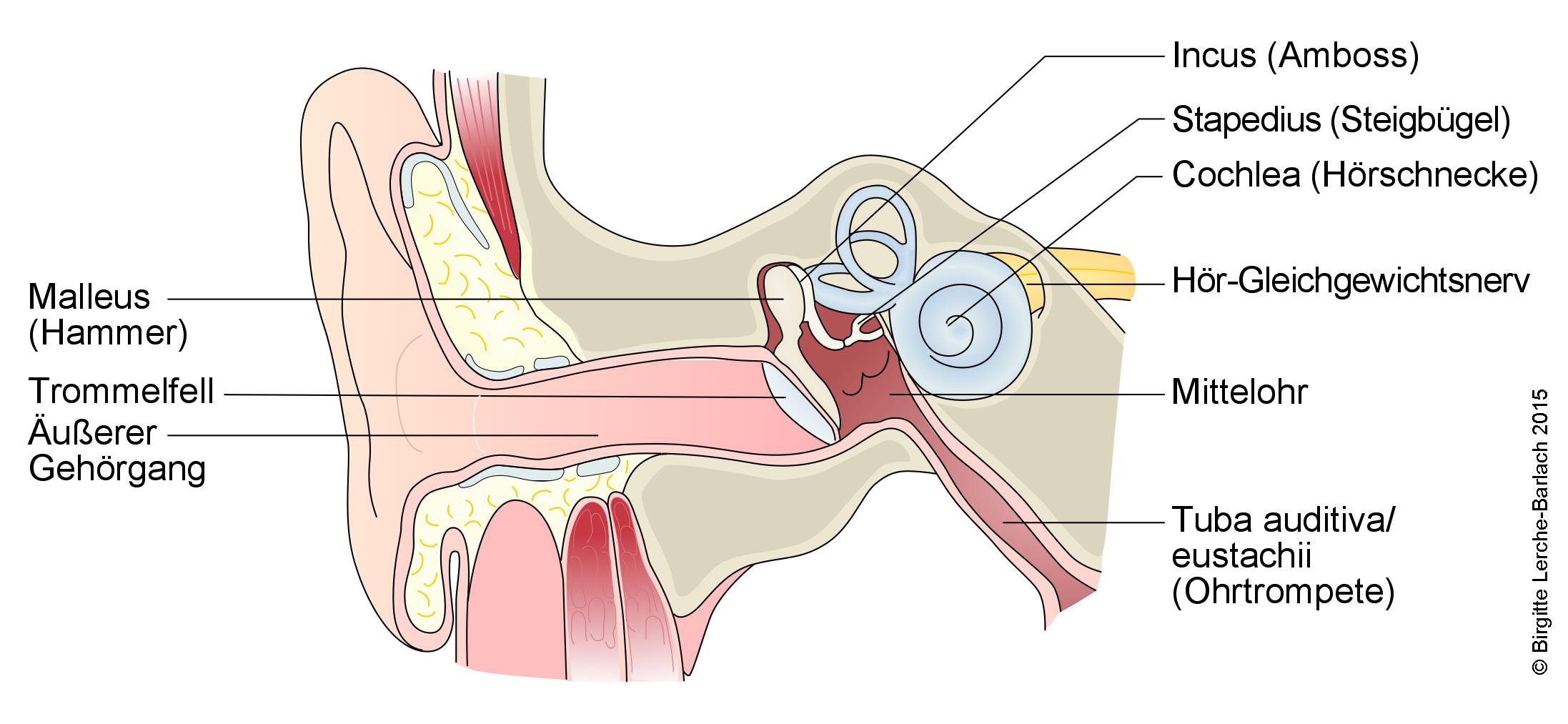 Ohr, Übersicht
Ohr, Übersicht- Erhöhung um 20 dB entspricht einer Verzehnfachung des Schalldrucks.
- Hörschwelle: Schalldruckpegel, der gerade noch wahrgenommen werden kann.
- Die Hörschwelle ist frequenzabhängig (am empfindlichsten bei 2–5 kHz).
- Durch Hörprüfungen kann für jedes Ohr die frequenzspezifische Hörschwelle bestimmt werden.
- Bei einem gesunden Hörvermögen kann der Mensch Tonfrequenzen von 20–20.000 Hz wahrnehmen.14
- Beim Sprechen liegt die Frequenz zwischen 500 und 4.000 Hz.
- Die normale Hörschwelle des Menschen liegt bei 0–20 dB.
- Schweregrad der Schwerhörigkeit entsprechend WHO nach Hörschwelle in den Hauptsprachfrequenzen (0,5–4 kHz)4,11
- normalhörig (0): Hörschwelle 25 dB und besser
- geringgradige Schwerhörigkeit (1): Hörschwelle 26–40 dB
- mittelgradige Schwerhörigkeit (2): Hörschwelle 41–60 dB
- hochgradige Schwerhörigkeit (3): Hörschwelle 61–80 dB
- Hörreste oder Taubheit (4): Hörschwelle > 81 dB.
Differenzierung der Schwerhörigkeit
- Primäre Unterscheidung entsprechend der Lokalisation der Störung:4,7
- Schallleitungsschwerhörigkeit (SLS)
- Schallempfindungsschwerhörigkeit (SES)
- neurale und zentrale Schwerhörigkeit (im Rahmen neurologischer Erkrankungen).
- Weitere Differenzierung einer Hörstörung:4,7
- einseitig oder beidseitig
- akut oder langsam progredient
- passager oder anhaltend
- angeboren oder erworben.
Schallleitungsschwerhörigkeit
-
Störung im Bereich der schallleitenden Strukturen im äußeren Gehörgang und/oder Mittelohr4,11,14
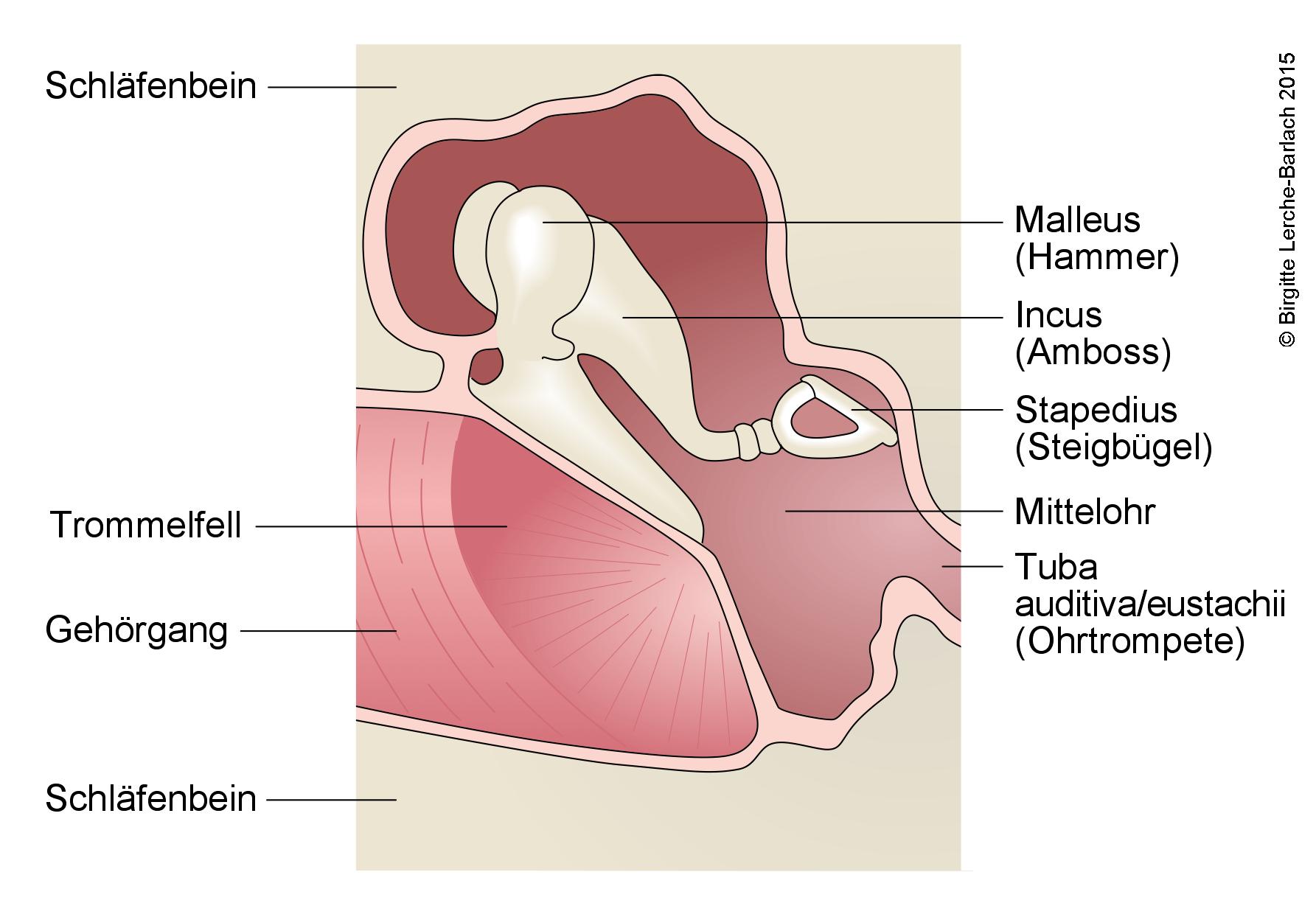 Mittelohr, Übersicht
Mittelohr, Übersicht- dadurch Behinderung der Übertragung des Schalls zu den Flüssigkeiten des Innenohrs
- Häufige Ursachen sind Verlegung durch Zerumen oder Fremdkörper, Trommelfellperforation, Otitis media, Otosklerose, Cholesteatom, Tumoren oder eine Unterbrechung der Ossikelkette durch Trauma.
- Bei Kindern handelt es sich bei Schallleitungsstörungen meist um passager auftretende Hörstörungen (z. B. Tubenbelüftungsstörung oder Mittelohrentzündung)8
Schallempfindungsschwerhörigkeit
- Die Umwandlung der durch Schall ausgelösten Schwingungen der Perilymphe in ein Nervenpotenzial erfolgt im Corti-Organ des Innenohrs.
-
Störung im Bereich der Cochlea des Innenohrs (Innenohrschwerhörigkeit) oder des N. vestibulocochlearis (VIII)4,11,14
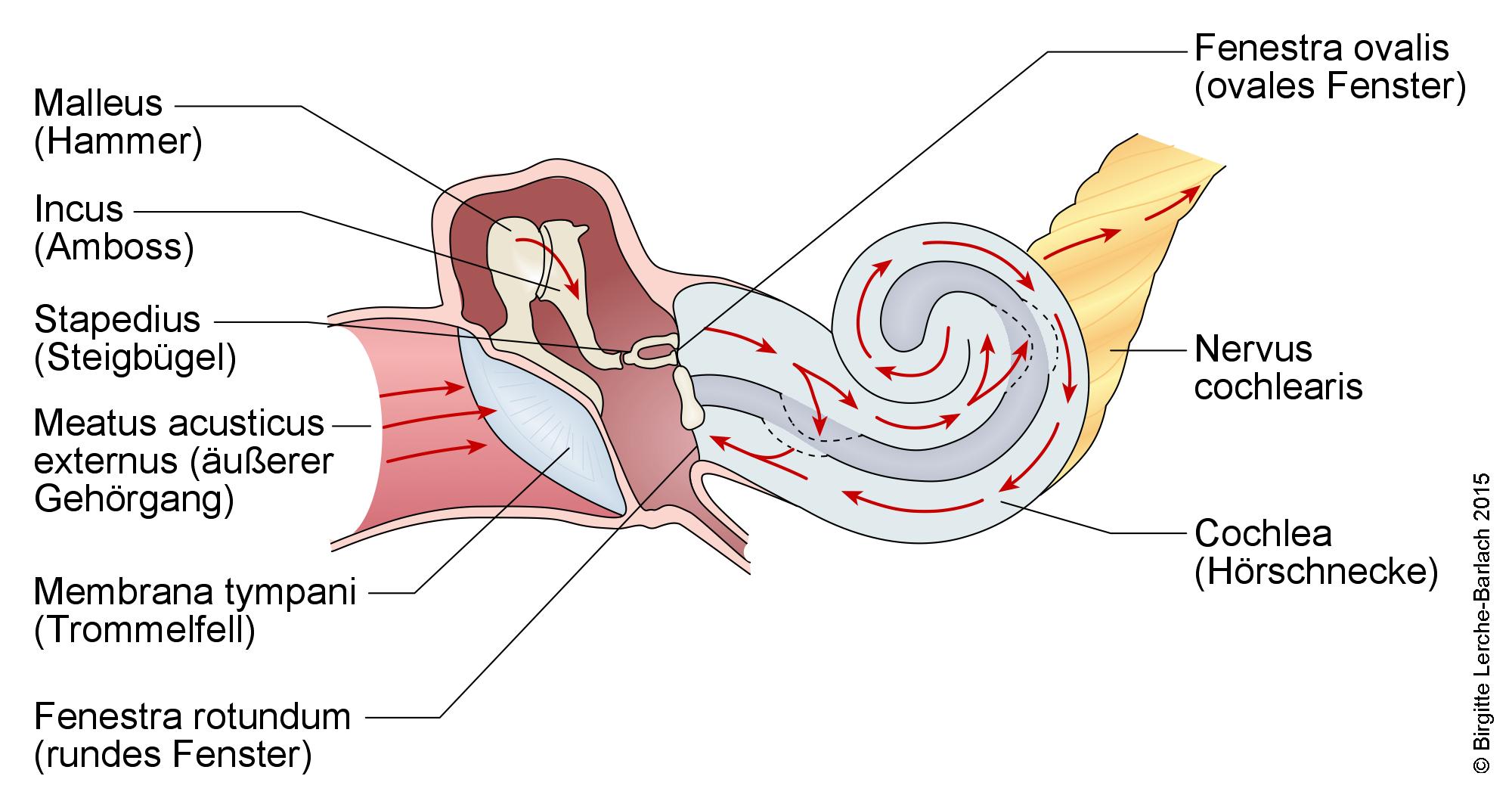 Mittel- und Innenohr, Übersicht
Mittel- und Innenohr, Übersicht- dadurch eingeschränkte Übertragung der Schallsignale an das Gehirn
- sensorineurale Schwerhörigkeit: Beteiligung von Cochlea und Hörnerv
- Formen der cochleären Schwerhörigkeit (Innenohrschwerhörigkeit, IOS)7
- Hochton-IOS
- Funktionsverlust der äußeren (bis ca. 50 dB Hörverlust) und/oder inneren Haarzellen (ab ca. 60 dB Hörverlust)
- Tiefton-IOS
- häufig fluktuierend ausgeprägt
- Überschuss an Endolymphe (endolymphatischen Hydrops)
- Mittelton-IOS
- Pathogenese kaum untersucht
- z. B. Durchblutungsstörung mit Hypoxie des Corti-Organs
- Pantonale IOS
- z. B. durch Durchblutungsstörungen der Cochlea verursacht
- Taubheit oder an Taubheit grenzende IOS
- z. B. durch vaskulären Verschluss
- Hochton-IOS
- Eine Schallempfindungsschwerhörigkeit kann angeboren oder erworben sein.
- z. B. durch Lärmschädigung, ototoxische Substanzen oder Infektionen des Innenohrs
- Seltener sind Formen einer zentralen Schwerhörigkeit.
- Störung durch Läsion der Hörbahn oder der Hörrinde
- z. B. durch Hirntumoren oder Schlaganfall
Hörsturz (akuter idiopathischer sensorineuraler Hörverlust)
- Entität mit akuter, meist einseitige Innenohrfunktionsstörung mit Schallempfindungsschwerhörigkeit7,15
- Ätiologie und Pathogenese sind weitgehend ungeklärt.7
- diskutierte Pathomechanismen: vaskuläre Störungen, Infektionen, zelluläre Regulationsstörungen
Konsultationsgrund
Beratungsanlass
- Subjektive Hörminderung
- Reduziertes Sprachverständnis
- häufig erstmals in Situationen mit erschwerten Bedingungen (z. B. Hintergrundgeräusche, mehrere Sprechende gleichzeitig, Distanz)5
- Begleitsymptomatik
- Hörstörungen, die im sozialen Umfeld aufgefallen sind.
Folgen einer Schwerhörigkeit5,11,16
- Einschränkungen im privaten und beruflichen Bereich
- in erster Linie durch gestörte Kommunikation
- Reduktion der Lebensqualität
- Kognitive Verarbeitungs- und Funktionsstörungen
- Soziale Isolation
- Reduziertes Selbstvertrauen
- Verlust an individueller Unabhängigkeit
- Depression
- Negativer Einfluss auf den Verlauf anderer (geriatrischer) Erkrankungen, z. B. Demenz, Sturzrisiko5
Abwendbar gefährliche Verläufe
- Hörverlust/Taubheit bei Kindern mit Störung der Sprachentwicklung8
- Progrediente, behandelbare Erkrankungen (z. B. Otosklerose)
- Zerebrale, neurologische Erkrankungen (z. B. Tumoren, Schlaganfall)
- Berufliche und soziale Konsequenzen sowie Auswirkungen auf die Lebensqualität, die durch Hörgerät-Versorgung verhindert werden könnten.5
ICPC-2
- H02 Hörstörung
- H85 Akustisches Trauma
ICD-10
- H90 Hörverlust durch Schallleitungs- oder Schallempfindungsstörung
- H90.0 Beidseitiger Hörverlust durch Schallleitungsstörung
- H90.1 Einseitiger Hörverlust durch Schallleitungsstörung bei nicht eingeschränktem Hörvermögen der anderen Seite
- H90.2 Hörverlust durch Schallleitungsstörung, nicht näher bezeichnet
- H90.3 Beidseitiger Hörverlust durch Schallempfindungsstörung
- H90.4 Einseitiger Hörverlust durch Schallempfindungsstörung bei nicht eingeschränktem Hörvermögen der anderen Seite
- H90.5 Hörverlust durch Schallempfindungsstörung, nicht näher bezeichnet
- H90.6 Kombinierter beidseitiger Hörverlust durch Schallleitungs- und Schallempfindungsstörung
- H90.7 Kombinierter einseitiger Hörverlust durch Schallleitungs- und Schallempfindungsstörung bei nicht eingeschränktem Hörvermögen der anderen Seite
- H90.8 Kombinierter Hörverlust durch Schallleitungs- und Schallempfindungsstörung, nicht näher bezeichnet
- H91 Sonstiger Hörverlust
- H91.0 Ototoxischer Hörverlust
- H91.1 Presbyakusis
- H91.2 Idiopathischer Hörsturz
- H91.3 Taubstummheit, anderenorts nicht klassifiziert
- H91.8 Sonstiger näher bezeichneter Hörverlust
- H91.9 Hörverlust, nicht näher bezeichnet
Differenzialdiagnosen
Schallleitungsschwerhörigkeit
Obstruktion des äußeren Gehörgangs
-
Häufige Ursache für eine Schallleitungsschwerhörigkeit
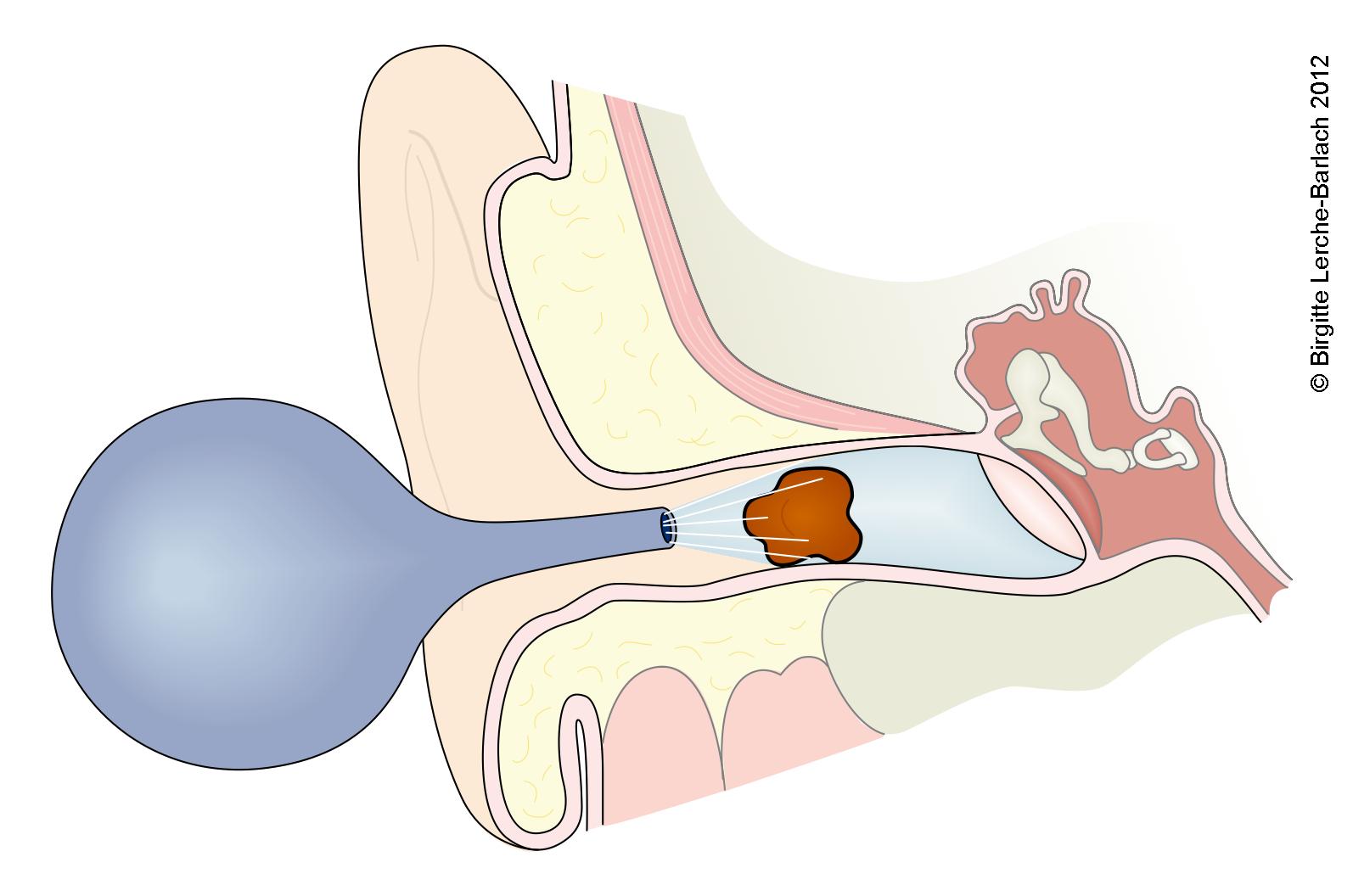 Ohrspülung
Ohrspülung- zusätzlich zum Hörverlust ggf. Druckgefühl, Juckreiz, Tinnitus
- Blockade des äußeren Gehörgangs durch:4
- Therapie durch Gehörgangsreinigung (Ohrspülung) bzw. Fremdkörperentfernung8
Otitis externa
- Akute Entzündung des äußeren Gehörgangs4,8
- häufig bei Kindern und Jugendlichen, insbesondere nach dem Schwimmen
- Beschwerdesymptomatik mit starken Schmerzen, Juckreiz, Ohrenfluss (Otorrhö), Rötung des Gehörgangs und Hörminderung
- Therapie symptomlindernd und mittels topisch applizierter Medikamente
Seröse Otitis media (Seromukotympanon)
-
Ansammlung von Flüssigkeit im Mittelohr (Paukenerguss) ohne Zeichen einer akuten Infektion
 Mittelohr und Trommelfell mit Drainage
Mittelohr und Trommelfell mit Drainage- Kann nach einer akuten Otitis media oder im Rahmen anderer Erkrankungen auftreten.
- bei anhaltender Obstruktion der Tuba auditiva, z. B. durch adenoiden Vegetationen („Polypen")
- erhöhte Inzidenz bei Fehlbildungen des Gaumens- und der Tube z. B. Spaltfehlbildungen oder Trisomie 21
- Kinder sind durch anatomische Verhältnisse und Infektanfälligkeit häufiger betroffen.4
- 10–30 % der Kinder zwischen dem 1. und 3. Lebensjahr haben vorübergehend einen Paukenerguss mit Schallleitungsstörung.
- Klinische Beschwerden4
- meist dumpfes Druckgefühl im Ohr und oft beidseitige Hörminderung
- Hörverlust im gesamten Frequenzbereich bis 40 dB
- in der Regel keine Schmerzen oder Fieber
- Diagnosestellung durch Otoskopie, Tympanometrie und Audiometrie
- Hohe Spontanheilungsrate
- Einlage einer Drainage als Therapieoption4
Akute Otitis media (Mittelohrentzündung)
- Häufigster Grund für Schallleitungsschwerhörigkeit bei Kindern17
- Klinische Beschwerden
- Ohrenschmerzen, oft nach einer Erkältung
- Allgemeinzustand leicht eingeschränkt, ggf. Fieber
- bei Trommelfellperforation zunächst nachlassende Schmerzen und Ausfluss von purulentem Sekret
- In der Otoskopie hyperämisiertes, vorgewölbtes Trommelfell
- Abhängig vom Verlauf zunächst beobachtende oder antibiotische Behandlung
Chronische Otitis media
- Häufigste Ursache für eine anhaltende Schalleitungsschwerhörigkeit4
- Zwei Formen der chronischen Otitis media:4,8
- Otitis media mesotympanalis (chronische Schleimhauteiterung)
- ggf. operative Versorgung (Tympanoplastik)
- Otitis media epitympanalis (Cholesteatom, chronischer Knocheneiterung)
- Entstehung im Rahmen einer Trommelfellperforation oder Tubenventilationsstörung möglich
- Begleitsymptome bei Ausbreitung können Schwindel, Ohrenfluss (Otorrhö) und ggf. eine Fazialisparese sein.
- Indikation zur Operation, unabhängig vom Lebensalter
- Otitis media mesotympanalis (chronische Schleimhauteiterung)
- Schwerhörigkeit variablen Ausmaßes (30–60 dB)
- in beiden Fällen durch Dämpfung, Destruktion oder Fixation von Trommelfell und Ossikelkette4
- Operation mit Entfernung der Entzündung und Rekonstruktion der Ossikelkette als Therapieoption4,8
- alternativ Ausgleich der Schwerhörigkeit durch Hörgeräte
Trommelfellruptur
- Kann traumatisch (z. B. penetrierendes Objekt) oder als Komplikation einer Otitis media auftreten.17
- Bei Verletzung durch Fremdkörper sind Begleitverletzungen der Ossikelkette häufig.
- Therapeutisch ist meist eine Abdeckung der Perforation ausreichend.8
- bei größerer Perforation ggf. Tympanoplastik
Otosklerose
- Erkrankung mit Knochenumbauprozessen und Fixation des Steigbügels4
- Führt zu progredienter Schallleitungsschwerhörigkeit in den tiefen Frequenzen bis 40 dB.
- Häufigste Ursache für Schallleitungsschwerhörigkeit bei Erwachsenen ohne vorhergehende Mittelohrerkrankungen17
- Prävalenz von 0,3–0,4 % mit Häufigkeitsgipfel zwischen dem 15. und 40. Lebensjahr4
- Therapie durch Mikrochirurgie mit hoher Erfolgsrate bzgl. Schwerhörigkeit
Weitere Ursachen
- Tubenventilationsstörung
- Fehlbildungen des äußeren Gehörgangs
- Barotrauma
- durch plötzliche, starke Änderung des Luftdrucks (z. B. Tauchen, Fallschirmspringen) ohne Druckausgleich durch Tuba auditiva17
- Auch graduelle Veränderungen (Bergsteigen, Flugreisen) können zu Beschwerden führen.
- Tumoren des äußeren Gehörgangs
- Traumatische Gesichts- und Kopfverletzungen mit Beteiligung des Gehörgangs
Schallempfindungsschwerhörigkeit
Angeborene Hörstörungen
- Erbliche bedingte Hörstörungen können im Rahmen syndromaler Erkrankungen (30 %) oder nichtsyndromal (70 %) auftreten.4,8
- nichtsyndromale, vererbte Hörminderungen häufig durch Mutation im Connexin-Gen (Transmembranprotein von Haarzellen)4
- Abzugrenzen sind prä-, peri- oder postnatal erworbene Hörstörungen oft infektiöser, toxischer oder traumatischer Genese.
- Die Prävalenz eines angeborenen sensorineuralen Hörverlustes liegt bei 1–2 pro 1.000 Lebendgeborene.4,17
- Anzeichen für einen kindlichen Hörverlust4,8
- abnehmende Lautproduktion bei Kleinkindern nach einer frühen Phase mit reichlich Gebrabbel
- eingeschränkte Kontaktfähigkeit
- keine Reaktion auf akustische Stimulationen
- Unbehandelt besteht die Gefahr einer gestörten Sprachentwicklung.
- Früherkennung durch universelles Neugeborenen-Hörscreening (UNHS)4,8
- durch objektive audiometrische Verfahren
- Erkennung eines Hörverlustes ab 35 dB und entsprechende Therapie
- In etwa 30 % sind angeborene Schwerhörigkeiten im Laufe der Kindheit progredient, sodass regelmäßige Kontrollen erfolgen sollten.
- Frühzeitige interdisziplinäre Therapie mit adäquater Versorgung (z. B. Cochleaimplantate) und Maßnahmen zum Hör- und Spracherwerb4,8-10
Lärmschaden
- Lärmbelastung am Arbeitsplatz und in der Freizeit gehört zu den häufigsten Ursachen für erworbene Hörstörungen.4,11
- auch bei Kindern und Jugendlichen zuletzt zunehmend (Freizeitverhalten)
- Akute Lärmexposition führt oft zu einer vorübergehenden Hörminderung mit Tinnitus4
- Knalltrauma: kurze Schallbelastung mit sehr hohen Pegeln (> 140 dB)
- Explosionstrauma: längerer Druckanstieg
- Führt oft zu Trommelfellrupturen (kombinierte Schallleitungs- und Schallempfindungsschwerhörigkeit).
- Chronische Lärmexposition führt zu progredientem Hörverlust in den Hochtonbereichen und ggf. Tinnitus (Lärmschwerhörigkeit)
- Lärm führt zu mechanischer Schädigung der Haarzellen in der Cochlea.
- Dauer und Intensität des Lärms sind für das Ausmaß der Schädigung entscheidend.
- Lärmschwerhörigkeit ist die häufigste anerkannte Berufskrankheit (40 %).4
- Die Diagnose wird durch typisches Muster in der Audiometrie gestützt:
- beidseitiger Hörverlust im empfindlichsten Hörbereich (3–6 kHz, sog. C5-Senke)
- Hochtonverlust, bei langfristiger Exposition auch verminderte Hörfähigkeit im Tieftonbereich.
- Therapie
- hohe Spontanheilungsrate nach akutem Lärmschaden
- Behandlung eines chronischen Lärmschadens mit Hörgeräten
- Prävention durch Gehörschutz und Vermeidung von Lärmexposition17
Altersschwerhörigkeit (Presbyakusis)
- Beidseitige Schwerhörigkeit, die ab dem 5.–6. Lebensjahrzehnt auftritt.4-5
- Menschen ab dem 65. Lebensjahr sind zu etwa 40 % betroffen.
- Ursache ist eine Schädigung des Innenohrs, v. a. der Haarzellen im Corti-Organ.5,14
- Hörverlust typischerweise beidseitig und langsam progredient5,14
- zu Beginn insbesondere der Hochtonbereich und somit die Unterscheidung verschiedener Stimmen beeinträchtigt
- ggf. begleitend Ohrgeräusche (Tinnitus) oder Geräuschempfindlichkeit (Hyperakusis)
- Symptomatische Behandlung des Hörverlustes durch entsprechende Versorgung4-5,10
- Hörgeräte oder Cochlea-Implantat in Abhängigkeit vom Verlust des Sprachverständnisses
Hörsturz (akuter idiopathischer sensorineuraler Hörverlust)
- Plötzlich einsetzender, meist einseitiger Hörverlust ohne erkennbare Ursache7,11,18
- nur in seltenen Fällen gleichzeitige, beidseitige Manifestation
- Hörverlust unterschiedlicher Ausprägung (bis hin zur Ertaubung)
- Ätiologie noch weitgehend ungeklärt
- Vaskuläre, infektiöse und zelluläre Schädigungsmechanismen werden diskutiert.
- Klinische Beschwerden7
- plötzlicher, meist einseitiger Hörverlust
- begleitend Ohrgeräusche/Tinnitus (bis zu 85 %) und peripher vestibulärer Schwindel (bis zu 30 %)
- Beeinträchtigung des Richtungshörens
- Einschränkungen des Sprachverstehens
- Geräuschüberempfindlichkeit
- Druckgefühl des betroffenen Ohres
- Diagnose erst nach Ausschluss anderer Krankheitsbilder mit akuter Hörminderung11
- Der Hörsturz ist kein Notfall, der sofort therapiert werden muss.7
- Diagnostik und Behandlung sind abhängig von:
- dem Ausmaß des Hörverlustes
- Begleitsymptomen
- Vorschäden
- dem subjektiven Leidensdruck.
- Therapieversuch mit systemischen, hochdosierten Glukokortikoiden kann die Erholung des Gehörs positiv beeinflussen und ist als primäre Therapie empfohlen.7
- Diagnostik und Behandlung sind abhängig von:
- Spontanheilungsraten mit vollständiger Remission bei etwa 50 % der Betroffenen7,11
- Prognose sehr variabel und abhängig von der Ausprägung des Hörsturzes
- günstige Prognose bei leichtgradigem Hörverlust und Schwerhörigkeit im Tiefton- oder Mittelfrequenzbereich
Morbus Menière
- Attackenartig auftretende Schwindelerkrankung mit akustischen Begleitsymptomen4,17
- Prävalenz von 5/10.000, meist zwischen 40. und 60. Lebensjahr
- Ursache der Erkrankung ist ein Überschuss an Endolymphe (endolymphatischer Hydrops) im Innenohr.17
- Klinische Beschwerden
- Drehschwindel, Hörminderung, Tinnitus, Fallneigung und Nystagmus
- charakteristische auditorische Begleitsymptome
- Einschränkung des Hörens und Tinnitus
- vor der Attacke ggf. Ohrdruck oder Hörstörungen (Prodromi in 30 %)
- Attacken anhaltend über Minuten bis Stunden
- abrupter Beginn, dann graduelle Besserung
- oft wiederholte Attacken und langsame Besserung über 1 Tag bis mehrere Tage
- Therapie während der Attacke symptomatisch (Antiemetika), ggf. medikamentöse Prophylaxe, z. B. mit Betahistin
Ototoxische Substanzen
- Medikamente4,17
- meist akute, toxische Innenohrschwerhörigkeit
- Vielzahl möglicher ursächlicher Medikamente:
- Antibiotika, z. B. Aminoglykoside
- Tuberkulostatika, z. B. Streptomycin
- Chemotherapeutika, z. B. Cisplatin
- Diuretika, z. B. Furosemid.
- reversible sensorineurale Hörminderung bei hochdosierter Gabe von Salizylaten17
- Drogen, z. B. Kokain, Heroin, Tabak, Alkohol4
- Berufliche Exposition4,7
- Schwermetalle, z. B. Quecksilber, Blei, Arsen
- Lösungsmittel, z. B. Benzole
- Fluor-, Schwefel- und Tetrachlorkohlenstoffverbindungen
Vestibularis-Schwannom (Akustikusneurinom)
- Gutartiger und meist langsam wachsender Tumor, der von den Schwann-Zellen des N. vestibulocochlearis (VIII) ausgeht.4
- häufigster Tumor im Kleinhirnbrückenwinkel und häufigste Ursache einer neuralen Schwerhörigkeit
- Inzidenz von 1/100.000/Jahr
- meist einseitige Manifestation
- beidseitiges Auftreten assoziiert mit Neurofibromatose Typ 2
- häufigster Tumor im Kleinhirnbrückenwinkel und häufigste Ursache einer neuralen Schwerhörigkeit
- Klinische Beschwerden
- zu Beginn symptomarm, im Verlauf progrediente Hörstörungen, Tinnitus, Schwindel sowie gelegentlich Fazialisparese
- Hörverlust v. a. im Hochtonbereich mit eingeschränkter Sprachdiskriminierung (95 % der Betroffenen)17
- Diagnosesicherung mittels zerebraler Bildgebung (MRT mit Kontrastmittel)
- ggf. weitere Hör- und Gleichgewichtsdiagnostik
- Therapiestrategien umfassen Observation, Radiatio sowie verschiedene operative Verfahren.
Weitere Ursachen
- Infektionen4,7
- Labyrinthitis: Entzündung des Labyrinths im Innenohr, die sich auf Gehör und Gleichgewicht auswirkt.
- virale Infektion (z. B. Adenoviren, Zoster, Mumps)
- Innenohrbeteiligung bei Grippeotitis, Meningitis oder chronischer Otitis media möglich
- perinatale Infektionen (Risiko für Innenohrschädigung und dauerhaften Hörverlust bei CMV, Röteln, Mumps, Masern, Syphilis, HIV, Toxoplasmose)4,17
- Traumatische Innenohrschädigung4
- z. B. bei Schädelbasisfraktur
- Intrakranielle Tumoren
- z. B. bei zerebralen Tumoren oder Felsenbeintumoren mit Schädigung des Hörnervs oder der Hörbahn7
- Perilymphfistel4,7
- Verbindung zwischen Innenohr und Mittelohr durch Trauma (Barotrauma), Infektionen, Fehlbildungen
- Schwindel und Hörstörungen auslösbar durch z. B. Valsalva-Manöver
- Liquorunterdruck-Syndrom
- spontan oder iatrogen nach Liquorpunktion
- Systemische Grunderkrankungen4,7
- Autoimmunerkrankungen, z. B. granulomatöse Polyangiitis
- multiple Sklerose
- Typ-1-Diabetes oder Typ-2-Diabetes
- dialysepflichtige Niereninsuffizienz
- hämatologische Erkrankungen
- Herz-Kreislauf-Erkrankungen (z. B. Blutdruckregulationsstörung)
- Hypothyreose
- Vitamin-B12-Mangel
- Funktionelle Hörstörungen
Anamnese
- Charakteristika des Hörverlustes
- Ausmaß der subjektiven Hörminderung
- betroffenes Ohr (einseitig oder beidseitig)
- Beginn und zeitlicher Verlauf (akut oder chronisch progredient)
- spezifischer Auslöser (z. B. Lärmschaden oder Trauma)
- Auswirkungen des Hörverlustes4-5,8
- Sprachverständnis und Sprachdiskrimination (insbesondere unter schwierigen akustischen Bedingungen)
- Einschränkung des Richtungshören
- Einschränkungen im sozialen und beruflichen Alltag
- Fremdanamnese: häufiges Nachfragen, Erhöhung der Lautstärke, Vermeidungsverhalten (sozialer Rückzug)
- bei Kindern: Sprachentwicklung
- Mögliche Begleitsymptome
- Vorerkrankungen oder systemische Grunderkrankungen
- z. B. vorangegangene Otitis media oder Diabetes mellitus Typ 2
- Medikamenteneinnahme
- z. B. ototoxische Antibiotika, Chemotherapeutika, Diuretika
- Berufliche Exposition gegenüber Lösungsmitteln, Schwermetallen oder Lärm
- Familienanamnese
- Bei Kindern in erster Linie Fremdanamnese durch die Eltern
Hörsturz (akuter idiopathischer sensorineuraler Hörverlust)7
- Beschwerden meist einseitig, nur in Ausnahmefällen beidseitig
- Beschwerden in der Reihenfolge der Häufigkeit
- Mögliche Begleitsymptome
- Angststörung
- inadäquate Krankheitsbewältigung
- weitere psychosomatische Beeinträchtigungen
- Einschränkung der Lebensqualität
Klinische Untersuchung
- Körperliche Untersuchung
- allgemeine körperliche Untersuchung und Vitalparameter (Blutdruck)
- Untersuchung von Kopf und Hals
- ggf. orientierende neurologische Untersuchung
- Untersuchung des Ohrs und Otoskopie5
- Anzeichen von Verletzung, Hautveränderungen oder Ohrenfluss (Otorrhö)
- Beurteilung des äußeren Gehörgangs und des Trommelfells
- bei akuter Otitis media gefäßinjiziertes, verdicktes und vorgewölbtes Trommelfell mit eingeschränkter Beweglichkeit
- Stimmgabelprüfung4-5,14
- Durchführung beider Tests mit schwingender Stimmgabel (256 oder 512 Hz)
- Weber-Versuch14
- Stimmgabel auf der Mittellinie des Schädels platzieren und Patient*innen befragen, wo der Ton wahrgenommen wird.
- Schallempfindungsschwerhörigkeit: Lateralisierung zum gesunden Ohr hin
- Schallleitungsschwerhörigkeit: Lateralisierung zum kranken Ohr hin
- beidseitiger Hörverlust: geringe Aussagekraft
- Rinne-Versuch14
- Stimmgabel wird auf dem Processus mastoideus platziert (Knochenleitung) und wenn der Ton nicht mehr wahrgenommen wird, vor den Gehörgang gehalten (Luftleitung).
- Rinne-Versuch positiv (Luftleitung wird besser wahrgenommen): normales Hörvermögen oder Schallempfindungsschwerhörigkeit
- Rinne-Versuch negativ (Knochenleitung wird besser wahrgenommen): Hinweis auf Schallleitungsschwerhörigkeit
- Siehe auch den Artikel Lärmschaden.
- Orientierende Prüfung des Hörvermögens5,14
- z. B. Flüster- und Fingerreibe-Tests oder Online-Hörtests
- Nachteil: grobe Einschätzung, nicht standardisiert
- Durchführung eines Flüstertests
- Überprüfung in etwa einer Armlänge Entfernung hinter der betroffenen Person (außerhalb des Sichtfeldes) und Abdecken des nicht-getesteten Ohres.
- Flüstern einer Kombination von 3 Buchstaben oder Zahlen, die Patient*innen bei normalem Hörvermögen wiederholen können sollten.
- z. B. Flüster- und Fingerreibe-Tests oder Online-Hörtests
Ergänzende Untersuchungen
In der Hausarztpraxis
- Labordiagnostik
Bei Spezialist*innen
- HNO-Status
- Ohrmikroskopie
- Tympanometrie
- Beurteilung der Mittelohrfunktion
- beste Untersuchung für den Nachweis eines Mittelohrergusses8
- Audiometrie5,9-10
- Tonschwellenaudiometrie
- Bestimmung der Hörschwelle für Luft- und Knochenleitung
- Charakterisierung der Hörminderung nach Frequenz
in Hertz (Hz) und nach Ausmaß in Dezibel (dB) - Sprachaudiometrie
- Überprüfung des Sprachverständnis in Abhängigkeit der Lautstärke mit und ohne Störschall (z. B. Freiburger Einsilbertest)5
- bei Schallleitungsschwerhörigkeit Besserung des Verstehens mit zunehmender Lautstärke (im Gegensatz zur Schallempfindungsstörung)
- auch zur Überprüfung der Hörverbesserung nach Therapie
- überschwellige Verfahren
- Objektive audiometrische Verfahren
- Verfahren insbesondere bei Kindern für die Diagnostik relevant
- otoakustische Emissionen (OAE)8,19
- Messung der ohreigenen Schallwellen im Gehörgang
- Beurteilung der Funktion äußerer Haarzellen (bei Schallempfindungsschwerhörigkeit meist primär betroffen)
- Werden als automatisiertes Verfahren im Neugeborenen-Hörscreening eingesetzt.
- elektrische Reaktionsaudiometrie (ERA)8,10
- z. B. „Brainstem Evoked Response Audiometry" (BERA)
- Messung der frühen auditorisch evozierten Potenziale (FAEP) der Hörbahn bis zum Hirnstamm
- Impedanzaudiometrie
- Bildgebende Untersuchungen
- Abklärung von Pathologien im Bereich der Cochlea, des Mastoids und Mittelohres, des Hörnervs, des Kleinhirnbrückenwinkels und der Hörbahn
- z. B. intrakranielle Tumoren (u. a. Akustikusneurinom)
- in der Regel hochauflösendes Felsenbein-CT/DVT und ein MRT
- Bildgebung notwendig vor Cochlea-Implantat oder implantierbarem Hörgerät (z. B. hochauflösendes Felsenbein-CT)8-10
- Abklärung von Pathologien im Bereich der Cochlea, des Mastoids und Mittelohres, des Hörnervs, des Kleinhirnbrückenwinkels und der Hörbahn
- Ggf. Hörgeräteüberprüfung und -optimierung10
- Ggf. psychologisch-psychiatrische Abklärung9
- Ggf. humangenetische Beratung und Diagnostik bei frühkindlicher Schwerhörigkeit8
Leitlinie: Diagnostik bei Hörsturz7
- Notwendige Diagnostik bei akutem idiopathischem sensorineuralem Hörverlust (Hörsturz)
- eingehende allgemeine und Fachanamnese
- HNO-Status
- Blutdruckmessung
- Ohrmikroskopie
- Hörprüfung (Stimmgabel, Tonaudiogramm)
- Tympanometrie
- orientierende Vestibularisprüfung
- Im Einzelfall ist eine weitere Diagnostik nützlich.
- z. B. otoakustische Emissionen (OAE), bildgebende Untersuchungen, Labordiagnostik, interdisziplinäre Untersuchungen (z. B. Neurologie, Innere Medizin, Orthopädie, Humangenetik)
Maßnahmen und Empfehlungen
Indikationen zur Überweisung
- Bei Hörminderung oder Hörverlust HNO-ärztliche Abklärung anstreben.5
- Bei spezifischen Begleitsymptomen Überweisung an entsprechende Spezialist*innen (z. B. Neurologie bei Schwindel)
- Bei plötzlichem, ausgeprägtem oder rasch progredientem Hörverlust Überweisung an eine HNO-ärztliche Klinik
Checkliste zur Überweisung
Hörverlust
- Zweck der Überweisung
- Diagnostik? Therapie? Sonstiges?
- Anamnese
- Wann sind die Beschwerden erstmals aufgetreten? Akuter oder gradueller Hörverlust? Entwicklung? Lärmexposition?
- Beide Ohren betroffen? Begleitsymptome: Tinnitus, Schwindel, Ohrenschmerzen, Sonstiges?
- Andere relevante Erkrankungen? Familiäre Disposition?
- Regelmäßig oder akut einzunehmende Medikamente?
- Konsequenzen: sozialer Kontakt, Isolation, Sprachentwicklung bei Kindern?
- Klinische Untersuchung
- Anzeichen einer systemischen Grunderkrankung?
- Otoskopie, Hörprüfung, Weber- und Rinne-Versuch
- Ergänzende Untersuchungen
- HNO-Status
- evtl. Audiometrie, Tympanometrie
- evtl. zerebrale Bildgebung
Indikationen zur Krankenhauseinweisung
Leitlinie: Indikationen zur stationären Therapie bei Hörsturz7
- Akuter ein- oder beidseitiger kommunikativ stark beeinträchtigender oder vollständiger Hörverlust
- Hörsturz mit Progredienz oder unzureichendem Erfolg unter ambulanter Therapie, wenn stationär andere Therapieoptionen möglich sind.
- Akuter Hörverlust bei kontralateraler höhergradiger Schwerhörigkeit oder Taubheit
- Hörsturz mit objektivierbarer vestibulärer Begleitsymptomatik
- Komorbidität, eingeschränkt auf schwere z. B. internistische Begleiterkrankungen im Herz-Kreislauf- oder Stoffwechselbereich oder neurologische oder psychiatrische Erkrankungen
- Besonderes berufliches Betroffensein
Therapie
- Die Behandlung richtet sich nach dem Ausmaß und der Ursache der Hörminderung bzw. des Hörverlustes.5-7,9-10
- In vielen Fällen ist eine kausale Therapie möglich (z. B. Infektionen, Paukenerguss, Akustikusneurinom).
- Alternativ besteht das Therapieziel in der Rehabilitation des Hörverlustes.
- In unkomplizierten Fällen kann ggf. eine hausärztliche Therapie erfolgen.
- z. B. Entfernung von Zerumen oder Fremdkörpern sowie unkomplizierte Otitis media
- Operative Verfahren5-6
- z. B. bei Mittelohrerkrankungen wie Otosklerose oder Cholesteatom
- Versorgung mit Hörgeräten5,9,20
- Rehabilitation der permanenten Hörminderunge (z. B. Presbyakusis) zur Verbesserung oder Wiederherstellung des Hörvermögens
- große Anzahl verfügbarer Varianten, z. B. In-Ohr- oder Hinter-dem-Ohr-Geräte sowie operativ implantierbare, knochenverankerte Hörhilfen
- Führt entsprechend einer Cochrane-Metaanalyse zur Verbesserung der gesundheitsbezogenen Lebensqualität.20
- Die binaurale Hörgeräteversorgung ist in den meisten Fällen medizinischer Standard.5
- Indikationsstellung für die apparative Hörrehabilitation nach HNO-ärztlicher Untersuchung gemäß der Hilfsmittel-Richtlinie9
- zusätzlich HNO-ärztliche Überprüfung des Versorgungserfolges
- Rehabilitation der permanenten Hörminderunge (z. B. Presbyakusis) zur Verbesserung oder Wiederherstellung des Hörvermögens
- Versorgung mit Cochlea-Implantaten5,10
- Implantant zur direkten Stimulation des Hörnervs (N. vestibulocochlearis; VIII) bei hochgradiger Hörminderung oder Taubheit10
- Die Funktionstüchtigkeit von Hörnerv und Hörbahn ist Voraussetzung.
- Implantat meist hinter dem Ohr, unter der Haut in einem Knochenbett
- einseitige oder beidseitige Versorgung (simultan oder sequentiell) möglich
- Indikation: Hörminderungen mit absehbar besserem Hören und Sprachverstehen durch Cochlea-Implantate als mit Hörgeräten
- Auch ältere Patient*innen profitieren hinsichtlich des Sprachverstehens und der Lebensqualität.5
- Implantation in spezialisierten Zentren mit interdisziplinärer Betreuung10
- anschließend Langzeit-Nachsorge unter Anpassung an die individuelle Hörentwicklung durch die versorgende Einrichtung
- Implantant zur direkten Stimulation des Hörnervs (N. vestibulocochlearis; VIII) bei hochgradiger Hörminderung oder Taubheit10
Leitlinie: Therapie bei Hörsturz7
- Die Hörsturztherapie wird in Abhängigkeit vom Einzelfall ambulant oder stationär durchgeführt.
- Primäre Behandlung des akuten idiopathischen sensorineuralen Hörverlustes
- systemische, hochdosierte Glukokortikoidtherapie nach Abwägung der Nebenwirkungen
- intratympanale Glukokortikoidtherapie
- alternativ als primäre Behandlung (Vermeidung systemischer Nebenwirkungen)
- oder bei ungenügendem Erfolg der systemischen Erstbehandlung
- Aktuell keine Empfehlung für:
- Vasodilatatoren und Rheologika (z. B. HES-haltige Lösungen)
- hyperbare Oxygenierung
- antivirale Therapie.
Patienteninformationen
Patienteninformationen in Deximed
Weitere Informationen
- Siehe die Artikel Beurteilung der Fahreignung und Berufskrankheiten und Arbeitsunfälle.
Quellen
Leitlinien
- Deutsche Gesellschaft für Hals-Nasen-Ohren-Heilkunde, Kopf- und Hals-Chirurgie. Cochlea-Implantat Versorgung. AWMF-Leitlinie Nr. 017-071. S2k, Stand 2020. www.awmf.org
- Deutsche Gesellschaft für Hals-Nasen-Ohren-Heilkunde, Kopf- und Hals-Chirurgie. Implantierbare Hörgeräte. AWMF-Leitlinie Nr. 017-073. S2k, Stand 2017. www.awmf.org
- Deutsche Gesellschaft für Hals-Nasen-Ohren-Heilkunde, Kopf- und Hals-Chirurgie. Hörsturz (Akuter idiopathischer sensorineuraler Hörverlust). AWMF-Leitlinie Nr. 017-010. S1, Stand 2014. www.awmf.org
-
Deutsche Gesellschaft für Phoniatrie und Pädaudiologie (DGPP). Periphere Hörstörungen im Kindesalter. AWMF-Leitlinie Nr. 049-010. S2k, Stand 2013. www.awmf.org
Literatur
- Lohnstein M, Eras J, Hammerbacher C. Der Prüfungsguide Allgemeinmedizin - Aktualisierte und erweiterte 3. Auflage. Augsburg: Wißner-Verlag, 2018.
- Schaufelberger M, Meer A, Furger P, Derkx H et al.. Red Flags - Expertenkonsens - Alarmsymptome der Medizin. Neuhausen am Rheinfall, Schweiz: Editions D&F, 2018.
- Fleischmann T. Fälle Klinische Notfallmedizin - Die 100 wichtigsten Diagnosen. München, Deutschland: Elsevier, 2018.
- Zahnert T. Differenzialdiagnose der Schwerhörigkeit. Dtsch Arztebl Int 2011; 108(25): 433-44; DOI: 10.3238/arztebl.2011.0433. www.aerzteblatt.de
- Löhler, J; Cebulla, M; Shehata-Dieler, W; Volkenstein, S; Völter, C; Walther, L-E; Schwerhörigkeit im Alter – Erkennung, Behandlung und assoziierte Risiken. . Dtsch Arztebl Int 2019; 116: 301-10. doi:10.3238/arztebl.2019.0301 DOI
- Isaacson JE, Vora NM. Differential diagnosis and treatment of hearing loss. Am Fam Physician 2003; 68: 1125-32. PubMed
- Deutsche Gesellschaft für Hals-Nasen-Ohren-Heilkunde, Kopf- und Hals-Chirurgie. Hörsturz (Akuter idiopathischer sensorineuraler Hörverlust). AWMF-Leitlinie Nr. 017-010, Stand 2014. www.awmf.org
- Deutsche Gesellschaft für Phoniatrie und Pädaudiologie (DGPP). Periphere Hörstörungen im Kindesalter. AWMF-Leitlinie Nr. 049-010, Stand 2013. www.awmf.org
- Deutsche Gesellschaft für Hals-Nasen-Ohren-Heilkunde, Kopf- und Hals-Chirurgie. Implantierbare Hörgeräte. AWMF-Leitlinie Nr. 017-073, Stand 2017. www.awmf.org
- Deutsche Gesellschaft für Hals-Nasen-Ohren-Heilkunde, Kopf- und Hals-Chirurgie. Cochlea-Implantat Versorgung. AWMF-Leitlinie Nr. 017-071. S2k, Stand 2020. www.awmf.org
- Streppel, M; Walger, M; von Wedel, H; Gaber, E. Hörstörungen und Tinnitus. Robert Koch-Institut: Gesundheitsberichterstattung des Bundes 2006. edoc.rki.de
- Robert Koch-Institut. Hörbeeinträchtigungen. Beiträge zur Gesundheitsberichterstattung des Bundes. Berlin 2010. www.gbe-bund.de
- Shargorodsky J, Curhan SG, Curhan GC, Eavey R. Change in prevalence of hearing loss in US adolescents. JAMA 2010; 304: 772-8. PubMed
- Bagai A, Thavendiranathan P, Detsky AS. Does this patient have hearing impairment?. JAMA 2006; 295: 416-28. PubMed
- Suckfüll M. Hörsturz – Erwägungen zur Pathophysiologie und Therapie. Dtsch Arztebl Int 2009; 106(41): 669-75; DOI: 10.3238/arztebl.2009.0669. www.aerzteblatt.de
- Dalton DS, Cruickshanks KJ, Klein BE, Klein R, Wiley TL, Nondahl DM. The impact of hearing loss on quality of life in older adults. Gerontologist 2003; 43: 661-8. PubMed
- Lasak JM, Allen P, McVay T, Lewis D. Hearing loss: diagnosis and management. Prim Care. 2014 Mar;41(1):19-31. doi: 10.1016/j.pop.2013.10.003 Epub 2013 Nov 18. Review. PubMed PMID: 24439878 www.ncbi.nlm.nih.gov
- Stachler RJ, Chandrasekhar SC, Archer SM, et al. Clincial practice guideline: Sudden hearing loss. Otolaryngol Head Neck Surg 2012; 146: S1-S35. oto.sagepub.com
- Engdahl B, Tambs K, Borchgrevink HM, Hoffman HJ. Otoacoustic emissions in the general adult population of Nord-Trøndelag, Norway: III. Relationships with pure-tone hearing thresholds. Int J Audiol 2005; 44: 15-23. PubMed
- Ferguson MA, Kitterick PT, Chong LY, Edmondson-Jones M, Barker F, Hoare DJ. Hearing aids for mild to moderate hearing loss in adults. Cochrane Database Syst Rev. 2017 Sep 25;9:CD012023. doi: 10.1002/14651858.CD012023.pub2 Review. PubMed PMID: 28944461 www.ncbi.nlm.nih.gov
Autor*innen
- Jonas Klaus, Arzt in Weiterbildung Neurologie, Freiburg i. Br.
- Die ursprüngliche Version dieses Artikels basiert auf einem entsprechenden Artikel im norwegischen hausärztlichen Online-Handbuch Norsk Elektronisk Legehåndbok (NEL, https://legehandboka.no/).