Prüfungsrelevant für die Facharztprüfung Allgemeinmedizin1
Allgemeine Informationen
Definition
- Akut aufgetretene Verletzung der Bänder und Knochenstrukturen des Sprunggelenks
- Häufigste Verletzung: Überdehnung der Außenbänder2
- Einteilung der Bandverletzung nach Vorgeschichte:3
- akut
- chronisch
- „second stage“ (akute Ruptur nach ausgeheilter zurückliegender Bandruptur).
- Einteilung der Bandverletzungen nach Ausmaß der Verletzung:4
- Grad 1: leichte Überdehnung der Bänder ohne Instabilität des Gelenks
- Grad 2: partielle Ruptur des Bandkomplexes mit leichter Instabilität des Gelenks
- Grad 3: vollständige Ruptur des Bandkomplexes mit Instabilität des Gelenks.
- Eine unzureichende Behandlung kann zu chronischen Problemen führen.
- eingeschränkte Beweglichkeit, Schmerzen und Gelenkinstabilität5
Häufigkeit
- Inzidenz
- Relative Anteile
- 17 % aller Verletzungen im deutschen Vereinssport betreffen das Sprunggelenk.
- zweithäufigste Gelenklokalisation (nach Knieverletzungen mit ca. 20 %)8
- 50 % der Sprunggelenksverletzungen ereignen sich beim Sport.6
- Der Anteil der Frakturen liegt etwa bei 15 %.9
- Alter
- Die Inzidenz ist bei Jugendlichen und jungen Erwachsenen am höchsten.10
- Geschlecht
- Bis 30 Jahre sind Männer häufiger betroffen, bei einem Alter > 30 Jahren sind es Frauen.11
- Lokalisation
- 3/4 der Sprunggelenksverletzungen betreffen den lateralen Bandkompex.6
Funktionelle Anatomie
- Das Sprunggelenk ist ein Zylindergelenk (Articulatio cylindrica) aus 2 Gelenken:
- oberes Sprunggelenk (OSG, zwischen Malleolengabel aus Tibia/Fibula und Talus)
- unteres Sprunggelenk (USG, zwischen Talus, Kalkaneus und Os naviculare).
- Bewegungen
- Plantarflexion und Dorsalextension
- nahezu vollständig im oberen Sprunggelenk
- Pronation (Anheben des lateralen Fußrandes) und Supination (Absenken des lateralen Fußrandes)
- hauptsächlich im unteren Sprunggelenk
- Innen/Außenrotation
- nur in minimalem Ausmaß möglich
- Plantarflexion und Dorsalextension
- Bandapparat zur passiven Stabilisierung
- lateral 3 Bänder:
- Medial Bandkomplex aus 4 Bändern, die gemeinsam das Lig. deltoideum bilden.
- deutlich stärker als der laterale Bandapparat
- Muskulatur zur aktiven Stabilisierung
- lateral Peronealmuskulatur
- medial Musculus tibialis anterior und Musculus tibialis posterior
Ätiologie und Pathogenese
Verletzungsmechanismen
- Der häufigste Verletzungsmechanismus ist ein Inversionstrauma.
- kombinierte Bewegung aus Plantarflexion, Supination und Innenrotation14
- dadurch starke Belastung des lateralen Bandapparats, insbesondere des Lig. talofibulare anterius
- Entgegengesetzte Bewegung ist die Eversion.
- kombinierte Bewegung aus Dorsalextension, Pronation und Außenrotation
Verletzungsarten
- Bandverletzung
- Kapselverletzung
- Frakturen
- Schädigung der propriozeptiven Nervenversorgung, die zu einer schlechteren Funktion beiträgt.
Prädisponierende Faktoren
- Frühere Sprunggelenksverletzungen
- mit Abstand größter Risikofaktor durch gestörte Propriozeption15
- Verschiedene sportliche Aktivitäten, insbesondere mit Kontakt der Füße16
- Fußballer, Volleyballspieler
- Pes cavus (Hohlfuß) und Calcaneus varus3
- Eingeschränkte Dorsalextension, verkürzter M. gastrocnemius17
ICPC-2
- L77 Verstauchung/Zerrung Sprunggelenk
ICD-10
- S82.88 Frakturen sonstiger Teile des Unterschenkels, inkl. Knöchel
- S93 Luxation, Verstauchung und Zerrung der Gelenke und Bänder in Höhe des oberen Sprunggelenkes und des Fußes
- S93.0 Luxation des oberen Sprunggelenkes
- S93.2 Traumatische Ruptur von Bändern in Höhe des oberen Sprunggelenkes und des Fußes
- S93.4 Verstauchung und Zerrung des oberen Sprunggelenkes
- S96.- Verletzung von Muskeln und Sehnen in Höhe des Knöchels und des Fußes
Diagnostik
Diagnostische Kriterien
- Anamnese sowie klinische Untersuchung des Fußes, kombiniert mit spezifischen Funktionstests
- Abhängig von Ottawa-Kriterien ggf. zusätzlich Röntgen
Differenzialdiagnosen
- Sprunggelenksfraktur
- Zunahme mit steigendem Alter
- Mittelfußfraktur
- Außenbandverletzungen
- Syndesmosenverletzungen
- Innenbandverletzungen
- Luxation der Peronealsehnen
- Achillessehnenruptur
- Epiphysenverletzung bei Patienten im Wachstumsalter
Anamnese
Allgemeines
- Verletzungsmechanismus genau erfragen.
- Zeitpunkt der Verletzung
- Belastung durch Körpergewicht direkt nach Verletzung möglich?
- Entwicklung von Symptomen
- Sofortige Schwellung?
- Instabilitätsgefühl?
- Vorherige Verletzungen des betroffenen Sprunggelenks
- Berufliche und sportliche Belastung der Sprunggelenke
Außenbandverletzungen
- Verletzungsmechanismus: Inversionstrauma
- Landung auf dem plantarflektierten, supinierten Fuß
Syndesmosenverletzungen
- Verletzungsmechanismus: starke Außenrotation des Fußes
- Distale Tibia und Fibula entfernen sich voneinander.
- Typisch: Fuß verdreht sich im Skischuh.
- Fehlende Ausweichmöglichkeit des Sprunggelenks durch Hemmung der Dorsalextension im Skischuh
- Distale Tibia und Fibula entfernen sich voneinander.
Innenbandverletzungen
- Verletzungsmechanismus: Eversionstrauma
- Sehr selten, da hohe Zugfestigkeit des Lig. deltoideum
- häufig starkes Trauma mit Begleitverletzungen, z. B. Fraktur
Luxation der Peronealsehnen
- Verletzungsmechanismus: Supinationstrauma bei dorsalextendiertem Fuß
- Zerreißung des Retinakulums
- Peronealsehnen rutschen bei Dorsalextension aus retromalleolärer Rinne.
- Patient verspürt „Schnappen“ und Instabilität.
Klinische Untersuchung
- Beide Füße entkleiden und jeweils im Seitenvergleich untersuchen.
- Dokumentation pDMS inkl. Bewegungsausmaß
- Inspektion
- Gangbild
- Schwellung
- Palpation
- Malleolus medialis und lateralis
- Tuberositas Os metatarsale V
- Jones-Fraktur, Pseudo-Jones-Fraktur
- Proximale Fibula
- Maisonneuve-Fraktur
- Syndemose
- Bandverlauf der 3 Außenbänder
- Peronealsehnenloge
- lateral retromalleolär
- Spezifische Funktionstests
- vorderer Schubladentest für Lig. talofibulare anterius
- Fixation des distalen Unterschenkels
- Ferse umfassen und das ventrale Translationsausmaß überprüfen.
- Aufklappbarkeit des Sprunggelenks im Seitenvergleich
- Unabhängig von der Erfahrung des Untersuchers haben die Tests eine hohe Sensitivität.18
- 4–5 Tage nach dem Trauma sind die Tests noch sensitiver.6
-
- Squeeze-Test für die Syndesmose
- Kompression von Fibula und Tibia auf der Mitte des Unterschenkels
- positiver Befund bei Schmerzen im Bereich der Syndesmose
- Squeeze-Test für die Syndesmose
- Nachuntersuchung
Ottawa-Regeln
Leitlinie: Notwendige apparative Diagnostik3
- Ottawa Ankle Rules als Algorithmus zur Reduktion der Anzahl von Röntgenaufnahmen
- Bei subtiler klinischer Untersuchung lässt sich mithilfe definierter Kriterien eine Fraktur mit hoher Sicherheit ausschließen, und es kann auf eine Röntgenuntersuchung verzichtet werden:
- fehlende Schmerzen im Außen- oder Innenknöchel
- fehlende Schmerzen im Mittelfuß
- Palpation Basis Os metatarsale V
- Palpation Os naviculare
- fehlende Schmerzen bei Palpation der Hinterkante von Außen- und Innenknöchel
- mindestens 4 schmerzfreie Schritte.
- Bei Schmerzen im Bereich der Malleolarregion
- Röntgen OSG a. p. (20 Grad Innenrotation = „mortise view“) und seitlich
- Bei Schmerzen im Bereich des Mittelfußes
- Röntgen des Mittelfußes in 2 Ebenen
- Geschätzte Einsparung von Röntgen-Aufnahmen bei Anwendung der Ottawa-Regel: 15–40 %.
- Diagnostische Präzision5
- Sensitivität nahezu 100 %
- Bei Anwendung der Ottawa-Regeln werden so gut wie keine Frakturen übersehen.
- Spezifität 25–50 %
- Relativ viele falsch-positive Befunde, d. h. 50–75 % der Patienten ohne Fraktur werden ebenfalls geröntgt.
- Sensitivität nahezu 100 %
Weitere Diagnostik beim Spezialisten
Sonografie
- Dynamische Ultraschallprüfung der Stabilität und Kontinuität des Lig. talofibulare anterius
- Neben dem Lig. talofibulare anterius sicher darstellbar:3
- Peronealsehnen
- vordere Syndesmose (Lig. tibiofibulare ant.)
- Lig. calcaneocuboidale laterale
- Vorteile: kostengünstig, schnell verfügbar
- Nachteil: starke Untersucherabhängigkeit
Gehaltene Röntgenaufnahmen a. p. und seitlich in Lokalanästhesie
- Keine routinemäßige Durchführung empfohlen3
- niedrige Sensitivität
- Notwendigkeit einer zusätzlichen Leitungsanästhesie
- fehlende therapeutische Konsequenz
- Im Einzelfall nützlich beim Verdacht auf das Vorliegen einer chronischen Instabilität
- Unterscheidung zwischen funktioneller und mechanischer Instabilität22
MRT bzw. CT
- Nur in Ausnahmefällen zum Nachweis von Begleitverletzungen3
Indikationen zur Überweisung
- Zur Diagnostik und Therapie bei V. a. Verletzung des Bandapparates
- Bei Verdacht auf ossäre Verletzung
- Bei persistierenden Schmerzen > 3 Monate nach der Verletzung
Therapie
Therapieziele
- Akut: Einblutungen und Ödementwicklung verringern.
- Schmerzfreiheit
- Normale Beweglichkeit wiedererlangen.
- Stabilität des Sprunggelenks
- u. a. durch Schulung der propriozeptiven Funktion
Allgemeines zur Therapie
- Eine konservativ-funktionelle Therapie stellt den Standard für die nicht-ossären Verletzungen des Sprunggelenks dar.3,6
- in den ersten 2–4 Tagen PECH-Regel
- Pause, Eis, Compression (elastische Wickel), Hochlagerung des Fußes
- ggf. Thrombembolie-Prophylaxe
- Ziel: Abschwellung
- Orthesenbehandlung, Vollbelastung möglich
- unterstützend physikalische Therapie
- in den ersten 2–4 Tagen PECH-Regel
Leitlinie: Therapie der akuten fibularen Bandruptur3
- Eine frühfunktionelle konservative Therapie ist Standard.
- In den ersten 2–4 Tagen PECH-Regel befolgen.
- bei Belastung < 20 kg der betroffenen Extremität Thrombembolie-Prophylaxe
- Anpassung einer funktionellen supinationshemmenden, semirigiden Orthese
- Orthese für mindestens 5 Wochen tragen, Vollbelastung möglich.
- Gipsimmobilisation ist obsolet.
- Elastische Socken/Bandagen sind weniger effizient als Orthese.
- Tape-Verband mit geringerer Stabilität und häufigen Hautirritationen
- Orthese für mindestens 5 Wochen tragen, Vollbelastung möglich.
- Medikamentös
- topische oder systemische Antiphlogistika bei Schmerzen
- Physikalische Therapie ist sehr wichtig.
- Koordinationsschulung
- Muskelkräftigung (Peroneusgruppe)
- Eigenreflexschulung (propriozeptives Training auf dem Therapiekreisel)
- Operative Therapie
- im Langzeitergebnis vergleichbare Stabilität wie konservative Therapie
- leicht erhöhtes Risiko für Entwicklung posttraumatischer Arthrose
- Daher ist in der Regel nur bei sehr schweren Traumata (offene Fraktur, Luxation) ein operatives Vorgehen indiziert.
Rückkehr zum Sport
- Die Sportfähigkeit ist nach 12 Wochen bei 60–90 % der Patienten auf demselben Niveau wie vor dem Unfall.3
- Für 6 Monate wird das Tragen einer Orthese oder Tape-Verbands beim Sport empfohlen.4
Empfehlungen für Patienten
- Tägliche physikalische Übungen in Eigenregie sind ein elementarer Therapiebestandteil, um chronische Instabilitäten zu vermeiden.
- Frühzeitige Durchführung von Übungen ohne Belastung bereits in den ersten Tagen nach der Verletzung sorgt für schnelleren Funktionsrückgewinn.23
Medikamentöse Therapie
- In den ersten Tagen sind häufig Antiphlogistika oder Paracetamol erforderlich3, z. B.:24
- 2 x 500 mg Naproxen über 3–7 Tage
- evtl. topische NSAR in Gelform: gute Wirkung (und weniger Nebenwirkungen)25
- 3–4 x 500–1.000 mg Paracetamol.
- Paracetamol (4 x 1.000 mg) haben ebenso gute analgetische Wirkung wie NSAR (3 x 50 mg Diclofenac).24,26
- bei Paracetamol zudem geringere Ödemneigung
Operative Therapie
- Vorgehen: Adaption der rupturierten Ligamente in anatomischer Position3
- Kein Vorteil im Vergleich zu konservativer Therapie22
- Auch bei Rezidiv einer fibularen Bandverletzung sind beide Therapien gleichwertig.27
- daher nur nachrangige Therapieoption, z. B. bei chronischer Instabilität und frustranen konservativen Therapiemaßnahmen3
- Früher häufig bei Leistungssportlern erfolgt, heute jeweils individuelle Entscheidung.
Prävention
- Kontaktsportarten vermeiden.
- Durch propriozeptives Training nach einer akuten Sprunggelenksverletzung kann die Inzidenz erneuter Sprunggelenksverletzungen verringert werden (Ib).29
- Die Effektivität von Präventionsprogrammen (neuromuskuläres und propriozeptives Training, Muskelkräftigung und Stretching) insbesondere für Fußballspieler ist in mehreren randomisierten Studien nachgewiesen.30
- Tapeverband oder Orthese beim Sport für 6 Monate nach Verletzung4
- Die Wirkung ist vermutlich auf propriozeptive Stimulation (kürzere peroneale Reaktionszeit) zurückzuführen.
Verlauf, Komplikationen und Prognose
Verlauf
- Eine Außenbandruptur führt bei 1–30 % der Patienten zu chronischer Instabilität.31
- Bis zu 90 % der Patienten können nach 12
MonatenWochen wieder ihren ursprünglichen Sport ausüben.
Komplikationen
- Chronische Beschwerden mit Schmerzen, Steifigkeit und Schwellungen
- Mögliche Ursache sind Knorpelverletzungen.
- MRT zur weiteren Diagnostik
- Mögliche Ursache sind Knorpelverletzungen.
- Chronische Instabilität31
- Posttraumatische Arthrose
Prognose
- Etwa 80 % der Patienten mit vollständiger Genesung ohne bleibende Beschwerden4
Patienteninformationen
Worüber sollten Sie die Patienten informieren?
- Sorgfältige Unterweisung in den selbstständig durchzuführenden Maßnahmen und Übungen
Patienteninformationen in Deximed
Illustrationen
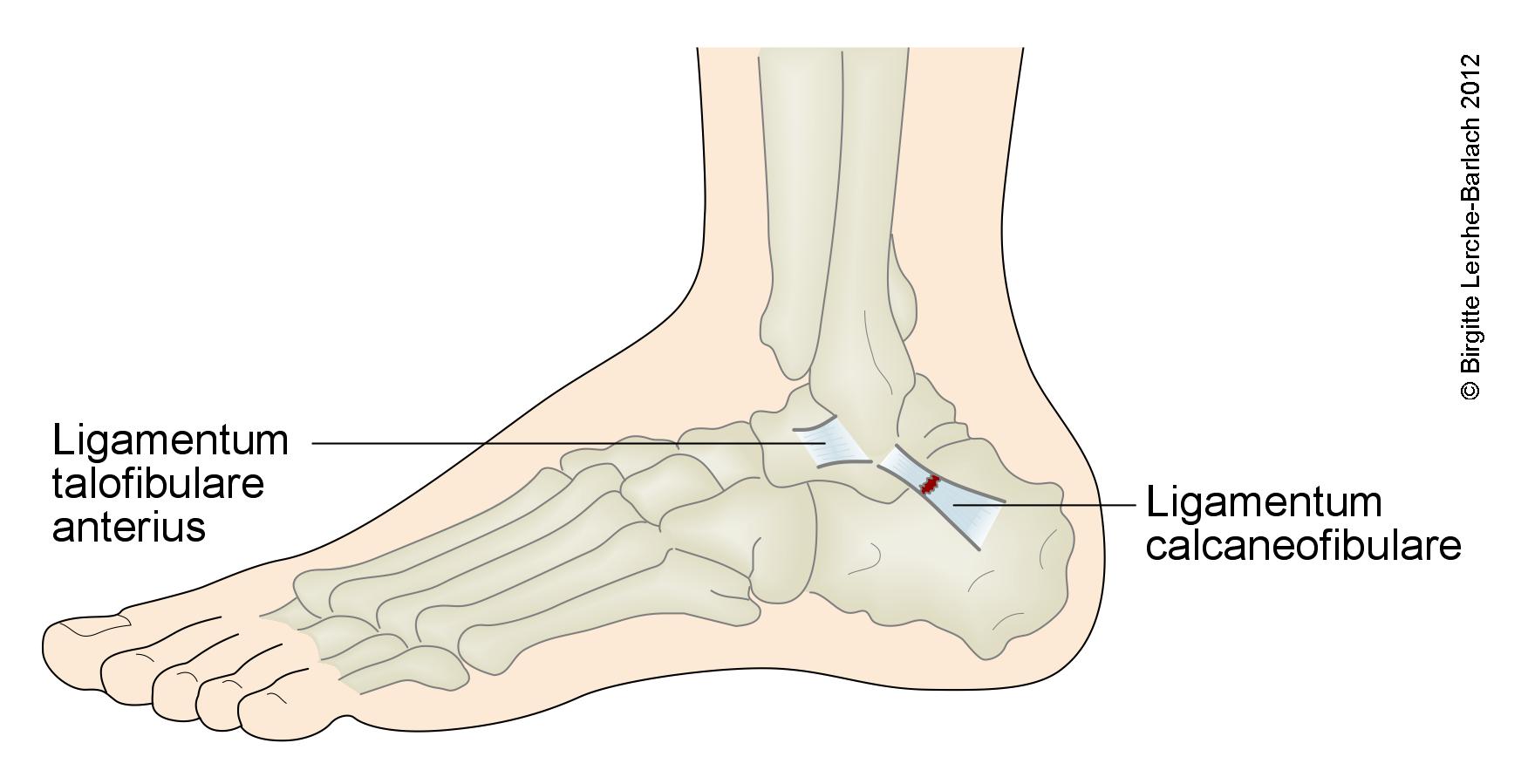
Lateraler Bandapparat Sprunggelenk
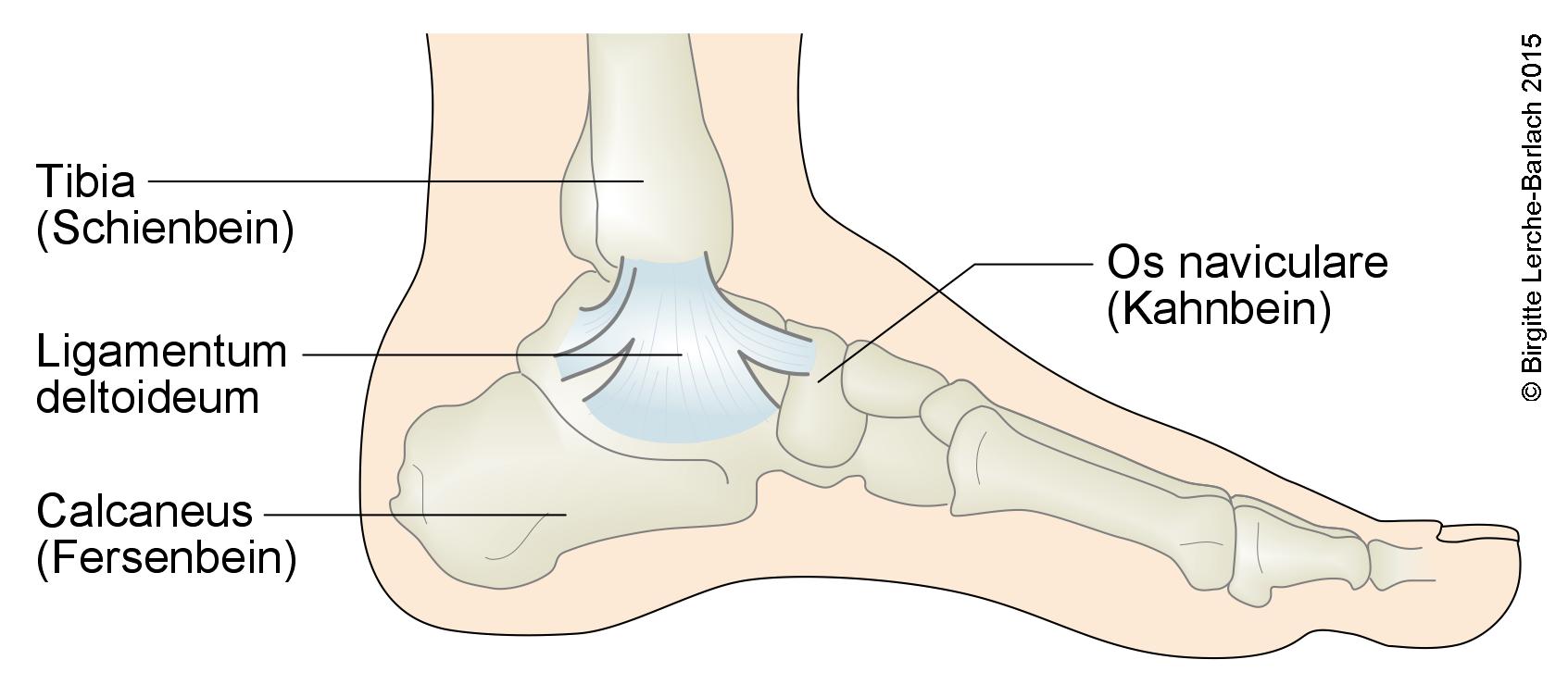
Medialer Bandapparat Sprunggelenk
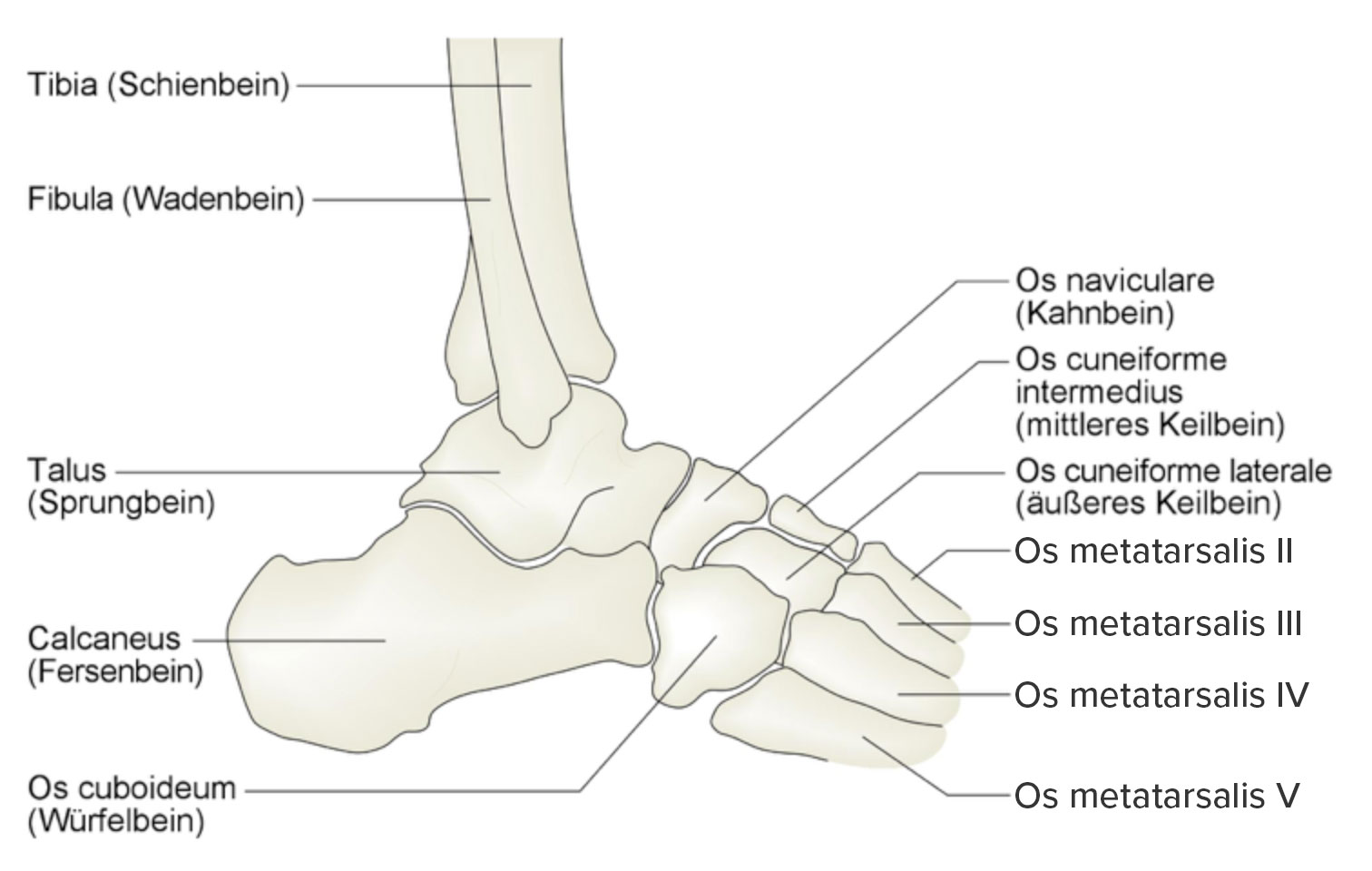
Fußknochen von lateral
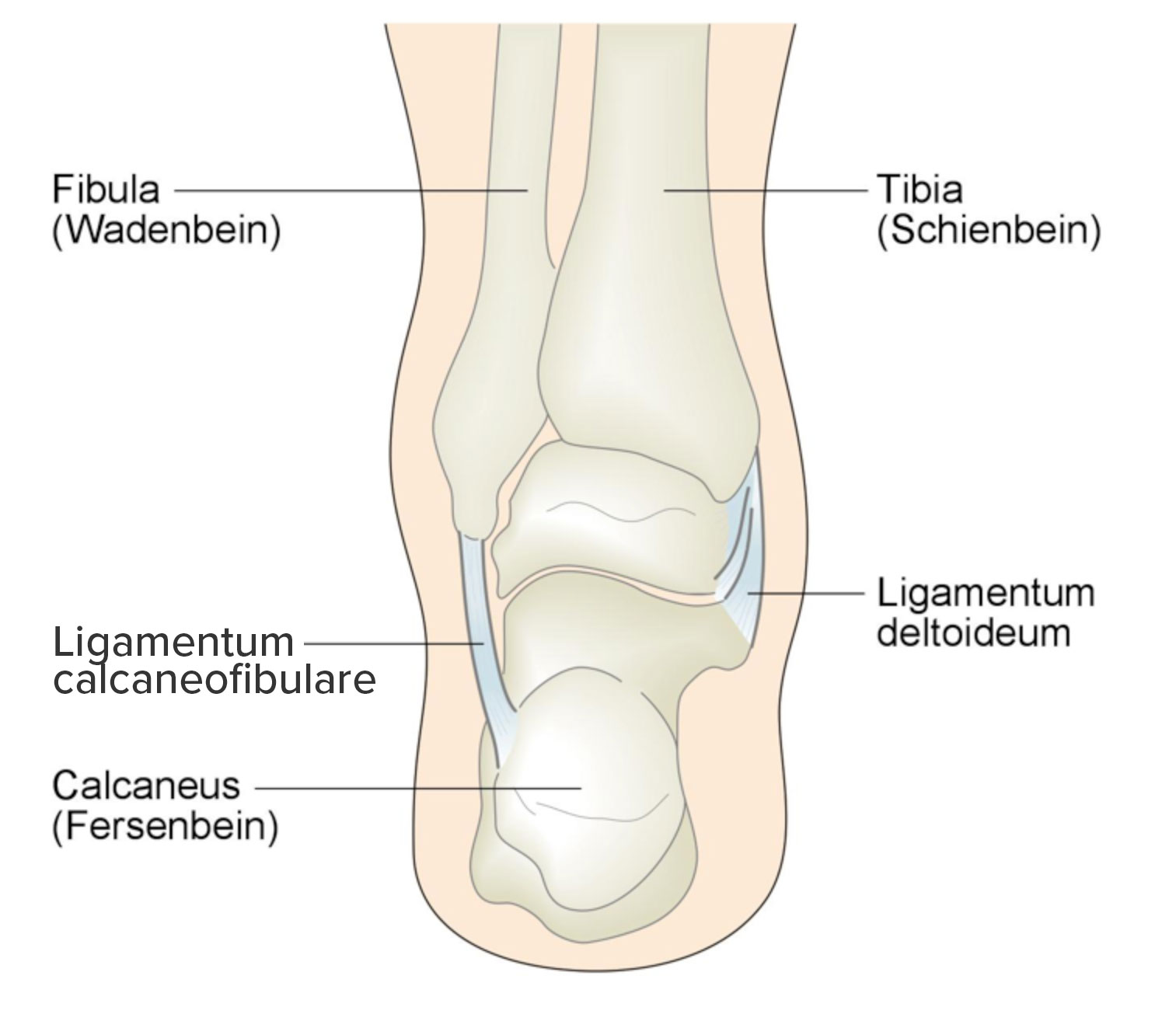
Bandapparat Sprunggelenk von dorsal
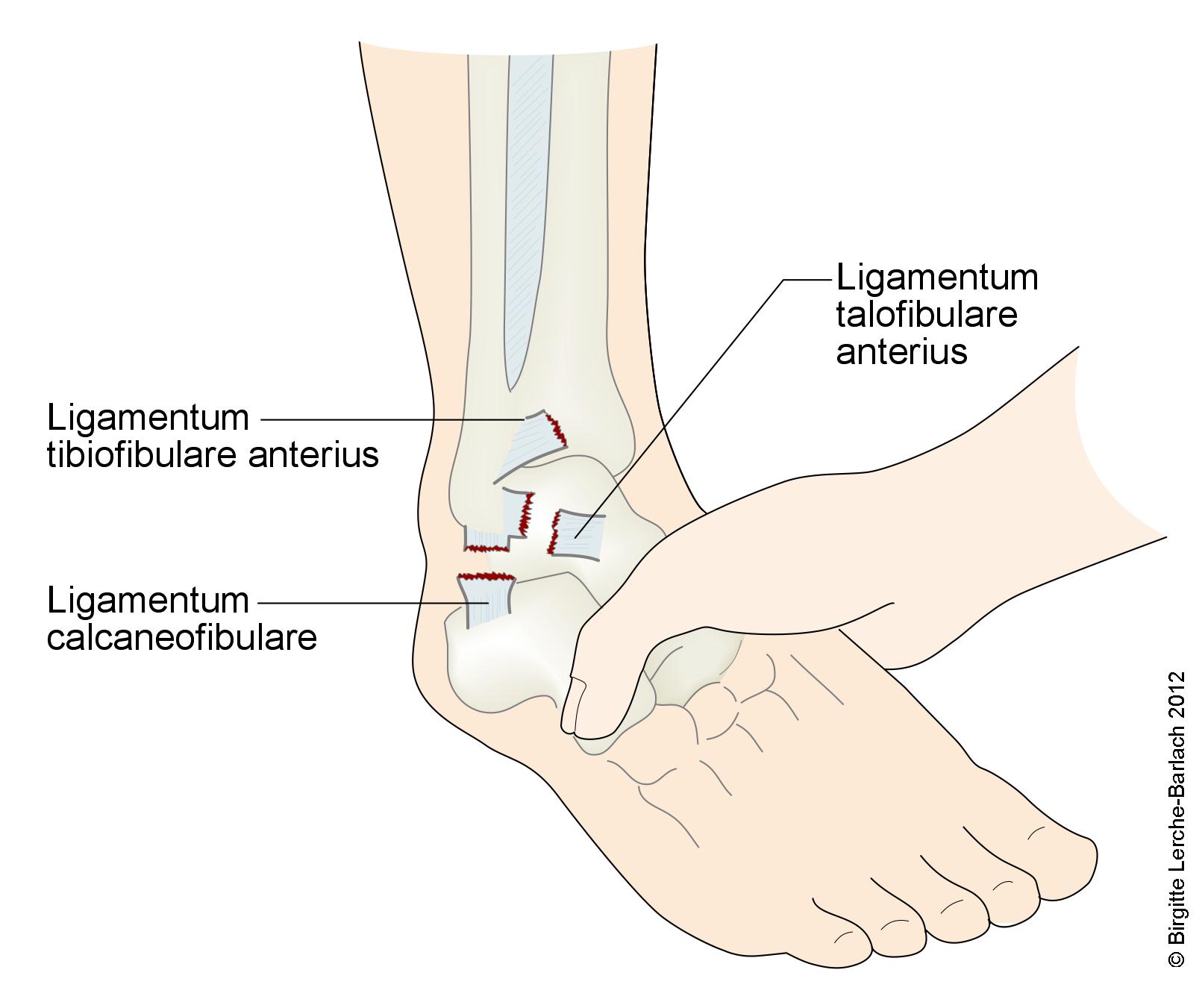
Ruptur des lateralen Bandapparats sowie der vorderen Syndesmose
Quellen
Leitlinien
- Deutsche Gesellschaft für Unfallchirurgie e.V. (DGU). Frische Außenbandruptur am Oberen Sprunggelenk. AWMF-Leitlinie 012-022. S1, Stand 2017. www.awmf.org
- Deutsche Gesellschaft für Unfallchirurgie e. V. (DGU). Sprunggelenkfraktur. AWMF-Leitlinie 012-003. S2e, Stand 2015. www.awmf.org
Literatur
- Lohnstein M, Eras J, Hammerbacher C. Der Prüfungsguide Allgemeinmedizin - Aktualisierte und erweiterte 3. Auflage. Augsburg: Wißner-Verlag, 2018.
- Young CC. Ankle Sprain. Medscape, last updated Jan 14, 2019. emedicine.medscape.com
- Deutsche Gesellschaft für Unfallchirurgie e.V. (DGU). Frische Außenbandruptur am Oberen Sprunggelenk. AWMF-Leitlinie 012-022. Stand 2017. www.awmf.org
- Molis MA. Talofibular ligament injury. Medscape, last updated Apr 20, 2018. emedicine.medscape.com
- Wolfe MW, Uhl TL, Mattacola CG, McCluskey LC. Management of ankle sprains. Am Fam Physician 2001; 63: 93-104. American Family Physician
- van den Bekerom MP, Kerkhoffs GM, McCollum GA, Calder JD, van Dijk CN. Management of acute lateral ankle ligament injury in the athlete. Knee Surg Sports Traumatol Arthrosc. 2013 Jun. 21 (6):1390-5. www.ncbi.nlm.nih.gov
- Fong DT, Hong Y, Chan LK, et al. A systematic review on ankle injury and ankle sprain in sports. Sports Med 2007; 37(1): 73-94. www.ncbi.nlm.nih.gov
- Henke , Luig P, Schulz D. Sportunfälle im Vereinssport in Deutschland. Bundesgesundheitsblatt - Gesundheitsforschung - Gesundheitsschutz. June 2014, Volume 57, Issue 6, pp 628-637. link.springer.com
- Sujitkumar P, Hadfield JM, Yates DW. Sprain or fracture? An analysis of 2000 ankle injuries. Arch Emerg Med 1986; 3: 101-106. PubMed
- Waterman BR, Owens BD, Davey S, Zacchilli MA, Belmont PJ Jr. The epidemiology of ankle sprains in the United States. J Bone Joint Surg Am 2010; 92: 2279-84. PubMed
- Waterman BR, Owens BD, Davey S, et al. The epidemiology of ankle sprains in the United States. J Bone Joint Surg Am 2010; 92(13): 2279-84. www.ncbi.nlm.nih.gov
- Broström L. Sprained ankles. V. Treatment and prognosis in recent ligament ruptures. Acta Chir Scand 1966; 132(5): 537-50. www.ncbi.nlm.nih.gov
- Haraguchi N, Toga H, Shiba N, et al. Avulsion fracture of the lateral ankle ligament complex in severe inversion injury: incidence and clinical outcome. Am J Sports Med 2007; 35(7): 1144-52. www.ncbi.nlm.nih.gov
- Tiemstra JD. Update on acute ankle sprains. Am Fam Physician 2012; 85: 1170-6. PubMed
- Karlsson J, Peterson L, Andre ́asson G, et al. The unstable ankle: a combined EMG and biomechanical modeling study. Journal of Applied Biomechanics 1992; 8(2): 129-44. doi.org
- Woods C, Hawkins R, Hulse M, et al. The Football Association Medical Research Programme: an audit of injuries in professional football: an analysis of ankle sprains. Br J Sports Med 2003; 37(3): 233-8. www.ncbi.nlm.nih.gov
- Willems TM1, Witvrouw E, Delbaere K. Intrinsic risk factors for inversion ankle sprains in male subjects: a prospective study. Am J Sports Med 2005; 33(3): 415-23. www.ncbi.nlm.nih.gov
- Vaseenon T, Gao Y, Phisitkul P. Comparison of two manual tests for ankle laxity due to rupture of the lateral ankle ligaments. Iowa Orthop J 2012; 32: 9-16. www.ncbi.nlm.nih.gov
- van Dijk CN, Lim LS, Bossuyt PM. Physical examination is sufficient for the diagnosis of sprained ankles. J Bone Joint Surg Br 1996; 78(6): 958-62. www.ncbi.nlm.nih.gov
- Oae K, Takao M, Uchio Y, et al. Evaluation of anterior talofibular ligament injury with stress radiography, ultrasonography and MR imaging. Skeletal Radiol 2010; 39(1): 41-7. www.ncbi.nlm.nih.gov
- Endele D, Jung C, Bauer G, et al. Value of MRI in diagnosing injuries after ankle sprains in children. Foot Ankle Int 2012; 33(12): 1063-8. www.ncbi.nlm.nih.gov
- Pihlajamäki H, Hietaniemi K, Paavola M, et al. Surgical versus functional treatment for acute ruptures of the lateral ligament complex of the ankle in young men: a randomized controlled trial. J Bone Joint Surg Am 2010; 92(14): 2367-74. www.ncbi.nlm.nih.gov
- Bleakley CM, O'Connor SR, Tully MA, et al. Effect of accelerated rehabilitation on function after ankle sprain: randomised controlled trial. BMJ 2010; 340.c1964. www.bmj.com
- Ridderikhof ML, Lirk P, Goddijn H, et al. Acetaminophen or nonsteroidal anti-inflammatory drugs in acute musculoskeletal trauma: A multicenter, double-blind, randomized, clinical trial. Ann Emerg Med 2017 Oct 13. pmid: 29033294 PubMed
- Derry S, Moore RA, Gaskell H, McIntyre M, Wiffen PJ. Topical NSAIDs for acute musculoskeletal pain in adults. Cochrane Database of Systematic Reviews 2015, Issue 6. Art. No.: CD007402. DOI: 10.1002/14651858.CD007402.pub3 DOI
- Lyrtzis C, Natsis K, Papadopoulos C, et al. Efficacy of paracetamol versus diclofenac for grade II ankle sprain. Foot Ankle Int 2011; 32: 571-5. PubMed
- Knop C, Knop C, Thermann H, et al. Treatment of recurrent desmorrhexis. Results of a prospective, randomized study. Der Unfallchirurg 1999; 102(1): 23-28. link.springer.com
- Winter T, Beck H, Walther A, et al. Influence of a proprioceptive training on functional ankle stability in young speed skaters - a prospective randomised study. J Sports Sci Med 2015; 33(8): 831-40. www.ncbi.nlm.nih.gov
- Hupperets MDW, Verhagen EALM, van Mechelen W. Effect of unsupervised home based proprioceptive training on recurrences of ankle sprain: randomised controlled trial. BMJ 2009; 339: b2684. BMJ (DOI)
- Grimm NL, Jacobs JC Jr, Kim J, et al. Ankle Injury Prevention Programs for Soccer Athletes Are Protective: A Level-I Meta-Analysis. J Bone Joint Surg Am 2016; 98(17): 1436-43. www.ncbi.nlm.nih.gov
- Chan KM, Karlson J . World Consensus Conference on Ankle Instabiliy. Hong Kong: ISAKOS, 2005.
Autoren
- Lino Witte, Dr. med., Arzt in Weiterbildung, Innere Medizin, Frankfurt
- Arild Aamodt, overlege/professor, Ortopedisk avdeling, Lovisenberg Sykehus, Oslo
- Ingard Løge, spesialist allmennmedisin, universitetslektor, institutt for sammfunsmedisinske fag, NTNU, redaktør NEL