Allgemeine Informationen
Definition
- Der benigne paroxysmale Lagerungsschwindel (BPLS) ist charakterisiert durch:1
- kurze Schwindelattacken, ausgelöst durch Lagewechsel des Kopfes gegenüber der Schwerkraft
- Dauer ca. 20 sec
- Übelkeit und Oszillopsien als mögliche Begleitsymptome
- typische Auslöser wie Hinlegen oder Aufrichten im Bett, Umdrehen im Bett, Bücken und/oder Kopfreklination
- Initiale Definition der Erkrankung im Jahr 1952 von Dix und Hallpike2
Häufigkeit
- Häufigste Schwindelform3
- Anteil von ca. 20 % an den verschiedenen Schwindelsyndromen3
- Häufigste Erkrankung des peripheren Vestibularissystems4
- Prävalenz
- allgemein sowie speziell für die Hausarztpraxis nur wenige Untersuchungen5
- in einer Studie aus den USA Lebenszeitprävalenz für den BPLS 2,4 %6
- Inzidenz
- Alter
- Geschlecht
- Frauen etwa doppelt so häufig betroffen wie Männer7
Ätiologie und Pathogenese
Ätiologie
- Degenerative Erkrankung des Innenohrs
- Über 90 % der Fälle idiopathisch3
- Häufigste bekannte Ursachen8
- Schädel-Hirn-Trauma
- Neuritis vestibularis
- längere Bettlägerigkeit
- Zusammenhang mit Morbus Menière und vestibulärer Migräne
Pathogenese
- Es gibt 2 pathogenetische Theorien für die Entwicklung von BPLS, nämlich Canalolithiasis und Cupulolithiasis10-11
1. Canalolithiasis-Theorie
- Wahrscheinlich für die meisten Fälle zutreffende Erklärung5
- Ablösung von Otolithen von der Macula utriculi ursächlich
- Otolithen sind anorganische Partikel mit höherer Dichte als die Endolymphe.
- Absinken der Otolithen in den unteren Teil des Bogengangs
- am häufigsten im hinteren Bogen, seltener im horizontalen
- Bei schneller Veränderung der Kopfposition Bewegung der Otolithen entlang des Bogengangs
- Hierdurch Entstehung einer Strömung in der Endolymphe und konsekutiv Reizung der Flimmerhärchen in der Cupula: Auslösung eines kurzzeitigen, starken Schwindels und Nystagmus (max. 60 sec, wobei die Latenz zwischen dem Ende eines Lagerungsmanövers und dem Beginn des Nystagmus bis zu 40 sec dauern kann)
- Häufigkeitsverteilung die verschiedenen Bogengänge betreffend:12
- Canalolithiasis des posterioren Bogengangs ca. 80–90 %
- Canalolithiasis des horizontalen Bogengangs ca. 5–15 %
- Canalolithiasis des vorderen Bogengangs wird kontrovers diskutiert (0–5 %).
- Selten können auch mehrere Bogengänge oder beide Ohren betroffen sein.13
2. Cupulolithiasis-Theorie
- Otolithen oder Teile davon heften sich an die Cupula.
- Stimulation der durch Otolithen beschwerten Cupula löst eine Impulsreaktion aus, die zum Schwindel und einem Nystagmus führt, der auch länger als 60 sec dauern kann.14-15
Varianten des benignen paroxysmalen Lagerungsschwindels
- Abhängig vom betroffenen Bogengang Unterscheidung in 3 Formen:8
- p-BPLS (vom posterioren Bogengang ausgehend)
- häufigste Form (ca. 80–90 %)
- nach Kopflagerung in der Ebene des betroffenen Bogengangs zum unten liegenden Ohr rotierender und zur Stirn schlagender erschöpflicher Lagerungsnystagmus
- h-BPLS (vom horizontalen Bogengang ausgehend)
- ca. 5–15 %
- geradliniger horizontaler Nystagmus bei den Lagerungsmanövern
- Schlägt bei einer Canalolithiasis zum unten liegenden Ohr und bei einer Cupulolithiasis zum oben liegenden Ohr.
- a-BPLS (vom anterioren Bogengang ausgehend)
- Existenz dieser Form wird kontrovers diskutiert (0–5 %)
- Auslösung durch gleiche Lagerung wie p-BPPV
- Schlagrichtung des Nystagmus vertikal nach unten
- p-BPLS (vom posterioren Bogengang ausgehend)
Disponierende Faktoren
- Schädel-Hirn-Traumata
- Längere Bettlägerigkeit
- Migräne (2,5-fach erhöhtes Risiko)16
ICPC-2
- H82 Schwindelsyndrom
ICD-10
- H81.4 Schwindel zentralen Ursprungs
Diagnostik
Diagnostische Kriterien
- Vermutung und Sicherung der Diagnose durch:1
- typische Anamnese
- Lagerungsmanöver mit typischem Nystagmus.
- Apparative Untersuchungen sind in den meisten Fällen nicht notwendig.12
Differenzialdiagnosen
Periphere Schwindelformen
Einseitige paroxysmale pathologische Erregung/seltener Hemmung von Vestibularorganen und/oder N. vestibularis16
- Hierzu gehören neben dem BPLS:
- M. Menière
- spontane Schwindelattacken (2 oder mehr) von 20 min bis zu 12 h
- Hörminderung, assoziiert mit Schwindelattacke
- fluktuierender Tinnitus oder Ohrdruck im betroffenen Ohr
- Vestibularisparoxysmie
- 10 sec bis zu 1 min dauernde, spontan auftretende, relativ gleichförmig ablaufende Schwindelattacken
- teilweise durch Kopfbewegung provozierbar1
- Bogengangdehiszenz/Perilymphfisteln
- rezidivierende Schwindelattacken ausgelöst durch Druckänderungen oder laute Töne
- Autophonie, verstärkte Knochenleitung und/oder pulsatiler Tinnitus
Akute unilaterale Vestibulopathie (Neuritis vestibularis)16
- Akut einsetzender Drehschwindel (Dauer mindestens 24 h), begleitend Oszillopsien, Fallneigung, Übelkeit
- Horizontal-torsioneller Spontannystagmus mit schneller Komponente zur mutmaßlich nicht betroffenen Seite, durch Fixation supprimierbar
Bilaterale Vestibulopathie16
- Unsicherheit beim Gehen oder Stehen, unscharfes Sehen oder Oszillopsien bei Bewegung, Verschlechterung des Schwankschwindels in der Dunkelheit
- Keine Symptome im Sitzen oder Liegen
Zentrale Schwindelformen
Zerebrale Ischämien (Hirnstamm/Kleinhirn) als akutes vestibuläres Syndrom16
- Hierfür sprechen anamnestisch: Alter > 60 Jahre, arterielle Hypertonie, Diabetes mellitus, zentrale Begleitsymptome, erstmaliges und spontanes Auftreten16
- Eine zentrale infratentorielle Läsion muss vermutet werden, wenn der Lagerungsnystagmus untypisch ist bzw. wenn sonstige klinische Befunde auf eine Störung von Hirnstamm oder Kleinhirn deuten.1
- Bei zentralem Lagenystagmus finden sich häufig: Rumpfataxie, Blickrichtungsnystagmus, sakkadierte Blickfolge.1
Vestibuläre Migräne16
- Häufigste Ursache für rezidivierende spontan auftretende Schwindelattacken
- Neben einem Spontannystagmus kann auch ein zentraler Lagenystagmus vorliegen.1
- Mindestens 5 Episoden mit vestibulären Symptomen von 5 min bis 72 h
- Migräneanamnese oder Migränesymptome während der Attacke
HINTS: 3-Stufen-Test zur Unterscheidung von zentralem und peripherem Schwindel
- Ein akutes vestibuläres Syndrom kann differenzialdiagnostisch durch ischämischen Schlaganfall verursacht sein.
- Ca. die Hälfte der Patient*innen mit akutem Vestibularissyndrom durch Schlaganfall weisen keine sonstigen offensichtlichen fokal-neurologischen Defizite auf.17
- Ein klinischer 3-stufiger Test (HINTS) erwies sich als sensitiver als frühes MRI in der Detektion eines Schlaganfalls.18
- HINTS besteht aus der Beurteilung von:
- Head Impulse (Kopfimpuls-Test)
- Nystagmus
- Test of Skew.
- HINTS besteht aus der Beurteilung von:
Durchführung und Beurteilung von HINTS19
- Head Impulse (Kopfimpuls-Test)
- Patient*in fixiert stationäres Objekt, z. B. Nase der untersuchenden Person
- ruckartige Rotation des Kopfes (zwischen 10 und 20 Grad, von exzentrischer Position zur Mitte) durch Untersucher*in
- Richtung der ruckartigen Kopfrotation bestimmt die geprüfte Seite.
- mehrmalige Wiederholung für jede Seite
- Normaler Test: Augen bleiben stationär auf der Nase fixiert.
- Ein normaler Kopfimpulstest bei einer Person mit akutem Nystagmus zeigt nahezu immer eine zentrale Läsion an.20
- Pathologischer Test: Augen nicht mehr auf das Ziel fixiert. Patient*in korrigiert mit einer Einstellsakkade.
- Nystagmus
- Beobachtung der Augen in jeder Blickrichtung mindestens 10 sec unter Aufhebung der Fixation (z. B. durch Abdunkelung des Raumes und Frenzelbrille oder M-Brille21)
- Schlagrichtung des Nystagmus entweder
- unidirektional oder
- richtungswechselnd (bei Blickwechsel zur Gegenseite).
- Richtungswechselnder Nystagmus weist auf eine zentrale Ursache hin.
- Test of Skew
- Patient*in fixiert stationäres Objekt, während die untersuchende Person abwechselnd die Augen abdeckt.
- Beobachtung auf vertikale Korrekturbewegung des abgedeckten Auges
- Eine vertikale Divergenz der Augen weist auf eine zentrale Ursache hin.
Konsequenzen aus dem HINTS-Test19
- Klares peripheres Muster
- keine weitere Diagnostik im Akutstadium nötig
- Entlassung nach Hause möglich
- Mindestens 1 Teiltest mit Hinweis auf zentrale Ursache
- Auch bei primär negativer Bildgebung sollte zentrale Ursache angenommen werden.
- weitere Abklärung notwendig
Anamnese
Allgemeines
- Akuter Symptombeginn
- Auftreten häufig in den frühen Morgenstunden
- Wichtige, stark mit einem BPLS korrelierende anamnestische Angaben sind:1
- Auslösung durch Umdrehen im oder Hinlegen ins Bett, zusammen mit
- Schwindeldauer von weniger als 1 min.
- Gewöhnlich kein Hörverlust
- Einige Patient*innen berichten atypische Symptome, Diagnose dann erst durch klinische Tests möglich.
Positionsbedingter Schwindel/Nystagmus
- Ausgelöst durch Positionsänderungen von Körper oder Kopf kommt es zu:
- kurzzeitigem Anfall von Drehschwindel
- Nystagmus
-
- zum unten liegenden Ohr rotierender und zur Stirn schlagender vertikaler Lagerungsnystagmus3
- Dieses Muster gilt für die mit Abstand häufigste Variante, den p-BPPV vom posterioren Gehörgang ausgehend.
- fallweise vegetative Begleitsymptome wie Tachykardie, Übelkeit, Erbrechen und Schwitzen
- Typische Auslöser sind:1
- Hinlegen oder Aufrichten im Bett
- allererste Schwindelattacke häufig morgens im Bett beim Aufstehen
- Herumdrehen im Bett, insbesondere zur Seite des betroffenen Ohrs
- Bücken und/oder Kopfreklination.
- Hinlegen oder Aufrichten im Bett
- Drehschwindel und Nystagmus treten nach der Lagerung mit einer kurzen Latenz von Sekunden in Form eines Crescendo-Decrescendo-Verlaufs auf.3
Dauer/Häufung von Anfällen
- Beim BPLS Dauer sec (häufig 10–30 sec) bis 1 min
- Bei längerer Dauer andere Diagnose erwägen.5
- Begleitende Übelkeit kann länger als der Schwindel andauern und den Eindruck einer längeren Dauer des Anfalls vermitteln.
- Anfälle können mehrmals wöchentlich oder sogar täglich auftreten.22
Ermüdbarkeit von Schwindel und Nystagmus
- Bei Wiederholung der Lagerung Abschwächung der Symptome (Ermüdbarkeit)
- Erneute volle Auslösung nach einer Refraktärperiode von bis zu einer halben Stunde
Klinische Untersuchung
- Die Diagnose wird gestellt durch:1
- Schwindelprovokation mit einer Lagerungsprobe und
- Beobachtung des typischen Lagerungsnystagmus
- Wichtige Charakteristika sind Latenz, Schlagrichtung, zeitlicher Verlauf und Dauer des Nystagmus.
p-BPLS: Lagerungstest nach Dix-Hallpike
- Test auf BPLS des posterioren Gehörgangs (wichtigster Test, da p-BPLS mit ca. 85 % am häufigsten)
- Patient*in sitzt auf Untersuchungsliege, den Kopf 45 Grad zur Seite gedreht.
- Anschließend schnelles Hinlegen der Patient*in
- Kopf bleibt 45 Grad zur Seite
- Reklination des Kopfes über den Rand der Untersuchungsliege
- Augen bleiben offen und werden durch Untersucher*in beobachtet (Frenzelbrille).
- Beobachtungsdauer 30–60 sec
- Aufsitzen der Patient*in und gleiche Prozedur mit Drehung des Kopfes zur anderen Seite
- Schwindel und Nystagmus treten auf, wenn das betroffene Ohr beim Lagerungsmanöver unten liegt.
- zum unten liegenden Ohr rotierender und zur Stirn schlagender erschöpflicher Lagerungsnystagmus
- Crescendo-Decrescendo: rasche Zunahme der Intensität und dann langsame Abnahme des Nystagmus
- Auftreten von Schwindel und Nystagmus nach einer Latenz von 2–10 sec
- Wenn sich Patient*in wieder aufsetzt, kommt es zur Richtungsumkehr.
- Nystagmus und Schwindel sind dann aber schwächer ausgeprägt.
- Abnehmende Intensität der Anfälle bei wiederholten Untersuchungen
- Die Sensitivität des Dix-Hallpike-Manövers wird mit rund 80 % angegeben, ein negativer Test schließt also ein BPPV nicht aus.13
h-BPLS: Kopfdrehung in liegender Position (Supine-Head-Roll-Test)
- Test auf BPLS des horizontalen Bogengangs
- Patient*in liegt flach auf dem Rücken, Kopf wird ca. 30 Grad angehoben (horizontale Bogengänge werden dadurch in vertikale Position gebracht).
- Der Kopf wird rasch auf eine Seite gedreht und für 1 min gehalten.
- Anschließend wird der Kopf wieder in die Nullstellung gedreht und gewartet, bis ein (evtl.) Nystagmus abgeklungen ist.
- Dann wird der Kopf auf die andere Seite gedreht und für 1 min gehalten.
- Der Test fällt positiv aus, wenn Schwindel und Nystagmus auftreten.
- Beim h-BPLS Nystagmus und Schwindel sowohl bei Drehung auf die betroffene als auch die nicht betroffene Seite (bei Drehung auf die betroffene Seite etwas ausgeprägter)12
- Gradliniger horizontaler Nystagmus mit Schlagrichtung bei:8
- einer Canalolithiasis zum unten liegenden Ohr
- einer Cupulolithiasis zum oben liegenden Ohr.
a-BPPV
- Die Existenz einer eigenen Entität a-BPPV wird kontrovers diskutiert.12
- Auslösung von Schwindel und Nystagmus wie bei p-BPPV8
- Schlagrichtung des Nystagmus vertikal nach unten mit torsionaler Komponente, die mit dem oberen Augenpol zum betroffenen Ohr schlägt.8
Ergänzende Untersuchungen in der Hausarztpraxis
- Bei eindeutiger Diagnose auf der Basis von Anamnese und Lagerungstest ist keine weitere apparative Diagnostik notwendig.1
- Ärzt*innen sollten bei Patient*innen mit BPLS auf zusätzliche Parameter achten wie:13
- eingeschränkte Mobilität
- häusliche Unterstützung und/oder
- erhöhtes Sturzrisiko.
Smartphone-basierte Diagnostik
- Durch neue Apps kann die Diagnostik Smartphone-basiert erweitert werden, z. B.:
Indikationen zur Überweisung
- Bei Unsicherheit der Diagnose oder Therapieversagen
Therapie
Therapieziele
- Beschwerdefreiheit durch therapeutisches Lagerungsmanöver mit dem Ziel einer Mobilisierung der Kristalle aus dem Bogengang in den Utrikulus hinein
Allgemeines zur Therapie
- Von Therapeut*innen ausgeführte Lagerungsmanöver sind wirksamer als Selbstmanöver durch die Patient*innen.1
- Beste Evidenz für Epley- und Semont-Manöver5,25-27
- Entscheidung für ein Manöver abhängig von:1
- Vertrautheit der Therapeut*in
- Vorliegen individueller Kriterien
- Bei sehr adipösen Patient*innen ist das Epley-Manöver besser geeignet.
- Bei Patient*innen mit Schulter-Nacken-Problemen ist das Semont-Manöver besser geeignet.
- Das Lagerungsmanöver ist bei jungen und älteren Patient*innen gleich wirksam, aber die Rückfallrate ist bei Älteren höher.3,28
- Nebenwirkungen (Übelkeit, Gangunsicherheit) sind bei beiden Manövern gleich häufig.1
- nach erfolgreicher Behandlung bei 20–40 % der Patient*innen Gangunsicherheit für Stunden bis wenige Tage (Residualschwindel)
- Zur Prophylaxe gegen Übelkeit Gabe von Antivertiginosa (z. B. Dimenhydrinat) ca. 30 min vor dem Lagerungsmanöver8
- Kontraindikationen für Befreiungsmanöver und den Dix-Hallpike-Test27,29
- schwere Halswirbelsäulenerkrankungen
- Verdacht auf Durchblutungsstörungen des vertebrobasilären Strömungsgebiets
- hochgradige Karotisstenose
- Augenoperation in den letzten 3 Wochen (Gefahr durch Nystagmus)30
- Nicht selten Rezidiv unabhängig von der durchgeführten Therapie
- Rezidive können auf die gleiche Weise erneut behandelt werden.3
- Wenn keine vollständige Symptomfreiheit erreicht wird, kann die Wirkung durch eine Kombination mit Eigenbehandlung verstärkt werden (s. u.).
Empfehlungen für Patient*innen
- Das Epley-Manöver ist auch für die Selbstbehandlung geeignet.1,31-32
- gründliche Anleitung durch Demonstration und Bildmaterial notwendig1
- Erfolgsrate niedriger als bei ärztlicher Durchführung (64 % nach 1 Woche = 21 Behandlungen), daher vor allem auch als ergänzende Maßnahme1
- Brandt-Daroff-Übungen als einfachere Alternative für Patient*innen, die mit anderen Methoden nicht zurechtkommen.1
- Übungen täglich wiederholen, z. B. 5-mal am Morgen.
Leitlinie: Schulung Lagerungsmanöver5
- Bei Patient*innen mit benignem paroxysmalem Lagerungsschwindel (BPPV) soll eine Schulung zum Lagerungsmanöver gezeigt oder angeboten werden.
Übung für zu Hause (Brandt-Daroff-Methode)
- Sitzen Sie auf der Bettkante so, dass Ihre Füße Kontakt mit dem Boden haben. Drehen Sie den Kopf 45 Grad zur rechten Seite.
- Legen Sie sich schnell auf die linke Seite, während Sie den Kopf in der gleichen Stellung halten. Am Ende der Bewegung berühren Sie mit dem linken Hinterkopf die Unterlage. Halten Sie diese Position für 30 Sekunden.
- Setzen Sie sich wieder auf, und bleiben Sie 30 Sekunden aufrecht sitzen.
- Drehen Sie danach den Kopf 45 Grad nach links. Legen Sie sich schnell auf Ihre rechte Seite auf das Bett, sodass Ihr rechter Hinterkopf Kontakt mit der Unterlage hat. Verharren Sie auch in dieser Position für 30 Sekunden.
- Setzen Sie sich aufrecht hin, und bleiben Sie 30 Sekunden sitzen.
- Wiederholen Sie diesen Vorgang, sodass Sie sich mindestens 6-mal pro Seite neigen.
Lagerungsmanöver für p-BPLS (hinterer Bogengang)
Lagerungsmanöver nach Epley
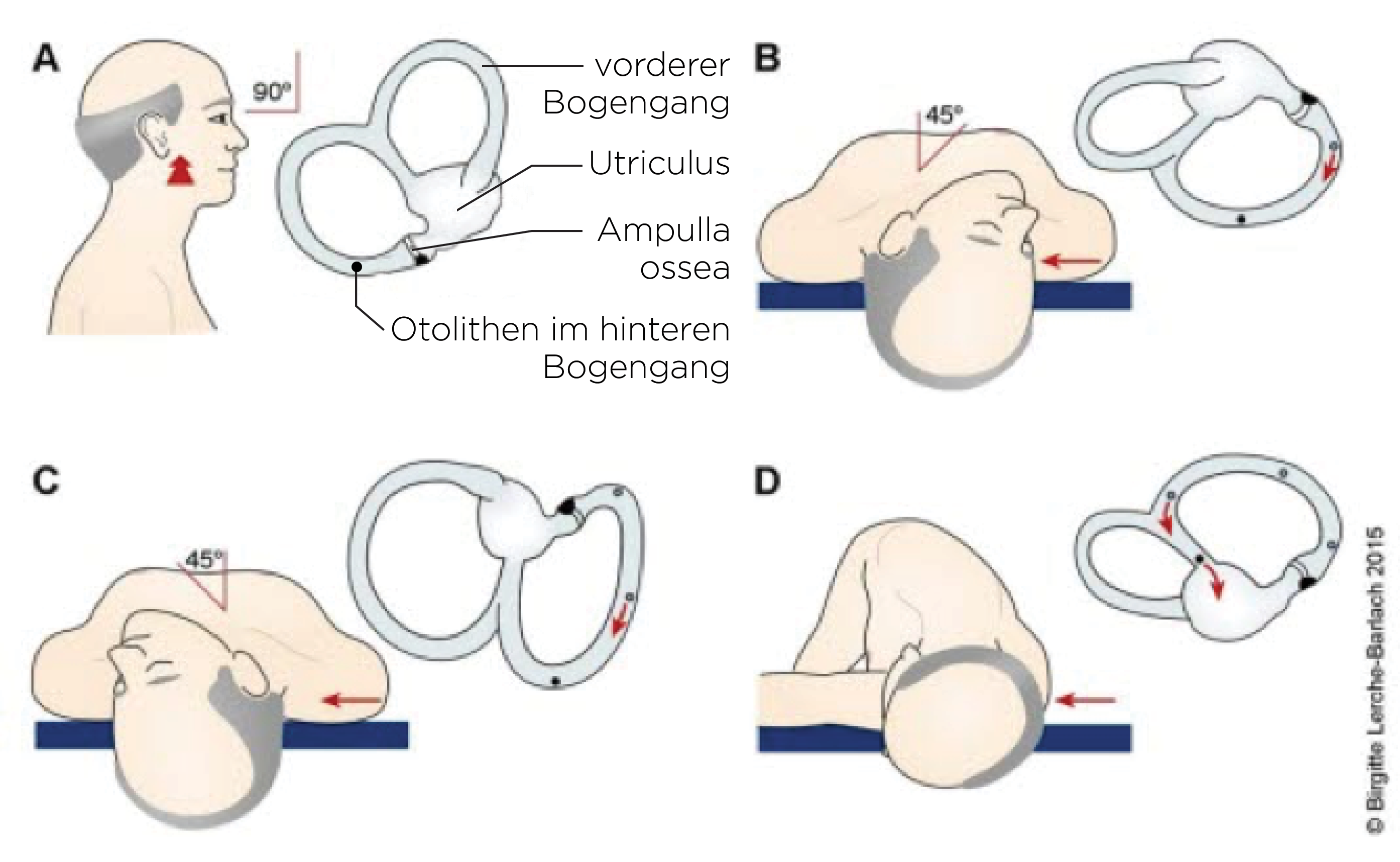
Epley-Manöver
- Manöver, um die Otolithen aus dem hinteren Bogengang hinauszubewegen.1,33
- Nach der ersten Lagerung sind 50–80 % der Patient*innen beschwerdefrei, durch Wiederholung Steigerung auf 80–90 %.
- Bei Otolith im rechten Bogengang
- Patient*in sitzt auf der Liege mit dem Kopf im 45-Grad-Winkel nach rechts gedreht. Stützen Sie den Kopf. Legen Sie die Patient*in schnell hin, sodass der Kopf über die Untersuchungsliege hinaus ragt und dabei überstreckt wird (weiterhin im 45-Grad-Winkel nach rechts). Halten Sie die Position für 30 sec, evtl. länger bei anhaltendem Nystagmus.
- Den Griff wechseln. Drehen Sie den Kopf schnell 90 Grad nach links. Halten Sie die Position für 30 sec.
- Patient*in rollt sich zügig in die linke Seitenlage. Der Kopf wird so mitgedreht, dass die Nase zum Boden zeigt (der Kopf ist nach links gedreht). Halten Sie die Position für 30 sec.
- Helfen Sie der Patient*in schnell in eine sitzende Position, mit weiterhin nach links gedrehtem Kopf.
- Bei Otolith im linken Bogengang
- Patient*in sitzt auf der Liege mit dem Kopf im 45-Grad-Winkel nach links gedreht. Stützen Sie den Kopf. Legen Sie die Patient*in schnell hin, sodass der Kopf über die Untersuchungsliege hinaus ragt und dabei überstreckt wird (weiterhin im 45-Grad-Winkel nach links). Halten Sie die Position für 30 sec.
- Den Griff wechseln. Drehen Sie den Kopf schnell 90 Grad nach rechts. Halten Sie die Position für 30 sec, evtl. länger bei anhaltendem Nystagmus.
- Patient*in rollt sich zügig in die rechte Seitenlage. Der Kopf wird so mitgedreht, dass die Nase zum Boden zeigt (der Kopf ist nach rechts gedreht). Halten Sie die Position für 30 sec.
- Helfen Sie der Patient*in schnell in eine sitzende Position, mit weiterhin nach rechts gedrehtem Kopf.
Lagerungsmanöver nach Semont
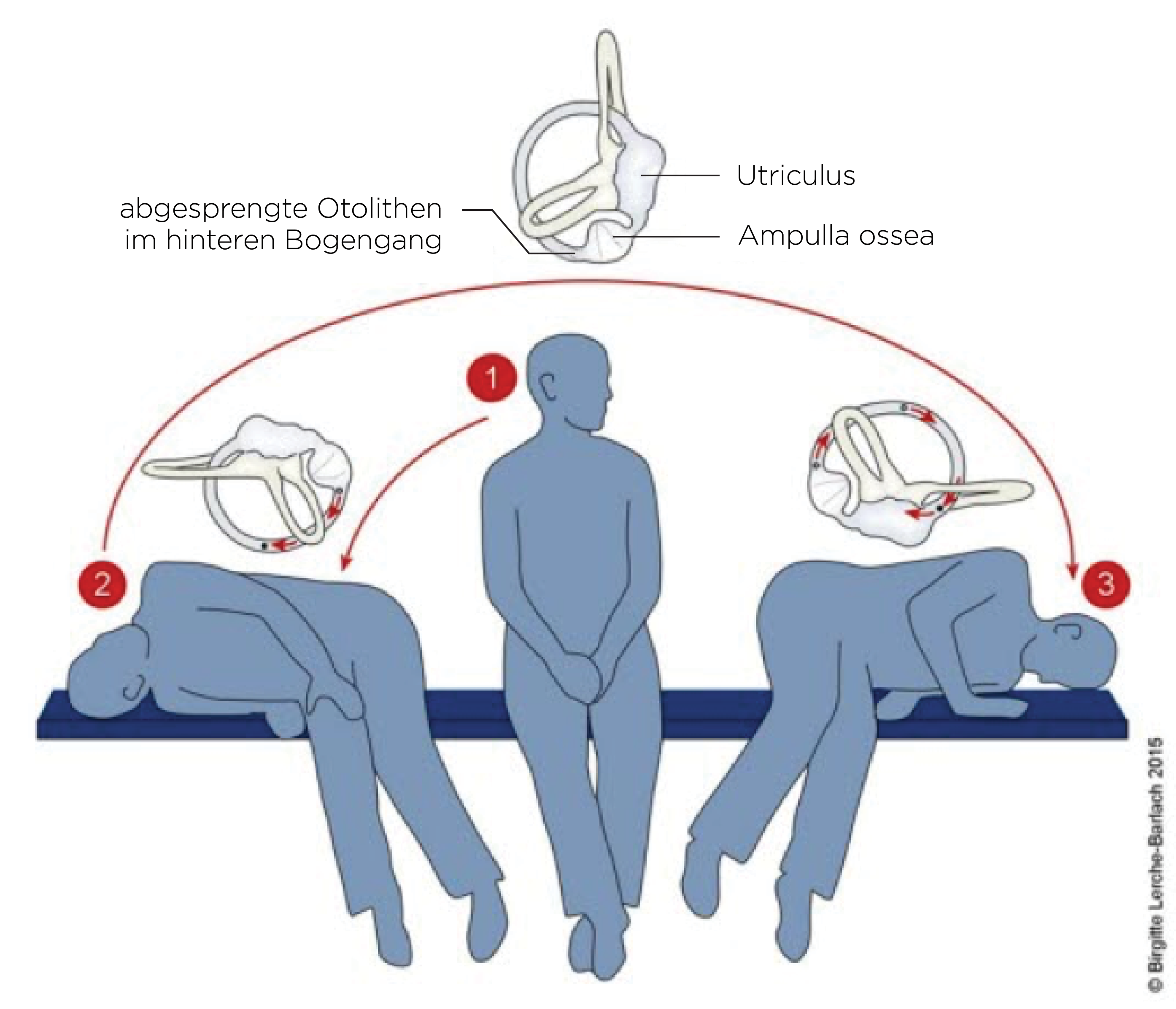
Semont-Manöver
- Patient*in sitzt auf der Kante der Liege.
- Der Kopf wird in der horizontalen Ebene um 45 Grad in Richtung des gesunden Ohrs gedreht, danach wird die Patient*in schnell auf die Seite (Schulter) des kranken Ohrs gelegt (Gesicht in Richtung Decke). Es tritt ein rotatorischer Nystagmus mit einer schnellen Phase in Richtung des kranken Ohrs auf.
- Die Position wird für mindestens 20 sec gehalten oder in jedem Fall, bis der Nystagmus vorüber ist.
- Danach bewegt sich die Patient*in schnell über die aufrechte Position auf die gegenüberliegende Seite (Schulter), während der Kopf in der gleichen Position gehalten wird (Gesicht in Richtung Unterlage).
- Es tritt ein rotatorischer Nystagmus mit einer schnellen Phase in Richtung des kranken Ohrs auf: Patient*in liegt mindestens 30 sec in dieser Position, möglichst 2 min oder länger.
- Langsamer/gleichmäßiger Wechsel in die sitzende Position zurück
Lagerungsmanöver für h-BPLS (horizontaler Bogengang)
Lempert-Manöver1
- Patient*in in Rückenlage
- Drehung in 3 Schritten von je 90 Grad um die Körperlängsachse zum nicht betroffenen Ohr
- 30 sec in jeder Position liegen bleiben.
- Abschließend wieder Aufsitzen
Gufoni-Manöver1,8
- Aus sitzender Position wird die Patient*in auf die Seite gelegt, auf der der Nystagmus am geringsten ist
- Liegenbleiben bis zum Verschwinden des Nystagmus
- Danach schnelle Drehung des Kopfes um 45 Grad nach unten und 2 Minuten liegenbleiben
- Anschließendes Aufrichten
- Erfolgreiche Therapie sowohl bei Canalolithiasis als auch bei Cupulolithiasis möglich
Lagerungsmanöver für a-BPLS (anteriorer Bogengang)
- Der gesamte Abschnitt basiert auf dieser Referenz.1
- Aus sitzender Position in Kopfhängelage im Liegen (Reklination des Kopfes mindestens 30 Grad
- Nach 30 sec rasches Vorbeugen des Kopfes auf die Brust (in liegender Position)
- Nach weiteren 30 sec Aufrichten der Patient*in
Medikamentöse Therapie
- Medikamente haben keine Wirkung auf den Krankheitsprozess und werden im Allgemeinen nicht zur Behandlung empfohlen.
- Ausnahmsweise können Antihistaminika gegen die Übelkeit verabreicht werden, z. B.:
- 50 mg Dimenhydrinat: 1–2 Tabl. 3 x tgl.
- Sedierung, Vorsicht bei älteren Patient*innen!
Weitere Therapien
- Bewegungseinschränkung (Halskrause) für eine bestimmte Zeit nach dem Befreiungsmanöver hat möglicherweise einen marginalen Zusatzeffekt.26
- Eine Operation ist denjenigen Patient*innen vorbehalten, die unter invalidisierendem BPLS leiden, der sich nicht mit konventioneller Therapie behandeln lässt; dies kommt allerdings selten vor.34
Verlauf, Komplikationen und Prognose
Komplikationen
- Auch wenn der BPLS als „gutartig" bezeichnet wird, ist er nicht harmlos:1
- erhöhtes Sturzrisiko vor allem bei Älteren
- erheblicher körperliche und psychische Beeinträchtigung.
Verlauf und Prognose
- Grundsätzlich gute Prognose
- Bis zu 50 % Spontanheilungsrate5,35
- Wird der BPLS nicht behandelt, persistiert er bei ca. 30 % der Patient*innen.8
- Bei Lagerungstherapie nach mehrmaliger Lagerung Erfolgsraten bis 90 %1
- Rezidive nach erfolgreicher Behandlung sind nicht selten.
Verlaufskontrolle
- Verlaufskontrollen zur Beurteilung des Therapieerfolgs
- Behandelte Patient*innen sind bei der ersten Verlaufskontrolle 4,4-mal häufiger beschwerdefrei als unbehandelte.1
Patienteninformationen
Patienteninformationen in Deximed
Weitere Informationen
- Siehe Artikel Beurteilung der Fahreignung.
Illustrationen
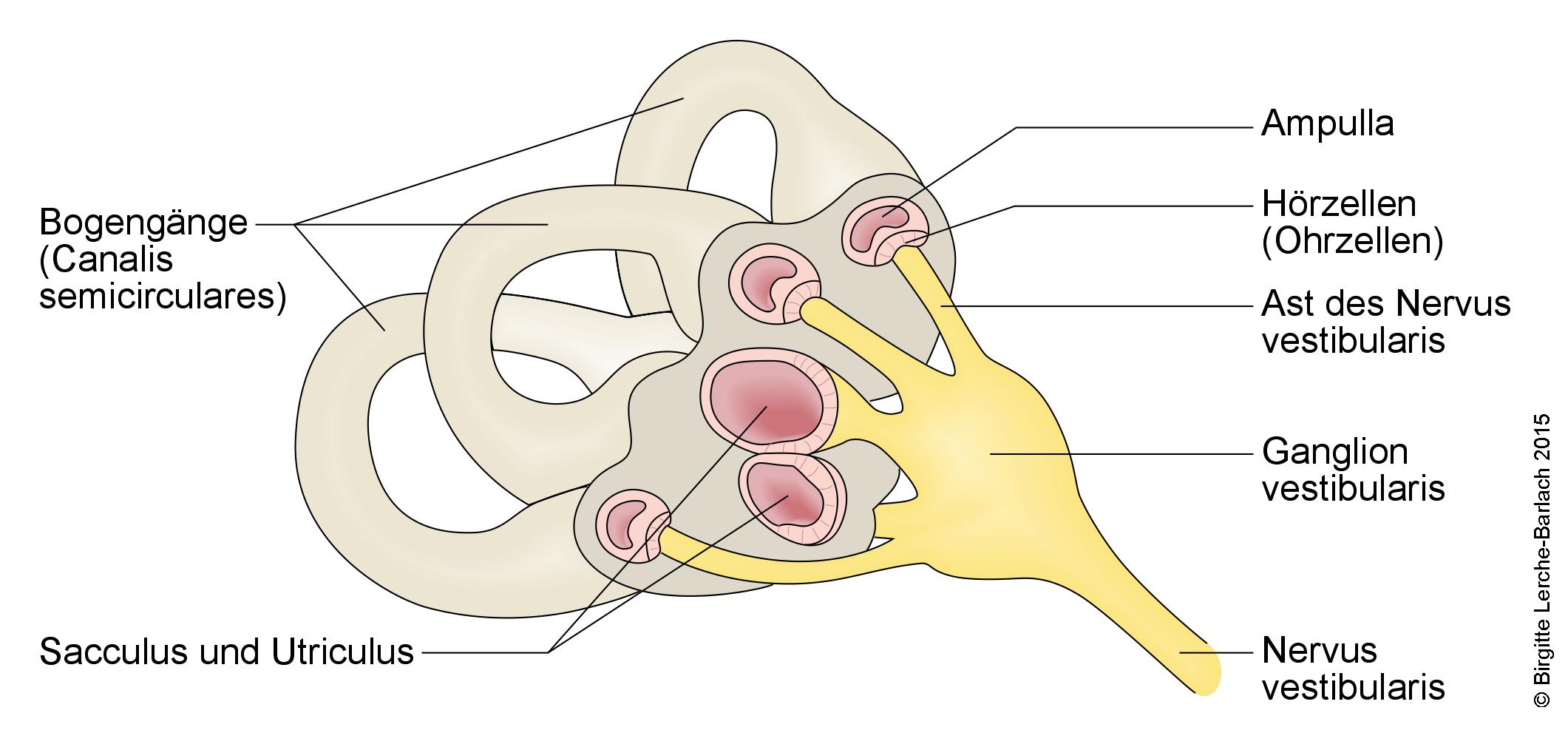
Bogengänge und Nerven
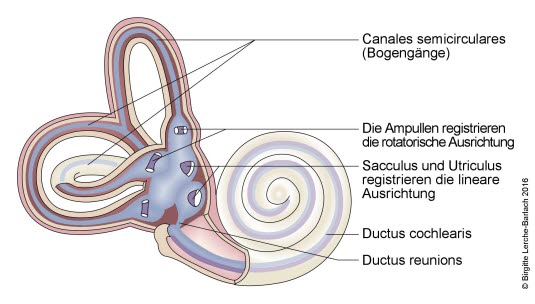
Cochlea und Vestibulum
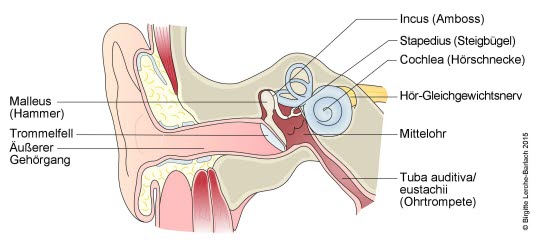
Ohren und Bogengänge
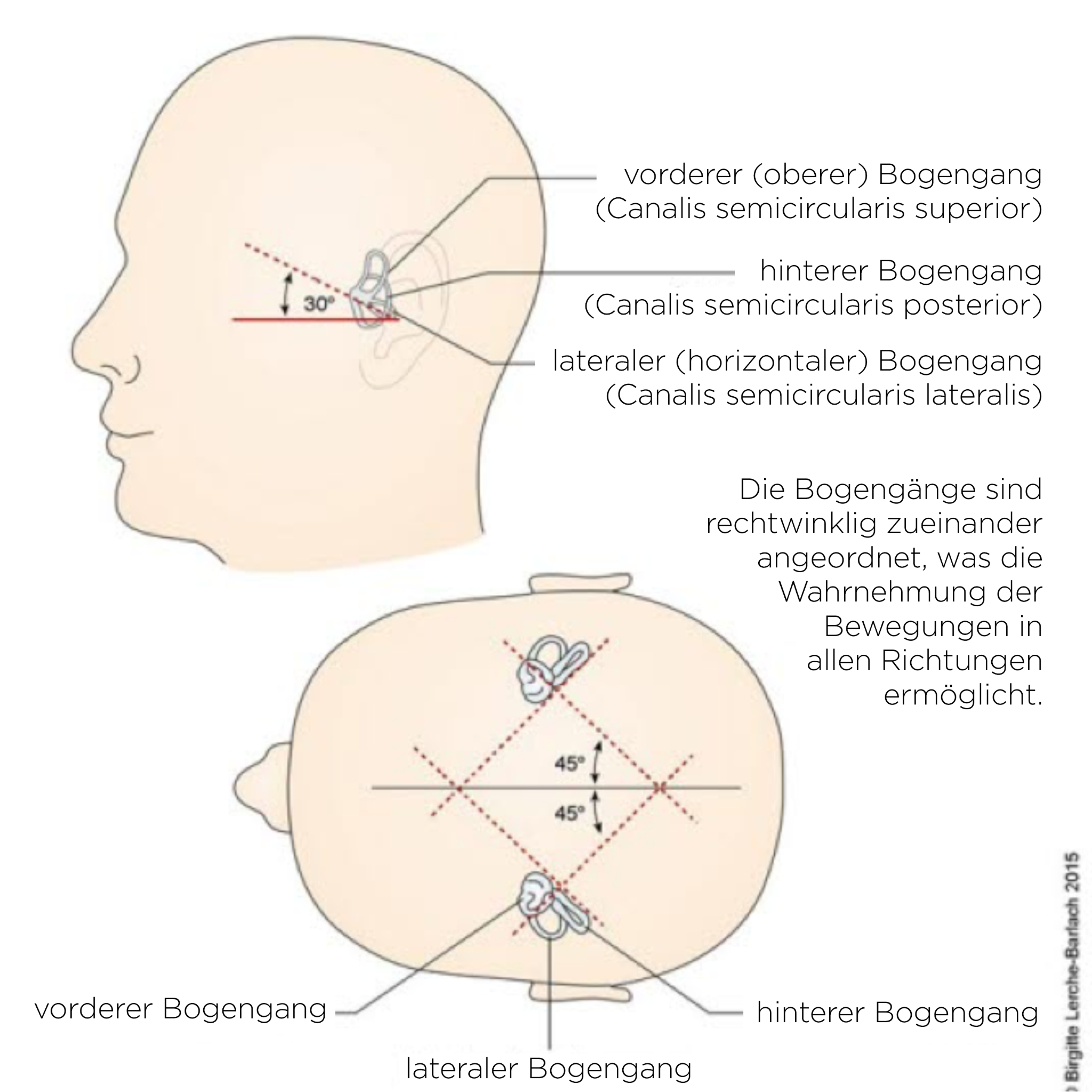
Bogengänge

Epley-Manöver bei Lagerungsschwindel

Semont-Manöver
Quellen
Leitlinien
- Deutsche Gesellschaft für Allgemeinmedizin und Familienmedizin. Akuter Schwindel in der Hausarztpraxis. AWMF-Leitlinie Nr. 053-018. S3, Stand 2015. www.awmf.org
- Deutsche Gesellschaft für Neurologie, Deutsche Gesellschaft für Hals-Nasen-Ohren-Heilkunde, Kopf- und Hals-Chirurgie. Vestibuläre Funktionsstörungen. AWMF-Leitlinie 017-078. S2k, Stand 2021. www.awmf.org
- American Academy of Otolaryngology – Head and Neck Surgery Foundation. Clinical Practice Guideline: Benign Paroxysmal Positional Vertigo (Update), Stand 2017. www.ncbi.nlm.nih.gov
Literatur
- Deutsche Gesellschaft für Neurologie, Deutsche Gesellschaft für Hals-Nasen-Ohren-Heilkunde, Kopf- und Hals-Chirurgie. Vestibuläre Funktionsstörungen. AWMF-Leitlinie 017-078, Stand 2021. www.awmf.org
- Dix R, Hallpike CS. The pathology symptomatology and diagnosis of certain common disorders of the vestibular system. Ann Otol Rhinol Laryngol 1952; 61: 987-1016. PubMed
- Strupp M, Brandt T. Leitsymptom Schwindel: Diagnose und Therapie. Dtsch Arztebl 2008; 105: 173-80. doi:10.3238/arztebl.2008.0173 DOI
- Parnes LS, Agrawal SK, Atlas J. Diagnosis and management of benign paroxysmal positional vertigo (BPPV). CMAJ 2003; 169: 681-93. PubMed
- Abholz H, Jendyk R. Akuter Schwindel in der Hausarztpraxis. DEGAM-Leitlinie Nr. 17, Stand 2015. www.awmf.org
- von Brevern M, Radtke A, Lezius F, et al. Epidemiology of benign paroxysmal positional vertigo: a population based study. J Neurol Neurosurg Psychiatr 2007; 78: 710-5. PubMed
- Berlit P. Erkrankungen des N. vestibulocochlearis. eMedpedia, Zugriff 09.01.22. www.springermedizin.de
- Strupp M, Dieterich M, Brandt T. The treatment and natural course of peripheral and central vertigo. Dtsch Arztebl Int 2013; 110:505-516. doi:10.3238/arztebl.2013.0505 DOI
- Jahn K, Kressig RW, Bridenbaugh SA. Dizziness and unstable gait in old age—etiology, diagnosis and treatment. Dtsch Arztebl Int 2015; 112: 387-393. doi:10.3238/arztebl.2015.0387 DOI
- Brandt T, Steddin S. Current view of the mechanism of benign paroxysmal positioning vertigo: cupulolithiasis or canalolithiasis?. J Vestib Res 1993; 3: 373-82. PubMed
- Epley JM. Positional vertigo related to semicircular canalithiasis. Otolaryngol Head Neck Surg 1995; 112: 154-61. PubMed
- Thömke F. Benigner peripherer paroxysmaler Lagerungsschwindel. Nervenarzt 2021; 92: 819–836. doi:10.1007/s00115-021-01163-4 DOI
- American Academy of Otolaryngology - Head and Neck Surgery Foundation 2017. Clinical Practice Guideline: Benign Paroxysmal Positional Vertigo (Update) Otolaryngology–Head and Neck Surgery 2017, Vol. 156(3S) S1 –S47. www.ncbi.nlm.nih.gov
- Schuknecht HF. Positional vertigo: clinical and experimental observations. Trans Am Acad Ophthalmol Otolaryngol 1962; 66: 319-32. PubMed
- Brevern M von, Bertholon P, Brandt T, Fife T, Imai T, Nuti D et al. Benign paroxysmal positional vertigo: Diagnostic criteria. J Vestib Res 2015; 25(3-4):105–17. pubmed.ncbi.nlm.nih.gov
- Strupp M, Dlugaiczyk J, Ertl-Wagner B, et al. Vestibular disorders—diagnosis, new classification and treatment. Dtsch Arztebl Int 2020; 117: 300-310. doi:10.3238/arztebl.2020.0300 DOI
- Tarnutzer A, Berkowitz A, Robinson K, et al. Does my dizzy patient have a stroke? A systematic review of bedside diagnosis in acute vestibular syndrome. CMAJ 2011; 183: E571-E592. doi:10.1503 /cmaj.100174
- Kattah J, Talkad A, Wang D, et al. HINTS to Diagnose Stroke in the Acute Vestibular Syndrome. Stroke 2009; 40: 3504-3510. doi:10.1161/STROKEAHA.109.551234 DOI
- Zamaro E, Vibert D, Caversaccio M, et al. «HINTS» bei akutem Schwindel: peripher oder zentral?. Swiss Medical Forum 2016; 16: 21-23. www.hno.insel.ch
- Strupp M. Schwindel: Das Einmaleins der Diagnose. Dtsch Arztebl 2017; 114: 16-20. doi:10.3238/PersNeuro.2017.09.15.03 DOI
- Strupp M, Brandt Th: Diagnose und aktuelle Therapie von Schwindelsyndromen. Dtsch Med Wochenschr 2016; 141: 1698–1710.
- Kentala E, Pyykko I. Vertigo in patients with benign paroxysmal positional vertigo. Acta Otolaryngol Suppl 2000; 543: 20-2. PubMed
- Kahl K. Schwindel-App: Selbstanamnese für Schwindelbeschwerden. Dtsch Arztebl 2021;118-A270. www.aerzteblatt.de
- Shah M, Lotterman S, Roberts D, et al. Smartphone telemedical emergency department consults for screening of nonacute dizziness. Laryngoscope 2019; 129: 466-469. doi:10.1002/lary.27424 DOI
- Hilton MP, Pinder DK. The Epley (canalith repositioning) manoeuvre for benign paroxysmal positional vertigo. Cochrane Database Syst Rev. 2014 Dec 8;12:CD003162. Cochrane (DOI)
- Hunt WT, Zimmermann EF, Hilton MP. Modifications of the Epley (canalith repositioning) manoeuvre for posterior canal benign paroxysmal positional vertigo (BPPV). Cochrane Database Syst Rev 2012; 4: CD008675. doi:10.1002/14651858.CD008675.pub2 DOI
- Fife TD, Iverson DJ, Lempert T, et al. Practice parameter: therapies for benign paroxysmal positional vertigo (an evidence-based review): report of the Quality Standards Subcommittee of the American Academy of Neurology. Neurology 2008; 70: 2067-74. Neurology
- Laurent G, Vereeck L, Verbecque E, Herssens N, Casters L, Spildooren J. Effect of age on treatment outcomes in benign paroxysmal positional vertigo: A systematic review. J Am Geriatr Soc 2022; 70(1):281–93. pubmed.ncbi.nlm.nih.gov
- Humphriss RL, Baguley DM, Sparkes V, Peerman SE, Moffat DA. Contraindications to the Dix-Hallpike manoeuvre: a multidisciplinary review. Int J Audiol 2003; 42: 166-73. PubMed
- British Society of Audiology: Recommended Procedure Positioning Tests. September 2016 (letzter Zugriff 02.02.22). www.thebsa.org.uk
- Radtke A, Neuhauser H, von Brevern M, Lempert T. A modified Epley's procedure for self-treatment of benign paroxysmal positional vertigo. Neurology 1999; 53: 1358-60. Neurology
- Tanimoto H, Doi K, Katata K, et al. Self-treatment for benign paroxysmal positional vertigo of the posterior semicircular canal. Neurology 2005; 65: 1299-300. Neurology
- Hilton MP, Pinder DK. The Epley (canalith repositioning) manoeuvre for benign paroxysmal positional vertigo. Cochrane Database Syst Rev. 2014;12:CD003162. PMID: 25485940 PubMed
- Leveque M, Labrousse M, Seidermann L, et al. Surgical therapy in intractable benign paroxysmal positional vertigo. Otolaryngol Head Neck Surg 2007; 136: 693-8. PubMed
- White J, Sawides P, Cherian N, et al. Canalith repositioning for benign paroxysmal positional vertigo. Otol Neurotol 2005; 26: 704-10. PubMed
- Sakaida M, Takeuchi K, Ishinaga H, Adachi M, Majima Y. Long-term outcome of benign paroxysmal positional vertigo. Neurology 2003; 60: 1532-4. PubMed
- Nunez RA, Cass SP, Furman JM. Short- and long-term outcomes of canalith repositioning for benign paroxysmal positional vertigo. Otolaryngol Head Neck Surg 2000; 122: 647-52. PubMed
AutorenAutor*innen
- Michael Handke, Prof. Dr. med., Facharzt für Innere Medizin, Kardiologie und Intensivmedizin, Freiburg i. Br.
- Peter Maisel, Prof. Dr. med., Facharzt für Allgemeinmedizin, ehemaliger Leiter des Centrums für Allgemeinmedizin, Universität Münster (Review)
- Die ursprüngliche Version dieses Artikels basiert auf einem entsprechenden Artikel im norwegischen hausärztlichen Online-Handbuch Norsk Elektronisk Legehåndbok (NEL, https://legehandboka.no/).