Was ist eine Trigeminusneuralgie?
Definition
Bei der Trigeminusneuralgie kommt es zu wiederkehrenden Anfällen, bei denen starke, kurze, scharfe Schmerzen im Versorgungsgebiet des sensiblen GesichtsnervenGesichtsnervs (Nervus trigeminus) auftreten. Das Einsetzen der Schmerzen erfolgt meist blitzartig auf einen Reiz hin.
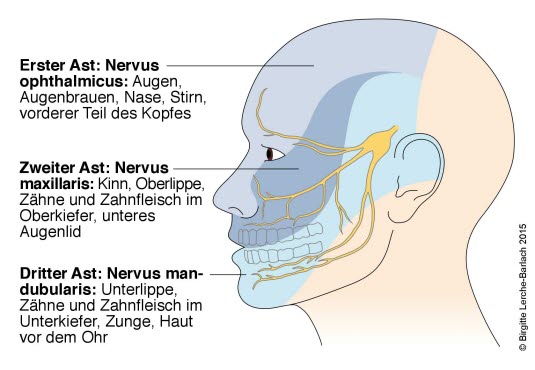
Der Trigeminusnerv ist ein Hirnnerv und teilt sich in seinem Verlauf in drei Äste auf. Bei einer Trigeminusneuralgie gehen die Schmerzen meist in der Regel vom 2. oder 3. Ast aus, die die mittleren und unteren Bereiche des Gesichts sensibel (Wahrnehmung von Druck, Berührung, Vibration, Schmerz, Temperatur) und teilweise auch motorisch (die Muskulatur steuernd) versorgen.
Symptome
Der Gesichtsschmerz, der in der Regel einseitig auftritt, ist von starker Intensität und kann als elektroschockähnlich, schießend, stechend oder scharf beschrieben werden. Er kann für Sekunden oder in schweren Fällen sogar bis zu 2 Minuten anhalten.
Ausgelöst wird er durch harmlose Reize innerhalb des betroffenen Trigeminusastes z. B. Essen, Trinken, Sprechen, Zähneputzen und Berührungen des Gesichts. Auch ein kalter Luftzug ist ein typischer Auslöser.
Typischerweise ist nur einer der Äste des Trigeminusnervs betroffen, meist der 2. oder 3. Trigeminusast (Nervus maxillaris oder Nervus mandibularis).
Die Schmerzattacken treten in der Regel wiederholt und in stereotyper Weise einseitig auf. Die SchmerzattackenAttacken sind meist von kurzer Dauer und können über Wochen bis Monate mehrfach täglich auftreten, gefolgt von Phasen, in denen keine Symptome vorkommen. Zwischen den Attacken sind die Patient*innen meist schmerzfrei, allerdings hat etwa die Hälfte begleitende Dauerschmerzen im betroffenen Gebiet. Während des Schmerzanfalls spannt sich manchmal die mimische Muskulatur aufgrund des Schmerzes unwillkürlich an, was von Außenstehenden als Tic-Störung fehlinterpretiert werden kann.
DerAufgrund Trigeminusnervunzureichender ist ein Hirnnerv und teilt sich in seinem Verlauf in drei Äste auf. Bei einer Trigeminusneuralgie gehen die Schmerzen in der Regel vom 2. oder 3. Ast aus, die die mittleren und unteren Bereiche des Gesichts versorgen. Die Schmerzattacken treten in der Regel auf einer Seite auf. Bei 3–5 % der BetroffenenBewältigungsstrategien können diepsychische SchmerzenErkrankungen aufwie beidenDepression Seitenund vorkommen.Angst In der Regel treten sie jedoch nicht gleichzeitig in beiden Gesichtshälften aufhinzukommen.
Die Erkrankung tritt in Deutschland bei ca. 4 bis 22 Patienten je 100.000 Einwohnern und mit steigendem Alter häufiger auf. Am häufigsten betrifft die Erkrankung Personen über 50 Jahren, kann jedoch auch bei jüngeren Personen vorkommen. Die Erkrankung tritt bei unter 40-Jährigen nur selten auf.
Ursache
Ursachen
Es können mehrere Ursachen für eine Trigeminusneuralgie voneinander abgegrenzt werden. Bei der klassischen Trigeminusneuralgie liegt eine Reizung des NervenNervs an seiner Austrittsstelle aus dem Hirnstamm durch ein benachbartes Blutgefäß vor. Der Druck bzw. die Verdrängung durch das Blutgefäß führt zum Verlust der Nervenhülle an der betroffenen Stelle. DiesEs kannwird angenommen, dass dies innerhalb des NervenNervs zu Kurzschlüssen führen kann, bei denen Impulse desvon sensiblen TeilsFasern, die z. B. Berührung oder Temperatur wahrnehmen auf Nervenfasern „überspringen"Fasern, die Schmerzsignale leitenweiterleiten, „kurzschließen“. Als Folge kommt es zu Schmerzanfällen. Meist entstehen die einschießenden Schmerzen durch Berührungen oder Bewegungen des Gesichts, z. B. beim Zähneputzen, Rasieren, Kauen oder Sprechen. Teilweise kann schon ein kalter Luftzug die Symptome auslösen. Die klassische Trigeminusneuralgie liegt bei etwa 80–90 % aller Fälle vor.
Eine sekundäre Trigeminusneuralgie wird durch andere (neurologische) Grunderkrankungen hervorgerufen. Dies ist bei etwa 10–15 % der Patient*innen mit einer Trigeminusneuralgie der Fall. Auslöser können Schlaganfälle im Hirnstamm, TumorenTumore, Gefäßfehlbildungen oder eine multiple Sklerose sein. DiesPatient*innen istmit beimultipler etwaSklerose 10haben eine deutlich erhöhte Wahrscheinlichkeit dafür, eine Trigeminusneuralgie zu entwickeln (2–155 % der Patienten mit einer Trigeminusneuralgie der FallWahrscheinlichkeit).
In manchen Fällen kann keine Ursache gefunden werden. Man spricht dann von einer idiopathischen Trigeminusneuralgie.
Symptome
Häufigkeit
- In
derDeutschlandRegelleidenistetwanur0,17 % (17 auf 10.000 Personen) an einerderTrigeminusneuralgie. - Das
ÄstetypischedesAlterTrigeminusnervsliegtbetroffen,beimeist60–70der 2Jahren.oderFrauen3. Trigeminusast (Nervus maxillaris oder Nervus mandibularis). Der Gesichtsschmerz, der in der Regel einseitig auftritt, ist von starker Intensität und kann als Elektroschock-ähnlich, schießend, stechend oder scharf beschrieben werden. Er kann für Sekunden oder sogarsind bis zu2doppeltMinutensoanhaltenhäufig betroffen wie Männer.Ausgelöst90wird er durch harmlose Reize innerhalb des betroffenen Trigeminusastes (Zähneputzen, Rasieren, Berührungen, Bewegungen des Gesichts). Der Schmerz tritt in% derRegelPatient*innenwiederholtsindaufbei der Diagnosestellung älter als 40. - 80–90
Manche%Patientender Patient*innen habenmehrmalseinetäglichklassischeAnfälle, andere wiederum nur einen Anfall pro Jahr. Der Schmerz äußert sich bei einer Person jedes Mal in gleicher Weise. Zwischen den Attacken sind die Patienten meist schmerzfreiTrigeminusneuralgie. Beil10–15 % liegt eine sekundängeremreVerlaufTrigeminusneuralgiedervor. - Eine idiopathische Trigeminusneuralgie, also eine Erkrankung
kannohnejedochfestzustellendeauch zwischen den Attacken ein dumpfer Schmerz vorhanden sein. Während des Schmerzanfalls spannt sich manchmal die mimische Muskulatur anUrsache,wasistvonsehrAußenstehenden als Tick fehlgedeutet werden kannselten.Schmerzattacken während des Schlafes sind ein seltenes Phänomen.
DiagnostikUntersuchungen
Die Diagnose erfolgt meist anhand der Krankengeschichte (Anamnese) durch die typischen geschilderten Symptome. Außerdem wird eine neurologische Untersuchung durchgeführt.
WennZum derAusschluss Arztanderer eineGrunderkrankungen andere Grunderkrankung vermutet, können bildgebende Untersuchungen des Gehirns, wiewird eine Magnetresonanztomografie (MRT) erforderlich sein. Evtl. wird Nervenwasser entnommen (Lumbalpunktion)empfohlen. Auch Messungen der elektrischen Aktivität des Nervs (Elektrophysiologie) werden in bestimmten Fällen durchgeführt. InWeitere manchenspezifische FällenUntersuchungen kannkönnen eineje HNO-ärztlichenach AbklärungVerdachtsdiagnose Hinweisenotwendig auf msein.
Mögliche Ursachenandere liefernGrunderkrankungen (Auswahl):
- Migräne
- Cluster-Kopfschmerz
- Zervikogener Kopfschmerz
- Zoster
- Arteriitis temporalis
- Multiple Sklerose.
Evtl. wird eine Trigeminusneuralgie auch während einen Krankenhausaufenthalt abgeklärt.
Behandlung
Das Ziel der Behandlung ist es, die Schmerzen zu lindern und, neuen Anfällen vorzubeugen und ggf. zugrunde liegende Erkrankungen zu behandeln.
Anfälle verhindern
Um die Häufigkeit der Anfälle zu verringern, können PatientenPatient*innen versuchen, auslösende Faktoren zu vermeiden, z. B. bei Kälte das Gesicht mit einem Halstuch bedecken, die Zähne mit lauwarmem Wasser putzen und so weit wie möglich auf der beschwerdefreien Seite zu kauen.
Medikamente
Eine medikamentöse Therapie erfolgt in Form von vorbeugenden Medikamenten, die auch im Rahmen von Epilepsien eingesetzt werden (Antikonvulsiva, z. BMittel der 1. Wahl ist bei klassischer und sekundärer Tringeminusneuralgie Carbamazepin). SieEs unterbindenunterbindet die Weiterleitung der Schmerzimpulse. Eine Behandlung mit „klassischen“ Schmerzmitteln, wie z. B. NSAR, ist meist nicht erfolgversprechend, da die Wirkung der Schmerzmittel erst nach dem Anfallsende einsetzt und manche Schmerzmittel auch nicht ausreichend schmerzlindernd wirken. Besprechen Sie die Einnahme von Schmerzmitteln mit Ihren behandelnden Ärzt*innen.
Wichtig ist es, bei Beschwerdefreiheit Auslassversuche zu machen, da die Beschwerden im Verlauf der Trigeminusneuralgie häufig nachlassen und nur bei etwa 1/3 der Patient*innen dauerhaft sind.
Weitere Behandlungen
Bei PatientenPatient*innen, die nicht auf eine medikamentöse Behandlung ansprechen oder bei denen die Schmerzen erneut trotz einer vorbeugenden Therapie auftreten, kann ein invasiver Eingriff erwogen werden. Hierbei kann beispielsweise das betreffende Nervenganglion verödet werden oder durch eine Operation der Gefäß-Nerven-Kontakt unterbunden und durch Einfügen von kleinen Stücken körperfremden, künstlichen Materials (z. B. Teflonvlies) überbrückt werden. Die häufigste Komplikation ist bei diesem Verfahren eine Hörstörung auf der betreffenden Seite (bis zu 10 %).
Ein weiteres Verfahren kann das Veröden des betreffenden Nervenganglions sein. Als gefürchtete Komplikation kann es durch den Eingriff in 2– bis zu 4 % der Fälle zu einem intensiven Dauerschmerz (Anaesthesia dolorosa) kommen.
Prognose
Der Verlauf ist von Patient*in zu Patient*in sehr unterschiedlich. Die Sterblichkeit ist durch eine Trigeminusneuralgie nicht erhöht, die Lebensqualität kann jedoch in erheblichem Maße eingeschränkt sein. Es stehen allerdings gute Therapieoptionen zur Verfügung, die es ermöglichen, einen Großteil der PatientenBetroffenen auch langfristig beschwerdefrei zu machen.
Weitere Informationen
Multiple SkleroseElektromyografie und Elektroneurografie (EMG und ENG)- Trigeminusneuralgie – Informationen für ärztliches Personal
- Deutsche Migräne- und Kopfschmerzgesellschaft: Trigeminusneuralgie
AutorenAutorin
MarleenSusannaMayerAllahwerde,ÄFachärztin für Allgemeinmedizin,MannheimBerlin
Illustrationen
