Allgemeine Informationen
Definition
- Die endokrine Orbitopathie (EO) ist eine extrathyreoidale Manifestation der autoimmun bedingten Schilddrüsenerkrankungen, insbesondere des M. Basedow.1
- Die EO ist gekennzeichnet durch Augenveränderungen, wobei klinisch vor allem ein Exophthalmus imponiert.2
- Etwa 2/3 der Patient*innen zeigen milde bis moderate, 1/3 schwere und dabei etwa 5 % schwerste, visusbedrohende Augenveränderungen.1
- Synonyme: endokriner Exophthalmus, endokrine Ophthalmopathie, international: „Graves' Ophthalmopathy“
Einteilung nach Schweregrad
- Der Abschnitt basiert auf dieser Referenz.3
Mild
- Lidretraktion bis 2 mm
- Milde entzündliche Weichteilsymptome
- Keine oder nur sehr geringe Augenbewegungsstörung (Reduktion der monokularen Exkursionen maximal 8 Grad)
- Leistungsfähigkeit und Wohlbefinden gut
Moderat bis schwer
- Lidretraktion > 2 mm
- Moderate bis schwere entzündliche Weichteilsymptomatik
- Exophthalmus > 3 mm
- Reduktion der monokularen Exkursionen > 8 Grad
- Leistungsfähigkeit und Wohlbefinden signifikant reduziert.
Visusbedrohend
- Optikuskompression und/oder
- schwere Expositionskeratopathie
Clinical Activity Score nach Mourits
- Der Abschnitt basiert auf dieser Referenz.4
- Um die erforderlichen therapeutischen Maßnahmen unter Berücksichtigung des individuellen Leidensdrucks abzuleiten, ist die Graduierung von Aktivität und Schweregrad der EO von wesentlicher Bedeutung. Als klinisches Maß zur Beurteilung des Aktivitätsgrades hat sich im europäischen Raum der Clinical Activity Score (CAS)etabliert.1
- Bei der Erstmanifestation werden nur die subjektiven und objektiven Aktivitätszeichen erfasst, im Verlauf auch die Zeichen der Progredienz.
Kriterien
- Subjektive Aktivitätszeichen
- Schmerzen oder Druckgefühl hinter dem Augapfel während der letzten 4 Wochen
- Schmerzen bei Auf-, Ab- oder Seitenblick während der letzten 4 Wochen
- Objektive Aktivitätszeichen
- Rötung der Augenlider
- Schwellung der Augenlider
- diffuse Rötung der Konjunktiva in mindestens einem Quadranten
- Chemosis (Schwellung der Bindehaut)
- Karunkelschwellung
- Zeichen der Progredienz
- Zunahme der Protrusion > 2 mm während der letzten 1–3 Monate
- Verminderung der Augenbeweglichkeit in beliebiger Richtung > 8 Grad wäh-rend der letzten 1–3 Monate
- Visusminderung um > 1 Linie während der letzten 1–3 Monate
Auswertung
- Bei ≥ 3 Punkten liegt eine aktive endokrine Orbitopathie vor.
Häufigkeit
- Prävalenz der endokrinen Orbitopathie 0,5–2 %5
- Die Erkrankung tritt meist bei Frauen im Alter von 40–50 Jahren auf.5
- Etwa 40 % der Patient*innen mit vorwiegend milden Veränderungen, moderate Orbitopathie in 33 % und schwere Orbitopathie in 28 % der Fälle1
- 5 % der Patient*innen mit M. Basedow entwickeln eine schwerwiegende Augenerkrankung.6
- Eine subklinische EO lässt sich mit sensitiven diagnostischen Verfahren bei fast allen Patient*innen mit Morbus Basedow nachweisen.7
Ätiologie und Pathogenese
- Pathogenese nicht eindeutig geklärt3
- Bei der Mehrzahl der Patient*innen liegt eine genetische Prädisposition (HLA B8 auf Chromosom 6) vor.5
- Auf molekularer Ebene konnte eine Expression des TSH-Rezeptors auf dem retrobulbären Gewebe gezeigt werden.8
- Die Bindung der im Blut zirkulierenden TSH-Rezeptor-AK beim M. Basedow führt möglicherweise zu einer Stimulation mit zunehmender Fibrosierung in der räumlich begrenzten Orbita.
- Jedoch entwickeln nicht alle Patient*innen mit TRAK eine Orbitopathie, insbesondere ist diese bei Kindern trotz hoher TRAK-Spiegel selten.3
- Zudem scheint eine gestörte Signaltransduktion am IGF-1-Rezeptor einen Einfluss auf die Krankheitsentwicklung zu haben.3
- Siehe auch Therapie mit IGF-1-Rezeptor-AK.
- Pathophysiologisch kommt es zu einer Fibrose der befallenen Regionen und zu einer retrobulbären Fettvermehrung, die schließlich das Hervortreten der Augen bedingt.3
Prädisponierende Faktoren
- Genetische Disposition
- in 79 % der Fälle genetische Prädisposition (HLA B8 auf Chromosom 6)5
- Rauchen
- Risikofaktor für Entwicklung und Progression einer EO sowie schlechteres Ansprechen auf die therapeutischen Maßnahmen1
- Geschlecht
- Frauen sind etwas häufiger als Männer betroffen.2
- Radiojodtherapie
- Kann eine EO begünstigen, insbesondere durch eine post-interventionell auftretende Hypothyreose.1
- Dies kann durch das Vermeiden einer hypothyreoten Stoffwechsellage sowie durch die Gabe von peroralen Steroiden (0,3–0,5 mg/kg KG/d), beginnend 1–3 Tage nach Radiojodtherapie und über 1–3 Monate ausschleichend, vermieden werden.1,9
ICPC-2
- T85 Hyperthyreose / Thyreotoxische Krise
ICD-10
- E05 Hyperthyreose (Thyreotoxikose)
- H58.8* Sonstige näher bezeichnete Affektionen der Augen und der Augenanhangsgebilde bei anderenorts klassifizierten Krankheiten
- Hyperthyreote (thyreotoxische) Augenkrankheit
- H06.2* Exophthalmus bei Funktionsstörung der Schilddrüse
Diagnostik
Diagnostische Kriterien
- Klassisches Beschwerdebild mit Hyperthyreose, Struma und beidseitigem Exophthalmus
- In diagnostisch unklaren Situationen und bei schweren Verlaufsformen einer EO liefern bildgebende Verfahren (Orbitasonografie, CT, MRT) wertvolle Zusatzinformationen.7
Differenzialdiagnosen
- Cave: Bei nur einseitigem Exopthalmus sollten immer bildgebende Verfahren zur Differenzialdiagnostik eingesetzt werden!3
- Carotis-Sinus-cavernosus-Fistel
- Tumoren (z. B. Keilbeinflügelmeningeom, Lymphom)
- sinugene Infektionen
- Allergische Konjunktivitis
- Myasthenia gravis
Anamnese
- Die EO manifestiert sich meist in engem zeitlichen Zusammenhang (± 6–12 Monate) zur Hyperthyreose.7
- In 10–20 % der Fälle treten bereits vor dem Beginn eines Morbus Basedow Augenveränderungen auf.2
- Zu den Anzeichen einer aktiven Erkrankung zählen Schwellungen im Bereich der Augen, Schmerzen und Druckgefühl hinter den Augen, Schmerzen beim Bewegen der Augen, sklerale Injektionen und Lichtscheu.
- Im Verlauf kann sich ein Exophthalmus entwickeln sowie eine Diplopie (Doppeltsehen) auftreten.
Klinische Untersuchung
- Vorliegen können ein periorbitales Ödem, eine Lidretraktion, eine konjunktivale Injektion sowie ein Ödem und ein Hervortreten der Augäpfel.
- Die EO verläuft phasenabhängig, wobei in jeder Phase ein Aktivitäts- und Schweregrad definiert werden kann.1
- Die aktive Phase wird geprägt durch das Vorhandensein entzündlicher Veränderungen der präseptalen und orbitalen Weichteilgewebe: retrobulbärer Druck- bzw. Bewegungsschmerz, Lid-/Bindehautrötung, Lid-/Bindehautödeme, Exophthalmus und Motilitätsstörungen mit
Diplopie. - In der inaktiven Phase können residuelle funktionelle Störungen und äußerliche Veränderungen persistieren. Diese sind bedingt durch die fibrotische Umwandlung bzw. fettige Degeneration der Weichteilgewebe und äußern sich klinisch in Motilitätsstörungen mit Diplopie, Exophthalmus und/oder Lidretraktion.
- Die aktive Phase wird geprägt durch das Vorhandensein entzündlicher Veränderungen der präseptalen und orbitalen Weichteilgewebe: retrobulbärer Druck- bzw. Bewegungsschmerz, Lid-/Bindehautrötung, Lid-/Bindehautödeme, Exophthalmus und Motilitätsstörungen mit
Ergänzende Untersuchungen
- Schilddrüsenfunktion: FT4, TSH
- In der Regel – aber nicht obligat – hyperthyreote Stoffwechsellage
- Schilddrüsen-Antikörper: TRAK
- Prognostischer Faktor: Liegen diese 6 Monate nach der Erstmanifestation noch über 8,8 IU/l und 12 Monate nach Beginn der Erkrankung noch über 5,1 IU/l, besteht ein signifikant erhöhtes Risiko eines schlechteren Krankheitsverlaufs.3
Bildgebung3
- Eine bildgebende Diagnostik – hier hat die MRT (Magnetresonanztomografie) eine im Vergleich zur CT (Computertomografie) höhere Aussagekraft – ist erforderlich, wenn Unklarheit über das Vorhandensein oder das Ausmaß der Augenmuskelbeteiligung (v. a. bei Verdacht auf eine Optikuskompression) besteht, insbesondere bei neu aufgetretenen Doppelbildern ohne ausgeprägte entzündliche Weichteilsymptomatik.
- Bei guter Erfahrung der Untersucher*innen kann auch die Ultraschalluntersuchung nützlich sein.
Indikationen zur Überweisung/Klinikeinweisung
- Patient*innen mit M. Basedow, die weder Zeichen noch Symptome einer EO aufweisen, benötigen keine zwingende augenärztliche Vorstellung und müssen nicht einem interdisziplinären Zentrum zugewiesen werden.1
- Dahingegen sollten alle Patient*innen mit einer EO – mit Ausnahme sehr milder Verlaufsformen – zur Mitbeurteilung und strategischen Festlegung des Therapiekonzeptes einem interdisziplinären Zentrum vorgestellt werden.1
- Bei unklarer Ausprägung oder zum Ausschluss einer EO Überweisung an augenärztliche Praxis
- Bei Sehstörungen, z. B. Diplopie, wird eine Einweisung empfohlen.
Therapie
Therapieziele
- Euthyreose erzielen.
- Komplikationen im Zusammenhang mit den Augen verhindern.
Leitlinie: Therapieempfehlung der European Group on Graves' Orbitopathy (EUGOGO)1
- Patient*innen mit einer endokrinen Orbitopathie (EO) sollten einem spezialisierten Zentrum zur Beurteilung und weiteren Behandlung zugewiesen werden.
- Alle Patient*innen müssen auf den Risikofaktor Rauchen hingewiesen werden mit dringender Empfehlung zur absoluten Nikotinkarenz.
- Die Wiederherstellung einer stabilen Euthyreose ist aus medizinischer Sicht das primäre Therapieziel.
- Das TSH sollte dabei in einen therapeutischen Bereich zwischen 0,5 und 1,5 mU/l eingestellt werden.
- Therapie der Wahl bei schwerer visusbedrohender Kompressionsneuropathie ist die hochdosierte intravenöse Methylprednisolontherapie.
- evtl. in Kombination mit einer Orbitabestrahlung
- Bei unzureichendem Ansprechen innerhalb von 1–2 Wochen ist eine chirurgische Orbitadekompression indiziert.
- In der aktiven Phase steht bei moderater bis schwerer EO die immunsuppressive intravenöse Steroidpulstherapie, bei milder EO neuerdings die antioxidative Therapie mit Selen im Vordergrund, während in der inaktiven Phase in Abhängigkeit des klinischen Bildes rehabilitativ-chirurgische Maßnahmen möglich sind.
- Supportiv symptomatische Maßnahmen sind bei allen Schweregraden unterstützend möglich und bei milder EO in den meisten Fällen ausreichend.
- In zunehmendem Maße wird auch der persönliche Leidensdruck der Patient*innen den Therapieentscheid mitbeeinflussen.10
- Diesbezüglich hat sich im klinischen Alltag der krankheitsspezifische Quality of life Questionnaire (Go-QoL) (siehe S. 19) als Entscheidungshilfe bewährt.
Allgemeines zur Therapie
- Um die erforderlichen therapeutischen Maßnahmen unter Berücksichtigung des individuellen Leidensdrucks abzuleiten, ist die Graduierung von Aktivität und Schweregrad der EO von wesentlicher Bedeutung.1
Konsensusempfehlung der European Group on Graves' Orbitopathy1
- Milde EO
- Aufgrund der selbstlimitierenden Natur der Erkrankung ist bei milden Befundausprägungen eine abwartende Haltung gerechtfertigt.
- Eine symptomatische Therapie mit befeuchtenden Augentropfen für den Tag und/oder Augensalbe zur Nacht sollte bei allen Patient*innen mit Beschwerden eines trockenen Auges verabreicht werden.
- Auch wenn von einer spezifischen immunsuppressiven Therapie mit Glukokortikoiden oder einer Orbitabestrahlung ein potenzieller Nutzen ausgeht, so rechtfertigen die möglichen Nebenwirkungen in der Regel den Einsatz bei einer milden Verlaufsform nicht.
- Ausnahmen stellen auch hier Patient*innen dar, bei denen die Erkrankung einen ausgeprägten negativen Einfluss auf die Lebensqualität – quantifiziert mit dem EUGOGO QoL-Questionnaire (siehe S. 19) – aufweist.
- Eine immunsuppressive Behandlung ist bei diesen Patient*innen nach vorsichtigem Abwägen vom zu erwartenden Nutzen und den potenziellen Risiken gerechtfertigt.
- Ein neuer therapeutischer Ansatz ergibt sich aktuell in einer antioxidativen Therapie mit dem essenziellen Spurenelement Selen.
- Siehe Therapie mit Selen.
- Moderate bis schwere EO
- Bei einer moderaten bis schweren EO sind mit Ausnahme von asymptomatischen Patient*innen spezifische therapeutische Maßnahmen erforderlich.
- Während bei gleichzeitig aktiver Orbitopathie (CAS ≥ 3 Kriterien erfüllt) eine medikamentöse immunsuppressive Therapie (intravenöse Glukokortikoide) als Therapie der Wahl gilt, so steht bei inaktiver EO die rehabilitative Chirurgie im Vordergrund.
Empfehlungen für Patient*innen
- Mit dem Rauchen aufhören.
- Falls Probleme beim Lidschluss bestehen, Tränenersatzmittel anwenden.
Behandlung der Hyperthyreose
- Die Wahrscheinlichkeit schwerer Verlaufsformen der EO ist bei Patient*innen mit unkontrollierter Schilddrüsenfunktion höher als bei Patient*innen mit stabil euthyreoter Stoffwechsellage.1
Thyreostatika und Operation1,12
- Die bisherigen Studien lassen keine Aussage zu, ob überhaupt und, wenn ja, welches Thyreostatikum und welches Therapieregime (Dauer der Therapie) bzw. welche operative Vorgehensweise (subtotale oder totale Thyroidektomie) vorteilhaft ist hinsichtlich der Prognose und des Endergebnisses der EO.
Radiojod1,9
- Randomisierte klinische Studien konnten aufzeigen, dass eine Radiojodtherapie bei ca. 15 % der Patient*innen zu einem Neuauftreten oder zu einer Verschlechterung einer vorbestehenden EO führt.
- Dies kann postinterventionell durch das Vermeiden einer hypothyreoten Stoffwechsellage sowie durch die Gabe von peroralen Steroiden (0,3–0,5 mg/kg KG/d), beginnend 1–3 Tage nach Radiojodtherapie und über 1–3 Monate ausschleichend, vermieden werden.
- Eine iatrogene Hypothyreose ist mit einer Verschlechterung der EO assoziiert und sollte durch die frühzeitige Gabe von Levothyroxin 50–75 µg vermieden werden.
- Die aktuellen Empfehlungen sehen eine perorale Steroidgabe bei Patient*innen mit aktiver EO bzw. bei inaktiver EO mit Risikofaktoren wie Nikotinabusus und/oder hohen TSH-Rezeptor-Antikörper-Titern (TRAK > 7,5 IU/l) und/oder hohen initialen FT3-Spiegeln (> 5 nmol/l) vor.
- Bei vorbestehender EO ist das Risiko einer Exazerbation bei Patient*innen mit inaktiver EO ohne Risikofaktoren minimal.
Behandlung der Augensymptomatik
Glukokortikoidtherapie1,3
- Glukokortikoide haben ihre Wirksamkeit vor allem in Bezug auf entzündliche Weichteilveränderungen einschließlich florid-entzündlicher Augenmuskelbeteiligung wie auch auf eine bestehende Kompressionsneuropathie (Dysthyroid Optic Neuropathy, DON) gezeigt.
- Als Darreichungsform ist die intravenöse Applikation (Intravenous Glucocorticoids, IVGC) gegenüber der peroralen oder lokalen (subkonjunktivale oder retrobulbäre Injektion) Applikation hinsichtlich Wirkungs- als auch Nebenwirkungsrate deutlich überlegen.
- Entsprechend den Richtlinien der EUGOGO sind IVGC klar indiziert bei Vorliegen einer aktiven EO von moderater bis schwerer Ausprägung.
- Da trotz unterschiedlich hoher IVGC-Dosen die Ansprechraten ähnlich sind, wird aktuell eine intravenöse Pulstherapie mit einer wöchentlich einmaligen Gabe von 500 mg Methylprednisolon über 6 Wochen und anschließender Dosisreduktion auf wöchentlich 250 mg über weitere 6 Wochen empfohlen.
- Auch wenn die intravenöse im Vergleich zur peroralen Steroidgabe ein niedrigeres Nebenwirkungsprofil aufweist, sollte aufgrund des Risikos eines lebensbedrohlichen Leberversagens die Kumulativdosis eines Therapiezyklus von 8 g nicht überschritten werden.
Neue immunsuppressive Therapieansätze
- Für Patient*innen mit einer Steroid-Nonresponse oder Kontraindikationen hinsichtlich einer Steroidtherapie stehen alternative immunsuppressive Therapiemodalitäten zur Verfügung.1
- Die wahrscheinlich effektivste immunmodulatorische Therapie ist die i. v. Therapie mit Rituximab (einmalig 500 mg).3
- jedoch nur als Off-Label-Use verfügbar
Orbitabestrahlung1,13
- Die Bestrahlung der Orbitae ist indiziert bei aktiver EO und zeigt eine Wirkungsrate von ca. 60 %, wobei ein vorwiegender Effekt auf die Augenmotilität bzw. Diplopie nachgewiesen wurde.
- Somit wird die Orbitabestrahlung besonders bei Patient*innen mit aktiver EO mit klinisch vordergründiger restriktiver Motiliätsstörung empfohlen.
- In der Regel werden Kumulativdosen von 20 Gy fraktioniert über 10 Sitzungen innerhalb von 2 Wochen verabreicht.
IGF-1-Rezeptor-Antikörper
- Der monoklonale IGF-1-Rezeptor-Antikörper Teprotumumab (Tepezza) zeigt eine Besserung der endokrinen Orbitopathie (Proposis und Clinical Activity Score) bereits nach 6 Wochen.8
- Stand Dezember 2020 Zulassung für die USA, aber noch nicht für Deutschland
Chirurgische Orbitadekompression1
- Die rehabilitative Chirurgie umfasst die Reduktion des Exophthalmus mittels knöcherner Orbitaerweiterung, ggf. in Kombination mit einer Entfernung orbitalen Fettgewebes bei entstellendem Exophthalmus.
- Des Weiteren können eine Stellungskorrektur bei restriktivem Schielbild sowie lidchirurgische Maßnahmen zur Lidverlängerung bei Oberlidretraktion bzw. bei residueller Lidfülle und Blepharochalase erforderlich werden.
- Voraussetzung für jeglichen rehabilitativen Eingriff ist das Vorliegen einer inaktiven EO und Befundstabilität für mindestens 6 Monate bei stabil euthyreoter Stoffwechsellage.14
- In seltenen Fällen visusbedrohender Komplikationen ist die rasche operative Intervention zu einem früheren Zeitpunkt erforderlich.
Spezielle Situationen1
- Dysthyreote Optikusneuropathie (DON)
- Die Kompressionsneuropathie ist ein visusbedrohendes Ereignis und erfordert eine rasche Entlastung des Sehnervs, entweder durch eine hochdosierte Gabe systemischer Steroide, eine chirurgische Orbitadekompression oder eine Kombination beider Verfahren.
- Expositionskeratopathie
- Das Risiko einer Expositionskeratopathie besteht insbesondere bei einem inkompletten Lidschluss mit reduziertem Bellphänomen bei gleichzeitig ausgeprägtem Exophthalmus und/oder Lidretraktion.
- Bei schweren Verlaufsformen mit Ulzeration der Hornhaut (Ulcus corneae) besteht die Gefahr der Hornhautperforation, sodass diese Fälle eine absolute Notfallsituation darstellen und einer sofortigen Therapie bedürfen.
- Eine intensiv befeuchtende Therapie mit stündlicher Applikation von Tränenersatzmitteln in Kombination mit einem Uhrglasverband zur Schaffung einer feuchten Kammer sollte sofort begonnen werden.
- Bei ausbleibender Besserung ist eine chirurgische Vorgehensweise
erforderlich.
Supportive Maßnahmen
- Bei ausgeprägtem Exophthalmus kann der Lidschluss erschwert werden.
- Die Augen trocknen aus, und es besteht die Gefahr der Entwicklung einer Keratitis.
- Die Augen sollten vor allem nachts vor dem Austrocknen geschützt werden.
- Eine Salbenbehandlung und das Anlegen eines Verbands können Linderung verschaffen, evtl. ist jedoch eine Orbitadekompression erforderlich.
Selen
- Der Abschnitt basiert auf dieser Referenz.15
- Bislang gibt es keine evidenzbasierte Therapie für milde Fälle der endokrinen Orbitopathie.
- Da Kortikoide starke Nebenwirkungen haben und eine Bestrahlung zu irreversiblen Veränderungen führt, raten die meisten Augenärzt*innen zu einer abwartenden Haltung.
- Ein therapeutischer Ansatz ergibt sich aktuell in einer antioxidativen Therapie mit dem essenziellen Spurenelement Selen.1
- Dieses kommt als Selenoprotein z. B. in den Gluthationperoxidasen vor und ist somit Bestandteil wichtiger Radikalfänger.
- Bezüglich der EO zeigte sich in einer multizentrischen, doppelblinden und randomisierten EUGOGO-Studie ein signifikant positiver Effekt von Selen auf Krankheitsverlauf und Lebensqualität.
- Aus diesen Ergebnissen kann geschlossen werden, dass eine supplementäre Selentherapie mit einer täglichen peroralen Dosis von 200 µg über einen Zeitraum von 6 Monaten bei Patient*innen mit milder bis moderater aktiver EO vorteilhaft ist.
- Ob die Therapie mit Selen eine spätere invasivere Behandlung hinauszögert, müssen jedoch erst künftige Studien zeigen.
Verlauf, Komplikationen, Prognose
Verlauf
- Häufig liegt lediglich eine milde Form der EO vor, deren Verlauf selbstlimitierend ist.
- Hier ist eine abwartende Haltung gerechtfertigt.
- Die EO (genau wie der M. Basedow) verläuft phasenabhängig, wobei in jeder Phase ein Aktivitäts- und Schweregrad definiert werden kann.1
- Die aktive Phase wird geprägt durch das Vorhandensein entzündlicher Veränderungen der präseptalen und orbitalen Weichteilgewebe.
- In der inaktiven Phase können residuelle funktionelle Störungen und äußerliche Veränderungen persistieren.
- Der Prozess kommt in der Regel innerhalb von 1–3 Jahren zum Stillstand. Die Veränderungen können reversibel sein, es sind jedoch auch dauerhafte Veränderungen des Augenlids und der Stellung und Beweglichkeit des Auges und im ungünstigsten Fall eine Reduzierung des Sehvermögens möglich.
Komplikationen
- Die schwerwiegendsten Komplikationen stellen sowohl in der aktiven als auch in der inaktiven Phase die Expositionskeratopathie und die Kompressionsneuropathie dar.1
- Keratitis/Keratopathie
- Lässt sich das Lid nicht vollständig schließen, kann sich infolge des Lagophthalmus eine Keratitis entwickeln.
- Optikusatrophie und dauerhafte Beeinträchtigung des Sehvermögens infolge eines Kompressionssyndroms (Kompressionsneuropathie)
- Sekundäres Glaukom
- Bei ausgeprägtem Exophthalmus mit gestörter Durchblutung kann als Komplikation ein sekundäres Glaukom entstehen.
- Ophthalmoplegie mit Doppeltsehen (Diplopie)
- Belastende kosmetische Veränderungen
Prognose
- Beim Großteil der Patient*innen milde Ausprägung mit selbstlimitierendem Verlauf unter beobachtendem Abwarten
- Lediglich in etwa 5 % visusbedrohende Kompressionsneuropathie1
- Nach einer Behandlung können Residualsymptome verbleiben.16
Verlaufskontrolle
- Euthyreose
- Kontrolle von:
- Zur Evaluation des Verlaufs empfiehlt sich der EUGOGO-Atlas: protocol for assessment of Graves' orbitopathy and completion of Case Record Form inklusive EUGOGO-Quality of Life Questionnaire.
Patienteninformationen
Patienteninformationen in Deximed
Illustrationen
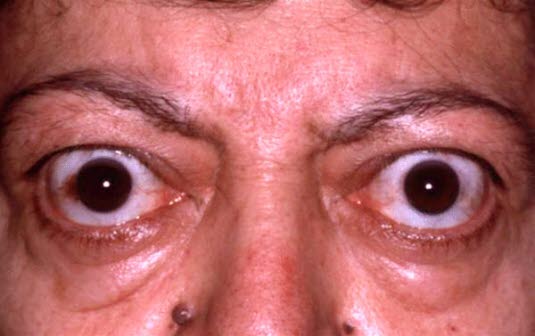
Endokrine Orbitopathie
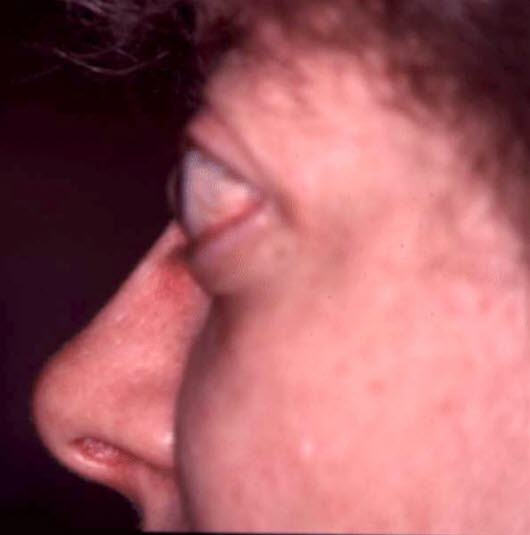
Endokrine Orbitopathie: Der gesamte Bulbus ragt aus der lateralen knöchernen Begrenzung der Orbita heraus.
Quellen
Leitlinien
- Consensus statement der European Group on Graves´Orbitopathie (EUGOGO). Management der endokrinen Orbitopathie. Stand 2012. www.medicalforum.ch
- Deutsche Gesellschaft für Nuklearmedizin e. V. (DGN). Radioiodtherapie bei benignen Schilddrüsenerkrankungen. AWMF-Leitlinie Nr. 031-003. S1, Stand 2015 (abgelaufen) www.awmf.org
- Deutsche Gesellschaft für Allgemein- und Viszeralchirurgie e. V. (DGAV). Benigne Schilddrüsenerkrankungen, operative Therapie. AWMF-Leitlinie Nr. 088-007. S2k, Stand 2015 (abgelaufen) www.awmf.org
Literatur
- Fichter N, von Arx G, Stahl M, Lareida J. Management der endokrinen Orbitopathie. Consensus statement der European Group on Graves’ Orbitopathy (EUGOGO). Schweiz Med Forum 2012;12(10):225–229 www.medicalforum.ch
- Cawood T, Moriarty P, O'Shea D. Recent developments in thyroid eye disease. BMJ 2004; 329: 385-90 www.ncbi.nlm.nih.gov
- Eckstein A, Dekowski D, Führer-Sakel D, et al. Endokrine Orbitopathie. Opthalmologe 2016; 113: 349-66. link.springer.com
- Mourits MP, et al. Clinical activity score as a guide in the management of patients with Graves’ ophthalmopathy. Clin Endocrinol (Oxf). 1997;47(1):9–14 www.ncbi.nlm.nih.gov
- Strempel I. Endokrine Orbitopathie. Ophthalmologe 2016; 113: 126-30. link.springer.com
- Bartalena L, Pinchera A, Marcocci C. Management of Graves' ophthalmopathy: reality and perspectives. Endocr Rev 2000; 21: 168-99. PubMed
- Heufelder, E.; Schworm, D.; Hofbauer. Die endokrine Orbitopathie: Aktueller Stand zur Pathogenese, Diagnostik und Therapie. Dt Ärztebl 1996; 93: A-1336–1342 [Heft 20]. www.aerzteblatt.de
- Allelein S, Schott M. Update Morbus Basedow. DMW 2019; 113(4): 349-66. www.thieme-connect.com
- Deutsche Gesellschaft für Nuklearmedizin e. V. (DGN). Radioiodtherapie bei benignen Schilddrüsenerkrankungen. AWMF-Leitlinie Nr. 031-003. S1, Stand 2015 www.awmf.org
- Ponto, Katharina A.; Pitz, Susanne; Pfeiffer, Norbert; Hommel, Gerhard; Weber, Matthias M.; Kahaly, George J. Endokrine Orbitopathie. Lebensqualität und berufliche Belastung. Dtsch Arztebl Int 2009; 106(17): 283–9. DOI: 10.3238/arztebl.2009.0283 www.aerzteblatt.de
- Eckstein A, Quadbeck B, Mueller G, Rettenmeier AW, Hoermann R, Mann K, et al. Impact of smoking on the response to treatment of thyroid associated ophthalmopathy. Br J Ophthalmol 2003; 87: 773-6. www.ncbi.nlm.nih.gov
- Deutsche Gesellschaft für Allgemein- und Viszeralchirurgie e.V. (DGAV). Benigne Schilddrüsenerkrankungen, operative Therapie. AWMF-Leitlinie Nr. 088-007. S2k, Stand 2015 www.awmf.org
- Prummel MF, Terwee CB, Gerding MN, Baldeschi L, Mourits MP, Blank L, et al. A randomized controlled trial of orbital radiotherapy versus sham irradiation in patients with mild Graves' ophthalmopathy. J Clin Endocrinol Metab 2004; 89(1): 15-20. PubMed
- Perros P, Neoh C, Dickinson J. Thyroid eye disease. Clinical review. BMJ 2009; 338: b560. BMJ (DOI)
- Deutsches Ärzteblatt. Basedow: Selen verlangsamt Orbitopathie. Donnerstag, 19. Mai 2011. www.aerzteblatt.de
- Terwee C, Wakelkamp I, Tan S, Dekker F, Prummel MF, Wiersinga W. Long-term effects of Graves’ ophthalmopathy on health-related quality of life. Eur J Endocrinol 2002; 146(6): 751-7 PubMed
Autor*innen
- Lino Witte, Dr. med., Arzt in Weiterbildung, Innere Medizin, Frankfurt
- Caroline Beier, Dr. med., Fachärztin für Allgemeinmedizin, Hamburg
- Die ursprüngliche Version dieses Artikels basiert auf einem entsprechenden Artikel im norwegischen hausärztlichen Online-Handbuch Norsk Elektronisk Legehåndbok (NEL, https://legehandboka.no/).