Allgemeine Informationen
Definition
- Eine Rückenmarksverletzung führt zu neurologischen Funktionsausfällen und kann verschiedene Ursachen haben.1-2
- traumatische Schädigung (direkte Einwirkung, z. B. bei Verkehrsunfall, Sturz, Gewalttaten)
- nichttraumatische Schädigung (z. B. vaskulär, entzündlich, metabolisch oder neoplastisch)
- Ein Querschnittsyndrom bzw. eine Querschnittlähmung entsteht durch eine Schädigung der auf- und absteigenden Nervenbahnen auf einer bestimmten Höhe des Rückenmarks.
- Bezeichnung der Höhe einer Querschnittlähmung nach dem letzten intakten Rückenmarkssegment
- vollständiger Funktionsverlust unterhalb der Läsion bei komplettem Querschnittsyndrom
- erhaltene Restfunktionen bei inkomplettem Querschnittsyndrom
- Auch eine Schädigung von Conus medullaris und Cauda equina (Konus-Kauda-Läsion) ist möglich.1
- Typische Symptome sind Rückenschmerzen, Reithosenanästhesie, motorischen Defizite der unteren Extremität, Impotenz sowie Blasen- und Mastdarmfunktionsstörungen.
- Die Unterscheidung von akutem und chronisch-progredientem Querschnittsyndrom ist abhängig vom zeitlichen Verlauf.
- Akutes Querschnittsyndrom (spinaler Schock) als kritische Situation, die einer raschen Diagnose und intensivmedizinischen Behandlung bedarf.3-4
- Verletzung oberhalb von C4 kann durch eine Zwerchfellparese lebensbedrohlich verlaufen.1
- Bei einem chronischen Querschnittsyndrom sind die Prävention und Behandlung von Komplikationen (z. B. Thromboembolie) von großer Bedeutung.5
- Die Schädigung führt abhängig von der Schwere und dem Ort der Läsion zu neurologischen Ausfällen unterhalb der Läsionshöhe.
- motorische Funktionsstörungen: initial schlaffe, im Verlauf spastische Para- bzw. Tetraplegie
- sensible Funktionsstörungen: sensibles spinales Niveau mit Störung des Berührungs- und Schmerzempfindens
- autonome Funktionsstörungen: kardiovaskuläre Dysregulation, neurogene Blasen-, Darm- und Sexualfunktionsstörung
- Eine Querschnittlähmung hat umfassende, auch psychosoziale Folgen für die Betroffenen.
- Einschränkung von Unabhängigkeit und Lebensqualität sowie erhöhte Mortalität2
Häufigkeit
- Traumatische Rückenmarksverletzungen1,6
- Inzidenz von 10–50 Fällen pro Mio. Einw.
- Daten zur Prävalenz sind regional unterschiedlich.
- In Kanada im Jahr 2010 wurde eine Prävalenz von 1.298 pro Mio. Einw. geschätzt.6
- Männer sind häufiger betroffen (ca. 80 %).2
- Das durchschnittliche Lebensalter bei dem traumatischen Ereignis liegt bei 40 Jahren.
- Eine traumatische Rückenmarksverletzung führt bei etwa 45 % zur Tetraplegie.
- häufigste Ursachen für traumatische Rückenmarksverletzungen in den USA:7
- Verkehrsunfälle (36 %)
- Schussverletzungen (26 %)
- Stürze (22 %)
- Sportunfälle (7 %).
- Nichttraumatische Rückenmarksverletzungen1,6
- nur begrenzte statistische Daten verfügbar
- etwa vergleichbare Häufigkeit wie bei traumatischen Querschnittlähmungen
- Schätzungen in Kanada
- Inzidenz von 68 pro Mio. Einw.
- Prävalenz von 1.227 pro Mio. Einw.
- Schätzungen in Kanada
- Ältere Menschen sind eher von nichttraumatischen als von traumatischen Rückenmarksverletzungen betroffen.
- Inzidenz bei Männern höher als bei Frauen
- häufigste nichttraumatische, nicht-kompressionsbedingte Ursachen:1,8
- multiple Sklerose (43 %)
- Autoimmunerkrankungen (17 %)
- spinale Ischämie (14 %)
- infektiöse Myelitis (6 %)
- Strahlenmyelopathie (4 %).
Ätiologie und Pathogenese
Anatomie der Wirbelsäule2,4,7
-
Einteilung in 4 Abschnitte
 Aufbau der Wirbelsäule
Aufbau der Wirbelsäule- Halswirbelsäule (HWS): 7 zervikale Wirbel (C1–C7)
- Brustwirbelsäule (BWS): 12 thorakale Wirbel (T1–T12)
- Lendenwirbelsäule (LWS): 5 lumbale Wirbel (L1–L5)
- Sakralwirbelsäule (SWS): Os sacrum und Os coccygi
- Aufbau der Wirbelsäule in Längsrichtung
- Drei-Säulen-Modell (nach Denis)
- vordere Säule (ventraler Wirbelkörper, ventraler Anteil des Anulus fibrosus und dem vorderen Längsband)
- Mittlere Säule, die für die Stabilität maßgeblich ist (Wirbelkörperhinterwand, hinterer Anteil des Anulus fibrosus und hinteres Längsband).
- hintere Säule (Wirbelbogen mit Dornfortsätzen, kleine Wirbelgelenke, Bogenwurzeln und Ligamenta supraspinale, interspinale und flavum)
- Diese Strukturen sind von zahlreichen Bändern und Muskeln umgeben.
- Rückenmark und Nervenwurzeln liegen geschützt innerhalb dieser Strukturen.
- Drei-Säulen-Modell (nach Denis)
- Bandscheiben
- Bandscheiben bestehen aus zwei Elementen:
- äußerer Faserring (Anulus fibrosus)
- innerer Kern (Nucleus pulposus).
- Die Bandscheiben dämpfen axiale Stöße ab, halten Kompression stand und stellen die Flexibilität der Wirbelsäule sicher.
- bei Beschädigung erhöhtes Risiko für Herniation des Nucleus pulposus (Gefahr einer Radikulopathie)
- Bandscheiben bestehen aus zwei Elementen:
Anatomie des Rückenmarks2,9
- Das Rückenmark beginnt kaudal der Medulla oblongata und ist die Fortsetzung des zentralen Nervensystems im Wirbelkanal.
- Rückenmarkssegmente und Spinalnerven
- Halswirbelsäule (HWS)
- 8 Nervenwurzeln (C1–C8)
- Spinalnerven treten über dem gleichnamigen Wirbelkörper aus.
- Nervenwurzel C8 tritt zwischen Wirbelkörper C7 und T1 aus.
- Brustwirbelsäule (BWS)
- 12 Nervenwurzeln (T1-T12)
- Spinalnerven treten unter dem gleichnamigen Wirbelkörper aus.
- Lendenwirbelsäule (LWS)
- 5 Nervenwurzeln (L1-L5)
- Spinalnerven treten unter dem gleichnamigen Wirbelkörper aus.
- Sakralwirbelsäule (SWS)
- 5 Nervenwurzeln (S1–S5)
- Austritt durch das Os sacrum
- ggf. 0–2 kokzygeale Nerven
- Halswirbelsäule (HWS)
-
Die weiße Substanz umgibt die graue Substanz und enthält die Nervenfasern (Axone) der auf- und absteigenden Bahnen.
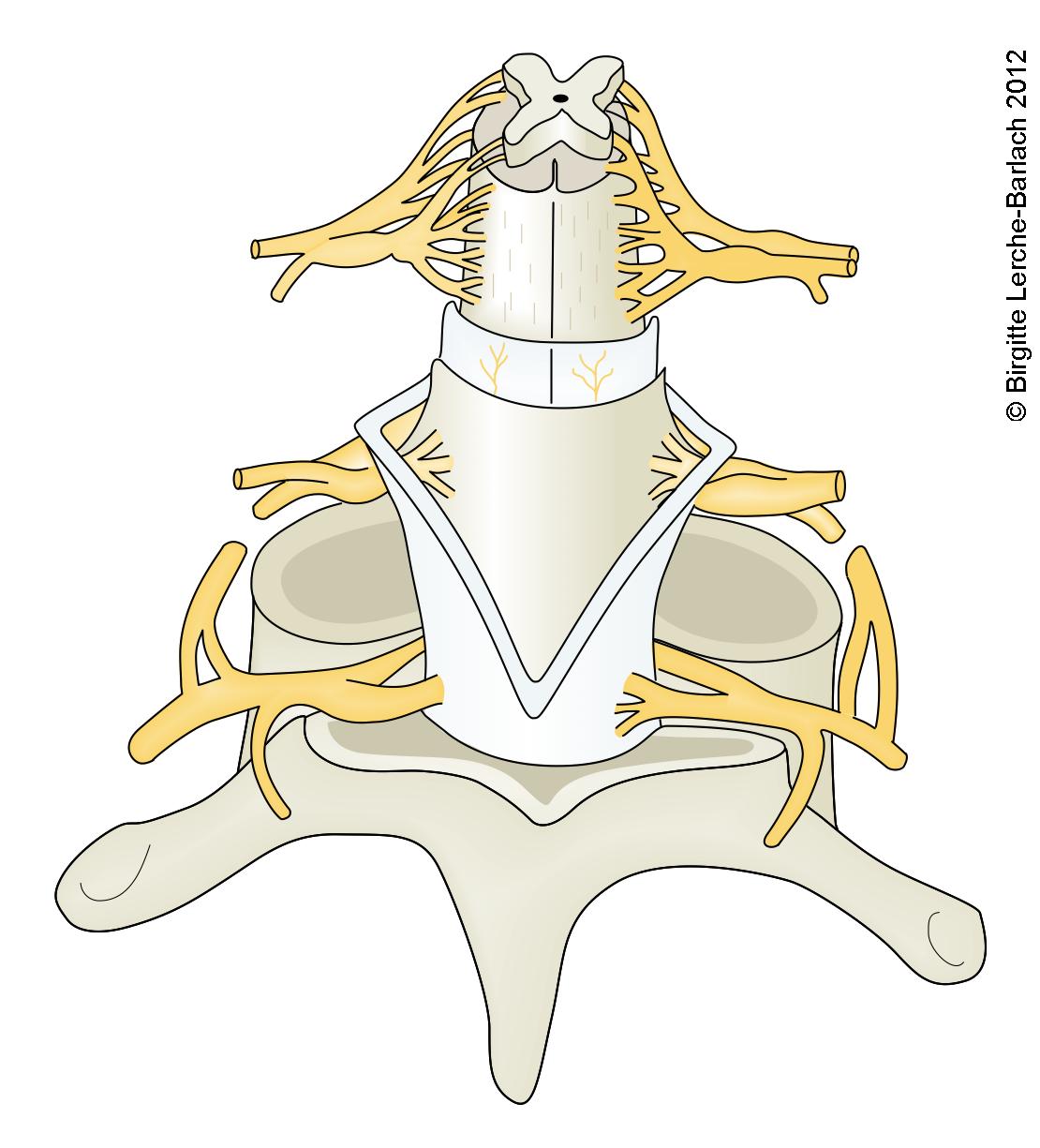 Rückenmark mit Wirbelkörper, Meningen und Nervenwurzeln
Rückenmark mit Wirbelkörper, Meningen und Nervenwurzeln- sensible (aufsteigende) Bahnen
- Hinterstrang: Berührungsempfinden, Tiefensensibilität
- Vorderseitenstrang: Schmerz, Druck, Temperatur
- Kleinhirnseitenstrang: Tiefensensibilität
- motorische (absteigende) Bahnen
- Pyramidenbahn: V. a. distale Muskulatur
- extrapyramidale Bahn: V. a. proximale und Rumpfmuskulatur
- sensible (aufsteigende) Bahnen
- Die graue Substanz ist schmetterlingsförmig angeordnet und enthält die Neurone, an denen die Verschaltung erfolgt.
- Vorderhorn (Cornu anterius): Motorik
- Seitenhorn (Cornu lateralis): autonome Funktionen
- Hinterhorn (Cornu posterius): Sensibilität
- Das Rückenmark verliert nach kaudal an Durchmesser und endet als Conus medullaris.
- Ende des Rückenmarks bei Erwachsenen auf Höhe L1–L2
- Fortsetzung der Spinalnerven im Wirbelkanal als Cauda equina
- Rückenmarkshäute (Meningen)
- Das Rückenmark ist von 3 Rückenmarkshäuten umgeben.
- Epiduralraum zwischen Dura mater und Periost
- Dadurch führen Blutungen, Neoplasien und Infektionen oft erst im Spätstadium zu neurologischen Ausfällen.
Ursachen
- Traumatische Rückenmarksverletzungen
- Wirbelsäulenverletzung im Rahmen von:
- Stürzen
- Verkehrsunfällen
- Verletzungen beim Sport (z. B. beim Skifahren oder Klettern).
- ggf. ursächliche oder begleitende Verletzungen wie Wirbelkörperfrakturen
- Höhe von Wirbelkörper und Rückenmarkssegment entsprechen sich nicht immer (Fraktur von T8 kann z. B. zu Querschnittsyndrom mit Höhe T12 führen).2
- Wirbelsäulenverletzung im Rahmen von:
- Nichttraumatische Rückenmarksverletzungen
- Spinalkanalstenose
- Bandscheibenvorfall
- neoplastische Erkrankung (meist Metastasen)
- pathologische Frakturen ohne adäquates Trauma (z. B. bei Osteoporose)
- multiple Sklerose
- ischämische Läsion
- seltener als zerebrale Ischämie, da weniger Arteriosklerose5
- spinale Blutung und Gefäßmalformationen
- infektiöse Myelitis
- Autoimmunerkrankungen
- Fehlbildungen (z. B. Spina bifida)
Schädigung des Rückenmarks
- Rückenmarksverletzungen durch:
- direkte Schädigung
- z. B. direkte Verletzung, Kompression
- sekundäre Schädigung
- z. B. Ischämie, Entzündung.
- direkte Schädigung
- Manifestationsformen1
- traumatisch oder nichttraumatisch
- akut oder chronisch progredient
- komplett (vollständiger Funktionsverlust) oder inkomplett (Restfunktion)
- Die neurologischen Ausfälle (motorisch, sensibel oder autonom) können isoliert oder kombiniert auftreten.
- Motorische Störungen bei Querschnittlähmung
- Muskulatur mit spinaler Innervation unterhalb der Läsion
- Myotom: Alle Muskelfasern, die von einer segmentalen Nervenwurzel innerviert werden.9
- anfangs schlaffe, später spastische Parese oder Plegie
- Parese: unvollständige Lähmung
- Plegie: vollständige Lähmung
- Paraparese bzw. -plegie
- beidseitige Lähmung der unteren Extremität
- Tetraparese bzw. -plegie (auch: Quadriplegie)
- Lähmung aller 4 Extremitäten
- bei Läsion von C4 oder höher: Zwerchfellparese mit Gefahr der Ateminsuffizienz
- Muskulatur mit spinaler Innervation unterhalb der Läsion
- Sensible Störungen bei Querschnittlähmung
- dermatombezogener Ausfall der Sensibilität unterhalb der Läsion
- Dermatom: Hautareal, das von einer segmentalen Nervenwurzel innerviert wird.9
- spinales sensibles Niveau
- Bezeichnung nach Segmenthöhe des letzten intakten Dermatoms
- reduziertes Berührungsempfinden (Hypästhesie und Anästhesie)
- reduziertes Schmerzempfinden (Hypalgesie und Analgesie)
- dermatombezogener Ausfall der Sensibilität unterhalb der Läsion
- Autonome Störungen bei Querschnittlähmung
- Blasen- und Mastdarmfunktionsstörung
- bei spinalem Schock oder Konus-/Kaudaläsion anfangs Harnverhalt und neurogener Ileus
- im Verlauf evtl. Detrusorüberaktivität (mit oder ohne Urininkontinenz), Obstipation, paradoxe Diarrhö, Stuhlinkontinenz
- Störung der Sudomotorik
- Schweißproduktion vermindert oder erhöht, Hauttrockenheit, Hypo- oder Hyperthermie
- kardiovaskuläre Dysregulation
- bradykarde Arrhythmien, Blutdruckdysregulation, orthostatische Hypotonie10
- Sexualfunktionsstörung
- Blasen- und Mastdarmfunktionsstörung
Rückenmarkssyndrome
- Einteilung der klinischen Syndrome mit typischem Schädigungsmuster und prognostischer Bedeutung1
- Anterior-Cord-Syndrom
- traumatische Verletzung der vorderen 2/3 des Rückenmarks
- v. a. Ausfälle der Motorik sowie der Schmerz- und Temperaturwahrnehmung
- schlechte Prognose
- Spinalis-anterior-Syndrom
- vaskuläre Schädigung der vorderen 2/3 des Rückenmarks
- v. a. Ausfälle der Motorik und der Schmerz- und Temperaturwahrnehmung
- eher ungünstige Prognose
- Brown-Séquard-Syndrom
- spinale Halbseitenlähmung
- ipsilaterale Parese
- Verlust der Hinterstrangfunktion (Berührungsempfinden, Tiefensensibilität)
- kontralateraler Verlust der Schmerz- und Temperaturwahrnehmung
- meist gute Regeneration der Steh- und Gehfunktion
- spinale Halbseitenlähmung
- Central-Cord-Syndrom
- Verletzungen der zentralen Rückenmarkanteile (meist HWS)
- Ausfälle vorwiegend im Bereich der Arme
- ebenfalls meist günstige Prognose
- Posterior-Cord-Syndrom
- eher selten
- v. a. Störung der Hinterstrangfunktion (spinale Ataxie, Hypästhesie)
- meist anhaltende Beeinträchtigung der Steh-/Gehfunktion
- Anterior-Cord-Syndrom
Prädisponierende Faktoren
- Verkehrsunfälle
- Stürze aus größerer Höhe
- Risikobehaftete sportliche Aktivitäten
- Grunderkrankungen (z. B. vaskulär, entzündlich oder maligne)
ICPC-2
- N81 Verletzung Nervensystem, andere
ICD-10
- S14 Verletzung der Nerven und des Rückenmarkes in Halshöhe
- S14.0 Kontusion und Ödem des zervikalen Rückenmarkes
- S14.1 Sonstige und nicht näher bezeichnete Verletzungen des zervikalen Rückenmarkes
- S14.2 Verletzung von Nervenwurzeln der Halswirbelsäule
- S24 Verletzung der Nerven und des Rückenmarkes in Thoraxhöhe
- S24.0 Kontusion und Ödem des thorakalen Rückenmarkes
- S24.1 Sonstige und nicht näher bezeichnete Verletzungen des thorakalen Rückenmarkes
- S24.2 Verletzung von Nervenwurzeln der Brustwirbelsäule
- S34 Verletzung der Nerven und des lumbalen Rückenmarkes in Höhe des Abdomens, der Lumbosakralgegend und des Beckens
- S34.0 Kontusion und Ödem des lumbalen Rückenmarkes [Conus medullaris]
- S34.1 Sonstige Verletzung des lumbalen Rückenmarkes
- S34.2 Verletzung von Nervenwurzeln der Lendenwirbelsäule und des Kreuzbeins
- G82 Paraparese und Paraplegie, Tetraparese und Tetraplegie
- G82.0 Schlaffe Paraparese und Paraplegie
- G82.1 Spastische Paraparese und Paraplegie
- G82.2 Paraparese und Paraplegie, nicht näher bezeichnet
- G82.3 Schlaffe Tetraparese und Tetraplegie
- G82.4 Spastische Tetraparese und Tetraplegie
- G82.5 Tetraparese und Tetraplegie, nicht näher bezeichnet
- T91 Folgen von Verletzungen des Halses und des Rumpfes
- T91.1 Folgen einer Fraktur der Wirbelsäule
- T91.3 Folgen einer Verletzung des Rückenmarkes
- T09 Sonstige Verletzungen der Wirbelsäule und des Rumpfes, Höhe nicht näher bezeichnet
- T09.3 Sonstige Verletzungen der Wirbelsäule und des Rumpfes, Höhe nicht näher bezeichnet
Diagnostik
Diagnostische Kriterien
- Die Diagnose beruht auf der Anamnese, den neurologischen Befunden und dem Nachweis der Schädigung in der Bildgebung.
- exakte Bestimmung der spinalen Lähmungshöhe (letztes intaktes Rückenmarkssegment)
- Bei akutem oder rasch progredientem Rückenmarkssyndrom umgehende Diagnostik1
- inkl. Bildgebung (MRT oder Trauma-CT) und Liquoruntersuchung
- ggf. Verlegung in ein Zentrum
- bei einigen Differenzialdiagnosen verbesserte Heilungschancen durch frühzeitige Intervention
- Bei einer akuten, traumatischen Rückenmarksverletzung Vorgehen nach dem Advanced Trauma Life Support
- Siehe Artikel Akutmedizinische Behandlung von Schwerverletzten am Unfallort.
- Alle Wirbelsäulenfrakturen gelten bis zur Abklärung als instabil.
- Bei Trauma Zweitverletzungen der Wirbelsäule beachten (bis zu 10 %).
Diagnostik
- Der gesamte Abschnitt basiert auf dieser Referenz.1
- Die Deutsche Gesellschaft für Neurologie empfiehlt in ihrer (mittlerweile abgelaufenen) S1-Leitlinie von 2012 u. g. Vorgehen.
Anamnese
- Eigen-, Fremd- und Familienanamnese
- Zeitlicher Verlauf (akut oder chronisch)
- Ursache (traumatisch oder nichttraumatisch)
- Hereditäre oder angeborene Störungen
- Psychische Symptome (Konversionssymptome)
- Schmerzanamnese
- neurogene, pseudoradikuläre, kausalgiforme, Phantomschmerzen
- Bei traumatischer Verletzung
- Unfallhergang
- Zeitintervall seit Trauma
- neurologische Defizite im Verlauf
- Bei nichttraumatischen Läsionen
- differenzialdiagnostische Abklärung
Klinisch-neurologische Untersuchung
- Anhand einer standardisierten Untersuchung und Dokumentation
- z. B. International Standards for the Neurological Classification of Spinal Cord Injury (ISNCSCI)
- Siehe interaktive Version unter www.emsci.org.
- Motorische Funktionen und Reflexe
- Berücksichtigung des spinalen Schocks (Areflexie und schlaffer Muskeltonus)
- Sensible Funktionen
- Autonome Funktionen
- Atemfunktion
- Atemfrequenz, Atemstoß und -tiefe (paradoxe Atmung, Schaukelatmung, v. a. bei akuter Tetraplegie)
- Kardiovaskuläre Funktionen
- Kontrolle von Blutdruck und Herzfrequenz
- Blasen- und Mastdarmfunktion
- sakrale Reflexe, Analsphinktertonus
- Sudomotorik
- übermäßiges oder vermindertes Schwitzen, trockene Haut, Dermografismus
- Körpertemperatur
- Hypothermie bzw. Hyperthermie bei gestörter Kontrolle des thermoregulatorischen Schwitzens
- Sexualfunktion
- z. B. posttraumatischer Priapismus bei akuter kompletter Tetraplegie
- Durchblutung der Extremitäten
- traumatische Gefäßdissektion, arterielle Verschlusskrankheit, Ulcus cruris
Ergänzende Untersuchungen
- Bildgebung
- Nativ-Röntgenuntersuchung der Wirbelsäule (a. p., seitlich, Schrägaufnahmen; gehaltene Funktionsaufnahmen bei Verdacht auf Instabilität)
- MRT (nativ plus Kontrastmittel) zur Darstellung des Rückenmarks
- bei V. a. Kontusion, Infarkt, Entzündung, Blutung oder Abszess/Empyem
- CT der Wirbelsäule
- bei V. a. Fraktur, Wirbelkanaleinengung durch Knochenfragmente, Degeneration
- Laboruntersuchungen
- Blut und Liquor cerebrospinalis
- bei V. a. Entzündungen, Infektionen, Stoffwechselstörungen, Tumorzellen
- Neurophysiologische Untersuchungen
- somatosensibel und magnetisch evozierte Potenziale (SSEP, MEP)
- ggf. differenzialdiagnostisch EMG und Neurografien
- Neurourologische Untersuchungen
- Restharn, Uroflowmetrie, im Verlauf Video-Urodynamik, Nierensonografie, bei Bedarf Urethro-Zystoskopie
- Kardiovaskuläre Untersuchungen
- EKG, 24-h-EKG, Blutdruck-Monitoring
Weitere spezifische Untersuchungen
- Traumatische Rückenmarkläsion
- Farbduplexsonografie oder MR-Angiografie der Aa. vertebrales bei HWS-Fraktur (A.-vertebralis-Dissektion)
- Sonografie/transösophageales Echo/CT von Thorax und Abdomen bei Trauma-Patient*innen (unklares Abdomen)
- Rückenmarkkompression
- Myelografie bei Kontraindikation von MRT
- Tumorsuche (Sonografie des Abdomens, CT des Thorax, Szintigrafie, FDG-PET)
- Vaskulär bedingte Myelopathien
- diffusionsgewichtete MRT
- eisensensitive MRT/Myelografie und selektive spinale Arteriografie bei Blutung oder Gefäßmalformation
- Sonografie und CT des Abdomens bei spinalem Infarkt (Aortenaneurysma/Aortendissektion)
- Infektiöse Myelitis
- Nicht erregerbedingte Myelitis
- differenzialdiagnostische Abklärung
- multiple Sklerose, akute disseminierte Enzephalomyelitis (ADEM), Neuromyelitis optica
- Kollagenosen, Immunvaskulitiden
- paraneoplastische Myelitis
- idiopathische Querschnittmyelitis
- differenzialdiagnostische Abklärung
- Metabolisch bedingte Myelopathien
- Cobalamin, Methylmalonsäure, Homocystein (V. a. funikuläre Myelose)
- Kupfer, Coeruloplasmin, mikrozytäre, hypochrome Anämie, Leukopenie (Kupfermangel)
Differenzialdiagnosen
- Sekundäre Rückenmarksschädigung
- Wirbelsäulenfraktur
- lumbaler Bandscheibenvorfall
- zervikaler Bandscheibenvorfall
- Spinalkanalstenose
- spinale Ischämien, Aneurysmen oder Blutungen
- spinale Infektionen oder Abszesse
- spinale Neoplasie (z. B. Wirbelsäulenmetastasen)
- nichtentzündliche Myelitis (z. B. multiple Sklerose)
- metabolische Myelopathien (z. B. funikuläre Myelose)
- Periphere neurologische Erkrankungen
- Neuromuskuläre Transmitterstörungen
- Erkrankungen des Gehirns
- Psychogene Querschnittlähmung (Ausschlussdiagnose!)
Indikationen zur Einweisung
- Bei jedem Verdacht auf Verletzung des Rückenmarks
- Intensivmedizinische Überwachung und Behandlung bei jeder akuten Querschnittsymptomatik1,11
- Gefahr von lebensbedrohlichen Komplikationen (kardiovaskulär, pulmonal und gastrointestinal)
- Vorsicht beim Umgang mit den Patient*innen (Lagerung, Anheben, Transport)!
Therapie
Therapieziele
- Vitalfunktionen im spinalen Schock sichern.
- Progredienz der Rückenmarkschädigung verhindern.
- Reversible Ursachen beheben.
- Wirbelsäule nach traumatischen Verletzungen stabilisieren.
- Komplikationen verhindern.
- Rehabilitation
- Teilhabe am alltäglichen Leben
Allgemeines zur Therapie
- Frühzeitige, intensive Behandlung, um eine weitere Schädigung des Rückenmarks zu verhindern („Time is spine“).2
- Therapie und Rehabilitation direkt nach der Verletzung
- Behandlung durch interdisziplinäres Team
- Ärzt*innen, Pflegekräfte, Psycholog*innen, Physio- und Ergotherapeut*innen, Ernährungsberater*innen und Sozialarbeiter*innen
Akuttherapie
- Der gesamte Abschnitt basiert auf dieser Referenz.1
- Die Deutsche Gesellschaft für Neurologie empfiehlt in ihrer (mittlerweile abgelaufenen) S1-Leitlinie von 2012 u. g. Vorgehen.
Akuttherapie eines Querschnittsyndroms
- Jede akut aufgetretene Para- bzw. Tetraparese oder -plegie sollte intensivmedizinisch überwacht und behandelt werden.
- bei akuter Tetraplegie Anlage eines zentralen Venenkatheters (ZVK)
- Engmaschige Kontrolle der neurologischen Ausfälle
- Dokumentation anhand ISNCSCI-Protokoll
- frühzeitiges Erkennen steigender Läsionshöhe oder zunehmender Schwere (z. B. bei Blutung)
- Aufrechterhaltung eines mittleren arteriellen Blutdrucks > 80 mmHg und ausreichende Oxygenierung verbessert die Prognose.
- über 1 Woche nach akutem (traumatischem) Querschnitt
- Beatmungspflichtigkeit
- v. a. bei Läsionen oberhalb C4 oder weiteren Thoraxverletzungen, aber auch vorübergehend bei tieferen Verletzungen
- regelmäßige Blutgasanalysen, kontinuierliches SaO2-Monitoring, Kontrolle der Vitalkapazität
- Neurogener Schock
- engmaschige Überwachung und Behandlung (Volumen und Katecholamine)
- Regelmäßige Umlagerung und funktionell angepasste Lagerung
- En-bloc-Drehung alle 2–3 Stunden (auch in der Nacht)
- Vermeidung von Kontrakturen der Gelenke und Druckulzera der Haut
- Thromboembolie-Prophylaxe
- in der Akutphase mit niedermolekularen Heparinen
- Nadroparin: gewichtsadaptiert entsprechend den Standards in Orthopädie
- Enoxaparin: nicht gewichtsadaptiert, 1 × tgl. 40 mg über 6 Monate nach Läsion
- im subakuten Stadium ggf. Umstellung auf orale Antikoagulation (Ziel-INR von 2,0–3,0)
- in der Akutphase mit niedermolekularen Heparinen
- Schmerzmedikation
- frühzeitig und ausreichend (Vermeidung von Chronifizierung)
- im Frühstadium Verzicht auf Opiate (gestörte Darmmotorik)
- z. B. Kurzinfusionen mit Metamizol, im Verlauf Paracetamol
- Frühe und gezielte Behandlung von Infektionen
- Prävention von Duodenal- und Magenulzera mit Protonenpumpenhemmern
- Gefahr eines unbemerkten Magenulkus bei Verlust der viszeralen Schmerzempfindung
- Gestörte sympathische Innervation
- bei Läsionen oberhalb Th6
- überwiegender Vagotonus mit Bradykardie
- höchste Prävalenz nach 4 Tagen
- Dysautonome Krisen
- hypertensive Krisen, Bradykardie, T-Negativierungen im EKG, Schwitzen etc.
- verschiedene Trigger im gelähmten Bereich, häufig Blasenüberdehnung
- Behandlung durch Beintieflagerung und Blasenentleerung
- Harnabflussstörungen
- sofortige Blasendrainage (Vermeidung einer Detrusorüberdehnung und Pyelonephritiden)
- Regelmäßige Stuhlentleerung
- mindestens jeden 2. Tag, falls erforderlich durch Glyzerin-Suppositorien
- Ggf. Prostigmin (s. c. 0,5 mg 3–4 × tgl.), wenn sich die Darmtätigkeit nicht erholt.
Spezifische Akuttherapie
- Akute traumatische Rückenmarkschädigung mit Para-/Tetraparese
- z. B. Wirbelkörperfraktur, diskoligamentäre Instabilität, traumatische Diskushernie
- rasche chirurgische Dekompression und Stabilisation
- bei Kontraindikation sorgfältigste konservative Lagerungsbehandlung (z. B. Extensionsbehandlung)
- bei Instabilität der Wirbelsäule (mit und ohne Fehlstellung) Lagerung und Mobilisation nur mit Fachpersonal
- keine allgemeine Empfehlung einer Methylprednisolon-Gabe
- nur gering ausgeprägter kurz-, mittel- und längerfristiger Nutzen
- bester Effekt innerhalb der ersten 3 Stunden nach Trauma
- ursprünglich initialer 1-h-Bolus von 30 mg/kg, in den folgenden 23 Stunden 5,4 mg/kg/h
- Akute nichttraumatische Rückenmarkschädigung
- kompressionsbedingte Ursachen (Diskushernie, spinale Blutung, Tumor, spinales Engesyndrom)
- rasche chirurgische Dekompression (je progredienter, desto rascher)
- bei Metastasen und kompletter Paraplegie Erholungschancen nach 48 Stunden deutlich reduziert
- spinale Raumforderung mit Ödembildung
- Ausschluss von spinalem Infarkt und kongestiver Myelopathie
- Indikation für hochdosiertes Kortison (z. B. Bolus 40 mg Dexamethason i. v., dann 32 mg/d oral, mittelfristig 6–12 mg/d oral)
- radiosensible Tumoren oder Metastasen
- operative Dekompression und Stabilisation, falls möglich
- andernfalls umgehende Bestrahlung
- Spondylitis, -diszitis und Abszess
- konservatives oder operatives Vorgehen (individuelle multidiziplinäre Entscheidung)
- spezifische Antibiose über zumeist mindestens 3 Monate
- Spinale Ischämie
- keine Evidenz für eine endovaskuläre/gefäßchirurgische/thrombolytische Therapie
- bakterielle Myelitis
- empirische antibiotische Therapie (Ceftriaxon 2 × 2 g, Ampicillin, Erythromycin 2 g/d i. v.)
- daraufhin nach Antibiogramm
- virale Myelitis
- umgehend Aciclovir (Aciclovir 5 × 10 mg/kg KG/d für 7–10 Tage)
- immunologisch bedingte Myelopathien (MS, ADEM, Myelitis ohne Erregernachweis)
- Methylprednisolon 1.000 mg/d über 3–5 Tage, Magenschutz und Thromboembolie-Prophylaxe
- systemischer Lupus erythematodes
- Methylprednisolon 1.000 mg/d über 3–5 Tage, Magenschutz und Thromboembolie-Prophylaxe
- evtl. plus Cyclophosphamid-Pulstherapie oder Plasmaaustausch
- spinale Gefäßmalformation
- arteriovenöse Malformation: Embolisation (v. a. endovaskulär)
- Kavernom: mikrochirurgische Resektion
- funikuläre Myelose
- Vitamin-B12-Substitution (1.000 μg/d i. m.) und Folsäure (15 mg/d i. m.)
- Kupfermangel-Myeloneuropathie
- orale Kupfersubstitution, ggf. Kupfersulfat i. v. 1 mg/d
- Differenzialdiagnostisch ggf. auch psychogene Lähmungen als Ausschlussdiagnose berücksichtigen.
- kompressionsbedingte Ursachen (Diskushernie, spinale Blutung, Tumor, spinales Engesyndrom)
Medikamentöse Therapie
- Methylprednisolon bei traumatischer Rückenmarksverletzung
- Wirkung geringfügig und nur in der Frühphase1
- Der Einsatz ist umstritten und wird nicht mehr generell empfohlen.1,12-14
- Wurde ursprünglich trotz geringen Nutzens empfohlen.
- Schmerzmedikation
- Frühe und konsequente Schmerztherapie, um Chronifizierung der Schmerzen zu verhindern.
- Opioidanalgetika in der Akutphase vermeiden (Einschränkung der Darmmotilität).
- Metamizol, Mefenaminsäure oder Paracetamol
- Stressulkus-Prophylaxe
- Protonenpumpeninhibitoren (PPI)
Operative Therapie
- Rasche chirurgische Dekompression und Stabilisation bei akuter traumatischer Para-/Tetraparese
- Eine operative Therapie verfolgt zwei Ziele:11
- Dekompression des Rückenmarks (Funktionsverbesserung und Vermeidung einer Progredienz)
- Stabilisierung der Wirbelsäule.
- Beispiele für mögliche Operationsindikationen1
- instabile Wirbelsäulenfraktur
- Diskushernie mit Rückenmarkskompression
- v. a. bei Konus-/Kauda-Syndrom
- lumbaler Bandscheibenvorfall
- zervikaler Bandscheibenvorfall
- spinale Blutung
- Tumor
- spinales Engesyndrom
- Spondylitis und -diszitis
- Eine operative Therapie verfolgt zwei Ziele:11
Weitere Therapien
Frührehabilitative Maßnahmen1
- Beginn bereits auf der Intensivstation bzw. in der Frühphase der Querschnittlähmung
- Vermeidung von Fehlhaltung und Fehlbelastung durch einseitige Überbeanspruchung von z. T. erhaltenen Muskelfunktionen
- Kontrollierte Mobilisation auf der Bettkante und im Rollstuhl zur Anpassung des Kreislaufs (a-/hyposympathikotone Blutdruckdysregulation)
- Kombinierte Physio-/Ergotherapie
- passive und aktive Übungsbehandlungen sowie funktionelles Training
- Lokomotionstraining zur Wiedererlangung der Gehfähigkeit bei inkompletter Rückenmarkläsion
- Pflegerische Maßnahmen
- Körperlagerung zur Dekubitus-Prophylaxe (Lagerungsschema, Hautkontrolle von Druckstellen, spezielle Betten/Matratzen in der Frühphase)
- Atemtherapie
- bei allen tetra- und hochparaplegischen Patient*innen
- Vermeidung von Sekretstau, Atelektasen und pulmonalen Infektionen
- Management von Störungen der Blasen-, Darm- und Sexualfunktion
- Blasenentleerungsschema mit Restharnkontrollen, Erlernen des intermittierenden Selbstkatheterismus, medikamentöse Therapie einer Detrusorüberaktivität
- Erarbeitung eines individuellen Blasen- und Darmmanagements (Anpassung an kognitive und manuelle Fähigkeiten)
- ggf. Defäkationsschema mit Kontrolle der Rektumampulle
- Kontrolle der Umgebungstemperatur
- gestörte Regulation der Körpertemperatur bei beeinträchtigtem Schwitzen und Kältezittern
- Gefahr der Überwärmung bzw. Unterkühlung
- Vorbeugung von unbemerkten Verletzungen
- z. B. Verbrennungen mit heißem Wasser (beim Waschen oder durch heiße Getränke)
- Frühzeitige Anmeldung zur umfassenden Rehabilitation in einem spezialisierten Querschnittzentrum
Prävention und Behandlung von Folgen und Komplikationen
- Schmerzen
- Bei Rückenmarksverletzungen kommt es zu muskuloskelettalen und neuropathischen Schmerzen.
- keine evidenzbasierten spezifischen Behandlungsschemata bei Rückenmarksverletzungen1
- Siehe allgemeine Behandlungsempfehlungen im Artikel Neuropathische Schmerzen.
- Psychologische Unterstützung zur Schmerzbewältigung kann die alltägliche Funktion verbessern.
- Bei Rückenmarksverletzungen kommt es zu muskuloskelettalen und neuropathischen Schmerzen.
- Spastik: antispastische medikamentöse Therapie1
- nur bei funktioneller Verschlechterung oder erheblichen Schmerzen empfohlen
- bei Therapieresistenz ggf. Baclofen-Pumpe oder Botulinum-Toxin-Injektionen
- Mobilisation
- Lagerung, passives und aktiv-assistiertes Durchbewegen1
- zunehmender Grad an Mobilisation15
- Wirkt bis zu einem gewissen Grad der Osteoporose und der Entstehung von Kontrakturen entgegen.
- Einsatz von Hilfsmitteln
- z. B. elektrischer oder nichtelektrischer Rollstuhl
- abhängig vom individuellen Grad der Einschränkung
- Dekubitus-Prophylaxe16
- durch regelmäßige Änderung der Körperhaltung und Lage
- spezielle Sitzkissen und Bettauflagen
- bei kleineren Läsionen Okklusionsverbände und Lagerungsschema
- bei tiefreichender Ulzeration ggf. operative Behandlung
- Schulung von Abläufen zur Druckentlastung und Integration in den Alltag
- Thromboseprophylaxe
- Antikoagulation: subakut ggf. orale Antikoagulation mit Ziel-INR von 2,0–3,01
- Kompressionsstrümpfe11
- Blasenentleerungsstörung10
- intermittierender Selbstkatheterismus
- beste Methode bei Möglichkeit zur Ausführung
- Dauerkatheter
- Kann zeitweise oder im Einzelfall das angemessene Verfahren sein.
- Ein suprapubischer Blasenkatheter ist vorzuziehen.
- pharmakologische Behandlung
- Harnwegsinfektionen
- bei Auftreten von Symptomen sofortige Antibiotikabehandlung
- Risiko von Pyelonephritiden
- Steinbildung im Harntrakt (Nieren, Harnleiter, Harnblase)
- regelmäßige Ultraschallkontrolle
- Blasensteine sollten zeitnah entfernt werden.
- intermittierender Selbstkatheterismus
- Darmentleerung17
- regelmäßige Darmentleerung, Vorbeugung von Inkontinenz
- Darmentleerung kann ggf. angeregt werden (Suppositorien, Klysmen).
- ballaststoffreiche Ernährung
- Sexualfunktion
- Der Orgasmus ist häufig durch fehlende oder eingeschränkte Sensibilität gestört.
- bei Frauen18
- eingeschränkte oder fehlende Vaginalsekretion (Lubrikation)
- Einsatz eines Gleitmittels
- Die Fruchtbarkeit ist unbeeinträchtigt.
- bei der Geburt Risiko einer autonomen Dysreflexie
- bei Männern19
- Störungen der Erektion, Ejakulation und beim Orgasmus
- ggf. Einsatz von Phosphodiesterase-5-Inhibitoren (bei 70–80 % wirksam)
- Fertilitätsprobleme
- In-vitro-Fertilisation kann eine Alternative sein.
- Osteoporose
- Entwicklung der Osteoporose im gelähmten Körperabschnitt20
- Maximum der Knochenresorption zwischen 10 und 16 Wochen nach Rückenmarksverletzung
- erhöhtes Frakturrisiko
- ggf. Osteodensitometrie zur Frühdiagnostik und Verlaufsbeobachtung
- bei Osteoporose T-Score ≤ –2,520
- medikamentöse Therapie
- Basistherapie (Kalzium und Vitamin D) bei „Risikopersonen“ (rollstuhlpflichtige Querschnittlähmung)
- spezifische Osteoporosetherapie (z. B. Bisphosphonate)
- Entwicklung der Osteoporose im gelähmten Körperabschnitt20
- Lebensumgebung und Patientenschulung
- Anpassung des alltäglichen Lebens an die funktionellen Einschränkungen
- ggf. Wechsel der Wohnung oder bauliche Veränderungen
- Schulung der Patient*innen, der Angehörigen und der Betreuer*innen
- Art der Verletzung bzw. Schädigung, Folgen, Prognose, Komplikationen, individuelle Maßnahmen
- ggf. weitergehende psychosoziale Betreuung
- Anpassung des alltäglichen Lebens an die funktionellen Einschränkungen
Verlauf, Komplikationen und Prognose
Verlauf
- Die neurologischen Funktionseinschränkungen sind in vielen Fällen chronisch.
- Verbesserungen der neurologischen Funktion werden meist innerhalb von 6 Monaten nach der Verletzung beobachtet.2
- in manchen Fällen bis zu 5 Jahre später
- Die Möglichkeit einer spinalen Nervenzellregeneration ist unklar und aktuell Gegenstand der Forschung.
- Verschiedene neuroregenerative und neuromodulatorische Therapien werden in klinischen Medikamentenstudien untersucht.2
Komplikationen
- Lähmungen mit Muskelatrophie, Spastik, Kontrakturen
- Sensibilitätsausfälle mit Gefahr von Druckgeschwüren und schmerzlosen Wunden
- Bei hoher spinaler Läsion Störungen der Atmung mit Risiko für Sekretstau, Atelektasen und pulmonale Infektionen1,11,15
- Blasenfunktionsstörung mit Dranginkontinenz, Risiko für Harnwegsinfektionen
- Gastrointestinale Störungen wie neurogener Ileus, Obstipation, Diarrhö, Stuhlinkontinenz17
- Kardiovaskuläre Störungen (hypertensive Krisen, Arrhythmien, orthostatische Hypotonie)
- Beeinträchtigte Sexualfunktion (z. B. verminderte Lubrikation, Erektionsstörungen)18-19
- Endokrine Veränderungen und Stoffwechselveränderungen
- Gestörte Schweißbildung und Temperaturregulation16
- Risiko für Osteoporose 20
- Risiko für tiefe Venenthrombosen
- Psychosoziale Konsequenzen
- psychische Erkrankungen (z. B. Depression)
- Arbeitsunfähigkeit und Abhängigkeit im Alltag
Prognose
- Die Prognose der neurologischen Folgeschäden ist individuell und hängt wesentlich von der Schwere der Verletzung ab.2
- Schwerere initiale Verletzungen bedingen eine schlechtere Prognose nach 1 Jahr.
- Das funktionelle Outcome betrifft meist die Gehfähigkeit.
- Bei einer Verletzung des Grad A nach der ehemaligen ASIA-Klassifikation (schwerste Schädigung) liegt die geschätzte Wahrscheinlichkeit der Gehfähigkeit nach 1 Jahr bei < 5 %.2
- höhere Rate bei inkompletter Verletzung
- Erhöhte Mortalität nach Rückenmarksverletzung aufgrund von Komplikationen21
- Das Langzeitüberleben in Industrienationen mit guten Behandlungsmöglichkeiten ist annähernd vergleichbar mit der Normalbevölkerung.
- Langfristig eingeschränkte Lebensqualität2
- organische und funktionelle Einschränkungen und Verlust sozialer Rollen
- Unterstützung aus dem sozialen Umfeld wirkt diesem entgegen.
Verlaufskontrolle
- Interdisziplinäre weitere Versorgung (hausärztlich und fachärztlich, Ambulanzen von Spezialzentren)
- lebenslange Nachsorge
- regelmäßige Verlaufskontrolle der neurologischen Funktionen und organischen Symptome
- Bei Entlassung
- körperliche Funktionen: Aufklärung über Komplikationen und Prävention
- Leistungssysteme: Alle Leistungssysteme werden besprochen, sowohl öffentliche als auch private Mittel.
- Hilfsmittel: Planung, Erprobung und Schulung in der Anwendung und Beherrschung der Hilfsmittel müssen gesichert werden.
- Bildung und Beruf: Weiterbildung/Umschulung und eine etwaige Berufstätigkeit müssen geplant und ggf. begonnen werden.
- Sicherstellung der weiteren Versorgung: Verlaufskontrollen bei Hausärztin/-arzt, Betreuung, Pflege
Patienteninformationen
Worüber sollten Sie die Patient*innen aufklären?
- Über die Erkrankung und deren Verlauf
- Zuständige Ärzt*innen bei V. a. Komplikationen
Patienteninformationen in Deximed
- Wirbelsäulenfraktur
- Akutbehandlung von Rückenmarksverletzungen
- Druckgeschwür (Dekubitus)
- Osteoporose
- Erektile Dysfunktion
Patientenorganisationen
- Fördergemeinschaft der Querschnittgelähmten in Deutschland e.V. (FGQ)
Weitere Informationen
- Siehe Artikel Beurteilung der Fahreignung.
- Deutschsprachige Medizinische Gesellschaft für Paraplegiologie (DMGP)
- Zur Klassifikation von Rückenmarksverletzungen siehe International Standards for Neurological Classification of Spinal Cord Injury (ASIA).
Illustrationen
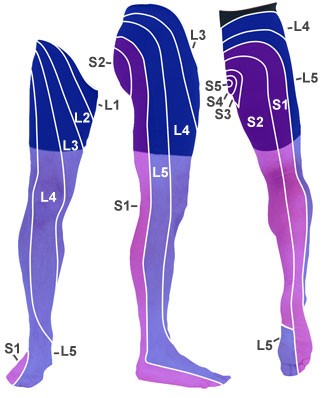
Dermatome

Anatomie der Wirbelsäule
Quellen
Leitlinien
- Deutschsprachige Medizinische Gesellschaft für Paraplegie e. V. Querschnittlähmungsassoziierte Osteoporose. AWMF-Leitlinie Nr. 179-007. S1, Stand 2018. www.awmf.org
Literatur
- Deutsche Gesellschaft für Neurologie. Querschnittlähmung. AWMF-Leitlinie Nr. 030-070, Stand 2012. dgn.org
- Ahuja CS, Wilson JR, Nori S, Kotter MRN, Druschel C, Curt A, Fehlings MG. Traumatic spinal cord injury. Nat Rev Dis Primers. 2017 Apr 27;3:17018. doi:10.1038/nrdp.2017.18 Review. PubMed PMID: 28447605 www.ncbi.nlm.nih.gov
- Maynard FM, Bracken MB, Creasey G, Ditunno JF, Donovan WH, Ducker TB et al. International Standards for neurological and functional classification of spianl cord injury. Spinal Cord 1997; 35: 266-74. PubMed
- Arce D, Sass P, Abul-Khoudoud H. Recognizing spinal cord emergencies. Am Fam Physician 2001; 64: 631-8. American Family Physician
- Schwenkreis, P; Pennekamp, W; Tegenthoff, M. Differenzialdiagnose der akuten und subakuten nichttraumatischen Querschnittslähmungen. Dtsch Arztebl 2006; 103(44): A-2948 / B-2566 / C-2467. www.aerzteblatt.de
- WHO Bericht: Querschnittlähmung – Internationale Perspektive. Genf 2013. abgerufen am 16.08.2018 apps.who.int
- Silva NA, Sousa N, Reis RL, Salgado AJ. From basics to clinical: a comprehensive review on spinal cord injury. Prog Neurobiol. 2014 Mar;114:25-57. doi: 10.1016/j.pneurobio.2013.11.002. Epub 2013 Nov 20. Review. PubMed PMID: 24269804 www.ncbi.nlm.nih.gov
- De Seze J, Stojkovic T, Breteau G, Lucas C, Michon-Pasturel U, Gauvrit JY, Hachulla E, Mounier-Vehier F, Pruvo JP, Leys D, Destée A, Hatron PY, Vermersch P. Acute myelopathies: Clinical, laboratory and outcome profiles in 79 cases. Brain. 2001 Aug;124(Pt 8):1509-21. PubMed PMID: 11459743. www.ncbi.nlm.nih.gov
- Kirshblum SC, Burns SP, Biering-Sorensen F, Donovan W, Graves DE, Jha A, Johansen M, Jones L, Krassioukov A, Mulcahey MJ, Schmidt-Read M, Waring W. International standards for neurological classification of spinal cord injury (revised 2011). J Spinal Cord Med. 2011 Nov;34(6):535-46. doi: 10.1179/204577211X13207446293695 PubMed PMID: 22330108. www.ncbi.nlm.nih.gov
- Hagen EM, Faerestrand S, Hoff JM, Rekand T, Gronning M. Cardiovascular and urological dysfunction in spinal cord injury. Acta Neurol Scand 2011 (Suppl 191): 71-8. www.ncbi.nlm.nih.gov
- Markandaya M, Stein DM, Menaker J. Acute treatment options for spinal cord injury. Curr Treat Options Neurol 2012; doi10.1007/ss11940-011-0162-5. www.ncbi.nlm.nih.gov
- Bydon M, Lin J, Macki M, Gokaslan ZL, Bydon A. The Current Role of Steroids in Acute Spinal Cord Injury. World Neurosurg 2013, Feb 20. doi:pii: S1878-8750(13)00348-3. 10.1016/j.wneu.2013.02.062. Epub ahead of print PMID: 23454689 PubMed
- Hurlbert RJ, Hadley MN, Walters BC, Aarabi B, Dhall SS, Gelb DE, Rozzelle CJ, Ryken TC, Theodore N. Pharmacological therapy for acute spinal cord injury. Neurosurgery 2013. pmid:23417182 PubMed
- Bracken MB. Steroids for acute spinal cord injury. Cochrane Database of Systematic Reviews 2012, Issue 1. Art. No.: CD001046. DOI: 10.1002/14651858.CD001046.pub2. DOI
- Biering-Sørensen F, Krassioukov A, Alexander MS, Donovan W, Karlsson AK, Mueller G et al. International spinal cord pulmonary function basic data set. Spinal Cord 2012; Jan 24,doi:10.1038/sc.2011.183. www.ncbi.nlm.nih.gov
- Karlsson AK, Krassioukov A, Alexander MS, Donovan W, Biering-Sørensen F. International spinal cord injury skin and thermoregulation function basic data set. Spinal Cord 2012 Jan 31, doi: 10.1038/sc. 2011.167. www.ncbi.nlm.nih.gov
- Krogh K, Perkash I, Stiens SA, Biering-Sørensen F. International bowel funstion basic spinal cord injury data set. Spinal Cord 2009; 47: 230-4. PubMed
- Alexander MS, Biering-Sørensen F, Elliott S, Kreuter M, Sønksen J. International spinal cord injury female sexual and reproductive function basic data set. Spinal Cord 2011; 49: 787-90. PubMed
- Alexander MS, Biering-Sørensen F, Elliott S, Kreuter M, Sønksen J. International spinal cord injury male sexual function basic data set. Spinal Cord 2011; 49: 795-8. PubMed
- Deutschsprachige Medizinische Gesellschaft für Paraplegie e.V. Querschnittlähmungsassoziierte Osteoporose AWMF-Leitlinie Nr. 179-007, Stand 2018. www.awmf.org
- Hagen EM, Lie SA, Rekand T. Gilhus NE, Gronning M. Mortality after traumatic spinal cord injury: 50 years of follow-up. J Neurol Neurosurg Psychiatry 2010; 81: 368-73. PubMed
Autor*innen
- Lino Witte, Dr. med., Arzt in Weiterbildung, Innere Medizin, Frankfurt
- Jonas Klaus, Arzt, Freiburg im Breisgau
- Die ursprüngliche Version dieses Artikels basiert auf einem entsprechenden Artikel im norwegischen hausärztlichen Online-Handbuch Norsk Elektronisk Legehåndbok (NEL, https://legehandboka.no/).