Allgemeine Informationen
Definition
- Schulterluxation: Verlust des Kontakts von Humeruskopf und Glenoid
- Schultersubluxation: noch Kontakt zwischen den Gelenkflächen
- Auftreten als traumatische Erstluxation,
rezividierenderezidivierende Luxation als Folge einer posttraumatischen Schulterinstabilität oder habituelle atraumatische Luxation.1
Klassifikation
- Diverse Klassifikationssysteme, klinisch gebräuchlich Einteilung anhand der Luxationsrichtung vom Humeruskopf
.2 - Luxation nach ventral/anterior
- Luxation nach dorsal/posterior
- Luxation nach inferior/Luxatio erecta: seltene Sonderform, Arm steht nach oben.
EpidemiologieHäufigkeit
- Die Schulter ist von allen großen Gelenken am häufigsten von Luxation betroffen.3
- Anteil von 50 % an allen Gelenkluxationen
.
- Anteil von 50 % an allen Gelenkluxationen
- 95 % der Schulterluxationen sind anteriore Luxationen.
- Verhältnis Männer
:zu Frauen = 3:1
Ätiologie und Pathogenese
Anatomie
- Schultergelenk mit großem Bewegungsumfang durch kleine Gelenkpfanne (Glenoid) und großen Gelenkkopf (Humerus)
.5- Dysbalance der Gelenkpartner und fast rein muskuläre Führung machen das Gelenk anfällig für Luxationen.
- Der Weg des geringsten Widerstands für den Humeruskopf
ventralesist das ventrale Intervall (muskuläre Lücke) in der Rotatorenmanschette.
Ätiologie und Pathogenese
- Traumatische Luxation
Anterioreanteriore Luxation: aktiver oder passiverAbduktions-AuAbduktionsaußenrotations-Mechanismusenrotationsmechanismus der Schulter
- klassisch: Gegner*in greift in Wurfarm von Handball-Spieler*in
Posterioreposteriore Luxation: direkte Krafteinwirkung auf den
Humeruskopf- klassisch: Krampfanfall, Elektrounfall (
caveCave: oft beidseitig!)
- klassisch: Krampfanfall, Elektrounfall (
Inferioreinferiore Luxation (Luxatio erecta): direkte Krafteinwirkung auf
den ausgestreckten hyperabduzierten Arm
- Rezidivierende Luxation durch posttraumatische Schulterinstabilität
- Verletzung von gelenkstabilisierenden Strukturen durch Erstluxation, z. B.:
- Kapsel-Labrum-Läsion (Bankart-Läsion)
Humeralerhumeraler Knochendefekt (Hill-Sachs-Defekt)- Intervalldefekt (pathologisch vergrößertes Rotatorenintervall)
- Verletzung von gelenkstabilisierenden Strukturen durch Erstluxation, z. B.:
- Habituelle Luxation
- in der Regel durch hyperlaxe ligamentäre Führung der Schulter
Prädisponierende Faktoren
- Frühere Luxationen
- Epilepsie
- Hypermobilitätssyndrom
- Sport
- Inzidenz bei Sportler*innen zweifach erhöht
- Inzidenz bei Sportler*innen zweifach erhöht
ICPC-2
- L80 Luxation/Subluxation Gelenk
ICD-10
- S43.00 Luxation des Schultergelenkes, nicht näher bezeichnet
- S43.01 Luxation des Humerus nach vorne
- S43.02 Luxation des Humerus nach hinten
- S43.03 Luxation des Humerus nach unten
- M24.41 Habituelle Luxation und Subluxation eines Gelenkes: Schulterregion
Diagnostik
Diagnostische Kriterien
- Anamnese und klinische Untersuchung, v. a. hintere Luxation kann jedoch klinisch schwierig zu diagnostizieren sein.
- 60 % aller hinteren Schulterluxationen werden bei der ä
rztlicher
rztlichen Erstvorstellung übersehen.2
- 60 % aller hinteren Schulterluxationen werden bei der ä
- Röntgenaufnahmen in mindestens 2 Ebenen zur Diagnosesicherung und zum Ausschluss knöcherner Begleitverletzungen
.4
Differenzialdiagnosen
- Fraktur, insbesondere proximale Humerusfraktur
- Schulterprellung
- Rotatorenmanschettenruptur
Anamnese
- Verletzungsmechanismus
RezivierendeRezidivierende Schulterluxationen oder Erstluxation?- Symptome
Schmerzhafteschmerzhafte BewegungseinschränkungBetroffenerDer betroffene Arm wird durch Patient*in in Schonhaltung gestützt.
Ggfsggf. Sensibilitätsausfall im Bereich des Armes, speziell im autonomen Gebiet des Nervus axillaris (laterale Schulter)
- Relevant für die Auswahl der Therapie
Dominantedominante Seite von Patient*in?Sportlichesportliche Aktivitäten- Funktionsanspruch an die Schulter
Klinische Untersuchung
Leitlinien: Schultergelenk Erstluxation2,und posttraumatische Schulterinstabilität1
- Inspektion: Seitenvergleich des Schulterreliefs (Epaulettenzeichen)
- Anm. d. Red.: Epaulettenzeichen beschreibt ein sichtbares Akromion in seitlicher Ansicht der Schulter (eckige Kontur).
- Austasten des
"„leeren" Gelenks - Stellung des
Humerus-KopfesHumeruskopfes (vorne oder hinten?) - Durchblutung, Sensibilität und Motorik (Dokumentation, vor und nach Reposition)
- Sensibilität im Ausbreitungsgebiet des N. axillaris (laterale Schulter, Anm. d. Red.)
caveCave: Sensibilitätsangaben der Verletzten können in Frühphase täuschen!
Tests auf Schulterinstabilität
- Bei rezidivierenden Luxationen und Verdacht auf posttraumische Schulterinstabilität sollten eine Beweglichkeitsprüfung und klinische Instabilitätstests erfolgen.
- Beweglichkeitsprüfung
Aktiveaktive und passive Beweglichkeit nach Neutral-Null-Methode im Seitenvergleich- Hinweise auf generalisierte Hyperlaxität durch Überstreckbarkeit der Ellenbogen, Finger und beider Kniegelenke
Klinische Instabilitätstests, z. B. (Beispiele)6
- Vorderer Apprehension-Test
- Patient*in steht oder sitzt entspannt.
- Untersucher*in bringt Arm von Patient*in in Abduktion und Außenrotation und übt gleichzeitig Druck von dorsal auf Oberarmkopf aus.
- Durchführung in 60
°-Grad-, 90°-Grad- und 120°-Grad-Abduktionsstellung Positivpositiv: abrupte muskuläre Anspannung bzw. Abbruch durch Patient*in aus Angst vor Luxation ("„Apprehension" = Erwartung der Luxation)
- Hinterer Apprehension-Test
- Patient*in steht oder sitzt entspannt.
- Untersucher*in steht vor Patient*in.
- Untersucher*in unterstützt mit einer Hand von dorsal den Schultergürtel.
- Mit
andererder anderen Hand wird der im Ellenbogen gebeugte Arm von Patient*in auf 90°-Grad-Abduktion und Innenrotation angehoben. - Arm wird unter axialem Druck des Humerus nach dorsal in zunehmende Horizontaladduktion geführt, wodurch bei posteriorer Instabilität Subluxation ausgelöst werden kann.
- Im Anschluss führt Untersucher*in Arm wieder in horizontale Abduktion, die zu Reposition des Humeruskopfes führt.
- Positiv: der nach dorsal subluxierte Humeruskopf schnappt bei Horizontalabduktion zurück in Pfanne.
- Schubladen-Test
- Patient*in steht oder sitzt entspannt.
- Arm hängt locker in Neutralrotation.
- Untersucher*in fixiert mit einer Hand Skapula, mit
andererder anderen Hand wirdproximalerder proximale Oberarm umfasst. - Oberarm wird nach anterior und posterior bewegt.
Positivpositiv bei übermäßiger Translation im Seitenvergleich
- Sulkus-Zeichen
- Patient*in steht oder sitzt entspannt
- Arm hängt locker in Neutralrotation.
- Untersucher*in hat eine Hand auf kontralateraler Schulter (verhindert Anheben der Schulter durch Zug auf Gegenseite), mit anderer Hand wird axialer Zug nach unten an zu untersuchendem Arm ausgeübt
- Positiv:
beiBei vermehrter kaudaler Translation kann unmittelbar lateral des Akromions Einziehung (Sulkus) beobachtet werden
Ergänzende Untersuchungen
Leitlinie: Schultergelenk Erstluxation 2
Obligatorische Bildgebung
- Röntgenaufnahmen in mindestens 2 Ebenen
- True
Axialeaxiale Aufnahme oder Y-Aufnahme (Skapula-Tangential-Aufnahme)Optionaloptional: Velpeau-Aufnahme (Anm. d. Red.: Spezialaufnahme zur Lagebestimmung von Kopf zu Pfanne)Nachnach Reposition: Kontroll-Röntgen in 2 Ebenen
- True
- MRT
- Labrumdiagnostik
- insbesondere bei jüngeren Patient*innen
- Ausschluss Rotatorenmanschettenverletzung
- insbesondere bei älteren Patient*innen
- Ausschluss knöcherner Begleitverletzungen
- Tuberculum-majus-Fraktur
- Hill-Sachs-Defekt (knöcherne Impression im Humeruskopf)
- Glenoidbeteiligung
- Labrumdiagnostik
Indikationen zur EinweisungKlinikeinweisung
- Bei V. a. Schulterluxation Einweisung
inins Krankenhaus
Therapie
TherapiezielTherapieziele
- Reposition
- Verhinderung sekundärer Komplikationen
Akuttherapie
Leitlinie: Schultergelenk Erstluxation2
Notfallmaßnahmen
- Ruhigstellung des Armes
- Analgesie
GgfsGgf. Repositionsversuch in Abhängigkeit der individuellenSitautionSituation (Dauer des Transports, Durchblutungs-, Gefühlsstörungen, Erfahrung der Ersthelfer*innen)- Die Zurückhaltung mit notfallmäßiger Reposition begründet sich aus der Schwierigkeit, am Unfallort eine Fraktur auszuschließen.
Keinekeine ruckartigen oder kraftvollen Repositionsversuche.
Allgemeines zur Therapie
- Nach Ausschluss einer Fraktur sollte eine zeitnahe und schonende Reposition des Gelenks erfolgen, um Folgeschäden (Nerven-/Gefäßschäden) zu vermeiden.
- Indikation für notfallmäßigen, sofortigen Repositionsversuch
rungrungen oder eine akute Neurologie des Armes bzw. der Hand.
- Indikation für notfallmäßigen, sofortigen Repositionsversuch
- Bei Luxation des Humeruskopfes kommt es fast immer zu Begleitverletzungen von umliegenden Strukturen mit resultierender Instabilität des Schultergelenks.
- Generell gilt:
individuellerder individuellen Beeinträchtigung und dem Anspruch der Patient*innen.
Repositionsmanöver
- Vielzahl an technisch gleichwertigen Repositionsmanövern beschrieben
.2Beispielsweisez. B. Reposition nach Kocher- Patient*in in Rückenlage, Oberkörper leicht aufgerichtet
- Ellbogen in 90
°-Grad-Flexion - Reposition erfolgt in 3 Schritten: Zug nach
caudalkaudal und Adduktion, Außenrotation und Elevation, rasche Innenrotation und Adduktion.
- Wichtig:
mitMit einer der Techniken vertraut sein und keine ruckartigen oder kraftvollen Repositionsversuche durchführen! - Nachbehandlung
Immobilisierenderimmobilisierender Verband nach Reposition, z. B. Gilchrist
Konservative Therapie
- Indikationen
Hoheshohes Patientenalter und wenig BeeinträchtigungMultidirektionalemultidirektionale Instabilität mit HyperlaxizitätNichtnicht einstellbare Epilepsie
- Bei anteriorer Luxation Ruhigstellung in Innenrotation und Neutralstellung
caveCave: Ruhigstellung in Abduktions- und Außenrotationsposition zeigt aufgrund besserer Approximierung der abgelösten Bandstrukturen bei jungen Patient*innen tendenziell geringere Reluxationsrate, ist aber funktionell sehr unpraktisch.
- Anschließend Anleitung zum selbständigen Üben mit
- Muskelaufbautraining
- Koordinationstraining
- Propriozeptorentraining.
Operative Therapie
- Dient der Stabilisierung des Gelenks und der Behandlung von Begleitverletzungen.
- Indikationen
- Labrumschaden bei jungen, sportlich aktiven Patient*innen
Knknöcherner Bankartschaden bei jungen, sportlich aktiven Patient*innen- Bandverletzung bei jungen, sportlich aktiven Patient*innen
Nichtnicht reponible SchulterluxationFrischefrische Ruptur der RotatorenmanschetteAusgedehnteausgedehnte Kopfimpression (vor allem bei posteriorer Luxation)Nachnach Reposition stark disloziert stehendes oder sekundär
disloziertes Tuberculum majus- Luxationsfraktur
- Art der operativen Versorgung und Nachbehandlung abhängig von den Begleitverletzungen
Inin der Regel arthroskopisches Vorgehen mit anschließender Ruhigstellung für 4–6 Wochen und simultaner aktiv-assistierter Mobilisation
Prävention
- Empfehlungen der Leitlinien
Adadäquate Therapie der ErstluxationFrfrühzeitige operative Stabilisierung bei Reluxationen als Zeichen der chronischen InstabilitätAllgemeineallgemeine UnfallverhütungMedikamentmedikamentöse Einstellung von Krampfleiden- Muskelaufbautraining
- Koordinationstraining
- Maßvolles Ausüben von Sportarten, die das Schultergelenk belasten.
- Aufwärmen der Muskulatur
Optimaleoptimale Schutzausrüstung beim Sport
Verlauf, Komplikationen und Prognose
Verlauf
- Insbesondere junge, sportlich aktive Patient*innen mit hohem Funktionsanspruch neigen zu Reluxationen und profitieren daher von
operativerder operativen Stabilisierung. - Alter über 25 Jahre bei Erstluxation, hochenergetische Traumata und Alkholabusus begünstigen die Entwicklung einer Arthrose nach Schulterluxation.
Komplikationen
Akut 2
- Gefäßverletzung
- Plexusschaden (besonders N. axillaris und N. musculocutaneus)
- Kompartmentsyndrom
- Klassische Begleitverletzungen
- Bankart-Läsion: Abriss des Labrum glenoidale
- Hill-Sachs-Läsion: knöcherne Impression des Humeruskopfs
- Verletzungen der Rotatorenmanschette
Langfristig 1
- Persistente Instabilität trotz adäquater Behandlung
- Reluxationen und dadurch bedingt:
Zunehmendezunehmende intraartikuläre SchädenVorzeitigervorzeitiger Gelenkverschleiß, Omarthrose.
- Posttraumatische Arthrofibrose
- Bewegungseinschränkungen, insbesondere Außenrotation
- Chronische Schulterschmerzen
Postoperativ
- Nahtinsuffizienz
- Nachblutung/Hämatom
- Wundheilungsstörung
- Infekt
Prognose
- Bei jüngeren, bis ca. 25 Jahre alten Patient*innen nach traumatischer Luxation hohes Risiko einer Reluxation und ventralen Instabilität (Reluxationsrate 38 bis > 80 %)
.2Keinkein Unterschied zwischen offener und arthroskopischer Stabilisierung bezüglich Reluxationsrate (8,2 % vs. 6,4 %) und funktionellem
Ergebnis nach anteriorer Luxation.
- Bei älteren Patient*innen ohne Rotatorenmanschettenschaden
günstigere Prognose (ca. 20 % Reluxationsrate).2 - Prognose verletzungsspezifisch gut nach Refixation des Tuberculum
majus oder Bankart-Fragments, weniger günstig nach Rekonstruktion der Rotatorenmanschette.2 - Schulterluxation erhöht Arthroserisiko, auch nach operativer Therapie
.2
Patienteninformationen
Patienteninformationen in Deximed
Illustrationen
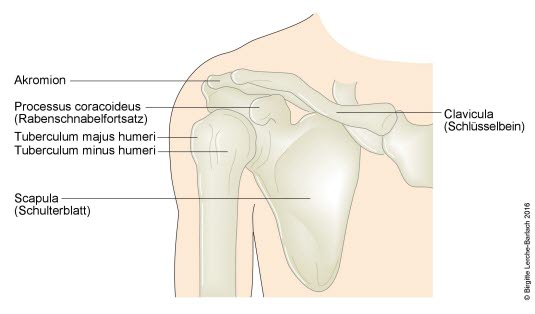
Schultergelenk, Skelett
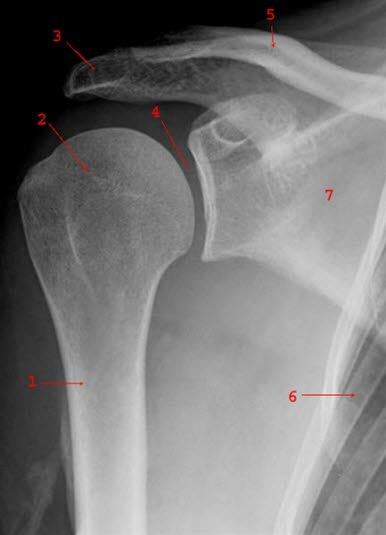
Normales Frontalbild der rechten Schulter: 1 = Humerus 2 = Caput humeri 3 = Acromion 4 = Gelenkspalt 5 = Clavicula 6 = Costa 7 = Scapula.

Quellen
Leitlinien
- Deutsche Gesellschaft für Unfallchirurgie. Posttraumatische Schulterinstabilität. AWMF-Leitlinie Nr. 012-013. S1, Stand
2009 (in Überarbeitung)2019. www.awmf.org - Deutsche Gesellschaft für Unfallchirurgie. Schultergelenk-Erstluxation. AWMF-Leitlinie Nr. 012-012. S1, Stand 2017. www.awmf.org
Literatur
- Deutsche Gesellschaft für Unfallchirurgie. Posttraumatische Schulterinstabilität. AWMF-Leitlinie Nr. 012-013. Stand 2019. www.awmf.org
- Deutsche Gesellschaft für Unfallchirurgie. Schultergelenk-Erstluxation. AWMF-Leitlinie Nr. 012-012. Stand 2017. www.awmf.org
- Deutsche Gesellschaft für Orthopädie und Orthopädische Chirurgie. Schulterluxation, rezidivierend und habituell. AWMF-Leitlinie Nr. 033-027. Stand 2009 (abgelaufen). www.leitliniensekretariat.de
- Mahnke A, Biber R. Schulterluxation. MMW - Fortschritte der Medizin 2019; 161: 50-51. link.springer.com
- Ventzke MM, Segitz O. Einfach und praktisch: Reposition der Schulterluxation. Notfall Rettungsmed 2019; 22: 533-6. link.springer.com
- Pfeiffer M, Eibl P, Schuh A. So untersuchen Sie die Schulter richtig — Teil 2. MMW - Fortschritte der Medizin 2019; 161: 57-61. link.springer.com
Autor*innen
- Lino Witte, Dr. med., Arzt in Weiterbildung
,Allgemeinmedizin, Frankfurt a. M. - Die ursprüngliche Version dieses Artikels basiert auf einem entsprechenden Artikel im norwegischen hausärztlichen Online-Handbuch Norsk Elektronisk Legehåndbok (NEL, https://legehandboka.no/).