Allgemeine Informationen
Definition
- Synonym: osteokartilaginäre Exostose
- Häufigster gutartiger Knochentumor mit solitärem Auftreten, der mit gestielter Knorpelkappe der Oberfläche des Knochens aufsitzt.1-2
- Abzugrenzen von der generalisierten Form, der sog. multiplen Exostosenerkrankung (syn. hereditäre Osteochondromatosis).2
- Meistens asymptomatischer Zufallsbefund, je nach Lokalisierung und Größe sind mechanische Probleme möglich.3-4
- Typischerweise Auftreten metaphysär in Nähe der großen Wachstumsfugen des distalen Femurs, der proximalen Tibia und des proximalen Humerus, aber auch im Beckenskelett und an Scapula möglich2
- begründet in postulierter Herkunft als versprengte Wachstumskeime der Wachstumsfugen
- In Einzelfällen maligne Entartung zu sekundärem Chondrosarkom5
Häufigkeit
- Keine genauen Angaben zur Prävalenz
- Vermutlich bei 1–2 % der Allgemeinbevölkerung bei radiologischer Untersuchung solitäres Osteochondrom nachweisbar6
- Macht etwa 20–50 % aller gutartigen Knochentumoren aus.6
- Am häufigsten bei Patient*innen < 20 Jahre diagnostiziert, bei Jungen 3-mal so häufig wie bei Mädchen1
Ätiologie und Pathogenese
- Genaue Ätiologie unklar
- Populärste Hypothese6
- Teil der Wachstumsfuge durchbricht Periost und wächst ungehemmt weiter, meist im Bereich der Metaphyse.
- Daher Auftreten bei allen Knochen möglich, die enchondrale (knorpelige) Knochenbildung durchlaufen.
- In der Regel stielförmiges Wachstum mit Knorpelkappe, das mit der Skelettreife aufhört.
- Genetische Komponente6
- Nachweis von Mutation im Gen Exostosin 1
Multiple Osteochondrome
- Seltene (Inzidenz 1:50.000–1:100.000) autosomal-dominant vererbte Erkrankung mit Funktionsverlust der Tumorsuppressorgene Exostosin 1 und 2 durch Mutation6
- multiple Osteochondrome mit teilweise schweren Knochendeformitäten
Prädisponierende Faktoren
- Genetische Prädisposition (Mutation im Gen Exostosin 1)6
ICPC-2
- L97 Neubild. muskuloskelet. gutart. n.s.
ICD-10
- D16 Gutartige Neubildung des Knochens und des Gelenkknorpels
- D16.0 Skapula und lange Knochen der oberen Extremität
- D16.1 Kurze Knochen der oberen Extremität
- D16.2 Lange Knochen der unteren Extremität
- D16.3 Kurze Knochen der unteren Extremität
- D16.4 Knochen des Hirn- und Gesichtsschädels
- D16.5 Unterkieferknochen
- D16.6 Wirbelsäule
- D16.7 Rippen, Sternum und Klavikula
- D16.8 Knöchernes Becken
- D16.9 Knochen und Gelenkknorpel, nicht näher bezeichnet
ICD-10 Allgemeinmedizin
- D16- Gutartige Neubildung des Knochens und des Gelenkknorpels
Diagnostik
Diagnostische Kriterien
- Oft radiologischer Zufallsbefund
- Pathognomonischer Befund im Röntgenbild2
- zweigeteilter Aufbau
- knöcherner röntgendichter Anteil entweder breitbasig (sessil) oder gestielt aus regulärem Markraum hervorgehender Knochenanbau
- kontinuierlicher Übergang der Spongiosabälkchenstruktur in knöcherne Tumorbasis unter Unterbrechung der regulären Kortikalis
- zweigeteilter Aufbau
- Beurteilung der Knorpelkappe in der MRT
Differenzialdiagnosen
- Andere gutartige Knochentumoren
- Knochenzysten
- Maligne Knochentumoren
- Maligne Transformation im Chondrosarkom2
- klinisch verdächtig: erneutes Wachstum eines bekannten Osteochondroms nach Abschluss des Längenwachstums
- Anlass für dringliche weitergehende Diagnostik
- Die Beurteilung der Knorpelkappe in der MRT ist ein wesentlicher Parameter der Dignitätsbeurteilung.
- suspekt: Knorpelkappendicke > 3 cm oder inhomogene oder zelldichtere Strukturen abweichend von der regulären homogenen Knorpelmatrix
- bei Verdacht auf sekundäre Malignisierung
- offene Biopsie
- klinisch verdächtig: erneutes Wachstum eines bekannten Osteochondroms nach Abschluss des Längenwachstums
Anamnese
- Auftreten im Wachstumsalter bei Kindern und Jugendlichen, oft asymptomatischer Zufallsbefund in der Bildgebung
- In einigen Fällen durch Haut tastbare Verhärtung
- am häufigsten an Femur, Tibia und Humerus
- Manchmal Schmerzen
- durch mechanischen Druck auf darüber liegendes Weichteilgewebe
- Parästhesien oder periphere Durchblutungsstörungen durch Kompression von Nerven oder Gefäßen
Klinische Untersuchung
- Häufig ohne Befund
- Bei größeren Exostosen sicht- und/oder tastbare Schwellung
Ergänzende Untersuchungen in der Hausarztpraxis
- Es ist keine spezielle Untersuchung angezeigt.
Diagnostik bei Spezialist*innen
Bilddiagnostik
- Röntgen
- Als diagnostisches Verfahren in der Regel ausreichend.
- Aufnahme in zwei Ebenen
- Pathognomonischer zweigeteilter Aufbau
- MRT
- bei Unsicherheit bezüglich der Diagnose und/oder Verdacht einer malignen Transformation
- Dient zur Bestimmung der Knorpelkappendicke (normwertig bis 3 cm).2
Indikationen zur Überweisung
- Bei allen Befunden, die nicht den charakteristischen radiologischen Aufbau aufzeigen, Überweisung zur Zweitmeinung an spezialisiertes Sarkomzentrum.2
Therapie
Therapieziele
- Komplikationen verhindern.
- Maligne Entartung rechtzeitig erkennen.
- Resektion bei relevanter klinischer Symptomatik oder vor allem bei multipler Form auch prophylaktisch, um Fehlwachstum der Extremitäten vorzubeugen.2
Allgemeines zur Therapie
- Primäre Resektion nur bei radiologisch eindeutig pathognomonischen Befunden
- Bei unklaren Befunden zunächst Biopsie
- Indikationen zur Resektion2
- Gefäß-/Nervenkompression
- Schmerzen
- Prophylaktische Resektion bei
- sehr jungen Patient*innen, bei denen mit deutlichem Größenprogress des Osteochondroms im Rahmen der Skelettreife zu rechnen ist.
- Lokalisation in Gelenknähe oder knöchernen Deformierungen, um Bewegungseinschränkungen zu verhindern.
- relative Indikation: kosmetische Beeinträchtigung
Medikamentöse Therapie
- Keine medikamentöse Therapie möglich
Chirurgische Therapie
- Operatives Vorgehen: Exostosenabtragung in toto an der Basis des Tumors mit vollständiger Entfernung aller Knorpelanteile, um ein Rezidiv zu verhindern.2
Verlauf, Komplikationen und Prognose
Verlauf
- Wachstum des Osteochondroms bis zur Skelettreife der Betroffenen
Komplikationen
- Komplikationen häufiger bei multiplen kartilaginären Exostosen
- Deformitäten (kosmetische und ossäre), Frakturen, vaskuläre Störungen, neurologische Symptome und vor allem maligne Transformation
- Die häufigste postoperative Komplikation ist eine Hämatombildung aufgrund der z. T. sehr großen freiliegenden Spongiosafläche, insbesondere bei breitbasigen Ostechondromen.2
Prognose
- Beim solitären Osteochondrom ist die Prognose sehr gut, und häufig sind keine Interventionen notwendig.
- Lokalrezidivrate nach vollständiger Abtragung < 2 %1
- Ausheilung des Knochendefekts in der Regel innerhalb von 4–6 Wochen mit anschließend vollständiger Belastungsmöglichkeit2
Verlaufskontrolle
- Beim solitären Osteochondrom ist eine Verlaufskontrolle nur bei neuen Beschwerden nötig.1
Patienteninformationen
Patienteninformationen in Deximed
Illustrationen
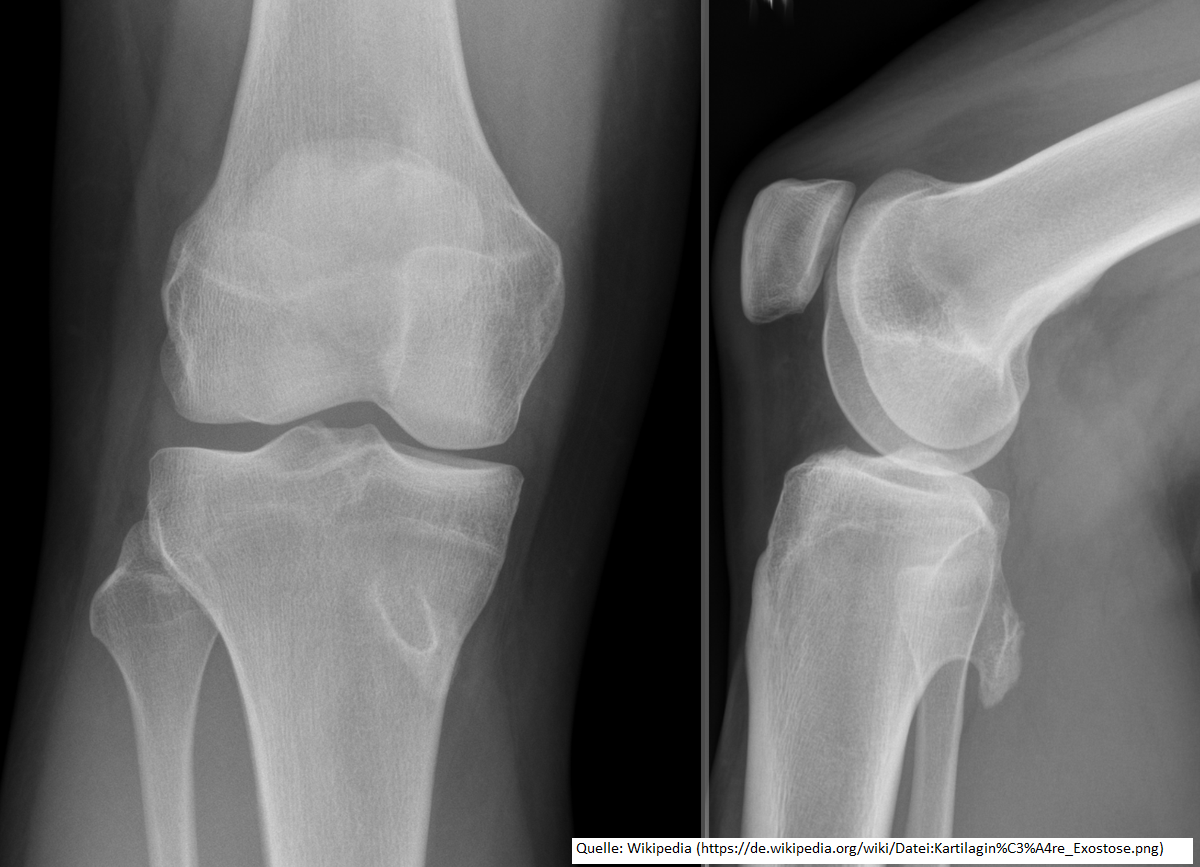
Osteochondrom der proximalen Tibia rechts
Quellen
Literatur
- Dickey ID. Solitary Osteochondroma. Medscape, last updated Aug 12, 2019. emedicine.medscape.com
- Nottrott M, Hardes J, Guder W et al. Therapiekonzepte bei kartilaginären Exostosen. Orthop. Rheuma 2020; 23: 31-15. link.springer.com
- Chin KR, Kharrazi FD, Miller BS, Mankin HJ, Gebhardt MC: Osteochondromas of the distal aspect of the tibia or fibula. Natural history and treatment. J Bone Joint Surg Am 2000; 82: 1269-78. PubMed
- Robbin MR, Murphey MD: Benign chondroid neoplasms of bone. Semin Musculoskelet Radiol 2000; 4: 45-58. PubMed
- Staals EL, Bacchini P, Mercuri M, Bertoni F. Dedifferentiated chondrosarcomas arising in preexisting osteochondromas. J Bone Joint Surg Am. 2007 May. 89(5):987-93. pubmed.ncbi.nlm.nih.gov
- Alabdullrahman LW, Byerly DW. Osteochondroma. StatPearls [Internet] 2021. www.ncbi.nlm.nih.gov
Autor*innen
- Lino Witte, Dr. med., Arzt in Weiterbildung Allgemeinmedizin, Frankfurt a. M.
- Die ursprüngliche Version dieses Artikels basiert auf einem entsprechenden Artikel im norwegischen hausärztlichen Online-Handbuch Norsk Elektronisk Legehåndbok (NEL, https://legehandboka.no/).