Allgemeine Informationen
- Der Artikel basiert, sofern nicht anders gekennzeichnet, auf dieser Referenz.1
Definition
- Porphyrien sind eine heterogene Gruppe metabolischer Erkrankungen, deren gemeinsames Merkmal darin besteht, dass eines der Enzyme der Hämsynthese eine veränderte Aktivität aufweist.
12-4 - Bei einer erythropoetischen Protoporphyrie (EPP) ist die Aktivität des
achten8. und letzten Enzyms der Hämsynthese herabgesetzt.25- Eine X-chromosomale Protoporphyrie wird durch eine erhöhte Aktivität des
ersten1. Enzyms der Hämsynthese verursacht und manifestiert sich klinischgleichwie die EPP.
- Eine X-chromosomale Protoporphyrie wird durch eine erhöhte Aktivität des
- Eine Anhäufung von Metaboliten führt zu phototoxischen Hautmanifestationen.
- Ein Leberversagen ist eine seltene, aber gefürchtete Komplikation.
Häufigkeit
- Prävalenz
ca.weltweit zwischen 1:18075.000 und 1:200.0002-3
Ätiologie und Pathogenese
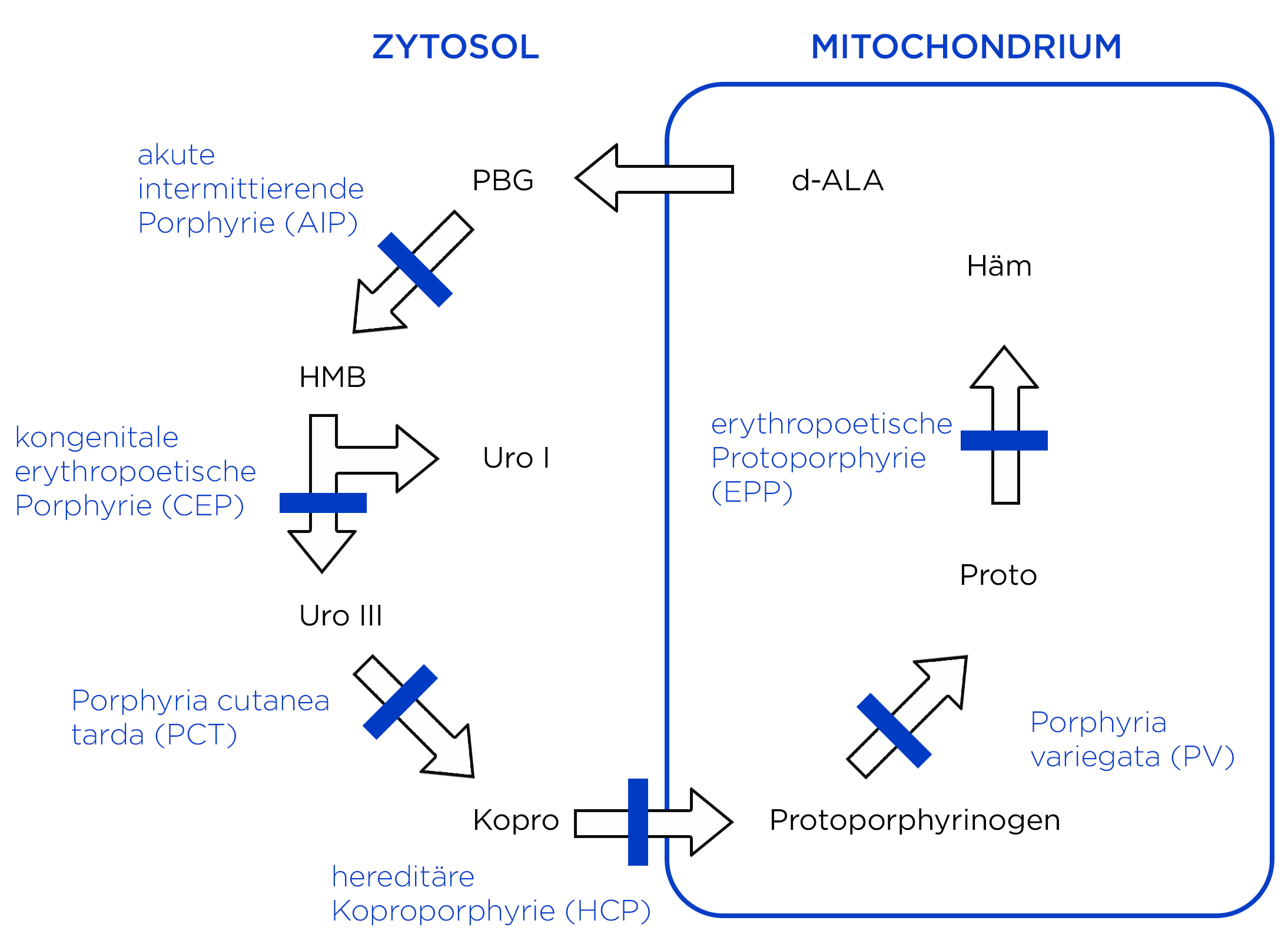
Porphyrien,DieEnzymdefekteDerEPPErbgangwirdist prinzipiell autosomal rezessiv.Beibei den meistenPatientenPatient*innenistautosomalallerdingsdominantdiesevererbteineundMutationresultierteineaushäufigMutationenauftretendeimGenvarianteFerrochelatase (FECH)-Gen auf Chromosom 18q21.3, diebeieineca.katalytische10 % der weißen Bevölkerung vorkommt.
Die Mutationen führen zu einer verringerten AktivitätDefizienz desachtengleichnamigenund letzten8. Enzyms der Hämsynthese,m-Biosynthese zur Folge haben.4- Die klinische Ausprägung wird durch Anwesenheit des hypomorphen FECH-Allels IVS3-48C in trans modifiziert.2
- Es wurden auch rezessive Vererbungen mit zwei mutierten FECH-Allelen berichtet.2
- Bei 2 % der
FerrochelatasePatient*innen mit voll ausgeprägtem Krankheitsbild wurden als Ursache Gain-of-Function-Mutationen im Gen der erythrozytenspezifischen Aminolävulinsäure-Synthetase 2 (ALAS2; Xp11.21) gefunden. Diese Form wird X-chromosomal-dominante Protoporphyrie genannt.2 - Die verringerte Aktivität der FECH
),dasdie Eisen indasProtoporphyrin einbaut,und es kommtführt zu einerAkkumulierungAkkumulation von Protoporphyrin in den Erythrozyten. - Protoporphyrin wird in den Erythrozyten
voninGlobinderbefreit undFolge an Plasmaproteine gebunden,möglicherweise durch geringe Mengen von Licht. Wirdund in andere Organe im Körper,u. a.wie Haut und Leber, transportiert.- Es kommt zu einer Anlagerung an
lipidhaltigenlipidhaltige Strukturen, die geschädigt werden, wenn Licht mit einer Wellenlänge von rund 400 nmnmoder mehr auf das Protoporphyrin trifft.
Prädisponierende Faktoren
- Vererbung
ICPC-2
- T99 Endo./metab./ernäh. Erkrank., andere
ICD-10
- E80 Störungen des Porphyrin- und Bilirubinstoffwechsels
- E80.2 Sonstige Porphyrie
Differenzialdiagnosen
- Phototoxische Arzneimittelreaktionen
- Hydroa vacciniforme
- Sonnenurtikaria
- Kontaktdermatitis
- Angioödem
- Andere Porphyrie-Typen
Diagnostik
Diagnostische Kriterien
NachweislichDieerhöhtesDiagnostikNiveaustütztansichfreiemaufProtoporphyrinvier Säulen:4- Inspektion (Hautveränderungen, neuroviszerale Symptome) sowie Eigen- und Familienanamnese
- biochemische Untersuchungen in
denUrin, Stuhl, Erythrozyten und Plasmain Kombination mit einer typischen Krankengeschichte DieenzymatischeDiagnoseUntersuchungen- molekulargenetische
wird üblicherweise mittelsDNA-AnalyseUntersuchungenbestätigt.
Anamnese
- Akute Photosensitivität,
tritthäufig von Frühlingsbeginn bis Spätsommerauf.Manche Patienten sind das ganze Jahr hindurch lichtempfindlich.
- Brennendes oder stechendes Gefühl auf der Haut, das sich kurz nach
einerSonnenexposition einstellt und viele Stunden anhalten kann. - Es gibt häufig bei der ärztlichen Vorstellung keinen auffälligen klinischen Befund
.Vorübergehende, da Ödeme und Erytheme im Intervall auftreten könnenvorkommen.
- Eine starke
SonnenbestrahlungSonnenexposition kann zu Wunden und Verkrustungen führen.- Am stärksten betroffen sind meist Nase, Handrücken und Finger.
- Auch Sonneneinstrahlung durch Fenster oder Windschutzscheiben kann Symptome auslösen.
- Die Symptome manifestieren sich
normalerweisetypischerweise in der frühen Kindheit, können aber auch erst später auftreten.Bei sehr kleinen Kindern, für die es keinen klinischen Befund gibt, kann die Ursache für Schmerzen und Weinen schwierig nachzuweisen sein.Die mediane diagnostische Verzögerung in einer schwedischen populationsbasierten Studie betrug 18 Jahre.3
- Die Überempfindlichkeit gegenüber Licht kann
vonunterschiedlichPatientstarkzu Patient sehr verschiedenausgeprägt sein.Manche können sich während des Sommerhalbjahres tagsüber nicht im Freien aufhalten, andere wiederum verspüren Symptome nur an sehr sonnigen Tagen.
Klinische Untersuchung
- Erytheme, Ödeme oder Urtikaria können auftreten.
- Nach starker Sonnenexposition kann es zu Wunden und Verkrustungen kommen.
- Bei Erwachsenen
treten häufig leichte,sind chronische Veränderungen in Form von Hautverdickungen und furchenartigen Narben speziell auf der Nase, um den Mund und auf den Fingerknöchelnaufmöglich.
Ergänzende Untersuchungen in der Hausarztpraxis
- Bei Verdacht auf eine Porphyrie-Erkrankung
istsollte Kontakt zu einem Speziallabor für Porphyrie-Erkrankungen aufgenommen werden oder eine Überweisung zur Hämatolog*in erfolgen. - Typischerweise wird häufig folgendes Probenmaterial lichtgeschützt (in Alufolie verpackt)
an ein Speziallabor für Porphyrie-Erkrankungen einzusendeneingesandt:- 20 ml Morgenurin
- 10
- 10
- 5
.
- Das Labor führt anhand der angegebenen Daten die relevanten Analysen durch und legt eine zusammenfassende Auswertung
/Schlussfolgerungvor.
Indikationen zur Überweisung
- Die meisten
PatientenPatient*innen werdenvom Hautarzthausärztlich betreut. - Niedrige Schwelle für Überweisung an
InternistenHepatolog*in bei Anzeichen einer Progression einereventuellenevtl. Leberschädigung, da sich rasch ein fulminantes, lebensbedrohliches Leberversagen entwickeln kann.
Therapie
TherapiezielTherapieziele
DieBeschwerdendes Patientenlindern.DieLichtexpositionLichttoleranzvermeidenerhöhensowie vor sichtbarem Licht mit hohem UVA-Index und kritischer Wellenlänge (> 400 nm) schützen.- Schweren Komplikationen
wie(Leberversagen) vorbeugen.
Empfehlungen für PatientenPatient*innen
- Sonnenlicht meiden.
- Geeignete Schutzkleidung (Kopfbedeckung, Kleidung mit langen Ärmeln etc.) tragen.
- Akute Schmerzen nach Sonnenexposition können oft durch kalte Umschläge oder kalte Bäder gelindert werden.
Selbstbräunungscremes zeigen Wirkung, wenn sie DHA (Dihydroxyaceton) enthalten.- Sonnencremes, die entweder Titanoxid, Zinkoxid oder Eisenoxid enthalten, können
helfenlindern. - Vorsicht bei der Einnahme von Alkohol und anderen potenziell leberschädigenden Substanzen
!oder Medikamenten.
Medikamentöse TherapieTherapieoptionen
- Afamelanotid zur Stimulation von Eumelanin (Orphan Drug = Arzneimittel zur Prävention, Diagnose und Behandlung von seltenen Erkrankungen)
46- Fördert die Bildung von Melanin und verstärkt so die Hautpigmentierung ohne UV-Exposition.
- Wird in Form eines subkutanen Implantats verabreicht und wirkt etwa 2 Monate lang.
- Die früher empfohlene Therapie mit Beta-
CarotenCarotin hat sich als nicht wirksam erwiesen.57-8 - Möglicherweise könnte eine Reduktion der Erythropoese mittels Transfusion oder durch gallebindende Agentien wie Cholestyramin einen positiven Effekt haben.8
Sonstige Behandlung
- Nur ein Teil des Lichtspektrums (violette/blauviolette Farbe und Wellenlänge von rund 400
- Diese können durch eine Spezialfolie, die an Fenstern, Windschutzscheiben, Gesichtsvisieren etc. angebracht werden, herausgefiltert werden.
- Eine Schmalspektrum-UVB-Behandlung kann bei manchen
PatientenPatient*innen wirkungsvoll sein. - Als Ultima Ratio kann die Knochenmarktransplantation erwogen werden.
62 - Einen evtl. Vitamin-D-Mangel durch Vermeidung der UV-Licht-Exposition erkennen und behandeln.
Prävention
- Impfung gegen Hepatitis A und B
- Alle Betroffenen sollten unmittelbar nach der Diagnose geimpft werden, um einer zusätzlichen Belastung der Leber vorzubeugen und dadurch das Gesamtrisiko eines schweren Leberversagens zu reduzieren.
- Kinder sollten geimpft werden, bevor sie in den Kindergarten oder in die Schule kommen.
Verlauf, Komplikationen und Prognose
Verlauf
- Die individuelle Sonnenlichttoleranz der Patient*innen kann
von Patient zu Patient sehr unterschiedlich seinvariieren.
Komplikationen
- Leichte mikrozytäre Anämie
- Anzeichen einer
im Steady Stateverminderten Erythropoese - Manche
PatientenPatient*innen werden bei Eisengabe noch lichtempfindlicher, sodass dies generell nicht empfohlen wird.
- Anzeichen einer
Da der Patient das Sonnenlicht meidet, liegt häufig einVitamin-D-Mangelvor, sodass eine Substitution empfohlen wird.- Bei rund einem Viertel der
PatientenPatient*innen ist die Leber zu einem gewissen Grad betroffen. EinerEinigevonPatient*innenfünfleidenhatunterGallensteinbeschwerdenGallensteinen.
Dies muss mit einer Lebertransplantation behandelt werden.
Prognose
- Lebenslange Erkrankung.
- Gut, wenn kein Leberversagen eintritt.
- Photosensitivität kann signifikante Auswirkungen auf die Lebensqualität der Patient*innen haben.
Verlaufskontrolle
- Jährliche Kontrollen (GOT, GPT, GGT, INR, Blutbild, Transferrin-Rezeptor und Ferritin bei Verdacht auf Eisenmangel, Vitamin D [25-OH-Vit D]).
- Bei steigenden Mengen an Protoporphyrin in den Erythrozyten oder bei biochemischen Anzeichen einer Leberschädigung werden häufigere Kontrollen empfohlen (alle 4 bis 8 Monate).
Bei der Kontrolle einer bekannten EPP ist folgendes Probenmaterial lichtgeschützt (in Alufolie verpackt) an ein Speziallabor für Porphyrie-Erkrankungen einzusenden:20 ml Morgenurin3 ml EDTA-Blut5 ml Heparin-Blut5 g Stuhl.
LeberfunktionALATGGTINR
HämatologieHbTransferrin-Rezeptor und Ferritin bei Verdacht auf Eisenmangel
Vitamin D (25-OH-Vit D)
Patienteninformationen
Worüber sollten Sie die PatientenPatient*innen informieren?
- Maßnahmen zum Schutz vor Sonnenlicht
- Vorsicht bei Alkohol und anderen leberbelastenden Faktoren
DerÄrztlichePatient sollte sich rasch an den Arzt wendenVorstellung bei deutlich erhöhter Lichtempfindlichkeit im Vergleich zu sonst, bei unerklärlichen Magenschmerzen, Ikterus oder ungewöhnlicher Müdigkeit.
Verfügbare schriftliche Patienteninformationen
European Porphyria Network.Informationen für Patienten und Familien
Patientenorganisationen
- Selbsthilfe EPP
Selbsthilfee. V. - Selbsthilfegruppe akute Porphyrie e. V.
- RareConnect: Porphyrie Gemeinschaft
- Porphyria Network
Kompetenzzentren
- Homepage der europäischen Porphyrie Initiative EPI mit Adressen der nationalen Porphyrie-Zentren
.
Illustrationen

Porphyrien, Enzymdefekte
Quellen
Literatur
- Mittal S, Anderson KE. Erythropoietic protoporphyria and X-linked protoporphyria. Uptodate. Nov 2022. uptodate.com. www.uptodate.com
- Orphanet. Erythropoietic protoporphyria. Paris, Orphanet 2013 www.orpha.net
- Wahlin S, Floderus Y, Stal P, Harper P. Erythropoietic protoporphyria in Sweden: demographic, clinical, biochemical and genetic characteristics. J Intern Med 2011; 269: 278-88. PubMed
- Gutiérrez PP, Wiederholt T, Bolsen K, Gardlo K, Schnabel C, Steinau G, Lammert F, Bartz C, Kunitz O, Frank J. Diagnostik und Therapie der Porphyrien: Eine interdisziplinäre Herausforderung. Dtsch Arztebl ; 101: A1250-1255. www.aerzteblatt.de
- Puy H, Gouya L, Deybach JC. Porphyrias. Lancet 2010; 375: 924-37. PubMed
Wahlin S, Floderus Y, Stal P, Harper P. Erythropoietic protoporphyria in Sweden: demographic, clinical, biochemical and genetic characteristics. J Intern Med 2011; 269: 278-88.PubMed- European Medicines Agency. Zusammenfassung des Europäischen Öffentlichen Beurteilungsberichts (EPAR) für Scenesse (Afamelanotid). London, EMA 2014 www.ema.europa.eu
- EPP-Deutschland. Therapie bei EPP. Metastudie zur Nicht-Wirksamkeit von Beta-Caroten. 2009 www.epp-deutschland.de
OrphanetHeerfordt IM, Lerche CM, Philipsen PA, Wulf HC.ErythropoieticExperimental and approved treatments for skin photosensitivity in individuals with erythropoietic protoporphyria or X-linked protoporphyria: A systematic review.Paris,BiomedOrphanetPharmacother.20132023 Feb;158:114132. doi: 10.1016/j.biopha.2022.114132. Epub 2022 Dec 14. PMID: 36525819. sciencedirect.com. www.orphasciencedirect.netcom
AutorenAutor*innen
GünterMoritzOllenschlägerPaar,Prof. Dr.Dr. med.,ProfessorFacharzt fürInnere MedizinAllgemeinmedizin,Uniklinikum Köln (Deximed)MünsterMetteDieCursprünglicheTollVersion dieses Artikels basiert auf einem entsprechenden Artikel im norwegischen hausärztlichen Online-Handbuch Norsk Elektronisk Legehånesndbok (NEL,PhD, lege, Laboratorium for klinisk biokjemi, Haukeland universitetssykehus, BergenAasne K Aarsand, overlege, Laboratorium for klinisk biokjemi, Haukeland universitetssykehus, BergenIrene L Duinker, Kunnskapskoordinator, Nasjonalt kompetansesenter for porfyrisykdommer, Haukeland universitetssykehus, BergenSverre Sandberg, overlege ved Nasjonalt kompetansesenter for porfyrisykdommer, Laboratorium for klinisk biokjemi, Haukeland Universitetssykehus og professor i allmennmedisin, Seksjon for allmennmedisin, Universitetet i Bergenhttps://legehandboka.no/).