Allgemeine Informationen
Definition
- Drakunkulose (Synonyme: Guineawurminfektion, Medinawurminfektion, Dracunculiasis, Dracontiasis) ist eine durch Wasser übertragene Infektionskrankheit, die durch den Parasiten Dracunculus medinensis verursacht wird.1-4
- Die mit dem Trinkwasser aufgenommenen Larven entwickeln sich im Darmsystem und dringen dann durch die Darmwand in die Haut ein als lange, fadenförmige Würmer.1,3-4
- Die Erkrankung kann durch Maßnahmen zur Verbesserung der Wasserhygiene verhindert werden.2,4
Häufigkeit
- Sofern nicht anders gekennzeichnet, beruht der Abschnitt auf diesen Referenzen.1,4
- Weltweit sind heute nur noch einige hundert Patient*innen befallen.
- Inzidenz ist aufgrund eines Eradikationsprogrammes der WHO weiterhin sinkend.
- Endemisch in Afrika, Arabien, Iran, Irak, Türkei, Afghanistan, Indien, Myanmar, Russland, Karibische Inseln, Südamerika
- heute noch am ehesten im Südsudan
- 1986 waren weltweit schätzungsweise 3,5 Mio. Menschen an Drakunkulose erkrankt, 2018 wurden lediglich 28 Fälle berichtet (1 in Angola, 17 im Tschad und 10 im Südsudan).3
Ätiologie und Pathogenese
- Das Trinkwasser wird von Salzfliegen kontaminiert, die die unreife Form des Parasiten in sich tragen.
- Dracunculus medinensis ist ein Fadenwurm (Parasit/Nematode), der große Mengen an Larven freisetzt, die im Süßwasser lebende, mikroskopische Krebstiere infizieren.
- Bei Verschlucken dieser Krebstiere lösen sie sich auf, und die Larven werden im menschlichen Darmsystem freigesetzt.
- Die Larven können die Darmwand durchdringen und sich im Körper ausbreiten; sie reifen und entwickeln sich zu Würmern.
- Die befruchteten, weiblichen Würmer wandern in die Unterhaut und erreichen schließlich die Hautoberfläche.
- Der 70–130 cm lange Wurm durchbricht die Haut schließlich nach der Dauer von ca. 1 Jahr nach lokaler Ulkusbildung.
- Ulzera bilden sich zumeist an den Füßen.
- Kommt der weibliche Wurm mit Wasser in Berührung, stößt dieser eine große Menge Larven ab; dieser Vorgang kann sich wiederholen.
Prädisponierende Faktoren
- Trinken von kontaminiertem Wasser in Gebieten, in denen der Guineawurm endemisch ist.
ICPC-2
- A78 Infektiöse Erkrankung NNB, andere
- D70 Gastrointest. Infekt.
ICD-10
- B65-B83 Helminthosen
- B72 Drakunkulose
- Inkl.: Infektion durch Dracunculus medinensis
Medinawurm-Infektion
- Inkl.: Infektion durch Dracunculus medinensis
Diagnostik
Diagnostische Kriterien
- Langer, weißer Wurm („Spaghetti-artig“), der aus einer sich im Ulkus bildenden Blase aus der Haut austritt.
- Das Aussehen des Ulkus und des Wurmes sind typisch.
- In endemischen Gebieten ist das Aussehen der Erkrankung sowohl unter Laien als auch unter Ärzt*innen bekannt.
Anamnese
- Von der Infektion bis zur Wanderung des Wurmes direkt unter die Hautoberfläche (Dauer ca. 1 Jahr) sind in der Regel keine Symptome vorhanden.
- Zunächst Blasenbildung lokal, meist am Fuß
- In dieser Phase können Patient*innen auch Allgemeinsymptome und Fieber aufweisen.
- Blasenbildung führt zu brennendem Schmerz.
- Nach 1–3 Tagen platzt die Blase auf, es bildet sich ein häufig entzündetes und schmerzhaftes Ulkus.
- Der Zeitraum des kompletten Durchbruches durch die Haut kann mehrere Tage bis Wochen dauern und ist mit großen Schmerzen verbunden.
Klinische Untersuchung
- Zunächst Blasenbildung auf der Haut, in über 90 % der Fälle an Beinen oder Füßen.
- Schließlich Ulkusbildung und ein weißer, fadenähnlicher Wurm wird in der Wunde sichtbar.
- Patient*innen können grundsätzlich folgende Symptome präsentieren: Frösteln, Fieber, Übelkeit, generalisierte allergische Reaktionen (periorbitale Ödeme, Asthmaanfälle, Juckreiz) und gastrointestinale Symptome.
- Durch bakterielle Sekundärinfektionen kann es zu Phlegmonen kommen.
Weiterführende Diagnostik
- Es gibt keine serologischen Tests.
- Der Guineawurm sondert eine Flüssigkeit ab, in der sich große Mengen Larven mikroskopisch nachweisen lassen.
Therapie
Therapieziele
- Prävention einer Infektion
- Linderung der Beschwerden
Allgemeines zur Therapie
- Sofern nicht anders gekennzeichnet, beruht der Abschnitt auf diesen Referenzen.2,4
- Es existieren weder Medikamente zur kausalen Behandlung der Krankheit noch Impfstoffe zur Vorbeugung einer Infektion.
Externe Therapie
- Kontrastmitteldarstellung zur Lokalisation des Wurms, anschließend chirurgische Entfernung des Wurmes mittels mehrerer Inzisionen
- Lokale Applikation von 5–10 % Tiabendazol-Salbe (z. B. Tiabendazol-10%-Betamethason-0,1%-Creme) kann die Entfernung des Wurmes erleichtern.
- In manchen tropischen Gebieten wird der teilweise > 1 m lange Wurm mit einem Streichholz von der Hautoberfläche her über mehrere Tage bis zu 2 Wochen langsam aufgespult.
- Bei zu schnellem Vorgehen besteht Gefahr der Ruptur, der Restwurm ist dann von außen nicht mehr greifbar. Verbleibt ein Rest, muss dieser chirurgisch entfernt werden. Bei diesem Vorgehen kommt es häufig zu Sekundärinfektionen, die eine systemische antibiotische Therapie nach Antibiogramm notwendig machen können.
Interne Therapie
- Erleichternd für die Entfernung des Wurmes ist die orale Gabe von Metronidazol 2 x tgl. in der Dosierung von 5 mg/kg KG über 10–20 Tage oder Tiabendazol (Mintezol) 2 x tgl. in der Dosierung von 25 mg/kg KG über 3 Tage.1
Symptomatische Schmerztherapie
- Beispielsweise oral mit den Wirkstoffen Ibuprofen 600 mg 2–3 x tgl. oder Novaminsulfon 500 mg 4–6 x tgl. (Anwendung gemäß der jeweiligen Fachinformation und nur bei fehlenden Gegenanzeigen)
Prävention
- Die Krankheit kann effektiv und vollständig durch Verbesserung der Trinkwasser-Hygiene verhindert werden.
- Trinkwasser sollte aus Grundwasserquellen, Bohrlöchern oder Brunnen, die nicht verunreinigt sind, stammen.
- Infizierte Menschen mit offenen Wunden sollten sich Trinkwasserquellen nicht nähern.
- Trinkwasser durch Gewebefilter laufen lassen, um mögliche Krebstiere zu entfernen.
- Potenziell verunreinigte Trinkwasserquellen werden mit Desinfektionsmitteln behandelt, die sowohl die kleinen Krebstiere als auch die Larven abtöten.
- z. B. mit dem Larven-abtötenden Mittel Temephos
- Weiterhin sind zur Verhinderung der Ausbreitung saubere Wundversorgung und die Verwendung von engen Bandagen sinnvoll.
- Auf einen aktuellen Tetanus-Schutz sollte geachtet werden.1
Verlauf, Komplikationen und Prognose
Verlauf
- Der Krankheitsverlauf ist gutartig, in der Regel jedoch sehr schmerzhaft.
- Während der Phase mit offenen Ulzera sind die Patient*innen häufig stark belastet und arbeitsunfähig.
- Die Infektion führt nicht zur Immunisierung.
- In endemischen Gebieten sind mehrfache Infektionen häufig.
Komplikationen
- Sekundäre Wundinfektionen können zu allgemeinen Infektionskrankheiten bis hin zu Sepsis, Arthritis und anhaltenden Behinderungen führen.
Prognose
- In den meisten Fällen ist die Prognose gut.
Patienteninformationen
Patienteninformationen in Deximed
Illustrationen
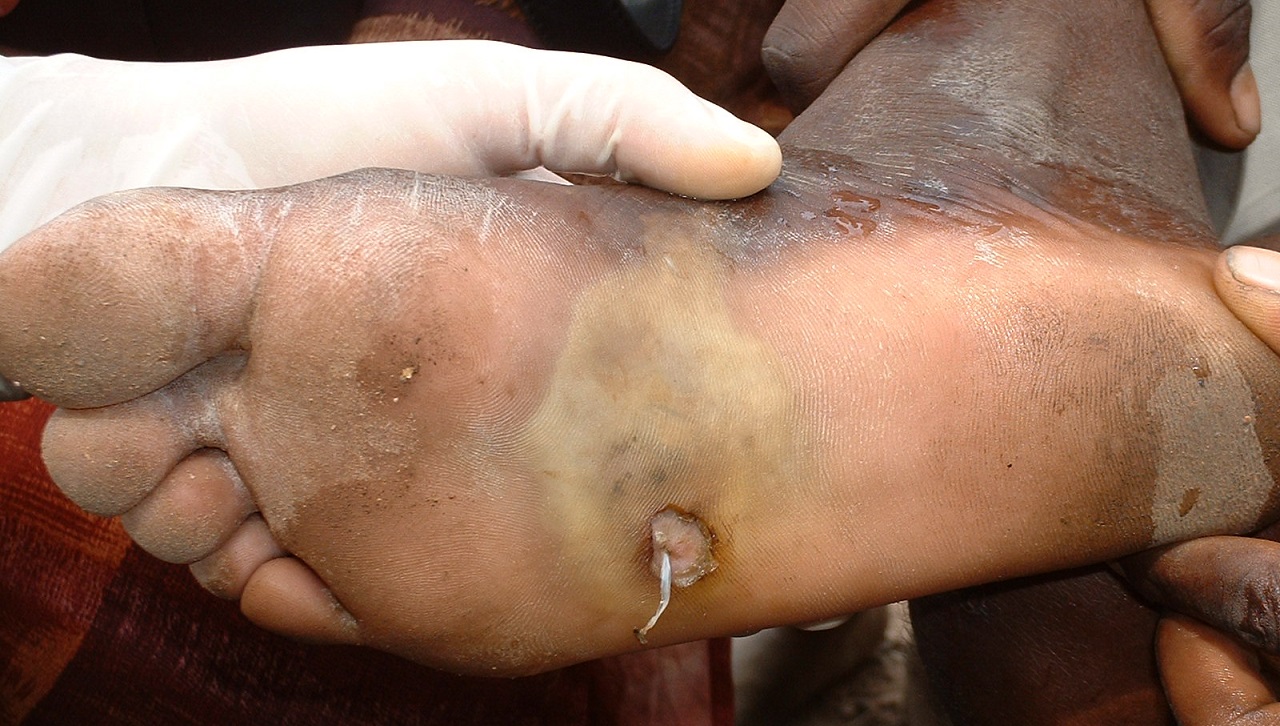
Typischer Durchbruch des Wurmes am Fuß bei Drakunkulose (mit freundlicher Genehmigung CDC, PHIL)
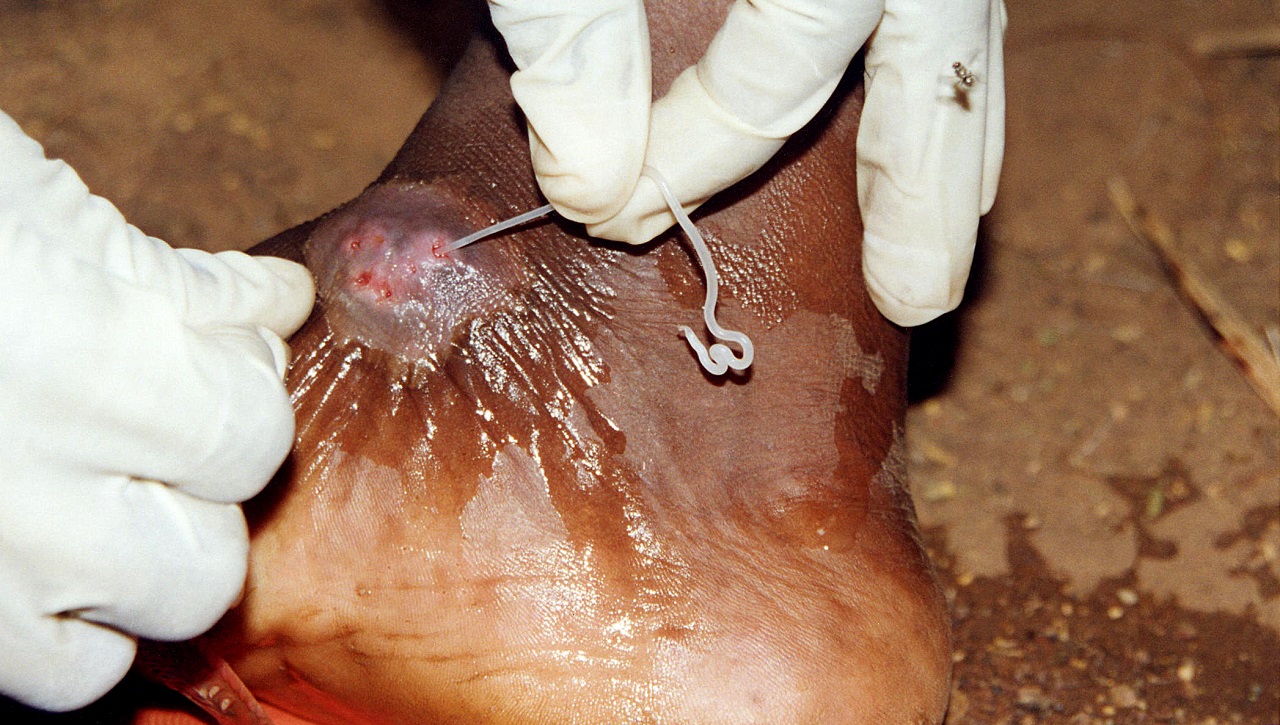
Extraktion des Guineawurmes (mit freundlicher Genehmigung CDC, PHIL)
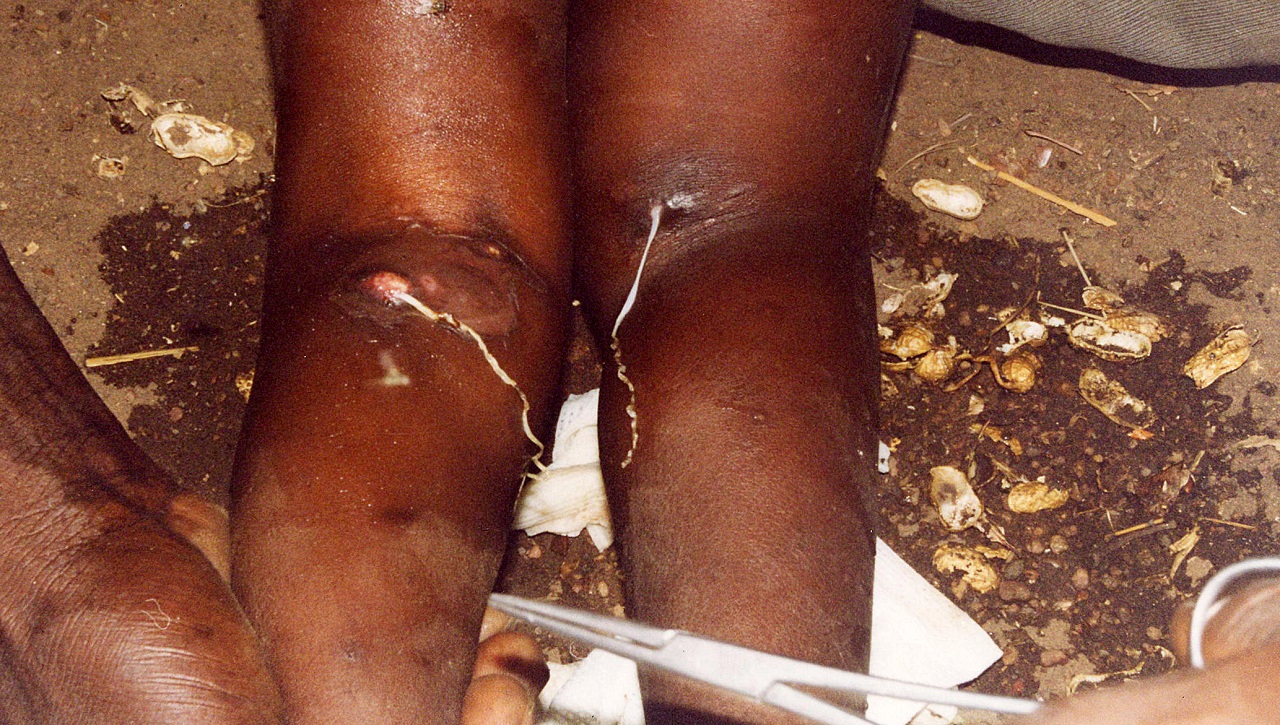
Drakunkulose an beiden Kniekehlen (mit freundlicher Genehmigung CDC, PHIL)
Quellen
Literatur
- Altmeyer P, Bacharach-Buhles M. Drakunkulose. Apr 2021. Altmeyers Enzyklopädie. www.altmeyers.org. www.altmeyers.org
- Zylka-Menhorn V. Vernachlässigte Tropenkrankheiten: Bemerkenswerte Fortschritte Dtsch Arztebl 2017.
www.aerzteblatt.de.www.aerzteblatt.de - WHO. Dracunculiasis (guinea-worm-disease), Key facts. (Last updated 20 March 2019. www.who.int
- Böhles H, Qirshi M. Infestationen und Infektionen bei Migranten – Die wichtigsten Erkrankungen. Transkulturelle Medizin. 2018;129-168. Published 2018 Feb 9. doi:10.1007/978-3-662-56035-8_10. www.ncbi.nlm.nih.gov
Autor*innen
- Moritz Paar, Dr. med., Facharzt für Allgemeinmedizin, Münster
- Die ursprüngliche Version dieses Artikels basiert auf einem entsprechenden Artikel im norwegischen hausärztlichen Online-Handbuch Norsk Elektronisk Legehåndbok (NEL, https://legehandboka.no/).