Allgemeine Informationen
Definition
ChronischePapulopustulöses,mitnichtflächigenansteckendesErythemenGesichtsexanthem durch Intoleranzreaktion der Haut gegenüber bestimmten Substanzen,rotendiedisseminierten,vorfollikulärenallemPapelninundKosmetikaPusteln,zustellenweisefindenauch mit roten Plaques einhergehende, juckende/brennende oder schmerzende Dermatitis der perioralen Gesichtshautsind.1Seltener auch im Bereich der Augen2DerAuftretenAusschlagmeistähnelt einer Rosazeaperioral,jedochaberohneauchTeleangiektasien.perinasal oder periokulär möglich
- Synonyme:
Rosazeaartige Dermatitis, Dermatitis periorale, Stewardessen-Krankheit,Mundrose,Light Sensitive Seborrhoide, periorale Rosazea, Steroidrosazea, Dermatitis perioralis, Periorificialrosazeaartige Dermatitis1
Häufigkeit
- Inzidenz in westlichen Industrieländern 0,5–1 %2
- 90
Es scheint jedoch so, als würde die Inzidenz bei Männern ansteigen – möglicherweise besteht hier ein Zusammenhang mit den geänderten Gewohnheiten bei Männern im Gebrauch von Kosmetikartikeln.3 PerioraleSeltenDermatitis kommtsind auchbeiKinderKindernbetroffen,vordann Jungen häufiger als Mädchen.41Die Inzidenz liegt bei 0,5–1 %.Die Erkrankung kommt weltweit bei allen ethnischen Gruppen vor.
Ätiologie und Pathogenese
- Die
ÄtiopathogeneseAngabenistbasierennochaufweitgehendnachfolgenderunbekannt, aber sowohl interne als auch externe Faktoren scheinen als Auslöser bei der Erkrankung eine Rolle zu spielen:Referenz.54
Ätiologie
seborrhoischeIntoleranzreaktionKonstitutionder Gesichtshaut, der eine repetitive Irritation zugrunde liegt.gastrointestinaleMöglicheStörungenIrritanzien vor allem im Bereich kosmetischer Artikel wie Reinigungsartikel oder Gesichtspflegecremes
SonnenlichtOvulationshemmerKandidabakterielleBesondersBesiedlungÜbergebrauchder Langzeitgebrauch vonPflegekosmetika.Werdentopischentopische Steroide im Gesichtsbereich länger angewendet,Steroiden kannsicheineperioraleManifestation der perioralen Dermatitisbilden.6Die Erkrankung ist auf die Haut begrenztverursachen.2
Pathogenese
- Bei der perioralen Dermatitis ist
nichtdieansteckendepidermale Barrierefunktion eingeschränkt. - Durch den Dauergebrauch topischer Präparate im Gesichtsbereich wird eine Störung der epithelialen Barriere induziert.
- Dies führt zur Quellung der Hornschicht, die mit einer messbaren Barrierefunktionsstörung und erhöhtem transepidermalen Wasserverlust einher geht.
- Hierdurch entsteht ein Spannungs- und Trockenheitsgefühl, das die Betroffenen häufig veranlasst, die Anwendung topischer Präparate kompensatorisch zu verstärken.
- Dies führt in einen Teufelskreis von Irritation, Trockenheitsgefühl und weiterer Anwendung topischer Präparate.
- Die im weiteren Verlauf angestoßene Entzündungsreaktion mündet schließlich in die klinische Phase der perioralen Dermatitis ein.
Prädisponierende Faktoren
- Verwendung lokaler Steroide
75 - Atopisches Ekzem
86 - Kosmetikprodukte, insbesondere Foundation-Creme (hoher Ölgehalt)2
- Orale Kontrazeptiva und Hormonschwankungen
97 - Physikalische Faktoren wie UV-Licht, Hitze und Wind2
- Psychische Auslösefaktoren wie Selbstwertproblematik oder Schwierigkeiten im Umsetzen eigener Autonomieansprüche können eine periorale Dermatitis begünstigen.
108
ICPC-2
- S99 Hautkrankheit, andere
ICD-10
- L71.0 Periorale Dermatitis
DiagnoseDiagnostik
Diagnostische Kriterien
DieKlinische Diagnoseerfolgtdurchklinisch.Erythematcharakteristisches Bild mit papulopustolösesemPapelnExanthem um den Mundbereich unter Aussparung eines perilabialen Randsaums, das mit Brennen undPustelnNormalerweiseSpannungsgefühlkeine Narben oder Komedoneneinhergeht.1,4
Differenzialdiagnosen
- Akne
- bei perioraler Dermatitis (POD) keine Komedonen1
AllergischeLippenleckekzem- Vor
Kontaktdermatitisallem bei Kindern; die Hautveränderungen reichen bis an Lippenrot.4
- Vor
NichtallergischeKontaktdermatitis- Ggf.
KontaktdermatitisEpikutantestung, um eine Kontaktallergie auszuschließen.4
- Ggf.
- Rosazea
- bei POD keine Teleangiektasien2
- keine rosazeaassoziierte Komplikationen wie Keratokonjunktivitis, Rhino- oder andere Phyme
- Patient*innen sind bei Rosazea meist älter.
- Seborrhoisches Ekzem
- vor allem Männer betroffen mit weiteren Lokalisationen an der Stirn-Haar-Grenze, am Capillitium und prästernal4
- Impetigo contagiosa
- charakteristische honiggelbe Krusten bei Kleinkindern
Anamnese
SeitTypischeLSymptomatik4- mä
ngeremßigesperioraleBrennenRötungoder Schmerzen, gelegentlich auch Juckreiz Juckreizsubjektivunderhöhtes Spannungsgefühl der HautLangjähriger Gebrauch von Pflegekosmetika
- mä
- Anwendung von
KortisonsalbePflegeprodukten oder topischen Steroiden imGesicht. Anwendung steroidhaltiger Nasen- oder Inhalationsprays2Gesichtsbereich
Klinische Untersuchung
-
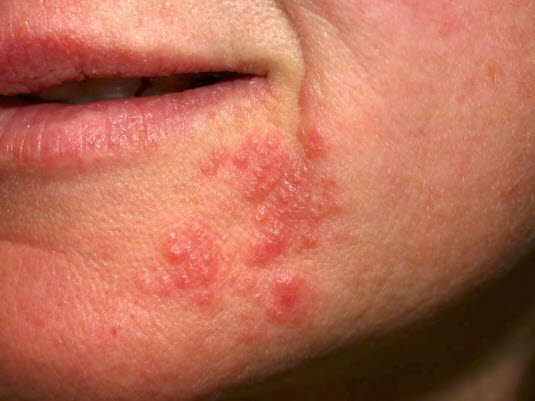 Periorale Dermatitis
Periorale DermatitisPerioraleLokalisation des Exanthems1- 39 % rein perioral
- 13 % rein perinasal
- 1 % rein periokulär
- Der Rest sind mehrere Lokalisationen mit in der Regel perioraler Beteiligung.
- Charakteristisch ist die Aussparung eines perilabialen Randsaums, in dem keine Papeln auftreten.1,4
- Umschriebene Rötung mit
erythematösenkleinenPapelnPapulovesikeln,VesikelndieundzuPusteln1–2größerenmmArealengroßekonfluierenHäufungen mit oder ohne leichte SchuppenbildungIn einigen Fällen stehen ekzematköse Veränderungen im Vordergrund.Fehlen von Komedonen (treten beiAkneauf)
Meistens bleibt eine unmittelbar an das Lippenrot grenzende Hautzone frei von Symptomennnen.14InDiffusseltenen Fällen kann diegerötete Hautum die Nase oder im Bereich der Augen betroffen sein.In einer Studie wurden bei 70 % der Patienten periorale,beiteilweise43mit% perinasale und bei 25 % periorbitale Veränderungen festgestellt.Schuppung4
Sonderform lupoide periorale Dermatitis
- Dichtere Anhäufungen größerer und flüssigkeitsreicher rötlich-brauner Papeln sowie papulosquamöse Hautveränderungen1
Ergänzende Untersuchungen
EsGgf.sindEpikutantestungkeinezumZusatzuntersuchungenAusschlussnötig,einerdieKontaktallergie4
Indikationen zur
DiagnoseÜberweisung- In
beitragenderkRegel ist eine Behandlung in der Hausarztpraxis mönntenglich. - Bei schweren, granulomatösen Formen Überweisung an Dermatologie, um Indikation für Isotretinoin zu evaluieren.
Therapie
TherapiezielTherapiezieleDieAbheilenDermatitisdesbeseitigenExanthems- Rezidive verhindern.
Allgemeines zur Therapie
Auch wenn die Erkrankung in den meisten Fällen selbstheilend ist, kann die Dauer des Exanthems durch die richtige Behandlung verkürzt werden.Die Therapie kann topisch, systemisch oder durch sog. Nulltherapie (keine Cremes, Makeup etc.) erfolgen.- In den meisten Fällen reicht die Nulltherapie (vollständiger Verzicht auf Pflegeprodukte) aus, die weitere Abstufung der Therapie sollte nach der Schwere und Dauer der Erkrankung erfolgen (s. u. Stufentherapie).4
- In die Entscheidung für das passende Therapieregime fließt der PODSI (Perioral Dermatitis Severity Index, Schweregradindex für die periorale Dermatitis) mit ein.1
- Der Erfolg der Initialtherapie sollte nach spätestens 3 Wochen überprüft werden. Wenn nach diesem Zeitraum keine Senkung des PODSI um 50 % erreicht ist, sollte eine Therapieeskalation erfolgen.
PODSI (Perioral Dermatitis Severity Index)9
- Bewertung der Ausprägung der drei Krankheitssymptome Hautrötung, Papeln und Schuppung
- Jeweils 0–3 Punkte (mit 0,5 Punkte-Schritten) pro Krankheitssymptom möglich
- Hautrötung
- mild:
zunächst topischrosa,beipink - moderat:
schwererenrötlich - schwer:
Verldunkelrot
- mild:
- Papeln
- mild: einzelne, kleine
- moderat: mehrere
- schwer: zahlreiche, disseminierte
- Schuppung
- mild: fein
- moderat: deutlich
- schwer: stark ausgeprä
ufengt
- Hautrötung
- Mild:
auch0,5–2,5systemischePunkte - Moderat:
Therapie3–5,5 Punkte - Schwer: 6–9 Punkte
- Für die beispielhafte Klassifizierung von Patient*innen mit perioraler Dermatitis siehe hier.
Stufentherapie
- Angaben basieren auf den nachfolgenden Referenzen und dem PODSI.1,4
- Milde Krankheitsausprägung
- Nulltherapie
- Überprüfung des Therapieerfolgs nach 3 Wochen, ggf. Eskalation auf topische Therapie
- Moderate Krankheitsausprägung
- abhängig vom Leidensdruck Nulltherapie, topische Therapie oder systemische Therapie
- Überprüfung des Therapieerfolgs nach 3 Wochen, ggf. Eskalation
- Schwere Krankheitsausprägung
- abhängig von Leidensdruck topische oder systemische Therapie oder eine Kombination aus beidem
Nulltherapie
- Alle Kosmetika und bisherigen
SalbenCremes sowie alle Glukokortikoid-Externa absetzen!.10- Die Krankheit wird häufig als kosmetisch sehr belastend erlebt, gerade das Absetzen aller Kosmetika fällt oft
sehrschwer.
- Die Krankheit wird häufig als kosmetisch sehr belastend erlebt, gerade das Absetzen aller Kosmetika fällt oft
- Das Gesicht ohne Einsatz weiterer Chemikalien reinigen.
- Höchstens milde Reinigungsemulsion oder sparsam Syndet verwenden.1
- Gesicht nur kurz mit einem sauberen Handtuch abtupfen (nicht reiben!).
Parfum in Kosmetika, Waschmitteln, Raumsprays meiden.1Patienten wird empfohlen, fetthaltige Hautpflegeprodukte zu vermeiden.
Topische Therapie
- Keine Steroid-Externa, ggf.
langfristigelangfristigGebrauch vongebrauchte Steroid-Externa ausschleichen, sonst droht eine Verschlimmerung im Sinne einer Entzugssymptomatik. - Es gibt keinen Goldstandard für die topische Therapie. Mögliche Therapieoptionen umfassen u. a. Erythromycin
-Lösungen oder, Ichthyol, Metronidazol-Gel(0,5–2und%)Pimecrolimus.1,114,10 Pimecrolimus-Creme12ErythromycinWahrscheinlichBeispielsweiseist2 %PimecrolimusErythromycin-Cremebei2 x tgl.steroidinduzierter perioraler Dermatitis am wirkungsvollstenauftragen.131
- Ichthyol
- Metronidazol
- Pimecrolimus
- z. B. 1 % Pimecrolimus-Creme 2 x tgl.1,4
wegenCave:desKontraindikationenerhöhtenundMalignitätsrisikosNebenwirkungen,nuru.kurzea.(bis zu 6 Wochen)keine AnwendungInderin Schwangerschaft undStillzeitKleinkindalter sowiebei Kindern unter 2 Jahren nicht anwenden.Sonnenschutzmaßnahmen währendRisiko derTherapie
- Schwarztee-Umschläge (2–3 Beutel eines Schwarztees etwa 10–15
–20min ziehen lassen; nach Abkühlung über ein Leinenläppchen 10–15 min auf das Gesicht einwirken lassen).oderOder Umschläge mit synthetischen Gerbstoffen können das Spannungsgefühl mindern.110
Systemische Therapie
- Nur selten notwendig4
- Tetracycline sind die Mittel der Wahl.1,10
- z. B. Doxycyclin 2 x tgl. 100
2 x tglp. o. oder Minocyclin50 mg2oral50 mgbisp. o. - Cave:
zumKontraindikationenvollständigenfürAbklingenTetracycline,deru. a.klinischen Symptome1Kleinkindalter und Schwangerschaft!nichtinbeidiesemKindernFall Makrolide als Alternative, z. B. Erythromycin oder Clarithromycinnicht in der Schwangerschaft
- z. B. Doxycyclin 2 x tgl. 100
InEineseltenensystemischeFällenTherapiekönnen IsotretinoineistzumfürEinsatzmax.kommen8 Wochen empfohlen.21,4- Nach 3–4 Wochen ist meist eine Besserung zu erwarten, sodass die Dosis halbiert werden kann.
- Isotretinoin
- wegen potenziell schwerer Nebenwirkungen nur bei granulomatösen Verlaufsformen4
Bei Komorbiditäten evtl. Psychopharmaka, insbesondere können Benzodiazepine zur Unterbrechung des Circulus vitiosus ausJuckreizundDepressionwirksam sein.10
Weitere Therapien
Photodynamische Therapie kann in Einzelfällen hilfreich sein.15- Grundsätzlich sollte im Rahmen der psychosomatischen Grundversorgung bei jeder Hauterkrankung abgeklärt werden, inwieweit ein zusätzlicher psychosomatischer Diagnostik- oder Betreuungsbedarf vorhanden ist.
108- In Einzelfällen können eine Psychotherapie oder Verhaltenstherapie hilfreich sein.
10
- In Einzelfällen können eine Psychotherapie oder Verhaltenstherapie hilfreich sein.
Verlauf, Komplikationen und Prognose
Verlauf
DieNachperioraleAbsetzenDermatitisderwirdirritierendengrundsätzlich als eine benigne undSubstanzen selbstlimitierende Erkrankungangesehen.16BeiFortgesetzteeinigenAnwendungPatientenvongehttopischendieKortikosteroidenErkrankungträgtohnezuBehandlungChronifizierunginnerhalb einiger Monate zurückbei.Bei anderen kann die Erkrankung unbehandelt über mehrere Jahre anhalten.11
LokaleDieKortikosteroideBesserungtragenoderzurAbheilungChronifizierungeinerbeiperioralen Dermatitis dauert Wochen, worauf sich die Patient*innen einstellen sollten.171
Komplikationen
- Es gibt eine seltene lupoide Form, die zu Narbenbildung führen kann.
Prognose
- Die Prognose ist gut
. Die, die Hautveränderungen gehen in der Regel ohne Narbenbildung zurück.- Bei schwerem Formen ist unter einer systemischen Therapie eine Besserung nach 3–4 Wochen zu erwarten.
Patienteninformationen in Deximed
Illustrationen


Periorale Dermatitis: Beachten Sie die perioralen Veränderungen mit einer symptomfreien Zone um den Mund herum.
Quellen
Leitlinien
- Deutsche Dermatologische Gesellschaft. Psychosomatische Dermatologie (Psychodermatologie). AWMF-Leitlinie Nr. 013-024. S1, Stand 2018. www.awmf.org
Literatur
AltmeyerWinterhagenPI.DermatitisVorsichtperioraleMundrose!.EnzyklopädieDAZDermatologie2020; 8: 32.Springer. Zugriff 16.93.2019www.enzyklopaediedeutsche-dermatologieapotheker-zeitung.de- Kammler HJ. Perioral dermatitis. Medscape, last updated
2018Nov 13, 2020. emedicine.medscape.com - Lipozencic J, Ljubojevic S. Perioral dermatitis. Clin Dermatol 2011; 29:157. PubMed
NguyenWollenbergVA,EichenfieldBieberLF.T,Periorificial dermatitis in children and adolescents. J Am Acad Dermatol 2006; 55:781.PubMed- Dirschka T,
TronnieretH, Fölster-Holst Ral.EpithelialPerioralebarrierDermatitisfunction and atopic diathesis in rosacea and perioral dermatitisS2-Leitlinie.BrJDDGJ Dermatol 20042011;1509(5):1136422-28.PubMed Hornung T, Bieber Tonlinelibrary.Therapie der atopischen Dermatitis: Nach wie vor eine besondere Herausforderungwiley.Supplement: Perspektiven der Dermatologie. Dtsch Arztebl 2018; 115(20-21)www.aerzteblatt.decom- Chen AY, Zirwas MJ. Steroid-induced rosacealike dermatitis: case report and review of the literature. Cutis. 2009 Apr. 83(4):198-204. www.ncbi.nlm.nih.gov
- Goel NS, Burkhart CN, Morrell DS. Pediatric periorificial dermatitis: Clinical course and treatment outcomes in 222 patients. Pediatr Dermatol 2015; 32: 333 PMID: 25847356 PubMed
- Hall CS, Reichenberg J. Evidence based review of perioral dermatitis therapy. G Ital Dermatol Venereol 2010; 145:433. PubMed
- Deutsche Dermatologische Gesellschaft. Psychosomatische Dermatologie (Psychodermatologie). AWMF-Leitlinie Nr. 013-024. Stand 2018. www.awmf.org
Landow K: Relief from perioral dermatitis. Postgrad Med 1998 Sep; 104(3): 34-5.PubMedRodríguez-Martín M, Sáez-Rodríguez M, Carnerero-RodríguezWollenberg A,etOppelalT.TreatmentScoring ofperioralSkindermatitisLesions withtopicalthepimecrolimusPerioral Dermatitis Severity Index (PODSI).JActaDVAm Acad Dermatol 2007; 56:529.PubMedSchwarz T, Kreiselmaier I, Bieber T, et al. A randomized, double-blind, vehicle-controlled study of 1% pimecrolimus cream in adult patients with perioral dermatitis. J Am Acad Dermatol. 2008 Jul. 59(1):34-402005. www.ncbimedicaljournals.nlm.nih.govseArzneimittelkommissionAltmeyerder deutschen ÄrzteschaftP.WirkstoffDermatitisaktuellperiorale.AusgabeEnzyklopädie07/2007Dermatologie. Springer. Stand 09.03.2022. Zugriff 27.03.2023. www.akdaeenzyklopaedie-dermatologie.deRichey DF, Hopson B. Photodynamic therapy for perioral dermatitis. J Drugs Dermatol 2006; 5: 12-16www.ncbi.nlm.nih.govVeien NK, Munkvad JM, Nielsen AO, et al. Topical metronidazole in the treatment of perioral dermatitis. J Am Acad Dermatol 1991; 24:258.PubMed- Tempark T, Shwayder TA. Perioral Dermatitis: A Review of the Condition with Special Attention to Treatment Options. American Journal of Clinical Dermatology. April 2014, Volume 15, Issue 2, pp 101-113. link.springer.com
Autoren Autor*innen
MonikaLinoLenzWitte,Fachärztin für Allgemeinmedizin, Neustadt am RübenbergeStefan Bösner, Prof.Dr. med.,FacharztArztfürin Weiterbildung Allgemeinmedizin,Abteilung fMür Allgemeinmedizin, Präventive und Rehabilitative Medizin, Marburg (Review)nsterTerjeDieJohannessen,ursprünglicheprofessorVersionidiesesallmennmedisin,ArtikelsInstituttbasiertforaufsamfunnsmedisinskeeinemfag,entsprechendenNorgesArtikeltekniskim norwegischen hausärztlichen Online-naturvitenskapeligeHandbuchuniversitet,NorskTrondheimToreElektroniskSärnhult, överläkare, Hudmottagningen, KungsbackaLegehåndbok (MedibasNEL, https://legehandboka.no/)Sylvi Torvund, spesialist i allmennmedisin, Nidarvold legesenter, TrondheimKristin Ryggen, overlege, Hudavdelingen, Regionsykehuset i Trondheim.