Zusammenfassung
- Definition:Degenerative meist bilaterale Erkrankung der Kornea, die zu einem unregelmäßigen Astigmatismus mit Auswirkungen auf die Sehkraft führt.
- Häufigkeit:Seltene Erkrankung, zumeist beginnend zwischen dem 20. und 30. Lebensjahr.
- Symptome:Kurzsichtigkeit, Sehstörungen, Verzerrung der visuellen Eindrücke und Episoden mit deutlicher Reduzierung des Sehvermögens.
- Befunde:Klinische Befunde sind konische Kornea, Kurzsichtigkeit und irregulärer Astigmatismus.
- Diagnostik:Opthalmologische Untersuchung.
- Therapie:Kontaktlinsen in der frühen Phase. Später können Operationen indiziert sein.
Allgemeine Informationen
Definition
- Progressive bilaterale Erkrankung mit strukturellen Veränderungen der Kornea
- Häufigste primäre Ektasie der Hornhaut, gekennzeichnet durch Ausdünnung und konische Protrusion der zentralen Kornea1
- Die Erkrankungsprogression ist assoziiert mit Zunahme der Myopie und des Astigmatismus sowie Verlust an Sehschärfe infolge Irregularität der Hornhautoberfläche, die mit einer Brille nicht kompensiert werden kann.
Häufigkeit
- Die geschätzte Prävalenz der Erkrankung liegt zwischen 0,2–4790/100.000 und weist eine große globale Varianz auf, was am ehesten auf unterschiedliche Diagnosekriterien zurückzuführen ist.2
- Die Erkrankung entwickelt sich am häufigsten in einem Lebensalter von 20–30 Jahren.2
Ätiologie und Pathogenese
- Der gesamte Abschnitt basiert auf diesen Referenzen.2-4
- Es scheint eine multifaktorielle Genese vorzuliegen.
- Umweltfaktoren sowie genetische Zusammenhänge werden vermutet.
- Ebenso scheint ständiges Augenreiben einen auslösenden Effekt zu haben.
- Aufgrund der häufigen Assoziation mit systemischen autoinflammatorischen Erkrankungen ist eine entzündliche Genese ebenfalls denkbar.
- Es kommt zu einer degenerativen Veränderung der Kornea mit Ausdünnung und zunehmender Protrusion des zentralen Anteils und Entwicklung von linearen Narben im Apex des Konus.
- Ein akuter Hydrops kann sich in der Kornea mit akuter vorübergehender Sehschwäche entwickeln.
Prädisponierende Faktoren
- Vererbung: Kann autosomal-rezessiv oder dominant sein.
- Betrifft am häufigsten ansonsten gesunde junge Menschen, ist aber mit einer Vielzahl von Krankheiten assoziiert:5
- Häufiges Reiben der Augen ist bei prädisponierten Patient*innen mit Keratokonus assoziiert.4
ICPC-2
- F99 Auge/Anhangsgeb. Erkrank., and.
ICD-10
- H18 Sonstige Affektionen der Hornhaut
- H18.6 Keratokonus
Diagnostik
Diagnostische Kriterien
- Die Diagnose erfolgt anhand typischer Symptome und ophthalmologischer Untersuchungsergebnisse.
Anamnese
- Der Abschnitt basiert auf dieser Referenz.2
- Reduzierte Sehschärfe, Blendungsphänomen
- Erhöhte Neigung zu Irritation und Juckreiz der Augen
- Sehschwäche, in der Regel bilateral
- Bei progredierender Erkrankung schwächt sich das Sehvermögen weiterhin ab, zuweilen ziemlich schnell.
- Verzerrung der visuellen Sinneseindrücke. Es werden mehrere „Bilder“ des Objekts, das gerade betrachtet wird, wahrgenommen.
- Anfälle von zunehmender Sehschwäche aufgrund eines akuten zentralen Korneaödems
Klinische Untersuchung
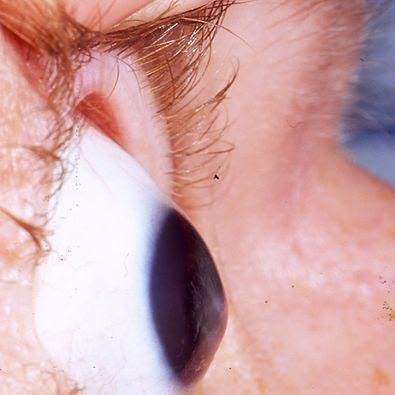
Keratokonus (Courtesy of Indiana University School of Medicine, Department of Ophthalmology)
- Konische Kornea: meistens doppelseitig, aber oft mit deutlichem Unterschied zwischen beiden Seiten
- Die pathologischen Korneakonturen sind am besten beim Blick nach unten am unteren Augenlid zu beobachten, (Munson-Zeichen).
- Grob orientierende Visusprüfung
Diagnostik bei Spezialist*innen
- Weitere Diagnostik in der Augenarztpraxis
Indikation zur Überweisung
- Bei Verdacht auf die Erkrankung
Therapie
Therapieziele
- Das Sehvermögen verbessern.
- Komplikationen verhindern.
Allgemeines zur Therapie
- Die Mehrheit der Keratokonus-Patient*innen kann mit angepassten Kontaktlinsen und deren richtigem Gebrauch lebenslang ein gutes Sehvermögen beibehalten.2
- anfangs weiche Linsen, später harte Linsen
- Inzwischen stehen zudem mehrere interventionelle Therapien zur Verfügung.2
Empfehlungen für die Patient*innen
- Augenreiben vermeiden.
- Kontaktlinsen tragen.
- deutliche Verbesserung des Sehvermögens in frühen Stadien durch die Korrektur des unregelmäßigen Astigmatismus
- Am häufigsten werden harte Linsen verwendet, in frühen Stadien können Astigmatismus korrigierende weiche Linsen ausreichen.
- Die Anpassung der Linsen sollte ausschließlich von Fachleuten mit Erfahrung über derartige Hornhautanomalien ausgeführt werden. Neuanpassungen sind relativ häufig erforderlich, u. U. auch mit großen skleralen Linsen.
- Größere von Kontaktlinsen hervorgerufene Beschwerden kommen häufiger bei Patient*innen mit einem Keratokonus vor als bei Patient*innen mit normaler Hornhautstruktur. Eine unter die normale harte Linse eingesetzte weiche Linse kann zuweilen für eine Besserung sorgen („Piggyback“).2
Verlauf, Komplikationen und Prognose
Verlauf und Prognose
- Episoden mit akuter Sehschwäche können auftreten.
- Verursacht durch ein zentrales Korneaödem, das sich spontan zurückbildet.
- Eine schrittweise Verschlechterung über mehrere Jahre hinweg ist häufig zu beobachten. Die Progression kann allerdings auch jederzeit stagnieren, vor allem bis zu einem Alter von 40–45 Jahren.2
- Die Mehrheit der Keratokonus-Patient*innen kann mit harten Kontaktlinsen und deren richtigem Gebrauch lebenslang ein gutes Sehvermögen beibehalten.
Komplikationen
- In extrem seltenen Fällen können Korneaperforationen vorkommen.
Patienteninformationen
Patienteninformationen in Deximed
Illustrationen
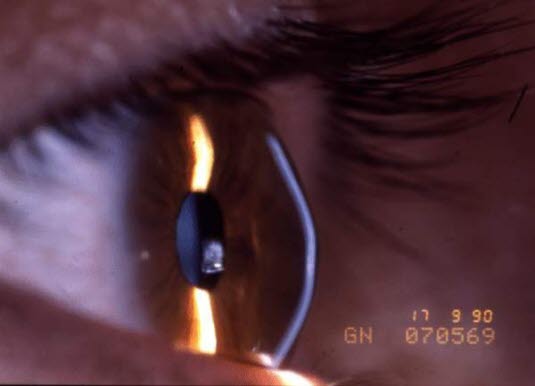
Keratokonus, Spaltlampenbild
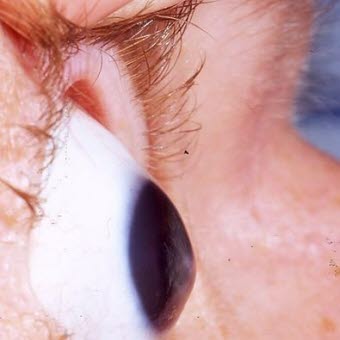
Keratokonus. Courtesy of Indiana University School of Medicine, Dep. of Ophtalmology
Quellen
Literatur
- Scheschy U, Scheschy H. Keratoconus und dessen Behandlung mit Hornhautvernetzung und Kontaktlinsen: ein Überblick. Spektrum Augenheilkd. (2016) 30: 15. doi:10.1007/s00717-015-0290-5 link.springer.com
- Santodomingo-Rubido J, Carracedo G, Suzaki A, Villa-Collar C, Vincent SJ, Wolffsohn JS. Keratoconus: An updated review. Cont Lens Anterior Eye. 2022 Jun;45(3 pubmed.ncbi.nlm.nih.gov
- Weissman BA. Keratoconus. Medscape Emedicine. Updated 3 March 2016 emedicine.medscape.com
- Sugar J, Macsai MS. What causes keratoconus?. Cornea 2012; 31: 716-9. pmid:22406940 PubMed
- Woodward MA, Blachley TS, Stein JD. The Association Between Sociodemographic Factors, Common Systemic Diseases, and Keratoconus: An Analysis of a Nationwide Heath Care Claims Database. Ophthalmology 2016; 123: 457-465.e2. pmid:26707415 PubMed
- Sykakis E, Karim R, Evans JR, Bunce C, Amissah-Arthur KN, Patwary S, McDonnell PJ, Hamada S. Corneal collagen cross-linking for treating keratoconus. Cochrane Database of Systematic Reviews 2015, Issue 3. Art. No.: CD010621. DOI: 10.1002/14651858.CD010621.pub2. DOI
Autor*innen
- Bonnie Stahn, Dr. med., Fachärztin für Allgemeinmedizin, Hamburg
- Die ursprüngliche Version dieses Artikels basiert auf einem entsprechenden Artikel im norwegischen hausärztlichen Online-Handbuch Norsk Elektronisk Legehåndbok (NEL, https://legehandboka.no/).