Allgemeine Informationen
Definition
Nichtentzündliche progressiveProgressive bilaterale Erkrankung mit strukturellen Veränderungen der Kornea- Häufigste primäre Ektasie der Hornhaut, gekennzeichnet durch Ausdünnung und konische Protrusion der zentralen Kornea1
- Die Erkrankungsprogression ist assoziiert mit Zunahme der Myopie und des Astigmatismus sowie Verlust an Sehschärfe infolge Irregularität der Hornhautoberfläche, die mit einer Brille nicht kompensiert werden kann.
Der Sehverlust entsteht hauptsächlich durch den irregulären Astigmatismus und erst sekundär infolge Hornhauttrübungen und -narben.
Häufigkeit
- Die geschätzte Prävalenz der Erkrankung liegt zwischen 0,2–4790/100.000 und weist eine große globale Varianz auf, was am ehesten auf unterschiedliche Diagnosekriterien zurückzuführen ist.2
- Die Erkrankung entwickelt sich am häufigsten in einem Lebensalter von
1520–2530 Jahren. Subklinische Formen sind ziemlich häufig.Die geschätzte Prävalenz variiert von 50–200 Fällen pro 100.000 Einwohner. Die Variationen sind vermutlich durch unterschiedliche diagnostische Kriterien bedingt.2
Ätiologie und Pathogenese
UmweltfaktorenDerundgesamtegenetischeAbschnittFaktorenbasiertwerdenaufalsdiesenmöglicheReferenzen.2-4- Es
Ursachenscheintangenommen.eineDiemultifaktoriellegenaueGeneseUrsache ist jedoch nicht bekanntvorzuliegen. DegenerativeUmweltfaktoren sowie genetische Zusammenhänge werden vermutet.- Ebenso scheint ständiges Augenreiben einen auslösenden Effekt zu haben.
- Aufgrund der häufigen Assoziation mit systemischen autoinflammatorischen Erkrankungen ist eine entzündliche Genese ebenfalls denkbar.
- Es kommt zu einer degenerativen Verä
nderungennderung der Kornea mit Ausdünnung und zunehmender Protrusionderdes zentralenKorneaAnteils und Entwicklung von linearen Narben im Apex des Konus Mit der Zeit verdünnt sich die Kornea erheblich.- Ein akuter Hydrops kann sich in der Kornea mit akuter vorübergehender Sehschwäche entwickeln.
Einige Studien deuten darauf hin, dass die Erkrankung eine entzündliche Komponente besitzt.2-3
Prädisponierende Faktoren
- Vererbung: Kann autosomal-rezessiv oder dominant sein.
- Betrifft am häufigsten
völligansonsten gesunde junge Menschen, ist aber mit einer Vielzahl von Krankheiten assoziiert:45 - Häufiges Reiben der Augen ist bei prädisponierten
PatientenPatient*innen mit Keratokonus assoziiert.34 Kann sich nach einer refraktiven Excimer-Laserbehandlung entwickeln, vor allem in Verbindung mit einer erfolgten LASIK.
ICPC-2
- F99 Auge/Anhangsgeb. Erkrank., and.
ICD-10
- H18 Sonstige Affektionen der Hornhaut
- H18.6 Keratokonus
Diagnostik
Diagnostische Kriterien
TypischeDieBefundeDiagnose erfolgt anhand typischer Symptome und ophthalmologischer Untersuchungsergebnisse.
Anamnese
- Der Abschnitt basiert auf dieser Referenz.2
- Reduzierte Sehschärfe, Blendungsphänomen
- Erhöhte Neigung zu Irritation und Juckreiz der Augen
- Sehschwäche, in der Regel bilateral
- Bei progredierender Erkrankung schwächt sich das Sehvermögen weiterhin ab, zuweilen ziemlich schnell.
- Verzerrung der visuellen Sinneseindrücke.
DerEsPatient siehtwerden mehrere „Bilder“ des Objekts, dasergerade betrachtet wird, wahrgenommen. - Anfälle von zunehmender Sehschwäche aufgrund eines akuten zentralen Korneaödems
Können dadurch ausgelöst werden, dass sich der Patienten die Augen reibt.
Klinische Untersuchung
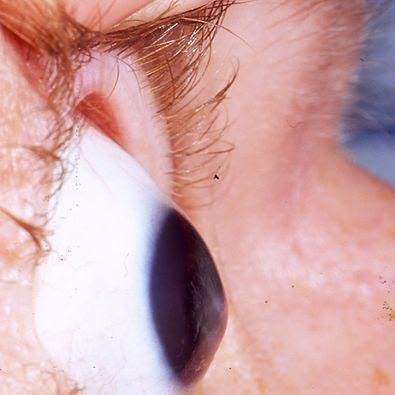
Keratokonus, makroskopischer Aspekt (Courtesy of Indiana University School of Medicine, Department of Ophthalmology)
- Konische Kornea: meistens doppelseitig, aber oft mit deutlichem Unterschied zwischen beiden Seiten
- Die pathologischen Korneakonturen sind am besten beim Blick nach unten am unteren Augenlid zu beobachten,
wenn der Patient nach unten schaut(Munson-Zeichen). Visus:GrobInorientierendeder Regel sind Kurzsichtigkeit und Astigmatismus leicht nachzuweisen.VisusprüfungOphthalmoskopie:
Diagnostik Derbei Fundus ist schwierig zu fokussieren aufgrund des kornealen Astigmatismus.Spezialist*innen
SchattenWeitereim roten ReflexEine Verbesserung des Sehvermögens istDiagnostik in derRegel mit einer stenopäischen Lücke und mit harten Kontaktlinsen zu erreichen.Augenarztpraxis
Untersuchungen beim Augenarzt
Placido-Scheibe: Verursacht eine Reflektion der konzentrischen Kreise auf der Korneaoberfläche.Korneatopographie-Untersuchungen können die frühesten Anzeichen von Keratokonus belegen.Spaltlampenuntersuchungklinische Kardinalbefundekonische Vorwölbung der Kornea oft mit parazentral nach unten und leicht temporal verschobener KonusspitzeHornhautverdünnungfeine vertikale Streifen im hinteren zentralen Bereich der Kornea und später auch Trübungen im konischen Bereich
Um den am ausgeprägtesten konischen Bereich (oder um größere Teile davon) ist der sog. Fleischer-Ring häufig zu sehen, der in blauem Licht braungefärbt erscheint.
Bei der manuellen Keratometrie sind unregelmäßige Keratometriebilder zu sehen, während bei durchfallendem Licht („roter Reflex“) ein liegender bogenförmiger Schatten zu beobachten ist.
IndikationenIndikation zur Überweisung
- Bei Verdacht auf die Erkrankung
Therapie
TherapiezielTherapieziele
- Das Sehvermögen verbessern.
- Komplikationen verhindern.
Allgemeines zur Therapie
- Die Mehrheit der Keratokonus-
PatientenPatient*innen kann mithartenangepassten Kontaktlinsen und deren richtigem Gebrauch lebenslang ein gutes Sehvermögen beibehalten.2- anfangs weiche Linsen, später
steifeharte Linsen
- anfangs weiche Linsen, später
OperativeInzwischenTherapiestehen zudem mehrere interventionelle Therapien zur Verfügung.2
Empfehlungen für Patientendie Patient*innen
TragenAugenreibenvonvermeiden.- Kontaktlinsen
Kontaktlinsentragen.- deutliche Verbesserung des Sehvermögens in frühen Stadien durch die Korrektur des unregelmäßigen Astigmatismus
GasdurchlAm hässigeufigsten werden harte Linsenwerden am häufigstenverwendet, in frühen Stadien können Astigmatismus korrigierende weiche Linsen ausreichen.- Die Anpassung der Linsen sollte ausschließlich von Fachleuten mit Erfahrung über derartige Hornhautanomalien ausgeführt werden. Neuanpassungen sind relativ häufig erforderlich, u.
- Größere von Kontaktlinsen hervorgerufene Beschwerden kommen häufiger bei
PatientenPatient*innen mit einem Keratokonus vor als beiPatientenPatient*innen mit normaler Hornhautstruktur. Eine unter die normale harte Linse eingesetzte weiche Linse kann zuweilen für eine Besserung sorgen.
Medikamentöse Therapie
Hat bei einem Keratokonus kaum Vorteile.Bei einem akuten Hydrops corneae ist eine konservative lokale Behandlung mit Antibiotika zu empfehlen, evtl. plus Kortikosteroid und dehydrierender Lokaltherapie(ophtasiloxane Augentropfen„Piggyback“), da das Ödem immer spontan zurückgeht.
Weitere Therapiemethoden
Crosslinking
Behandlung mit einer Kombination von Riboflavin und ultraviolettem LichtStärkt das Kollagen, stabilisiert die Hornhaut und verlangsamt die Entwicklung der Erkrankung.Ist in frühen Stadien besonders wirksam.Belastbare Studien (RCTs) liegen nicht vor.52
Keratoplastik
Eine der häufigsten Indikationen für diesen EingriffIst indiziert, sobald Kontaktlinsen nicht mehr ausreichen, um das Sehvermögen zu korrigieren.Wird eine Korneatransplantation durchgeführt, bevor die Kornea extrem dünn geworden ist (1), liegt eine ausgezeichnete Prognose vor: Bei 85–95 % der Patienten bleibt das Lesevermögen erhalten.Die Korneatransplantation (bei der alle Schichten der Kornea ausgetauscht werden) ist traditionell die operative Standardbehandlung (2). In den letzten Jahren wird die vordere tiefe lamellare Korneatransplantation (DALK) jedoch immer häufiger angewendet.Abstoßungsreaktionen treten beim erstgenannten Operationsverfahren (1) häufiger auf.6Ansonsten sind die Operationsverfahren gleichwertig.
Bei stark (psychisch) entwicklungsgestörten Patienten ist die Epikeratophakie eine wesentlich weniger riskante Methode, vor allem wenn die Patienten zur Selbstmutilierung in der Augenregion neigen.
Verlauf, Komplikationen und Prognose
Verlauf und Prognose
- Episoden mit akuter Sehschwäche können auftreten.
- Verursacht durch ein zentrales Korneaödem, das sich spontan zurückbildet.
- Eine schrittweise Verschlechterung über mehrere Jahre hinweg ist häufig zu beobachten. Die Progression kann allerdings auch jederzeit
anhaltenstagnieren, vor allem bis zu einem Alter von 40–45 Jahren.2 - Die Mehrheit der Keratokonus-
PatientenPatient*innen kann mit harten Kontaktlinsen und deren richtigem Gebrauch lebenslang ein gutes Sehvermögen beibehalten. Den Patienten mit Keratokonus muss immer deutlich gesagt werden, dass langes und starkes Reiben der Augen mit hoher Wahrscheinlichkeit einen bereits bestehenden Keratokonus verschlimmern kann.
Komplikationen
- In extrem seltenen Fällen können Korneaperforationen vorkommen.
Prognose
Die Erkrankung progrediert langsam bei Patienten zwischen 16 und 30 Jahren. Die Progression kann auch zeitweilig anhalten.Das Sehvermögen verschlechtert sich.Eine wirksame Behandlung verbessert das Sehvermögen und verhindert Komplikationen.
Verlaufskontrolle
Verantwortlich für die Verlaufskontrolle ist der Augenarzt.
Patienteninformationen
Patienteninformationen in Deximed
Illustrationen
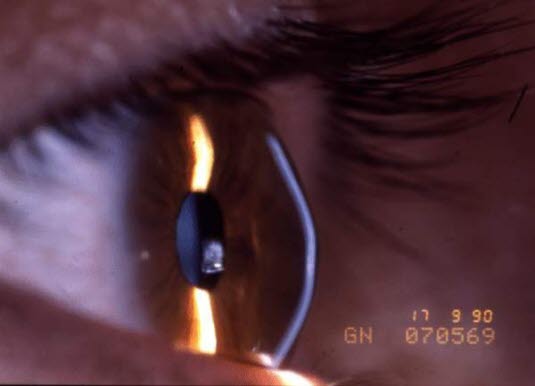

Keratokonus., Spaltlampenbild
Keratokonus. Courtesy of Indiana University School of Medicine, Dep. of Ophtalmology
Quellen
Literatur
- Scheschy U, Scheschy H. Keratoconus und dessen Behandlung mit Hornhautvernetzung und Kontaktlinsen: ein Überblick. Spektrum Augenheilkd. (2016) 30: 15. doi:10.1007/s00717-015-0290-5 link.springer.com
- Santodomingo-Rubido J, Carracedo G, Suzaki A, Villa-Collar C, Vincent SJ, Wolffsohn JS. Keratoconus: An updated review. Cont Lens Anterior Eye. 2022 Jun;45(3 pubmed.ncbi.nlm.nih.gov
- Weissman BA. Keratoconus. Medscape Emedicine. Updated 3 March 2016 emedicine.medscape.com
- Sugar J, Macsai MS. What causes keratoconus?. Cornea 2012; 31: 716-9. pmid:22406940 PubMed
- Woodward MA, Blachley TS, Stein JD. The Association Between Sociodemographic Factors, Common Systemic Diseases, and Keratoconus: An Analysis of a Nationwide Heath Care Claims Database. Ophthalmology 2016; 123: 457-465.e2. pmid:26707415 PubMed
- Sykakis E, Karim R, Evans JR, Bunce C, Amissah-Arthur KN, Patwary S, McDonnell PJ, Hamada S. Corneal collagen cross-linking for treating keratoconus. Cochrane Database of Systematic Reviews 2015, Issue 3. Art. No.: CD010621. DOI: 10.1002/14651858.CD010621.pub2. DOI
Keane M,Coster D, Ziaei M, et al. Deep anterior lamellar keratoplasty versus penetrating keratoplasty for treating keratoconus. Cochrane Database Syst Rev. 2014 ;7:CD009700. DOI: 10.1002/14651858.CD009700.pub2.DOI
AutorenAutor*innen
TrineBonnieHessevik PaulsenStahn,allmennlegeDr.ogmed.,redaksjonsmedarbeiderFachärztinifürNELAllgemeinmedizin, HamburgJohanDieH.ursprünglicheEivindVersionSeland,diesesProfessorArtikelsEmeritus,basiertUniversitauf einem entsprechenden Artikel im norwegischen hausätrztlichenBergen.AndersOnline-HandbuchBehndig,NorskprofessorElektroniskoch överläkare, Ögonkliniken, Norrlands universitetssjukhus, UmeLegehåndbok (MedibasNEL, https://legehandboka.no/)Knut A.Holtedahl, professor i allmennmedisin, Institutt for samfunnsmedisinske fag, Universitetet i Tromsø