Zusammenfassung
- Definition: Entzündliche, demyelinisierende Erkrankung des ZNS, der meistens eine Virusinfektion oder eine Impfung vorausgeht.
- Epidemiologie: Seltene Erkrankung, die vorwiegend bei Kindern unter 10 Jahren auftritt. Die jährliche Inzidenz wird auf 0.4/100.000 geschätzt.
- Symptome: Fieber, Kopfschmerzen, Verwirrtheit, Lethargie, Krämpfe.
- Befund: Multifokales, polysymptomatisches klinisches Bild mit u. a. Halbseitensymptomen, Kleinhirnzeichen, Optikusneuritis. Typisch ist ein monophasischer klinischer Verlauf (in Abgrenzung zur MS).
- Diagnostik: Neben dem klinischem Befund beruht die Diagnose auf Liquoruntersuchung und MRT.
- Therapie: In erster Linie Kortikosteroide. Bei Therapieversagen auch Immunglobuline, Cyclophosphamid oder Plasmapherese.
Allgemeine Informationen
Definition
- Entzündliche Schädigung der Myelinscheiden in Gehirn und Rückenmark1
- Es handelt sich vermutlich um eine Autoimmunerkrankung.2
- Auftreten vor allem parainfektiös und postvakzinal3
- In der Regel monophasischer Verlauf4
Häufigkeit
- Inzidenz
- Es liegen nur wenige epidemiologische Daten vor.
- Die jährliche Inzidenz wird auf 0,4/100.000 Einwohner geschätzt.5
- Alter
- insbesondere Kinder unter 10 Jahren betroffen (etwa 80 % der Fälle)
- nur wenige Fälle bei Erwachsenen2
- Jahreszeit
- Auftreten überwiegend in den Wintermonaten1
Ätiologie und Pathogenese
Ätiologie
- Parainfektös: Auftreten wenige Tage nach einer Infektion z. B. mit Masern-, Varizellen-, Mumps-, Röteln-, Adeno- oder Influenzaviren3
- Postvakzinal: ADEM wird mit diversen Impfungen in Verbindung gebracht: HPV, Rabies, Diphterie, Tetanus, Polio, Pocken, Masern, Mumps, Röteln, Keuchhusten, Influenza, Hepatitis B.6
- Allerdings sind auch Fälle ohne vorherige Infektion oder Impfung bekannt.1
Pathogenese
- Theorien zur Pathogenese umfassen.2
- Molekulare Mimikry
- direkte Neurotoxizität von Viren
- Postinfektiöser Verlust der immunologischen Toleranz gegenüber ZNS-Antigenen
- Austritt durch die geschädigte Blut-Hirn-Schranke und Induktion einer T-Zellreaktion
- Perivenuläre, lympozytäre Entzündung mit stellenweiser Demyelinisierung
- Pathologisch (und klinisch) Ähnlichkeit mit multipler Sklerose (MS)7-8
ICPC-2
- N71 Meningitis/Enzephalitis
- N99 Neurologische Erkrankung, andere
ICD-10
- G04 Enzephalitis, Myelitis und Enzephalomyelitis
- G04.0 Akute disseminierte Enzephalitis
- G04.8 Sonstige Enzephalitis, Myelitis und Enzephalomyelitis
- G04.9 Enzephalitis, Myelitis und Enzephalomyelitis, nicht näher bezeichnet
Diagnostik
Diagnostische Kriterien
- Bislang keine einheitlichen bzw. validierten diagnostischen Kriterien3
- Eine ADEM sollte erwogen werden bei Vorliegen folgender Kriterien:1
- multifokales, polysymptomatisches klinisches Bild
- Alter unter 10 Jahren
- Zeichen und Symptome von:
- Meningoenzephalitis
- Enzephalopathie
- Optikusneuritis.
- Pleozytose im Liquor ohne oligoklonale Banden
- Im MRT Läsionen von Strukturen, die typischerweise bei MS nicht betroffen sind.
Differenzialdiagnosen
- Multiple Sklerose
- MS in der Regel chronische, schubartige Erkrankung bei jungen Erwachsenen, ADEM monophasisch bei präpubertären Kindern
- Bei der pädiatrischen MS kann erster Schub nicht als solcher gewertet werden, wenn komplexe multifokale Symptomatik vorliegt, da sichere Unterscheidung von ADEM nicht möglich.9
- Guillain-Barré-Syndrom
- Virale Meningitis
- Virale Enzephalitis
Anamnese
- Patienten sind in der Regel Kinder.
- Vorherige Infektionskrankheit (in der Regel 1–20 Tage nach einer Infektion) oder Impfung
- In etwa 10 % der Fälle keine eindeutigen Prodromi
Symptome und klinischer Befund
- Akutes Auftreten mit Fieber und Zeichen der Enzephalopathie3
- Kopfschmerzen
- Erbrechen
- Verwirrtheit
- Vigilanzstörungen (Apathie bis Koma)
- Im weiteren Verlauf polysymptomatische neurologische Klinik, z. B.:
- Ataxie
- Hemiplegie
- sensorische Störungen
- Hirnstammsyndrome
- Sehstörungen.
- Spektrum der klinischen Manifestationen variabel, von subklinischen Episoden bis hin zu fulminanten und tödlichen Verläufen4
Ergänzende Untersuchungen in der Hausarztpraxis
- Mit allgemeinmedizinischer Diagnostik keine Erhärtung der Verdachtsdiagnose möglich
Diagnostik beim Spezialisten
- Liquoruntersuchung
-
Zerebrale/spinale MRT
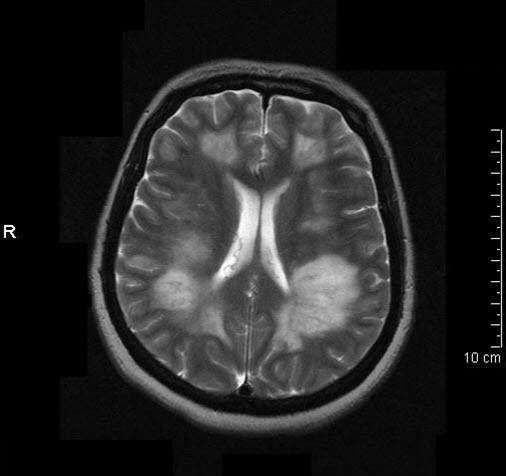 Akute disseminierte Enzephalitis
Akute disseminierte Enzephalitis- wichtigstes Bildgebungsverfahren10
- in 80–90 % der Fälle Veränderungen in der Frühphase der Erkrankung
- T2-gewichtete Aufnahmen zeigen multifokale Bereiche mit hoher Signalintensität.11
- MRT-Befunde nicht spezifisch für ADEM, zeigen aber häufig anderes Muster als bei MS.
- MRT-Befunde vor allem hilfreich in Kombination mit klinischen Kriterien1
- Folluw-up-MRT empfehlenswert zur Bestätigung der Diagnose2
- bei ADEM Rückbildung der Läsionen oder Läsionen unverändert
- Neue Läsionen sprechen für MS.
- Hirnbiopsie
- seit Einführung der MRT nur noch selten indiziert
Indikation zur Überweisung
- Bei Verdacht auf die Erkrankung
Therapie
Therapieziel
- Verhinderung bleibender Schäden
Allgemeines zur Therapie
- Therapie angesichts der Seltenheit der Erkrankung empirisch4
- Basistherapie hochdosierte Kortikosteroide4
- Bei mangelhaftem Ansprechen als Eskalationstherapie Immunglobuline, Cyclophospamid, Plasmapherese4
Medikamentöse Therapie
- Kortikosteroide
- Methylprednisolon 30 mg/kg/Tag bei Kindern bzw. bis zu 1000 mg/Tag bei Erwachsenen für 3–5 Tage1
- Kortikoide werden am häufigsten eingesetzt und führen meistens zu klinischer Besserung und Regression der MRT-Läsionen.
- Hochdosiertes, intravenöses Immunglobulin
- Alternative zu Steroiden12
- Gabe in Dosen von 2 g/kg intravenös über 2–5 Tage
Weitere Therapien
- Plasmapherese sollte bei mangelndem Ansprechen auf Kortikosteroide erwogen werden.13
Verlauf, Komplikationen und Prognose
Verlauf
- Monophasischer Verlauf
- In der Regel selbstlimitierend
- Bei optimaler Therapie in den meisten Fällen Abklingen der Erkrankung im Laufe eines Monats
- Bei 3–5 % der Patienten Rezidiv im Verlauf, meistens nach Absetzen der Steroide
- Bei einigen Patienten Spätrezidive, hier Abgrenzung zu anderen demyelinisierenden Erkrankungen schwierig
Komplikationen
- Persistierende neurologische Ausfälle
- in den meisten Fällen Rückbildung innerhalb eines Jahres nach Beginn der Erkrankung
- Akute hämorrhagische Enzephalomyelitis
- seltene und schwere Form der akuten disseminierten Enzephalomyelitis
Prognose
- Insgesamt günstige Langzeitprognose4
- in den meisten Fällen Ausheilung
- vollständige Ausheilung auch bei initial sehr schwerem Verlauf (Koma, Plegie) möglich
- niedrigste Heilungsrate bei Kindern unter 2 Jahren, aber auch hier in der Mehrzahl der Fälle Genesung
- bei einigen Patienten Persistenz von neurologischen Funktionseinschränkungen
- Rezidive treten bei etwa 5 % der Patienten auf (Differenzialdiagnose MS erwägen).
- in den meisten Fällen Ausheilung
- Bei weniger als 2 % der Patienten verläuft die Krankheit tödlich.
Verlaufskontrolle
- Neben klinischen Verlaufskontrollen ist ein Follow-up-MRT empfehlenswert.2
Patienteninformationen
Patienteninformationen in Deximed
Illustrationen

Akute disseminierte Enzephalitis
Quellen
Leitlinien
- Deutsche Gesellschaft für Neurologie. Multiple Sklerose, Diagnostik und Therapie. AWMF-Leitlinie 030-050, Stand 2012. www.awmf.org
- Gesellschaft für Neuropädiatrie. Pädiatrische Multiple Sklerose. AWMF-Leitlinie 022-014, Stand 2016. www.awmf.org
- Infectious Diseases Society of America. The Management of Encephalitis: Clinical Practice Guidelines 2008. www.idsociety.org
Literatur
- Young N, Weinshenker B, Lucchinetti C. Acute Disseminated Encephalomyelitis: Current Understanding and Controversies. Semin Neurol 2008; 28: 84-94. doi:10.1055/s-2007-1019130 DOI
- Menge T, Kieseier BC, Nessler S et. al. Acute disseminated encephalomyelitis: an acute hit against the brain. Curr Opin Neurol 2007; 20: 247-54. PubMed
- Rauer S, Kaiser R. Demyelinisierende Erkrankungen. In: Hufschmidt A, Lücking C, Rauer S (Hrsg.): Neurologie compact; S. 242. Stuttgart: Georg Thieme Verlag, 2013.
- Deutsche Gesellschaft für Neurologie. Multiple Sklerose, Diagnostik und Therapie. AWMF-Leitlinie 030-050, Stand 2012. www.awmf.org
- Leake JA, Albani S, Kao AS, et al. Acute disseminated encephalomyelitis in childhood: epidemiologic, clinical and laboratory features. Pediatr Infect Dis J 2004; 23: 756-764. www.ncbi.nlm.nih.gov
- Yuan J, Wang S, Guo X et al. Acute disseminated encephalomyelitis following vaccination against Hepatitis B in a child: a case report and literature review. Case Rep Neurol Med 2016; 2016: 2401809. doi:10.1155/20162401809 DOI
- Dale RC, Branson JA. Acute disseminated encephalomyelitis or multiple sclerosis: can the initial presentation help in establishing a correct diagnosis? Arch Dis Child 2005; 90: 636-9. PubMed
- Rust RS. Multiple sclerosis, acute disseminated encephalomyelitis, and related conditions. Semin Pediatr Neurol 2000; 7: 66-90. PubMed
- Gesellschaft für Neuropädiatrie. Pädiatrische Multiple Sklerose. AWMF-Leitlinie 022-014, Stand 2016. www.awmf.org
- Alper G. Acute disseminated encephalomyelitis. J Child Neurol 2012; 27:1408. PubMed
- Oksuzler YF, Cakmakci H, Kurul S. Diagnostic value of diffusion-weighted magnetic resonance imaging in pediatric cerebral diseases. Pediatr Neurol 2005; 32: 325-33. PubMed
- Hahn JS, Siegler DJ, Enzmann D. Intravenous gammaglobulin therapy in recurrent acute disseminated encephalomyelitis. Neurology 1996; 46: 1173-4. Neurology
- Tunkel A, Glaser C, Bloch K et al. The Management of Encephalitis: Clinical Practice Guidelines by the Infectious Diseases Society of America. Clin Infect Dis 2008; 47: 303-327. doi:10.1086/589747 DOI
Autoren
- Michael Handke, Prof. Dr. med., Facharzt für Innere Medizin, Kardiologie und Intensivmedizin, Freiburg i. Br.
- Håkan Widner, adj professor och överläkare, Neurologiska kliniken, Skånes universitetssjukhus
- Kurt Østhuus Krogh, specialist inom barnsjukdomar, Barne- og ungdomsklinikken, St. Olavs Hospital, Trondheim