Red Flags und abwendbar gefährliche Verläufe1-2
|
Red Flags |
Abwendbar gefährlicher Verlauf |
|
Kollaps, Schock, Arrhythmie, Zyanose |
z. B. Perforation eines Hohlorgans, rupturiertes Aneurysma, Myokardinfarkt, Lungenembolie |
|
Fieber > 38,5 °C |
Appendizitis, Cholezystitis, Cholangitis, Adnexitis, Endometritis, Urosepsis |
|
Starke Schmerzen |
Gallenkolik, Nierenkolik, Perforation, Mesenterialinfarkt, Pankreatitis |
|
Abwehrspannung |
Peritonitis, z. B. perforierte Appendizitis, perforiertes Magenulkus |
|
Schmerzen lokalisiert, schnell zunehmend, plötzlicher Beginn, nächtlich |
Invagination, Volvulus, Cholezystitis, Ovarialtorsion, Adnexitis, Endometritis, Pyelonephritis, inkarzerierte Hernie |
|
Erbrechen mit Blutbeimengung oder Kaffeesatz |
|
|
Rektale Blutung, Blut im Stuhl, Teerstuhl Hämatemesis und Meläna |
Divertikelblutung, Meckel-Divertikel, akuter Schub von M. Crohn/Colitis ulcerosa, obere gastrointestinale Blutung |
|
Starke Hodenschmerzen |
|
|
Bekanntes Aortenaneurysma |
rupturiertes Aortenaneurysma |
|
Bauchtrauma in den letzten 2 Wochen |
Milzruptur, Perforation |
|
Stuhl- und Windverhalten > 24 h, galliges Erbrechen |
|
|
Z. n. Bauch-OP, Kolo- oder Gastroskopie |
Perforation |
|
Anamnestisch KHK, PAVK, Z. n. Schlaganfall |
Mesenterialinfarkt, Herzinfarkt, rupturiertes Aortenaneurysma |
|
Dysurie, Harnverhalt, Miktionsstörungen |
|
|
Ikterus |
|
|
Schwangerschaft |
|
|
Absetzen von Gukokortikoiden |
Allgemeine Informationen
Definition
- Das akute Abdomen ist definiert als plötzlich auftretendes, potenziell lebensbedrohliches Krankheitsbild mit dem Leitsymptom abdominelle Schmerzen mit Abwehrspannung.3
- Die Ursachen sind vielfältig und meist intraabdomineller, aber auch thorakaler und seltener internistischer Ursache.
- Die Diagnose „akutes Abdomen“ ist eine Notfallsituation, in der zügige Diagnostik und Therapie entscheidend für die Prognose der Patient*innen ist.3
- Die Definition des „älteren Menschen“ ist nicht exakt festgelegt. Lange Zeit galt sie für Personen ab 65 Jahren, die WHO schlägt aber aufgrund der Verbesserungen der physischen Konstitution der Älteren in den letzten Jahrzehnten einen Cut-off von 75 Jahren vor.4
- Ältere Menschen präsentieren sich häufig klinisch atypisch:
- verspätete Symptome
- fehlende/untypische Veränderungen der Vitalparameter
- oft fehlende typische Zeichen in der klinischen Untersuchung oder unspezifische Befunde.5
- Die Mortalität älterer Menschen mit akuten Bauchschmerzen ist mit 10 % deutlich höher als in jüngeren Altersklassen.5
Häufigkeit
- Mindestens 50 % der älteren Patient*innen, die wegen Bauchschmerzen in einer Notaufnahme behandelt wurden, wurden stationär aufgenommen.
- Bei 30–40 % kam es im Lauf des stationären Aufenthaltes zu einer chirurgischen Intervention.6
- Die Mortalität bei älteren Menschen liegt um die 10 %.5
ICD-10
- R10 Bauch- und Beckenschmerzen
- R10.0 Akutes Abdomen
- R10.1 Schmerzen im Bereich des Oberbauches
- R10.2 Schmerzen im Becken und am Damm
- R10.3 Schmerzen mit Lokalisation in anderen Teilen des Unterbauches
- R10.4 Sonstige und nicht näher bezeichnete Bauchschmerzen
Differenzialdiagnosen
- Bei älteren Menschen kann die Diagnosefindung erschwert sein, da sich auch ernste Krankheitsbilder oft weniger akut präsentieren als bei jüngeren.
- Vital- und Laborparameter sowie die klinische Untersuchung sind oft deutlich unauffälliger, als man es erwarten würde.5
- Um der Besonderheiten des akuten Abdomens bei Älteren gerecht zu werden, wurde in diesem Artikel die Reihenfolge der Differenzialdiagnosen angepasst. Eine ausführlichere Liste, die sich auf das akute Abdomen in der Allgemeinbevölkerung bezieht, ist im entsprechenden Artikel zu finden.
Akute Mesenterialischämie
- Siehe Artikel Darmischämie.
- Der Abschnitt basiert auf dieser Referenz.7
- Bei den über 70-Jährigen werden abdominale Beschwerden in ca. 10 % der Fälle durch intestinale Minderdurchblutung ausgelöst.8
- In 85 % der Fälle ist die A. mesenterica superior betroffen.
- Bei 15–25 % liegt eine arterielle Thrombose vor, bei 50 % findet sich eine arterielle Embolie.8
- Der typische Verlauf des ischämischen Krankheitsbildes ist dreiphasisch:
- Initialstadium (0–6 Stunden): akuter Bauchschmerz, Schock, Diarrhö
- stilles Intervall (7–12 Stunden): dumpfer Bauchschmerz, Darmparalyse, Verschlechterung des Allgemeinzustandes
- Endstadium (12–24 Stunden): Ileus, Peritonitis, Sepsis, Multiorganversagen.
- Gerade bei Älteren weicht der Verlauf häufig ab, nicht selten klinisch subtiler, prolongierter Verlauf.5
- Nur in der Frühphase (0–12 Stunden) sind akzeptable Behandlungsergebnisse zu erzielen. Deshalb müssen Diagnostik und Therapie des Krankheitsbildes notfallmäßig erfolgen.8
Rupturiertes Aortenaneurysma
-
Siehe Artikel Aortenaneurysma.
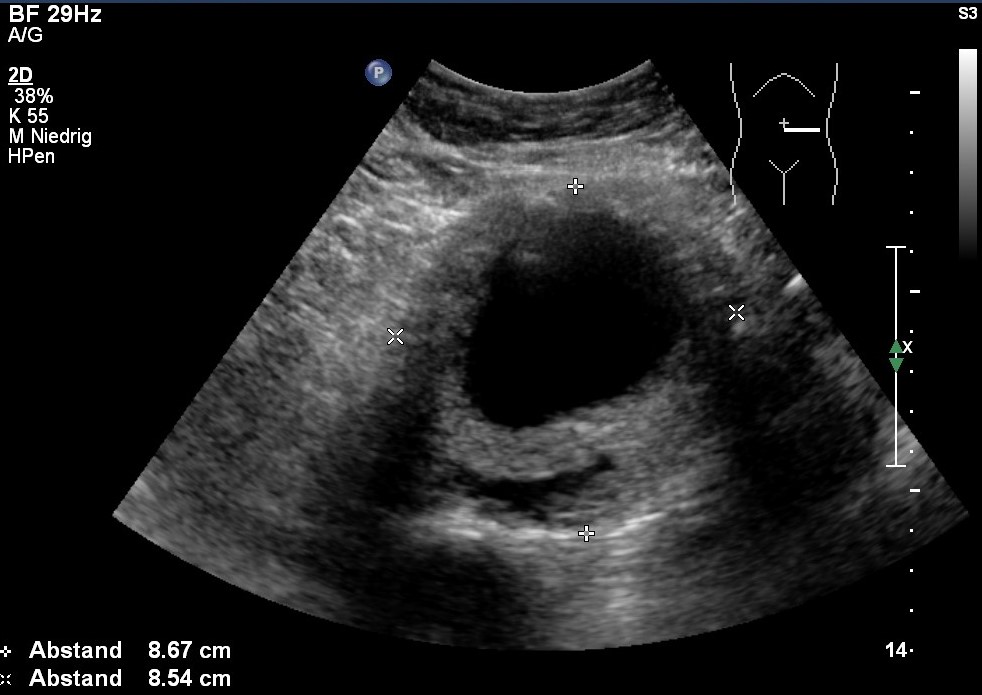 Sonografie: Bauchaortenaneurysma mit Dissektion
Sonografie: Bauchaortenaneurysma mit Dissektion - Der Abschnitt basiert auf dieser Referenz.9
- Die klassischen Symptome:
- niedriger Blutdruck
- Bauchschmerzen
- pulsierender abdomineller Tastbefund sowie Strömungsgeräusche.
- Mittleres Alter der Patient*innen mit rupturiertem Bauchaortenaneurysma (BAA): 75 Jahre
- Männer sind fast 10-mal so häufig betroffen wie Frauen.
- Typische Komorbiditäten sind weitere Manifestationen der Arteriosklerose.
- Während der Anteil der rupturierten BAA an allen operativ versorgten BAA sinkt (durch frühere Detektion und häufigere elektive Versorgung), bleibt die Letalität des rupturierten BAA unverändert hoch.
Dünndarmileus
- Adhäsionen, Neoplasmen und inkarzerierte Hernien sind häufge Ursachen für einen Dünndarmileus.6
- Die klinische Präsentation ist bei älteren ähnlich wie bei jüngeren Patient*innen, die Mortalität jedoch deutlich höher.5
Dickdarmobstruktion/Ileus
- Siehe Artikel Akuter Darmverschluss.
- Obwohl die Symptome Bauchschmerz, Obstipation und Erbrechen typisch sind, haben fast die Hälfte der älteren Ileus-Patient*innen kein Erbrechen oder Verstopfung. Viele Patient*innen berichten über Diarrhö.5
- Die Hauptursachen sind die bei älteren Patient*innen häufiger vorkommende Divertikulitis sowie Malignome.5
- Auch ein Sigmavolvulus kann gerade bei älteren Menschen Ursache eines Ileus sein.5
Divertikulitis
-
Siehe Artikel Divertikulitis.
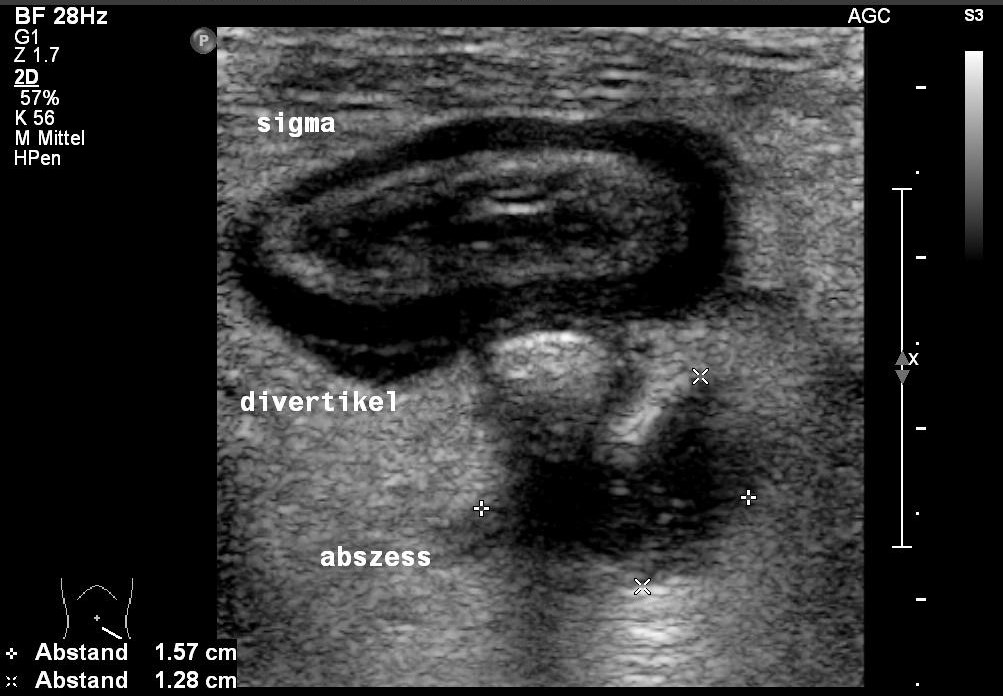 Sonografie: Divertikulitis mit Kotstein im Divertikel sowie Imbibierung des Fettgewebes und Abszess
Sonografie: Divertikulitis mit Kotstein im Divertikel sowie Imbibierung des Fettgewebes und Abszess - Die Inzidenz einer Divertikelkrankheit steigt mit dem Alter auf bis zu 60 % bei > 80-Jährigen.10
- Die Hospitalisierungsrate aufgrund von Komplikationen der Divertikelkrankheit (Divertikulitis, Blutung) steigt ebenfalls deutlich mit dem Alter.10
- Komorbidität ist ein bestimmender Faktor für die Mortalität bei der Divertikelkrankheit.10
Divertikelblutung
- Siehe Artikel Divertikelkrankheit.
- Bei Älteren häufigste Ursache für eine untere gastrointestinale Blutung.5
- Meistens handelt es sich um eine leichte Blutung, die aber auch massiv sein kann.10
- Risikofaktoren sind vor allem Komorbiditäten und die Einnahme bestimmter (blutverdünnender) Medikamente.10
Akute Appendizitis
-
Siehe Artikel Akute Appendizitis.
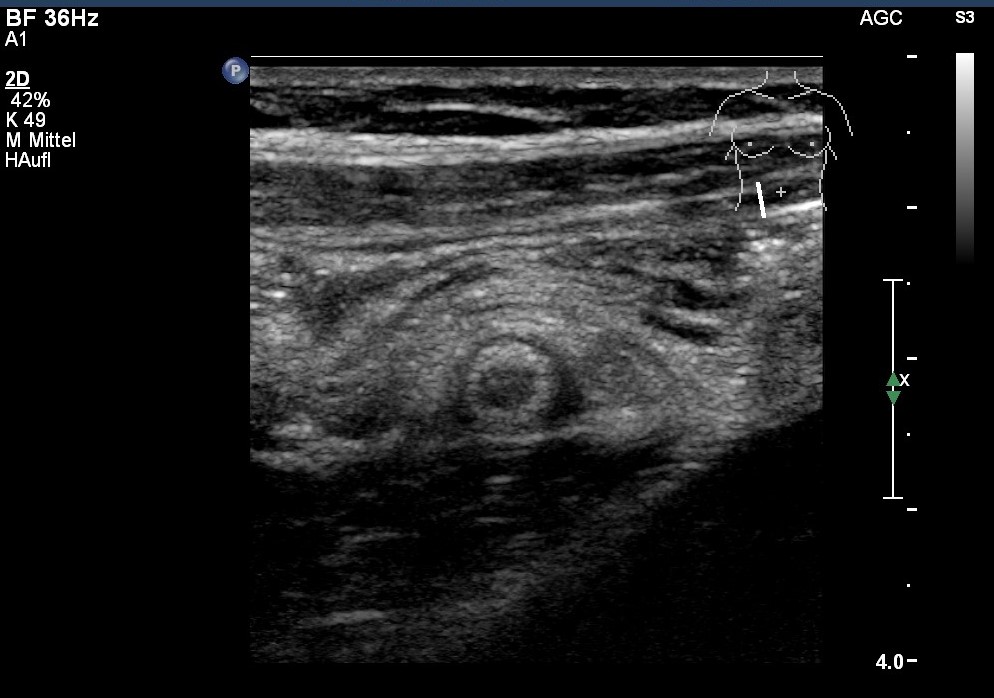 Sonografie: Appendizitis mit entzündlicher Umgebungsreaktion im Querschnitt
Sonografie: Appendizitis mit entzündlicher Umgebungsreaktion im Querschnitt - 15 % der Patient*innen über 50 Jahre, die wegen akuter Bauchschmerzen in einer Notfallambulanz vorstellig werden, haben eine akute Appendizitis.4
- Obwohl die Inzidenz in der älteren Bevölkerung niedriger ist, ist die Mortalitätsrate 4- bis 8-mal höher als in der Allgemeinbevölkerung.5
- Letzteres wird hauptsächlich auf die oft verspätete und atypische Symptomatik und die damit verbundene verzögerte Diagnosestellung zurückgeführt.5
- Weniger als 1/3 der Betroffenen haben Fieber, Appetitlosigkeit, Schmerzen im rechten Unterbauch oder Leukozytose.5
Perforiertes Ulkus
- Siehe Artikel Komplikationen bei Magengeschwüren.
- Die Inzidenz der Ulkuskrankheit ist bei älteren Menschen durch vermehrte Einnahme bestimmter Medikamente (NSAR, Steroide, Antikoagulanzien etc.) sowie durch das häufigere Vorkommen einer Helicobacter-pylori-Infektion erhöht.5
- Bei der Hälfte der Patient*innen über 60 Jahre ist eine Komplikation Erstmanifestation der Ulkuskrankheit, an erster Stelle die Perforation.5
- Wenn die Diagnose einer Perforation sich um 24 Stunden verzögert, steigt die Mortalität auf das Achtfache.5
Akute Cholezystitis
- Die akute Cholezytitis ist der häufigste Grund für eine Notfalloperation bei älteren Menschen.5
- Auch hier präsentieren sich die Betroffenen nicht selten ohne die typischen Symptome, was zu einer verzögerten Diagnosestellung führen kann.
- Dies führt vermehrt zu Komplikationen und zu einer Erhöhung der Mortalität.5
Akute Pankreatitis
-
Siehe Artikel Akute Pankreatitis.
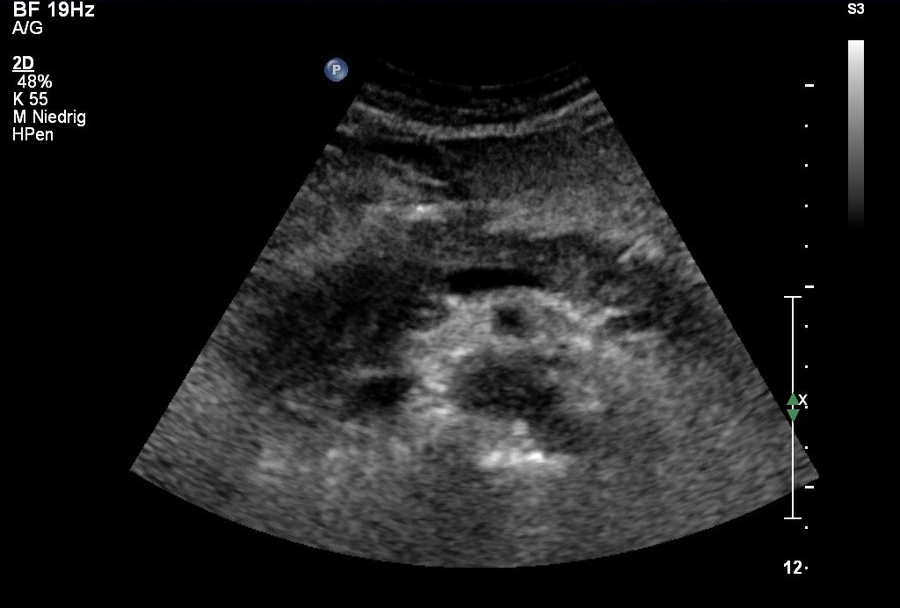 Sonografie: Ödematöse Pankreaskopfpankreatitis
Sonografie: Ödematöse Pankreaskopfpankreatitis - Die Inzidenz steigt bei über 65-Jährigen auf das 200-Fache.5
- Bei über 80-Jährigen steigt das Risiko für eine nekrotisierende Pankreatitis erheblich.5
Herzinfarkt und andere kardiale Ursachen
- Bei rund 1/3 der über 65-jährigen Frauen manifestiert sich ein Herzinfarkt durch Bauchschmerzen.5
- Auch eine Herzinsuffizienz oder eine Perikarditis können sich durch Bauchschmerzen äußern.5
Pulmonale Ursachen
- Pneumonie
- Pleuritis
- Pulmonalembolie
- Pneumothorax
Metabolische Ursachen
Urogenitale Ursachen
- Akute Zystitis
- Akute Pyelonephritis
- Obstruktion und Koliken aufgrund von Harnsteinen.
Andere Ursachen
- An Zoster ist bei Patient*innen mit umschriebenen Schmerzen zu denken. Bevor die typischen Bläschen auftreten, kann die Diagnose schwierig sein.5
- Folgende Symptome sollten an ein kolorektales Karzinom denken lassen:6
- Stuhlunregelmäßigkeiten
- Gewichtsverlust
- Appetitlosigkeit
- unspezifische Bauchschmerzen
- rektale Blutungen.
Anamnese
- Bei älteren Patient*innen ist es fast schon typisch, dass sich die Symptome untypisch für die jeweilige Erkrankung manifestieren.5
- Besondere Herausforderungen einer Anamnese ergeben sich durch:
- vorbestehende kognitive Einschränkungen
- Verlust der Funktion diverser Sinnesorgane.
- Verzögerte Diagnosestellung oder eine Fehldiagnose können die Folge sein.
- Oft ist eine Fremdanamnese hilfreich.11
- Die Körperhaltung des älteren Menschen kann wegweisend sein.11
- unruhig, sich hin und her wälzend bei Gallen-/Harnleitersteinkolik
- gekrümmt, kauernd bei Pankreatitis
- regungslos, ruhig bei Peritonitis.
- Auch Komorbiditäten, Multimedikation und alterstypische Veränderungen tragen zu einer herausfordernden Diagnosefindung bei.
- Erfragen von Komorbiditäten und Medikation
- zur Berücksichtigung bei der Therapieplanung (z. B. Antagonisierung von blutverdünnenden Medikamenten)
- zur Abschätzung der Gesamtprognose
- Wichtige Fragen
- Schmerzbeginn, -lokalisation, -ausstrahlung
- Übelkeit, Erbrechen (blutig/kaffeesatzartig), Diarrhö (wässrig/blutig/teerstuhlartig/übelriechend etc.)
- Temperatur
- Schwäche/Schwindel/Kollapsneigung/Synkope
- vorangegangene Operationen im Bauchbereich
- vorangegangene Ereignisse
Klinische Untersuchung
- Siehe auch den Untersuchungskurs der Universität Freiburg – Abdomen.
Allgemeines
- Allgemeinzustand
- Schockzeichen (Puls, Blutdruck, Schockindex)
- Bei älteren Patient*innen ist zu beachten, dass eine Tachykardie durch funktionelle Einschränkung oder medikamentöse Ursachen nicht auftreten kann.
- Auch der Blutdruck kann – obwohl zahlenmäßig im Normbereich liegend – deutlich unter dem für die betroffene Person üblichen Wert liegen.
- Temperatur
- Fieber kann bei älteren Menschen erst erheblich später auftreten als bei jüngeren.
- Hautfarbe (blass, ikterisch, zyanotisch)
- Unruhe, Verhaltensänderungen, Verwirrtheit, Bewusstseinsstörungen
Auskultation
- Darmgeräusche
- hochgestellt bei Ileus
- fehlende Darmgeräusche bei Peritonitis
- Gefäßströmungsgeräusche bei Aortenaneurysma.
Palpation
- Abwehrspannung
- Eine Abwehrspannung kann zunächst lokalisiert in der Region des erkrankten Organs bestehen, aber auch schon zu Beginn oder später diffus das gesamte Peritoneum (Peritonismus) umfassen.11
- Resistenz
- Hernie/Bruchlücke
Perkussion
- Organgrenzen, Aszites, Gasgehalt, Klopfschmerz
Digital-rektale Untersuchung
- Schmerzen, Resistenzen, Blut am Handschuh
Ergänzende Untersuchungen
In der Hausarztpraxis
Laborwerte
- CRP, Blutbild, Kreatinin, Harnstoff, Natrium, Kalium, Amylase, Lipase, Bilirubin, GPT, GOT, Gamma-GT, AP, Laktat, Glukose
- Urinstatus
Sonografie Abdomen
- Befunde
- freie Flüssigkeit
- Pendelperistaltik/erweiterte Dünndarmschlingen/Strickleiterphänomen
- Wandverdickungen z. B. von Sigma oder Gallenblase
- Gallensteine, Gallenblasenhydrops, Erweiterung des Hauptgallengangs
- Bauchaortenaneurysma
- Harnstau
EKG
- Herzinfarkt: wichtige Differenzialdiagnose des akuten Abdomens
- Durchführung eines EKG bei jedem akuten Abdomen, dessen Ursache in der Anamnese nicht als klar im Abdomen selbst liegend beurteilt werden kann.11
In der Klinik
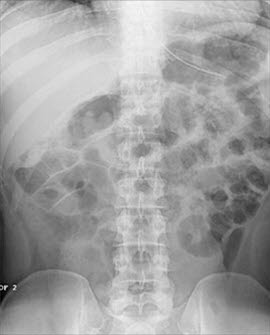
Konventionelles Röntgen
- Abdomenleeraufnahme
- heute weitgehend durch die Schnittbildgebung abgelöst
- Hat nur selten eine Änderung der Diagnose oder der Therapie zur Folge, kein wesentlicher Zugewinn zur Anamnese und klinischen Untersuchung.12
- Ggf. Röntgen-Thorax zur Differenzialdiagnostik und präoperativer Erfassung des kardiopulmonalen Status
Computertomografie
- Ein frühzeitiger Einsatz der Computertomografie des Abdomens und des Beckens bei akutem Abdomen
- CT-Angiografie
- großzügige und frühzeitige Indikationsstellung bei V. a. mesenteriale Durchblutungsstörungen zur Vermeidung von Zeitverlust bei der Diagnose einer mesenterialen Ischämie8
- ferner indiziert zur Diagnostik sonst nicht aufzufindender Blutungsquellen des Gastrointestinaltraktes und von Nierenverletzungen11
Maßnahmen und Empfehlungen
Indikationen zur Krankenhauseinweisung
- Patient*innen mit einem akuten Abdomen sollten sofort ins Krankenhaus eingewiesen werden.
Patienteninformationen
Patienteninformationen in Deximed
Video
Illustrationen




Quellen
Leitlinien
- Deutsche Gesellschaft für Gastroenterologie, Verdauungs- und Stoffwechselkrankheiten (DGVS) und Deutsche Gesellschaft für Allgemein- und Viszeralchirurgie e. V. (DGAV). Divertikelkrankheit/Divertikulitis. AWMF-Leitlinie Nr. 021-020. S3, Stand 2021. www.awmf.org
Literatur
- Schaufelberger M, Meer A, Furger P, Derkx H, et al. Red Flags - Expertenkonsens - Alarmsymptome der Medizin. Neuhausen am Rheinfall, Schweiz: Editions D & F, 2018.
- Fleischmann T. Klinische Notfallmedizin - Die 100 wichtigsten Diagnosen. München, Deutschland: Elsevier, 2018.
- Homayounfar K, Müller-Dornieden A. Akutes Abdomen; in: Becker H, Markus PM (Hrsg.): Allgemein- und Viszeralchirurgie I; Elsevier Urban und Fischer Verlag München 2015; S. 352-360.
- Lapsa S, Ozolins A, Strumfa I, Gardovskis J. Acute Appendicitis in the Elderly: A Literature Review on an Increasingly Frequent Surgical Problem. Geriatrics (Basel). 2021 Sep 18;6(3):93. www.ncbi.nlm.nih.gov
- Spangler R, Van Pham T, Khoujah D, et al. Abdominal emergencies in the geriatric patient. Int J Emerg Med. 2014. dx.doi.org
- Chang CC, Wang SS. Acute Abdominal Pain in the Elderly. International Journal of Gerontology 2007. doi.org
- Klar E, et al. Akute mesenteriale Ischämie – ein vaskulärer Notfall. Dtsch Arztebl 2012; 109(14). www.aerzteblatt.de
- Kühn F, Schiergens TS, Klar E. Acute Mesenteric Ischemia; Visc Med. 2020 Aug;36(4):256-262. www.karger.com
- Kühnl A, Erk A,Trenner M, Salvermoser M, Schmid V, Eckstein HH. Incidence, treatment and mortality in patients with abdominal aortic aneurysms—an analysis of hospital discharge data from 2005–2014. Dtsch Arztebl Int 2017; 114: 391–8. www.aerzteblatt.de
- Deutsche Gesellschaft für Gastroenterologie, Verdauungs- und Stoffwechselkrankheiten (DGVS) und Deutsche Gesellschaft für Allgemein- und Viszeralchirurgie e. V. (DGAV). Divertikelkrankheit/Divertikulitis. AWMF-Leitlinie Nr. 021-020. S3, Stand 2021. www.awmf.org
- Lankisch PG, Mahlke R, Lübbers H. Das akute Abdomen aus internistischer Sicht. Deutsches Ärzteblatt 2006. www.aerzteblatt.de
- Sinz S, Schmied BM, Ukegjini K. Diagnostik und Behandlung des akuten Abdomens; Swiss Med Forum. 2021;21(4748):803-809. medicalforum.ch
Autor*innen
- Franziska Jorda, Dr. med., Fachärztin für Viszeralchirurgie, Ärztin in Weiterbildung Allgemeinmedizin, Kaufbeuren
- Die ursprüngliche Version dieses Artikels basiert auf einem entsprechenden Artikel im norwegischen hausärztlichen Online-Handbuch Norsk Elektronisk Legehåndbok (NEL, https://legehandboka.no/).