Zusammenfassung
- Definition:Pathologischer Rückfluss von Urin aus der Blase in Richtung Niere.
- Häufigkeit:Prävalenz symptomatischer Kinder liegt bei 1–2 %.
- Symptome:Rezidivierende Harnwegsinfektionen, bei älteren Kindern Inkontinenz.
- Befunde:Körperliche Untersuchung meist unauffällig.
- Diagnostik:Laboranalyse mit Urinstatus und Nierenretentionsparametern. Sonografie der Nieren und ableitenden Harnwege. Goldstandard zur Diagnosestellung Miktionszystourethrografie.
- Therapie:Abhängig von Risikofaktoren, Ursache und Schweregrad. Bei niedrigem Schweregrad meist abwartendes Prozedere bei hoher Spontanheilungsrate. Bei höhergradigem Krankheitsbild und rezidivierenden Harnwegsinfektionen Antibiotikaprophylaxe. Bei Persistenz der Beschwerden über 1. Lebensjahr hinaus oder sekundärer Ursache meist chirurgisches Vorgehen.
Allgemeine Informationen
Definition
- Im Artikel verwendete Abkürzung für vesikoureteralen Reflux: VUR
- Pathologischer Rückfluss von Urin aus der Blase in Richtung Niere1
- Primärer VUR: kongenital2
- Sekundärer VUR: erworben2
Schweregrade des Reflux1
- Grad I
- Reflux in den Ureter, aber keine Dilatation
- Grad II
- Reflux in Ureter und Nierenbecken ohne Dilatation
- Grad III
- Reflux mit leichter Erweiterung des Ureters und des Nierenbeckens
- Grad IV
- Reflux mit moderater Erweiterung von Ureter und Nierenbecken, etwas geschlängelter Ureter
- Grad V
- Reflux mit ausgeprägter Dilatation von Ureter und Nierenbecken, stark geschlängelter Ureter
Häufigkeit
- Häufiges Krankheitsbild im Kindesalter1
- Prävalenz symptomatischer Kinder liegt bei 1–2 %1
- Da viele Kinder mit VUR symptomfrei sind, ist die genaue Prävalenz unbekannt.
- Nach einer Harnwegsinfektion kann bei etwa 30 % der betroffenen Kinder ein VUR diagnostiziert werden.3
- Alter und Geschlecht1
- Im Neugeborenenalter sind Jungen häufiger betroffen als Mädchen.
- Nach dem 2. Lebensjahr kehrt sich die Häufigkeit um, es finden sich mehr Mädchen als Jungen.
Ätiologie und Pathogenese
Primärer VUR1,4
- Angeboren
- Folge eines fehlerhaften Aufbaus des terminalen Ureters und einer mangelhaften Verankerung des Ureterostiums in der Blase
- Der Ureter verläuft submukös über eine gewisse Strecke in der Blasenwand, sodass dadurch eine Ventilfunktion entsteht.
- Liegt das Ostium lateraler, ist meist der Verlauf durch die Blasenwand kürzer, und die Ventilfunktion geht verloren.
Sekundärer VUR1,4
- Erworben
- Entsteht aufgrund erhöhter Druckverhältnisse in Urethra und/oder Blase.
- Typische Ursachen sind das Vorliegen posteriorer Urethralklappen, eine neurogene Blasenentleerungsstörung oder eine Bladder Bowel Dysfunction.
Prädisponierende Faktoren
- Positive Familienanamnese
- Etwa 30 % der asymptomatischen Geschwister der betroffenen Patient*innen zeigen beim Screening im Kindesalter ebenfalls einen VUR.4
- Neurologische Grunderkrankungen, z. B. Spina bifida1
- Neurogene Blasenfunktionsstörungen können sekundären VUR verursachen.
ICPC-2
- U99 Erkrankung Harnorgane, andere
ICD-10
- N13 Obstruktive Uropathie und Refluxuropathie
- N13.7 Uropathie in Zusammenhang mit vesikoureteralem Reflux
Diagnostik
Diagnostische Kriterien
- Typische Anamnese mit febrilen Harnwegsinfekten im frühen Säuglingsalter1
- Laboranalyse mit Urinstatus und Nierenretentionswerten 1
- Sonografie der Nieren und ableitenden Harnwege1
- Goldstandard zur Diagnosestellung des VUR ist die Miktionszystourethrografie (MCUG).1
- Ist indiziert, wenn es im Ultraschall Zeichen einer pathologische Erweiterung des Nierenbeckenkelchsystems oder der Ureteren gibt oder andere Hinweise auf Fehlbildungen vorliegen.5
Anamnese
- Leitsymptome1
- Febrile Harnwegsinfekte, die oft erstmals im frühen Säuglingsalter auftreten.
- Bei älteren Kindern kann neben Harnwegsinfekten auch eine Inkontinenz das Leitsymptom sein.
- Prädisponierende Faktoren?
- positive Familienanamnese
- neurologische Grunderkrankung
Klinische Untersuchung
- In der Regel keine auffälligen Befunde in der körperlichen Untersuchung
Ergänzende Untersuchungen in der Hausarztpraxis
- Blutdruckmessung
- Urinstatus
- Labor mit Nierenretentionsparametern
- Sonografie
- Darstellung einer möglichen Dilatation von Ureter und/oder Nierenbecken
Diagnostik bei Spezialist*innen
- Miktionszystourethrografie (MCUG)
- Differenzierte Indikationsstellung in der Leitlinie, um Kindern unnötige Strahlenbelastung zu ersparen.3
- Bei der Indikation zur Refluxprüfung sollen Alter des Kindes, Schwere und Zahl der Harnwegsinfektionen, Ergebnis der Urinkultur, der sonografische Befund und die Familienanamnese berücksichtigt und das Nutzen-Risiko-Verhältnis der Untersuchung abgewogen werden.
- Im Säuglingsalter sollte bei der ersten Pyelonephritis, im Kindesalter spätestens bei dem ersten Rezidiv einer Pyelonephritis die Notwendigkeit der Refluxprüfung mit den Eltern besprochen werden.
- Erlaubt präzise Gradeinteilung sowie die Darstellung von Ursachen (z. B. Divertikel, Urethralklappen, Veränderungen der Blasenwand).2
- Differenzierte Indikationsstellung in der Leitlinie, um Kindern unnötige Strahlenbelastung zu ersparen.3
- Miktionsurosonografie
- Radionuklidzystografie3
- Darstellung von Nierenparenchymnarben und Bestimmung der seitengetrennten Nierenfunktionsanteile
Indikationen zur Überweisung
- Bei V. a. VUR Überweisung an urologisch erfahrene Pädiater*in
Therapie
Therapieziele
- Vermeidung von Parenchymnarben der Nieren2
- Erhalt einer normalen Nierenfunktion durch Verhinderung/Verminderung des Auftretens von Harnwegsinfektionen1
Allgemeines zur Therapie
- In der Regel wird die Behandlung des VUR unter Berücksichtigung vorhandener Risikofaktoren angepasst an die einzelnen Patient*innen festgelegt.1
- Beim primären VUR erfolgt in der Regel eine konservative Therapie.2
- Kinder mit leichtgradigem VUR (Grad I und II) benötigen meist keine Therapie.
- Bei Kindern mit VUR Grad III kann je nach Situation eine Antibiotikaprophylaxe in Erwägung gezogen werden.
- Bei Kindern mit VUR Grad IV–V wird eine Antibiotikaprophylaxe empfohlen.
- Beim sekundären Reflux erfolgt zunächst die Therapie der Ursache.2
- Ein Flussdiagramm zum möglichen Vorgehen bei VUR bei kontinenten Kindern – in Anlehnung an die Leitlinie der Schweiz – finden Sie hier und zum Vorgehen bei Kindern im Windelalter hier.
- Bei Patient*innen mit VUR außerhalb des Windelalters sollte immer eine Bladder Bowel Dysfunction gesucht und primär behandelt werden.1
Konservative Therapie
- Die Angaben basieren auf der deutschen Leitlinie.3
Antibiotikaprophylaxe
- Die Indikation zur antibakteriellen Langzeit-Infektionsprophylaxe soll streng unter Berücksichtigung des Pyelonephritis-Rezidivrisikos, des Risikos für pyelonephritische Nierenparenchymschäden und unter Berücksichtigung des individuellen Leidensdrucks durch HWI-Rezidive gestellt werden.
- Eine antibakterielle Langzeitprophylaxe kann in folgenden Fällen indiziert sein:
- Säuglinge mit hochgradigem VUR (Grad IV–V), besonders bei bereits vorhandenen Nierennarben oder/und vorangegangenen Pyelonephritiden
- Säuglinge mit ausgeprägter obstruktiver Uropathie, z. B. Jungen mit Urethralklappen, obstruktiver Megaureter.
- Nitrofurantoin oder Trimethoprim sollten bevorzugt zur antibakteriellen Infektionsprophylaxe von HWI nach dem frühen Säuglingsalter unter Berücksichtigung der lokalen Resistenzsituation eingesetzt werden.
- Nitrufurantoin
- einmalige Tagesdosis 1–2 mg/kg KG
- Einnahme möglichst nach der letzten Miktion am Abend
- empfohlene Prophylaxedauer max. 6 Monate
- Anwendungsbeschränkung in ersten 3 Lebensmonaten
- Trimethoprim
- einmalige Tagesdosis 2 mg/kg KG
- Anwendungsbeschränkung in ersten 6 Lebenswochen
- Nitrufurantoin
- Wenn nach einer Harnwegsinfektion der Entschluss zu einer antibakteriellen Infektionsprophylaxe gefällt wird, sollte zur Prophylaxe nach Möglichkeit ein Antibiotikum gewählt werden, auf das der nachgewiesene Erreger der Harnwegsinfektion sensibel ist.
Bladder Bowel Dysfunction1
- Nicht-neurogene, funktionelle Blasenentleerungsstörung, die sekundären VUR verursachen kann.
- Zwei Komponenten
- Problematik der Blasenfüllung durch einen unwillkürlich kontrahierenden, hyperaktiven Detrusor
- Entleerungsstörung durch einen hyperkompensatorischen Harnblasensphinkter
- Diese Dyskoordination führt zu einem erhöhten Blasendruck.
- Bei Stuhlentleerungsstörungen/Obstipation verstärkt.
- Klinik mit mehreren Symptomen: Dranginkontinenz, Miktionsaufschub, rezidivierende Harnwegsinfekte, Dysurie, Bauchschmerzen und/oder Obstipation sowie Enkopresis
- Therapie beinhaltet u. a.:
- Stuhlregulation (ggf. mit Laxanzien)
- Verhaltenstraining mit regelmäßigen Toilettengängen und ausreichender Trinkmenge
- ggf. physiotherapeutische Unterstützung
- bei rezidivierenden Harnwegsinfekten temporäre Antibiotikaprophylaxe
Chirurgische Therapie
- Eine chirurgische Therapie sollte jenseits des ersten Lebensjahres bei persistierendem VUR und rezidivierenden Harnwegsinfekten oder bei Auftreten von Durchbruchsinfekten diskutiert werden.1
- Therapie kann endoskopisch, minimalinvasiv oder konventionell offen-chirurgisch erfolgen.1
- Endoskopisch
- Unterspritzung des refluxiven Ureterostiums, z. B. mit Dextranomer/Hyaluronsäure, PPC oder Teflon
- Dadurch Verlängerung des transmuralen Ureterverlaufs, sodass die Ventilfunktion wiederhergestellt wird.
- Minimalinvasiv oder offen-chirurgisch
- Ureterneuimplantation, um den Verlauf durch die Blasenwand zu verlängern.
Verlauf, Komplikationen und Prognose
Verlauf
- Viele Kinder bleiben asymptomatisch.
- Symptomatische Kinder erleiden meist rezidivierende Harnwegsinfekten und manchmal Inkontinenz.
- Die Spontanheilungsrate ist direkt abhängig vom bestehenden VUR-Grad.1
- Für niedriggradigen Reflux (Grad I und II) liegt diese bei ca. 80 % bis zum 10. Lebensjahr.
- Ein VUR Grad IV weist noch eine Spontanheilungsrate von ca. 40 % auf.
- Die Spontanheilungsrate ist auch abhängig vom Alter.1
- Bei Kindern, die sich vor Ende des ersten Lebensjahres mit VUR präsentieren, ist die Spontanheilungsrate am höchsten und nimmt dann sukzessive ab.
- Bei höhergradigem VUR kann es unbehandelt zu einer Nephropathie mit Niereninsuffizienz kommen.
Komplikationen
- Rezidivierende Harnwegsinfektionen und Pyelonephritis
- Refluxnephropathie mit Bildung von Nierennarben, die eine Einschränkung der Nierenfunktion zur Folge haben kann.1
- Renale Hypertonie2
Prognose
- Die Chancen für eine spontane Rückbildung von VUR ist bei niedriggradigem VUR und bei niedrigem Alter zum Zeitpunkt der Diagnose am höchsten.6
- Hochgradiger VUR, sekundärer VUR, Nierenveränderungen, Durchbruchsinfekte und Blasenentleerungsstörungen sowie das weibliche Geschlecht beeinflussen die Spontanheilungsrate negativ.1
- Die endoskopische Unterspritzung hat je nach Schweregrad des VUR und begleitenden Malformationen eine Erfolgsrate zwischen 65 % und 95 % nach 1 oder 2 Injektionen.1
- Die Erfolgsrate der Ureterneuimplantation liegt bei > 95 %.1
Verlaufskontrolle
- Eine Kontroll-Miktionszystourethrografie ist nur in ausgewählten Fällen nötig.1
- Das Follow-up richtet sich nach der Klinik (Infektfreiheit) mit Ultraschall initial alle 3–6 Monate, dann jährlich.1
Illustrationen
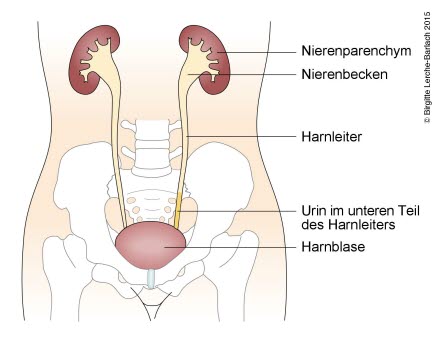
Urinreflux Grad 1
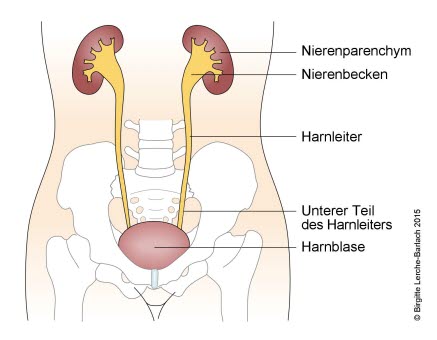
Urinreflux Grad 2
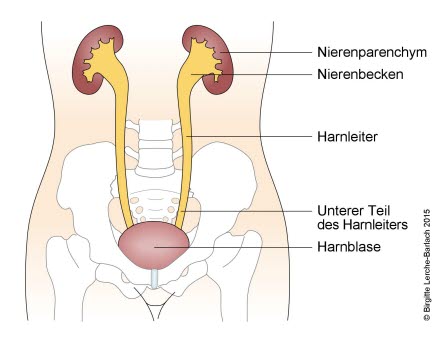
Urinreflux Grad 3
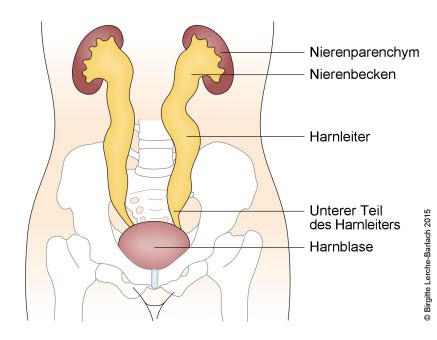
Urinreflux Grad 4
Quellen
Leitlinie
- Gesellschaft für Pädiatrische Nephrologie e.V. (GPN). Harnwegsinfektionen im Kindesalter – Diagnostik, Therapie und Prophylaxe. AWMF-Leitlinie Nr. 166-004. S2k, Stand 2021. www.awmf.org
Literatur
- Frech-Doerfler M, Holland-Cunz S, Sommer V. Vesikoureteraler Reflux beim Kind – eine Übersicht. Urologie in der Praxis 2021; 23: 111-17. link.springer.com
- Stein R, Rubenwolf P. Die Urologie. Berlin, Heidelberg: Springer, 2016. link.springer.com
- Gesellschaft für Pädiatrische Nephrologie e. V. (GPN). S2k-Leitlinie Harnwegsinfektionen im Kindesalter – Diagnostik, Therapie und Prophylaxe. S2k, AWMF-Leitlinie Nr. 166-004. Stand 2021. register.awmf.org
- Stein R, Beetz R, Thüroff JW. Kinderurologie in Klinik und Praxis. Stuttgart: Thieme, 2012. www.thieme-connect.de
- Voitl P. Vesikoureteraler Reflux. Monatsschrift Kinderheilkunde 2021; 169: 498-99. link.springer.com
- Nagler EVT, Williams G, Hodson EM, Craig JC. Interventions for primary vesicoureteric reflux. Cochrane Database of Systematic Reviews 2011, Issue 6. Art. No.: CD001532. DOI: 10.1002/14651858.CD001532.pub4. The Cochrane Library
Autor*innen
- Lino Witte, Dr. med., Arzt in Weiterbildung Allgemeinmedizin, Münster
- Die ursprüngliche Version dieses Artikels basiert auf einem entsprechenden Artikel im norwegischen hausärztlichen Online-Handbuch Norsk Elektronisk Legehåndbok (NEL, https://legehandboka.no/).