Zusammenfassung
- Definition: Fehlstellung mit lateraler Abweichung der Großzehe und medialer Abweichung des ersten Mittelfußknochens.
- Häufigkeit:Weit verbreitete Anomalie, die bei Frauen deutlich häufiger zu beobachten ist als bei Männern.
- Symptome: Schmerzen und Druckempfindlichkeit über Großzehengrundgelenk, insbesondere medial, sowie Schwierigkeiten beim Gehen.
- Untersuchung: Distaler Teil der Großzehe liegt 2. Zehe an oder überkreuzt diese. Köpfchen des Mittelfußknochens häufig durch mediale Exostose vergrößert, und die darüber liegende Haut ist medial gerötet, verhärtet und druckempfindlich.
- Diagnostik: Röntgenuntersuchung.
- Therapie: Konservative Therapie lindert Symptomatik, aber nicht Deformität. Bei deutlichen Beschwerden Operation Mittel der Wahl.
Allgemeine Informationen
Definition
- Synonyme: Großzehenballen, Ballenzehe
- Fehlstellung der Großzehe1
- laterale Deviation (Abduktion) und Valgusrotation der Großzehe sowie
- Adduktion, Varusrotation und Subluxation des 1. Metatarsalphalangealgelenks
Häufigkeit
- Häufigste Vorfußdeformität2
- Globale Prävalenz3
- 23 % bei 18- bis 65-Jährigen
- 35 % bei Patienten > 65 Jahre
- Frauen sind weit häufiger betroffen.4
- flexiblere Weichteile und konstitutionelle Bänderschwäche
- Tragen enger Schuhe mit hohen Absätzen
- Familiäre Disposition5
Ätiologie und Pathogenese
- Dysbalance zwischen intrinsischer und extrinsischer Fußmuskulatur sowie Bandstrukturen2
- Verstärkung durch unpassendes Schuhwerk
- Hallux valgus kann nach Arthritiden, Traumen oder als Folge neuropathischer Erkrankungen auftreten.
Pathogenese
- Die Großzehe ist normalerweise um 15–20 Grad valgisiert, und die Streck- und Beugesehnen verlaufen leicht lateral der Zehenachse.
- Ausgleich durch andere Fußmuskeln und Bandstrukturen sowie die Konfiguration des Fußskeletts, sodass insgesamt ein ausgeglichenes Kräfteverhältnis besteht und die leichte Valgusstellung stabil ist.2
- Störung des Gleichgewichts z. B. durch enge, hochhackige Schuhe
- Ausgleich durch andere Fußmuskeln und Bandstrukturen sowie die Konfiguration des Fußskeletts, sodass insgesamt ein ausgeglichenes Kräfteverhältnis besteht und die leichte Valgusstellung stabil ist.2
- Bei Valgusstellung von mehr als 20 Grad zunehmende Dezentrierung der Sehnen nach lateral
- Valgusstellung nimmt durch Sehnenzug immer weiter zu.
- Folgen der zunehmenden Valgisierung2
- Köpfchen des 1. Metatarsalknochens wird nach medial gedrückt.
- Der Druck von Schuhen führt zu chronischer Reizung der medialen Bursa des Metatarsalköpfchens.
- Mit der Zeit bildet sich eine Exostose, wodurch die Druckbeschwerden weiter verstärkt werden.
- Laterale Verschiebung der Großzehe hat auch Auswirkungen auf benachbarte Zehen.
- Entstehung von Hammer- oder Krallenzehenstellung möglich
- Transfermetatarsalgie
- Mehrbelastung der Mittelfußköpfchen II–IV bei Abrollvorgang des Fußes
- Köpfchen des 1. Metatarsalknochens wird nach medial gedrückt.
Prädisponierende Faktoren
- Angeborene Verkürzung des 1. Metatarsalknochens
- Rheumatische Erkrankungen1
- Gicht1
- Bindegewebserkrankungen, z. B. Marfan-Syndrom oder Ehlers-Danlos-Syndrom1
- Neuromuskuläre Erkrankungen, wie infantile Zerebralparese oder multiple Sklerose
- Assoziation mit anderen Fußfehlstellungen, z. B. Hohlfuß6
- Familiäre Belastung7
ICPC-2
- L98 Erworbene Deformität Extremität
ICD-10
- M20 Erworbene Deformitäten der Finger und Zehen
- M20.1 Hallux valgus (erworben)
Diagnostik
Diagnostische Kriterien
- Typische klinische Befunde mit lateraler Deviation der Großzehe
Anamnese
- Schmerzen und Druckempfindlichkeit über dem Großzehengrundgelenk, insbesondere auf dessen medialer Seite
- Beschwerden beim Gehen
- Patienten berichten häufig, dass es schwierig sei, gut passende Schuhe zu finden.
Klinische Untersuchung
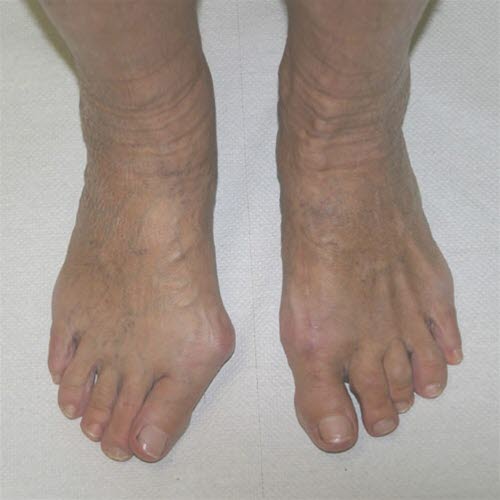
Hallux valgus vor und nach der Operation.
- Distaler Teil der Großzehe liegt an der 2. Zehe an oder überkreuzt diese.
- Mediale Pseudoexostose am Köpfchen des 1. Mittelfußknochen
- Hautveränderungen
- medial vom Köpfchen des 1. Mittelfußknochen Haut oft gerötet, hyperkeratotisch, druckempfindlich
- Offene Stellen?
- Beurteilung von Fußgewölbe und Rückfußstellung
- Untersuchen Sie die Fehlstellung benachbarter Zehen.
- Hammerzehen, Krallenzehen, Digitus-II-superductus?
- Beurteilen Sie das Bewegungsausmaß des Großzehengrundgelenks im Seitenvergleich.
- Neutral-Null-Methode: bei arthrotischen Veränderungen eingeschränkt, schmerzhaft und Kreptitationen
- Gelegentlich schmerzhafte Schleimbeutel5
- Fehlstellung flexibel oder fixiert?
- Manuell zu korrigieren?2
- Überprüfung benachbarter Gelenke
- Interphalangealgelenk I, Metatasophalangealgelenk II–V, Tarsometatarsalgelenk I
- Beweglichkeit oberes und unteres Sprunggelenk
- Fußpulse
- Neurologischer Status
Diagnostik beim Spezialisten
Leitlinie: Notwendige apparative Untersuchungen5
- Röntgen Vorfuß und Mittelfuß ap und lateral unter Belastung im Stand
- Bestimmung: Hallux valgus-Winkel (HV-Winkel)
- Bestimmung: Intermetatarsalwinkel I/II (IM I/II-Winkel)
- Bestimmung: Position des Metatarsale I-Kopf in Relation zu Sesambeinen
- Beurteilung: Gelenkkongruenz des Metatarsophalangealgelenk I
- Beurteilung: Arthrosegrad
- Beurteilung: Metatarsus addductus
Indikationen zur Überweisung
- Anhaltende Schmerzen
Checkliste zur Überweisung
Fuß- und Vorfußerkrankungen
- Zweck der Überweisung
- Diagnostik? Konservative Behandlung (orthopädische Hilfsmittel)? Operative Therapie?
- Anamnese
- Beginnende Fußbeschwerden? Trauma? Überlastung? Entwicklung?
- Welche Beschwerden: Schmerzen? Ruheschmerzen? Nachtschmerzen? Startschmerzen? Gehprobleme? Ungleiche Abnutzung der Schuhsohlen?
- Frühere Behandlungsversuche?
- Andere relevante Erkrankungen?
- Regelmäßige Medikamente?
- Folgen Funktionsverlust? Arbeitsunfähigkeit?
- Klinische Untersuchung
- Lokaler Status: Fehlstellung? Schwellung? Farbliche Veränderung? Lokale Empfindlichkeit und Hitze? Palpationsschmerz? Peripherer Puls? Beweglichkeit? Ergebnisse der isometrischen Tests?
- Ergänzende Untersuchungen
- Schwellung? Lokaler Temperaturanstieg? Neuropathie? Fußdeformität? Fußgeschwüre?
- Röntgen? Präoperativ ist eine Röntgenuntersuchung sinnvoll. Weitere Untersuchungen?
Therapie
Therapieziele5
- Schmerzen reduzieren.
- Fehlstellungen korrigieren.
- Funktionalität gewinnen.
Allgemeines zur Therapie
Leitlinie: Hallux valgus – Therapie5
- Beim Vorliegen eines symptomatischen Hallux valgus ist die operative Therapie zur Verbesserung der Schmerzsituation im Vergleich zur Einlagenversorgung oder Abwarten zu empfehlen.
- Konservative Therapie
- Ist bei moderaten Fehlstellungen und leichten Schmerzen zunächst in Erwägung zu ziehen.
- Operative Therapie
Konservative Therapie
Leitlinie: Hallux valgus – konservative Therapie5
- Beratung
- Aufklärung über mögliche Therapieformen und Verhaltensweisen
- Aufklärung über Sportmöglichkeiten und optimale Schuhversorgung (weiches Oberleder, große Zehenbox)
- Medikamentöse Therapie
- nichtsteriodale Anti-Rheumatika (NSAR)
- Physikalische Therapie
- Krankengymnastik, manuelle Therapie
- Orthopädietechnik
- Zehenspreizer
- Zehenpolster
- Einlagen mit retrokapitaler Abstützung bei Metatarsalgien
- Ballenrolle bei schmerzhafter Arthrose des Großzehengrundgelenks
- Orthesen zur Redression
Medikamentöse Therapie
- NSAR oral oder als lokales Gel
Operative Therapie
- Bei anhaltenden Schmerzen und ausbleibender Wirkung der konservativen Behandlung erfolgt die operative Therapie.
- Es muss nicht zwangsläufig der Hallux schmerzhaft sein, sondern auch durch den Hallux valgus verursachte, symptomatische Zehendeformitäten (Hammerzehe, Krallenzehe) können eine OP-Indikation zur Behebung der Deformität sein.2
- Kontraindikationen, u. a.:1
- ausgeprägte arterielle Verschlusskrankheit
- Symptomfreiheit
- Komorbiditäten mit erhöhtem kardiovaskulärem oder respiratorischem Risiko
- Hallux valgus ist keine vital gefährdende Erkrankung, strenge Nutzen-Risiko-Abwägung.
- Methode
- Kombination aus knöchernem und periartikulärem Weichteil-Eingriff
- Es gibt ca. 150 verschiedene Arten, den Hallux valgus zu operieren.2
- Es gibt keine ideale Operationsmethode oder eindeutig zu bevorzugenden postoperativen Maßnahmen.2
- Auswahl des Verfahrens wird individuell vom Ausmaß der Deformität und von der Erfahrung des Operateurs bestimmt.2
- Unterschieden wird zwischen:
- gelenkerhaltenden Operationen – Abtragung der Exostosen
- Korrekturosteomien
- gelenkresezierenden Operationen: Resektionsinterpositionarthroplastik, Arthrodese.5
- Üblicherweise wird die Exostose entfernt.
- außerdem entweder korrigierende Osteotomie am 1. Metatarsalknochen oder Weichteilplastik an Sehnen und Gelenkkapsel
- Bei schweren Fehlstellungen oder Instabilität im Tarsometatarselgelenk ist in der Regel eine Arthrodese des Tarsometatarselgelenks nötig.5
- Postoperativ wird je nach OP-Technik eine Verbandschuh, eine Orthese oder ein Gipsschuh mit Teil- oder Vollbelastung getragen für ungefähr 6 Wochen.
- Wirkung
- Die operative Therapie führt meist zu guten Ergebnissen
- Bei einigen Patienten entstehen nach einiger Zeit jedoch Rezidive der Fehlstellung und Schmerzen.
- In manchen Fällen dauert es lange (Monate oder Jahre), bis Besserung eintritt.
- Die chirurgische Behandlung führte im Vergleich zur Verwendung einer Orthese oder zur Nichtbehandlung zu weniger Schmerzen und einem geringeren Grad der Beeinträchtigung nach 12 Monaten.8
- Es bestehen keine großen Unterschiede zwischen den Erfolgsraten der verschiedenen Operationsmethoden.2
- Die operative Therapie führt meist zu guten Ergebnissen
- Patientenzufriedenheit
- Postoperativ sind ca. 85 % der Patienten sehr zufrieden und fast 90 % schmerzfrei.
- 10 % weniger zufriedene Patienten mit eingeschränktem Ergebnis und 5 % schlechte Ergebnisse2
- Die Patienten sollten sich bewusst sein, dass eine Valgusstellung von 10–25 Grad normal ist und dass der Rückgang der postoperativen Schmerzen und Schwellungen mehrere Monate dauern kann.9
- Die Patienten sollten darauf vorbereitet werden, dass der Fuß auch nach einer Operation nicht in engere Schuhe passen wird.
- Postoperativ sind ca. 85 % der Patienten sehr zufrieden und fast 90 % schmerzfrei.
Postoperative Therapie
- Röntgenkontrollen
- Leitliniengerechte Thrombosetherapie
- Die Patienten sollten neben Basismaßnahmen eine medikamentöse VTE-Prophylaxe mit niedermolekularen Heparinen in Abhängigkeit von der zunehmenden Mobilisierung erhalten.10
- Abschwellende Maßnahmen: Hochlagerung, NSAR, Eis, Lymphdrainage
- Passive und aktive Bewegungsübungen
- Das Tragen einer Orthese bis zu 6 Wochen ist meist erforderlich, währenddessen sollten die Patienten auf das Autofahren verzichten.
- Auch nach operativer Korrektur Auswahl eines geeigneten Schuhwerks eminent wichtig, um Rezidiven vorzubeugen.
Verlauf, Komplikationen und Prognose
Verlauf
- Der Grad der Fehlstellung korreliert nicht mit den Symptomen.
- Selbst bei schweren Fehlstellungen können Patienten asymptomatisch sein.
Komplikationen
- Infektion
- Wundheilungsstörungen
- Thrombose/Embolie
- Nerven-/Gefäßverletzung
- Chronisch regionales Schmerzsyndrom
- Fehlstellungsrezidiv
- Pseudarthrosebildung
- Osteonekrosebildung
- Arthrosebildung
Prognose
- Die Prognose ist unsicher.
- Bei einigen Patienten progrediert die Erkrankung schnell, bei anderen ist sie asymptomatisch.
- Unbehandelt meist progrediente Deformität, die jedoch nicht zwangsläufig zu Schmerzen und zu starkem Leidensdruck führt.5
- Eine frühzeitige Korrektur von Spreizfuß und die Verwendung geeigneter Schuhe kann den weiteren Verlauf begünstigen.
- Operativ bei > 85 % der Patienten sehr gute Ergebnisse2
Patienteninformationen
Worüber sollten Sie die Patienten informieren?
- Das Tragen geeigneten Schuhwerks kann den Verlauf des Hallux valgus beeinflussen.
- Die Rekonvaleszenzzeit nach der Operation beträgt häufig bis zu 6 Monate.
- Patienten, die eine Orthese tragen, sollten auf das Autofahren verzichten.11
Patienteninformationen in Deximed
Illustrationen
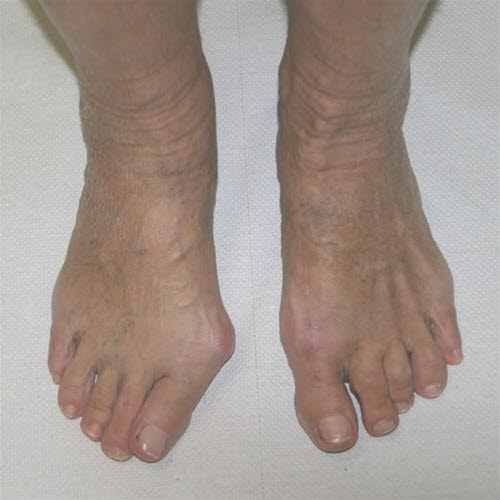
Hallux valgus vor und nach der Operation.
Quellen
Leitlinien
- Deutsche Gesellschaft für Orthopädie und Orthopädische Chirurgie. Hallux valgus. AWMF-Leitlinie 033-018. S2e, Stand 2015. www.awmf.org
- AWMF Arbeitsgem. der Wiss. Medizin. Fachgesellschaften. S3-Leitlinie Prophylaxe der venösen Thromboembolie. AWMF-Leitlinie 003-001. S3, Stand 2015. www.amwf.org
Literatur
- Frank CJ. Hallux Valgus. Medscape, last updated Jul 18, 2016. emedicine.medscape.com
- Wülker N, Mittag F: The treatment of hallux valgus. Dtsch Arztebl Int 2012; 109(49): 857−68. DOI: 10.3238/arztebl.2012.0857 www.aerzteblatt.de
- Nix S, Smith M, Vicenzino B. Prevalence of hallux valgus in the general population: a systematic review and meta-analysis. J Foot Ankle Res 2010; 3: 21. www.ncbi.nlm.nih.gov
- Nguyen USDT, Hillstrom HJ, Li W. Factors Associated with Hallux Valgus in a Population-Based Study of Older Women and Men: the MOBILIZE Boston Study. Osteoarthritis Cartilage 2010; 18(1): 41. www.ncbi.nlm.nih.gov
- Deutsche Gesellschaft für Orthopädie und Orthopädische Chirurgie. Hallux valgus.AWMF-Leitlinie Nr.033-018. Stand 2014. www.awmf.org www.awmf.org
- Nguyen US, Hillstrom HJ, Li W, et al. Factors associated with hallux valgus in a population based study of older women and men: the MOBILIZE Boston study. Osteoarthritis Cartilage 2010; 18: 41-6. PubMed
- Coughlin MJ, Jones CP. Hallux valgus: demographics, etiology, and radiographic assessment. Foot Ankle Int 2007; 28: 759-77. PubMed
- Torkki M, Malmivaara A, Seitsalo S, Hoikka V, Laippala P, Paavolainen P. Surgery vs orthosis vs watchful waiting for hallux valgus: a randomized controlled trial. JAMA 2001; 285: 2474-80. PubMed
- Buciuto R. Prospective Randomized Study of Chevron Osteotomy Versus Mitchell's Osteotomy in Hallux Valgus. Foot Ankle Int 2014; 35(12):1268-76. PubMed
- AWMF Arbeitsgem. der Wiss. Medizin. Fachgesellschaften. S3-Leitlinie Prophylaxe der venösen Thromboembolie. AWMF-Leitlinie 003-001, Stand 2015. www.awmf.org
- Dammerer D et al. Effect of surgical shoes on brake response time after first metatarsal osteotomy—a prospective cohort study. J Orthop Surg Res 2016;11: 14; doi: 10.1186/s13018-016-0350-9 DOI
- Vanore, JV, Christensen, JC, Kravitz, SR, et al. Diagnosis and treatment of first metatarsophalangeal joint disorders. Section 1: Hallux valgus. J Foot Ankle Surg 2003; 42: 112. PubMed
Autoren
- Lino Witte, Dr. med., Arzt in Weiterbildung, Innere Medizin, Frankfurt
- Ingard Løge, spesialist allmennmedisin, universitetslektor, institutt for sammfunsmedisinske fag, NTNU, redaktør NEL
- Carlos Saro Moncloa, med dr, överläkare, Ortopedkliniken, Södertälje sjukhus (Medibas)
- Arild Aamodt, overlege/professor, Ortopedisk avdeling, Lovisenberg Sykehus, Oslo