Zusammenfassung
- Definition:Von der Milz ausgehende Zysten.
- Häufigkeit:Selten.
- Symptome:Meist kaum Symptome, am häufigsten Beschwerden im Epigastrium.
- Befunde:Meist kein klinischer Befund, ggf. tastbare Resistenz.
- Diagnostik:Weitere Untersuchungen sind Ultraschall, CT, MRT.
- Therapie:Größere und symptomatische Milzzysten sollten operativ behandelt werden.
Allgemeine Informationen
Definition
- Von der Milz ausgehende Zysten
Häufigkeit
- Selten
- Primäre Milzzysten: Ca. 800 Fälle sind in der Literatur beschrieben.1-2
- Die Anzahl epithelialer Zysten in 42.327 Autopsien betrug 0,07 %.3
- Der weitverbreitete Einsatz von Ultraschall hat durch vermehrte Zufallsbefunde zu einer Erhöhung der Detektionsrate geführt.2
- Pseudozysten machen 80 % der Milzzysten aus, echte Zysten 20 %.4
- Wird meist bei Kindern und jungen Erwachsenen nachgewiesen, insbesondere echte, epitheliale Zysten.2
Ätiologie und Pathogenese
- Einteilung in parasitäre (v. a. Echinococcus granulosus) und nicht-parasitäre Zysten4
- Die nicht-parasitären Zysten werden weiter eingeteilt in:
- echte Milzzysten
- auch epitheliale Zysten oder kongenitale Zysten genannt
- Zeichnen sich durch eine Epithelschicht im Zystenlumen aus.
- verschiedene Ursachen: neoplastisch (Hämagiome, Lymphangiome), kongenital, Epidermoidzysten, Milzzysten bei polyzystischer Nierenerkrankung4-6
- Pseudozysten
- echte Milzzysten
Pathophysiologie
- Bei Pseudozysten infolge von Organisation eines Hämatoms oder infarzierten Areals
- Bei epithelialen Zysten nicht geklärt
Disponierende Faktoren
- Traumata (Pseudozysten)
ICPC-2
- B99 Blut-/Lymph-; Milzerkrankung, andere
ICD-10
- D73.4 Zyste der Milz
Diagnostik
Diagnostische Kriterien
- Klinischer Verdacht, der durch Sonografie (ggf. MRT, CT) bestätigt wird.
- Die endgültige Diagnose wird durch histologische Untersuchung nach Operation gestellt.4
Differenzialdiagnosen
- Zystische neoplastische Tumoren
- Parasitäre Zysten – speziell in endemischen Umgebungen für Echinokokkeninfektion
- Die Leber ist das häufigste Organ für Echinokokkenzysten, danach folgen Lunge und Milz.8
Anamnese
- Meist keine Symptome
- Oft Zufallsbefund bei einer radiologischen Untersuchung4
- Ggf. spürbare Raumforderung am unteren linken Rippenbogen4
- Zunehmende Symptome mit zunehmender Größe der Zyste
- Schmerzen linke Flanke oder Schulter
- epigastrische Schmerzen
- Übelkeit, Erbrechen, Blähungen, Durchfall (durch Kompression benachbarter Strukturen)2
- Adäquate Traumata in der Anamnese können auf Pseudozysten hinweisen.
- Akute Symptome können bei einer Ruptur, Blutung oder Abszedierung entstehen – kommen aber selten vor.2
- abdominelle Schmerzen
- Fieber
- Kreislaufinstabilität
- Aufenthalt in einem Endemiegebiet bezüglich einer Echinokokkeninfektion
Klinische Untersuchung
- Meist keine Befunde
- Evtl. Schmerz oder Unwohlsein bei Palpation
- Evtl. palpable Raumforderung
Ergänzende Untersuchungen
- Labor
- Blutbild (selten Thrombozytopenie)2
- Serologie auf Echinokokkeninfektion4
- bei entsprechendem Verdacht: CEA und/oder CA 19–94
- Sonografie
- zur Differenzierung solider oder zystischer Läsionen
- Charakteristika: Echofreie, dünnwandige Raumforderung, Septen sind möglich.4
Diagnostik bei Spezialist*innen
- MRT, CT
- Echte Zysten und Pseudozysten sind schwierig zu unterscheiden.
- Trabekulierungen und Septen sprechen für echten Zysten.
- Verkalkung in den Kapseln können bei beiden Typen auftreten.
- 2/3 der parasitären Zysten sind in der Bildgebung multilokulär.8
- MRT kann zur Differenzierung von parasitären und nicht-parasitären Milzläsionen hilfreich sein.1
- Echte Zysten und Pseudozysten sind schwierig zu unterscheiden.
Indikationen zur Überweisung/Klinikeinweisung
- Bei Zysten > 4–5 cm oder kompressionsbedingten Symptomen Überweisung in die Vizeralchirurgie zur OP-Planung
- Bei v. a. Ruptur, akute Blutung, Abszess Einweisung in die Viszeralchirurgie
Therapie
Therapieziele
- Komplikationen vermeiden.
- Die durch die Zyste entstehenden Beschwerden behandeln.
Allgemeines zur Therapie
- Operationsindikationen
- Zysten > 4–5 cm Durchmesser
- subjektive Beschwerden4
- Sollte eine vollständige Splenketomie geplant sein, sollten die Patient*innen möglichst präoperativ gemäß den Empfehlungen zur Asplenie geimpft werden.
- Pneumokokken: möglichst sequenziell
- mit 13-valentem Konjugatimpfstoff
- 6–12 Monate später mit 23-valentem Polysaccharidimpfstoff
- Haemophilus influenzae Typ b (Hib)
- Meningokokken: 4-valenter Konjugatimpfstoff gegen Serogruppen ACWY10
- Pneumokokken: möglichst sequenziell
- Kleine und asymptomatische Zysten können beobachtet werden.4
Operative Therapie
- Operative Optionen
- Möglichst milzkonservierender Eingriff, u. a. weil meist Kinder und Jugendliche betroffen sind.
- abhängig von der Lage der Zyste
- Zysten am oberen Pol oder lateral gelegene Zysten können gut milzerhaltend operiert werden.
- Zysten am unteren Pol, hilusnahe Zysten oder multiple Zysten können häufig nicht milzerhaltend operiert werden.4
- abhängig von der Lage der Zyste
- Das laparoskopische Vorgehen mit Splenektomie, Zystenentdeckelung oder Dekapsulierung (Entfernung eines möglichst großen Teils der Zystenwand) führen zu kürzerem Krankenhausaufenthalt, geringerer Morbidität und besseren kosmetischen Ergebnissen.11
- Die Dekapsulierung ist der Entdeckelung bezüglich Wiederverschluss und Rezidiv der Zyste überlegen.4
Verlauf, Komplikationen und Prognose
Verlauf
- Häufig asymptomatischer Verlauf
- Pseudozysten, die kleiner als 5 cm sind, können spontan zurückgehen.
Komplikationen
- Ruptur, Blutung oder Abszedierung
- Das Risiko ist bei Pseudozysten am größten.
- selten, aber potenziell lebensbedrohlich3
Prognose
- Bei epithelialen teilentfernten Zysten besteht nach der operativen Entdeckelung ein Risiko zum Rezidiv.4
Illustrationen
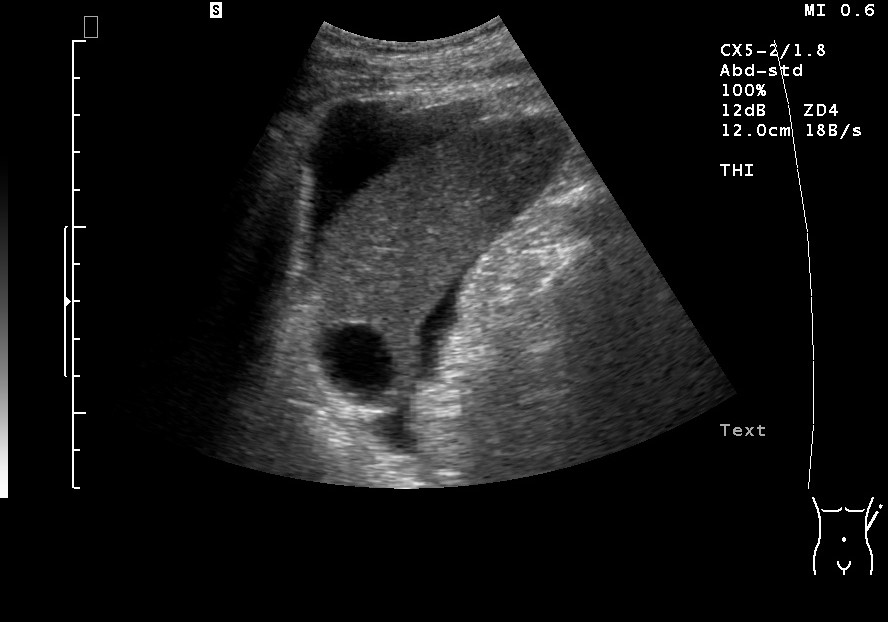
Einfache Milzzyste (mit freundlicher Genehmigung von sonographiebilder.de ©Albertinen-Diakoniewerk e. V., Hamburg)
Quellen
Literatur
- Schott A, Husak R, Kempf M. Milzzysten als Zufallsbefund - was tun? Dtsch Med Wochenschr 2014; 1390: 2132-2135. www.drkempf.de
- Ingle SB, Hinge Ingle CR, Patrike S. Epithelial cysts of the spleen: a minireview. World J Gastroenterol 20: 13899-13903, 2014. pubmed.ncbi.nlm.nih.gov
- Matsui T, Matsubayashi H, Sugiura T, Sasaki K, Ito H, Hotta K, Imai K, Tanaka M, Kakushima N, Ono H. A Splenic Epithelial Cyst: Increased Size, Exacerbation of Symptoms, and Elevated Levels of Serum Carcinogenic Antigen 19-9 after 6-year Follow-up. Intern Med. 2016;55(18):2629-34. pubmed.ncbi.nlm.nih.gov
- Termos S, Othman F, Aljewaied A, Alkhalil AM, Alhunaidi M, Parayil SM, Alabdulghani F. Symptomatic Giant Primary Nonparasitic Splenic Cyst Treated with Laparoscopic Decapsulation: A Case Report and Literature Review. Am J Case Rep. 2020 Nov 19;21:e927893. www.ncbi.nlm.nih.gov
- Thipphavong S, Duigenan S, Schindera ST, Gee MS, Philips S. Nonneoplastic, benign, and malignant splenic diseases: cross-sectional imaging findings and rare disease entities. AJR Am J Roentgenol. 2014;203(2):315. pubmed.ncbi.nlm.nih.gov
- Warshauer DM, Hall HL. Solitary splenic lesions. Semin Ultrasound CT MR. 2006;27(5):370. pubmed.ncbi.nlm.nih.gov
- Schalk E, Fischer T, Wolleschak D: Splenic cyst following abdominal trauma? Dtsch Arztebl Int 2019; 116: 362. www.aerzteblatt.de
- Khoury G, Abiad F, Geagea T, Nabout G, Jabbour S. Laparoscopic treatment of hydatid cysts of the liver and the spleen. Surg Endosc 2000; 14: 234-5. pubmed.ncbi.nlm.nih.gov
- Gianom D, Wildisen A, Hotz T, et al. Open and laparoscopic treatment of nonparasitic splenic cysts. Dig Surg 2003; 20:74. PubMed
- Robert Koch-Institut. Impfungen bei Asplenie (Entfernung der Milz oder Ausfall der Organfunktion). Stand: 14.8.2019. www.rki.de
- Szczepanik AB, Meissner AJ. Partial splenectomy in the management of nonparasitic splenic cysts. World J Surg. 2009;33:852–56. pubmed.ncbi.nlm.nih.gov
Autor*innen
- Franziska Jorda Dr. med., Fachärztin für Viszeralchirurgie, Ärztin in Weiterbildung Allgemeinmedizin, Kaufbeuren
- Die ursprüngliche Version dieses Artikels basiert auf einem entsprechenden Artikel im norwegischen hausärztlichen Online-Handbuch Norsk Elektronisk Legehåndbok (NEL, https://legehandboka.no/).