Red Flags und abwendbar gefährliche Verläufe1-2
|
Red Flags |
|
|
Höhergradige Lähmungen, Blasen-Mastdarmstörung, perianale Gefühlsstörung, Reithosenanästhesie, komplett Lähmungen |
|
|
Wandernde Schmerzen, Ausstrahlung in die Brust |
|
|
Trauma (auch Bagatelltrauma oder „Verheben“), bekannte Osteoporose, systemische Steroidtherapie, lokaler Klopfschmerz |
|
|
Fieber > 38,5 °C, nächtliche Schmerzen, Auslandsaufenthalt, Immunsuppression, konsumierende Grunderkrankung, i. v.-Drogenabusus |
Infektion, intraspinale Phlegmone, intraspinaler Abszess, Spondylodiszitis, Pyelonephritis |
|
Positive Tumoranamnese, höheres Alter, Nachtschweiß, Gewichtsabnahme, starker nächtlicher Schmerz, lokaler Klopfschmerz |
Tumor, Metastasen, pathologische Fraktur der Wirbelsäule |
|
Miktionsbeschwerden |
Allgemeine Informationen
Definition
- Definitionen gemäß der Nationalen Versorgungsleitlinie3
- Schmerzen < 6 Wochen Dauer: akute Rückenschmerzen
- Schmerzdauer 6–12 Wochen: subakute Rückenschmerzen
- Schmerzen > 12 Wochen: chronische Rückenschmerzen
- Rezidivierende Rückenschmerzen: wiederholt auftretende Rückenschmerzen nach einem symptomfreien Intervall von 6 Monaten
- Spezifische Rückenschmerzen: feststellbare Ursache, z. B. Infektion, Tumor, Osteoporose, Fraktur, Bandscheibenvorfall
- Nichtspezifische Rückenschmerzen: keine Hinweise auf spezifisch zu behandelnde Ursache
Häufigkeit
- Rückenschmerzen gehören zu den häufigsten Konsultationsgründen in der Hausarztpraxis.
- Lebenszeitprävalenz von etwa 80 %4
- Alter und Geschlecht3
- Frauen sind etwas häufiger betroffen.
- 1-Jahres-Prävalenz: 25 % der Frauen und 17 % der Männer
- Anstieg mit zunehmendem Alter
- chronische Kreuzschmerzen: < 30 Jahre 11 %, > 65 Jahre 30 %
- Frauen sind etwas häufiger betroffen.
- Kreuzschmerz führt seit Jahren die Statistiken der Anlässe für Arbeitsunfähigkeit und medizinische Rehabilitation an.3
Ätiologie
- Somatische Faktoren (z. B. degenerative Veränderungen der Wirbelsäule oder Bandscheibenvorfall)
- Psychische (z. B. Problemlösekompetenz, Selbstwirksamkeitserwartung)
- Soziale Faktoren (z. B. soziale Netze, Versorgungsstatus, Arbeitsplatz)
- In allen Altersgruppen geben Personen mit niedrigem Sozialstatus (gemessen an Bildung, beruflicher Stellung und Einkommen) häufiger Kreuzschmerzen an als Personen mit mittlerem oder hohem Sozialstatus.3
Diagnostische Überlegungen
- Am Anfang stehen eine genaue Anamnese und körperliche Untersuchung.
- In den meisten Fällen gehen die Beschwerden innerhalb einiger Wochen spontan zurück.
- Finden sich bei Patient*innen mit Kreuzschmerzen durch Anamnese und körperliche Untersuchung beim Erstkontakt keine Hinweise auf gefährliche Verläufe oder andere ernstzunehmende Pathologien, sollen vorerst keine weiteren diagnostischen Maßnahmen durchgeführt werden.3
- Alarmsymptome (Red Flags) dienen als Warnsignale für eine spezifische Ursache und sollten dringlich abgeklärt werden.5-6
- Frakturverdacht
- Trauma, entweder schwer oder auch Bagatelltrauma
- systemische Steroidtherapie
- Verdacht auf Tumor/Metastase
- positive Karzinom-Anamnese
- höheres Alter
- Nachtschweiß, Gewichtsabnahme
- starker nächtlicher Schmerz
- Verdacht auf Infektion
- Fieber
- nächtliche Schmerzen
- Auslandsaufenthalt
- Immunsuppression
- konsumierende Grunderkrankung
- i. v. Drogenabusus
- Verdacht auf Konus-Kauda-Syndrom
- höhergradige Lähmungen
- Blasen-Mastdarmstörungen
- perianale Gefühlsstörungen, Reithosenanästhesie
- komplette Lähmungen (Nerventod)
- Frakturverdacht
- Bereits zu Beginn einer Rückenschmerzepisode sollten Risikofaktoren für eine Chronifizierung abgeklärt werden (sog. Yellow Flags):
- Neigung zur Somatisierung
- Depressivität
- geringer Bildungsstand
- ausgeprägtes Schon- und Vermeidungsverhalten
- ausgeprägtes Krankheitsgefühl und Erleben der Krankheit
- schlechte Schmerzverarbeitung
- anhaltende Belastungen im beruflichen und privaten Alltag
- Rentenwunsch.
- Es ist sehr wichtig, am Anfang den übertriebenen Einsatz von Diagnostik zu vermeiden, um einer Chronifizierung keinen Vorschub zu leisten.3
ICPC-2
- L02 Rückensymptomatik/-beschwerden BWS
- L03 Untere Rückensymptomatik/-beschwerden
ICD-10
- M54 Rückenschmerzen
- F45.40 Psychogener Rückenschmerz
Differenzialdiagnosen
Nichtspezifische Rückenschmerzen
- Bei nichtspezifischen lumbalen Rückenschmerzen besteht kein sicherer Kausalzusammenhang zwischen Beschwerdeangabe, klinischem Befund und bildgebender Diagnostik.
- Entsprechende Zurückhaltung sollte bei der Veranlassung diagnostischer und therapeutischer Maßnahmen bestehen.6
- Bildgebung soll erst nach 4–6 Wochen anhaltender Schmerzen trotz leitliniengerechter Therapie erwogen werden.3
- Ein Großteil der Ursachen der Rückenschmerzen sind Funktionsstörungen, die nur anhand klinischer Befunde und nicht oder nur unzureichend durch bildgebende Verfahren nachweisbar sind.6
- segmentale Dysfunktionen (z. B. „Blockierungen“)
- Iliosakralgelenk-Syndrom
- veränderte Wirbelsäulenstatik (z. B. Hyperlordose, Steilstellung der Lendenwirbelsäule)
- gestörte Muskelfunktion (z. B. gekreuzte Syndrome nach Janda, Muskelverkürzungen, Triggerpunkte, Piriformis-Syndrom)
- Bindegewebsveränderungen (z. B. Verquellungen, Faszien-Hypomobilität)
- systemische Probleme (wie Koordinationsstörungen, Insuffizienz der Tiefenstabilität oder konstante Hypermobilität)
- Die Therapie besteht aus medikamentöser Schmerzlinderung und möglichst frühzeitiger Aufnahme der üblichen körperlichen Aktivität.
Spezifische Rückenschmerzen mit weniger dringlichem Handlungsbedarf
Bandscheibenvorfall
- Klinisch relevante Bandscheibenvorfälle sind mit einer Prävalenz von 1–3 % nur selten Ursache akuter Rückenschmerzen.7
- Leitsymptom ist der radikuläre Beinschmerz mit oder ohne sensomotorische Defizite.
- Therapie meist konservativ, selten operativ bei persistierenden Paresen oder Schmerzen
Kompressionsfraktur/Sinterungsfraktur
- Siehe Artikel Fraktur der Wirbelsäule.
- Ursachen
- in der Regel bei Menschen mit Osteoporose
- häufig nach Bagatelltraumen
- Epidemiologie
- am häufigsten bei älteren Frauen
- Symptome und Beschwerdebilder
- akute, anhaltende Rückenschmerzen, häufig lokal begrenzt
- Klinische Untersuchung
- schmerzhafte Bewegungseinschränkung
- Druck- und Klopfschmerz über dem betroffenen Wirbelsäulenabschnitt
- positiver Fersenfalltest
- Diagnostik bei Spezialist*in
- Röntgen, Knochendichtemessung
- Therapie
- medikamentöse Schmerztherapie
- Miederversorgung
- spezifische Osteoporose-Therapie
- Sturzprophylaxe
Entzündlich-rheumatische Rückenschmerzen
- Ursachen
- entzündliche Erkrankung insbes. der Wirbelsäule, aber auch in anderen Gelenken und extraartikulären Strukturen
- Spondylitis ankylosans
- reaktive Spondylarthritis
- Spondylarthritis psoriatica
- Spondylarthritis bei entzündlichen Darmerkrankungen
- entzündliche Erkrankung insbes. der Wirbelsäule, aber auch in anderen Gelenken und extraartikulären Strukturen
- Epidemiologie
- Tritt bei Männern häufiger und früher auf als bei Frauen.
- Prävalenz in Deutschland etwa 2 %8
- Symptome und Beschwerdebilder
- allmählich zunehmende Schmerzen und Steifheit im unteren Rücken und Gesäß
- Lokalisation des Schmerzes in der Regel in der gesamten Wirbelsäule und dem Iliosakralgelenk
- Nachtschmerz und anhaltende Morgensteifigkeit dominieren.
- tagsüber und durch körperliche Bewegung Verbesserung der Symptome
- Klinische Untersuchung
- eingeschränkte Mobilität in einem oder mehreren Bereichen der Wirbelsäule
- Druckempfindlichkeit über den Wirbelkörpern und dem Iliosakralgelenk
- häufig Enthesiopathien, z. B. der Achillessehne
- Diagnostik bei Spezialist*in
- Spondylitis ankylosans korreliert mit HLA-B-27.
Spondylolyse/Spondylolisthesis
- Siehe Artikel Spondylolyse und Spondylolisthesis.
- Ursachen
- Wirbelgleiten, erworben oder angeboren
- Symptome in erster Linie bei Jugendlichen (15–19 Jahre) und im Zusammenhang mit Sportarten mit Hyperlordose (Gymnastik, Stabhochsprung)
- Epidemiologie
- Prävalenz in der erwachsenen Bevölkerung etwa 7 % (Spondylolyse), Symptome nur bei 10 % der Betroffenen
- Symptome und Beschwerdebilder
- Schmerzen im unteren Rücken mit Ausstrahlung in Glutealmuskulatur und Oberschenkel
- häufig Verschlimmerung der Schmerzen im Laufe des Tages
- Klinische Untersuchung
- Schmerz verschlimmert sich bei Hyperextension, nicht jedoch bei Flexion.
- Hyperextension der Wirbelsäule im Stehen oder Liegen kann Schmerzen auslösen.
- Diagnostik bei Spezialist*in
- Röntgen zur Diagnosesicherung
- Einteilung nach Schweregrad des Gleitens nach Meyerding
- Therapie
- Physiotherapie mit Kräftigung der Rumpfmuskulatur, ggf. Rumpforthese.
- bei höhergradigen Formen operative Therapieverfahren7
Scheuermann-Krankheit
- Siehe Artikel Scheuermann-Krankheit.
- Ursachen
- wahrscheinlich verursacht durch aseptische Knochennekrose mit reduzierter Blutversorgung der Wachstumszone
- Nekrose ist nach vorne am ausgeprägtesten, führt zu keilförmigen Wirbeln.
- Vor allem die Brustwirbelsäule ist betroffen.
- Epidemiologie
- Tritt in der Regel während des Wachstumsschubs in der Pubertät auf.
- Ist bei Jungen häufiger als bei Mädchen.
- Symptome und Beschwerdebilder
- Mäßige Veränderungen im Bereich der Brustwirbelsäule sind häufig schmerzlos, bei lumbaler Beteiligung kommt es häufiger zu Schmerzen.
- Klinische Untersuchung
- erhöhte Kyphose im Bereich der Brustwirbelsäule
- Diagnostik bei Spezialist*in
- Röntgen zur Diagnosesicherung
- Therapie (je nach Schweregrad)
- Bewegungstherapie, -übungen
- ggf. Orthesen
- ggf. chirurgische Intervention
Skoliose
- Siehe Artikel Skoliose.
- Definition
- dreidimensionale Verkrümmung der Wirbelsäule
- Skoliosen kommen idiopathisch oder degenerativ vor.
- Epidemiologie
- Prävalenz liegt bei 3 %, aber behandlungsbedürftige Skoliosen machen lediglich 3 ‰ aus.
- idiopathische Skoliose viel häufiger bei Mädchen
- Symptome und Beschwerdebilder
- Normalerweise leiden Personen mit leicht- bis mittelgradiger Skoliose nicht häufiger unter Rückenschmerzen als andere Menschen.
- Der Rücken kann jedoch leichter ermüden.
- Klinische Untersuchung
- Vorbeugetest
- Beurteilung von Rippenbuckel, Lendenwulst, Torsion und Asymmetrie
- im Stehen Beurteilung von Schulterstand und Taillendreiecken
- Vorbeugetest
- Diagnostik bei Spezialist*in
- Bestätigung und Einteilung der Erkrankung mittels Röntgen
- Therapie (je nach Schweregrad und Beschwerden)
- Physiotherapie, Korsettbehandlung, Operation
Spondylose
- Siehe Artikel Spondylose.
- Definition
- arthrotische Veränderungen der Wirbelsäule
- Epidemiologie
- Die meisten Personen über 40 Jahre weisen eine Spondylose auf, aber nur wenige zeigen Symptome.
- Symptome und Beschwerdebilder
- meist kein Zusammenhang zwischen Spondylose und anderen Rückenproblemen
- Bei lumbaler Spondylose können sich die Schmerzen bei körperlicher Belastung verschlimmern.
- Klinische Untersuchung
- evtl. eingeschränkte Mobilität, sonst normaler klinischer Befund
- Diagnostik bei Spezialist*in
- Röntgen zur Diagnosesicherung
- Therapie
- intermittierende symptomatische Behandlung bei Rückenschmerzen
Spinalstenose
- Siehe Artikel Spinalstenose.
- Ursachen
- In der Regel Degeneration der Bandscheiben und Facettengelenke mit Verkalkungen, die zu einer Verengung des Wirbel- oder Nervenwurzelkanals führen.
- Beitragende Ursachen können ossifizierte, hypertrophe Veränderungen in den Facettengelenken, Verdickung des Ligamentum flavum, Spondylolisthesis, frühere Frakturen oder Rückenoperationen sein.
- Epidemiologie
- Tritt normalerweise bei älteren Personen (> 60 Jahre) auf.
- Symptome und Beschwerdebilder
- in die Beine ausstrahlende Schmerzen, Parästhesien und schnelle Ermüdung bei Aktivitäten
- Leitsymptom ist verringerte Laufdistanz (Claudicatio spinalis).
- Häufig nehmen die Schmerzen beim Vorbeugen ab.
- hierdurch „Öffnen“ des Spinalkanals
- Klinische Untersuchung
- Der klinische Untersuchungsbefund ist häufig unauffällig.
- Diagnostik bei Spezialist*in
- MRT zur Diagnosesicherung
- Therapie9
- Sofern keine neurologischen Defizite bestehen: Bewegungstherapie, physikalische Maßnahmen und medikamentöse Therapie, ggf. als multimodales ambulantes oder stationäres Behandlungsprogramm.
- bei schwerer Symptomatik, neurologischen Defiziten und fehlendem Ansprechen auf konservative Therapien: spinale Dekompression
Spezifische Rückenschmerzen mit dringendem Handlungsbedarf
Kauda-Syndrom
- Ursachen
- Kompression der Cauda equina, S2–S4
- Epidemiologie
- selten
- Symptome und Beschwerdebilder
- Störungen des Darms und der Blase
- Harnverhalt mit Überlaufinkontinenz
- ungewollter Stuhl-/Urinabgang
- bei Männern Erektionsstörung
- Klinische Untersuchung
- Reithosenanästhesie
- verminderter Sphinktertonus
- Therapie
- absolute OP-Indikation (Neurochirurgie)
Tumoren
- Metastasen sind die häufigste Manifestation von Tumoren an der Wirbelsäule.
- Erhöhte Wahrscheinlichkeit bei positiver Tumoranamnese und höherem Alter
- Symptome und Beschwerdebilder
- starke Schmerzen
- Nachtschmerz und in Ruhe
- lokaler Klopfschmerz
- B-Symptomatik
- Appetitlosigkeit, rasche Ermüdbarkeit
- Eine weiterführende Diagnostik ist zwingend erforderlich.
Spondylodiszitis10
- Definition
- Osteomyelitis der Wirbelsäule
- spezifische Spondylodiszitis: endogene Infektion bei Tuberkulose, Brucellose oder Pilzinfektionen
- nichtspezifische (pyogene) Spondylodiszitis: andere eiterbildende bakterielle Erreger, am häufigsten S. aureus
- Epidemiologie
- spezifische und nichtspezifische Spondylodiszitis zusammen: Inzidenz 30:250.000
- Diagnostik
- Labor (Leukozyten und CRP, Mikrobiologie zum Erregernachweis)
- Bildgebung: Röntgen und MRT
- Diagnosesicherung mittels Probebiopsie
- Therapie
- erregerspezifische Antibiotika über mehrere Monate
- Orthesenbehandlung kann erwogen werden; nach Ausschluss von Kontraindikationen oder Instabilitäten soll eine achsgerechte Mobilisation erfolgen und rückengerechtes Verhalten geschult werden.
- notfallmäßiges operatives Vorgehen bei neurologischen Ausfällen und Sepsis
Weitere extravertebrale Ursachen von Rückenschmerzen
- Pankreatitis
- Ulcus perforans
- Pyelonephritis
- Prostatitis
- Nierensteine
- Zoster
- Endometriose
- Myokardinfarkt
- Aortenaneurysma
Anamnese
- Abfragen von Red Flags und Yellow Flags
- Dauer der Beschwerden (akut/subakut/chronisch)
- Ausstrahlung
- radikulär (dermatombezogen bei Affektion von Spinalnerv)
- pseudoradikulär (z. B. nur gluteal oder bis in proximalen Oberschenkel bei Blockierung vom Sakroiliakalgelenk)
- Vorerkrankungen/Voroperationen der Wirbelsäule
- Subjektive Krankheitstheorie
- Bereits durchgeführte Therapiemaßnahmen
Klinische Untersuchung
- Siehe auch den Untersuchungskurs der Universität Freiburg – Wirbelsäule.
Allgemeines
- Patient*in entkleidet, am besten nur in Unterwäsche, untersuchen.
- Inspektion
- Asymmetrien: Schulter- oder Beckenschiefstand, Skoliose
- Haltung: ausgeprägte Kyphose oder Lordose?
- Muskelatrophien
- Rötungen, Schwellungen als Zeichen für Infektion
- Tannenbaumphänomen: charakteristische Faltenbildung bei (osteoporotischen) Sinterungsfrakturen
- OP-Narben
- Inspektion
- Lokalisation der Beschwerden
- Patient*in soll auf schmerzenden Bereich zeigen: z. B. Sakroiliakalgelenk, betroffener Bereich der Wirbelsäule, Nierenlager
- Sicherheitstests, u. a.:
- Fersenfalltest
- Patient*in steht auf Zehenspitzen und lässt sich auf die Fersen fallen.
- positiv: Schmerzauslösung als Anhalt für Fraktur
- Klopfschmerz über der Wirbelsäule.
- Fersenfalltest
- Funktionsuntersuchung der angrenzenden Gelenke, insbesondere bei LWS-Schmerzen
- Hüftgelenk, Sakroiliakalgelenk
- Neurologische Untersuchung
- Sensibilität, Motorik und Reflexe
- Lasègue-Test
- Anheben des gestreckten Beins in Rückenlage
- positiv: einschießende Schmerzen durch Dehnungsschmerz bei Affektion der Nervenwurzeln L4–S2
Sensibilität, Motorik und Reflexe
- Wichtig: 98 % der klinisch signifikanten Schädigungen der Bandscheiben treten im Bereich L4–L5 oder L5–S1 auf, d. h. in den Wurzeln von L5 und S1.
- Mögliche Auswirkungen bei L4-Beteiligung
- Schmerzen und Sensibilitätsstörungen vorn am Oberschenkel und medial am Bein
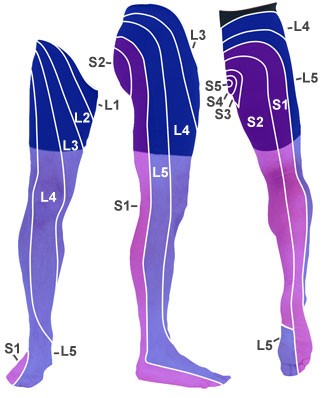 Dermatome
Dermatome - geschwächte Kniestreckung (Kennmuskel M. quadriceps femoris)
- Patellarsehnenreflex ggf. geschwächt
- Schmerzen und Sensibilitätsstörungen vorn am Oberschenkel und medial am Bein
- Mögliche Auswirkungen bei L5-Beteiligung
- Schmerzen und Sensibilitätsstörungen an der lateralen Seite von Oberschenkel/Bein, am Fußrücken, medial am Fußrand sowie bis in die Großzehe hinein
- geschwächter Großzehenheber (Fersengang erschwert)
- Tibialis-posterior-Reflex ggf. geschwächt
- Mögliche Auswirkungen bei S1-Beteiligung
- Schmerzen und Sensibilitätsstörungen an der Rückseite von Oberschenkel/Bein, lateral am Fußrand sowie bis in die Ferse und die 5. Zehe hinein
- Fußsenkerschwäche (Zehengang erschwert)
- Achillessehnenreflex ggf. geschwächt oder ausbleibend
Ergänzende Untersuchungen
In der Hausarztpraxis
- Bei akuten Rückenschmerzen und fehlenden Red Flags ist keine weitere Diagnostik erforderlich.
- Bei subakuten und chronischen Rückenschmerzen kommen folgende Untersuchungen ggf. zum Einsatz:
- psychosoziale Risikofaktoren: Erhebung anhand standardisierter Instrumente wie STarT Back Tool oder Örebro-Kurzfragebogen3
- geringes Risiko einer Chronifizierung: Gesamtpunktzahl ≤ 3
- mittleres Risiko: Gesamtpunktzahl ≥ 4 und ein Teilergebnis (Fragen 5–9) von ≥ 3
- hohes Risiko: Gesamtpunktzahl ≥ 4 und Teilergebnis (Fragen 5–9) von ≥ 4
- ggf. Labor (je nach Verdacht), z. B. Hb, BSG, Leukozyten, CRP, HLA-B27
- psychosoziale Risikofaktoren: Erhebung anhand standardisierter Instrumente wie STarT Back Tool oder Örebro-Kurzfragebogen3
- Ggf. Urinuntersuchung
- bei Verdacht auf Harnwegserkrankung
Diagnostik bei Spezialist*in
Multidisziplinäres Assessment
- Ein multidisziplinäres Assessment zur weiteren Therapieempfehlung soll durchgeführt werden:3
- nach 6 Wochen Schmerzdauer, alltagsrelevanten Aktivitätseinschränkungen und unzureichendem Therapieerfolg trotz leitliniengerechter Therapie sowie dem Vorliegen von psychosozialen und/oder arbeitsplatzbezogenen Risikofaktoren zur Chronifizierung
- nach 12 Wochen Schmerzdauer, alltagsrelevanten Aktivitätseinschränkungen und unzureichendem Therapieerfolg trotz leitliniengerechter Therapie
- bei chronischen nichtspezifischen Kreuzschmerzen mit erneuter therapieresistenter Exazerbation.
Bildgebung
- Die Bilddiagnostik hat eine niedrige Spezifität, und viele pathologische Befunde sind ohne klinische Bedeutung.
- Bildgebung soll erst nach 4–6 Wochen anhaltender Schmerzen trotz leitliniengerechter Therapie erwogen werden.3
- Ändert sich das klinische Beschwerdebild der Patient*innen nicht, ist keine erneute Bildgebung nötig. 3
Indikationen zur Überweisung bzw. Einweisung
- Überweisung an Spezialist*in
- Einweisung ins Krankenhaus
- Siehe oben spezifische Rückenschmerzen mit dringendem Handlungsbedarf: Spondylodiszitis, Tumoren, Kauda-Syndrom.
Therapie
Allgemeines zur Therapie
- Bei einer spezifischen Ursache soll eine zielgerichtete Therapie erfolgen.
- Die Empfehlungen zur Therapie der Rückenschmerzen beziehen sich auf die Nationale Versorgungsleitlinie.3
- Meist bessern sich akute Kreuzschmerzen von allein und brauchen keine spezifische Behandlung.
- Bewegung statt Bettruhe
- Patient*innen sollen zur Beibehaltung von körperlicher Aktivität aufgefordert und von Bettruhe soll abgeraten werden.
- Schmerzmittel: So viel wie nötig, so wenig wie möglich.
- Nicht-steroidale Antirheumatika sind die am ehesten empfohlenen Schmerzmittel.
- Siehe unten Abschnitt Medikamentöse Therapie.
- Massage, Akupunktur und andere passive Maßnahmen
- Alles, was Passivität fördert, soll nicht oder nur in Verbindung mit aktivierenden Maßnahmen eingesetzt werden.
- Den Schmerz frühzeitig multidisziplinär angehen.
- Bessern sich Kreuzschmerzen nach einigen Wochen nicht, soll die weitere Therapie multidisziplinär geplant werden.
- Halten Schmerzen länger als 6 Wochen an, soll Patient*innen eine multimodale Therapie angeboten werden, die Schmerz-, Psycho- und Bewegungstherapien kombiniert.
Medikamentöse Therapie
- Für detaillierte Therapieempfehlungen/Dosierungen siehe die Artikel Akute Rückenschmerzen und Chronische Rückenschmerzen.
- Folgende Empfehlungen gemäß der Nationalen Versorgungsleitlinie3
- Aufklärung, dass Medikamente nur eine unterstützende Therapieoption bei Kreuzschmerzen darstellen.
Medikamentenauswahl
- Nicht-steroidale Antirheumatika (NSAR) sind die am ehesten empfohlenen Schmerzmittel.
- Die Autor*innen der Leitlinie empfehlen eine Tagesdosis von bis zu 1,2 g Ibuprofen, 100 mg Diclofenac oder 750 mg Naproxen nicht zu überschreiten.
- Bei unzureichender Wirkung kann die Dosis kurzzeitig unter Beachtung und ggf. Prophylaxe der möglichen Nebenwirkungen auf bis 2,4 g Ibuprofen, 150 mg Diclofenac oder 1,25 g Naproxen erhöht werden, aber grundsätzlich gilt, dass NSAR in der niedrigsten effektiven Dosis für die kürzestmögliche Zeit eingesetzt werden.
- COX-2-Hemmer oder Metamizol können eingesetzt werden, wenn NSAR kontraindiziert sind oder nicht vertragen werden.
- Paracetamol sollte nicht zur Behandlung nichtspezifischer Kreuzschmerzen angewendet werden.
- Muskelrelaxanzien sollen nicht angewendet werden.
- Gabapentin, Pregabalin, Topiramat und Carbamazepin sollten nicht zur Behandlung nichtspezifischer Kreuzschmerzen angewendet werden.
- Antidepressiva sollten nicht zur Behandlung nichtspezifischer Kreuzschmerzen angewendet werden.
- Antidepressiva können zur Behandlung chronischer nichtspezifischer Kreuzschmerzen bei Vorliegen einer komorbiden Depression oder Schlafstörung angewendet werden.
- Opioide können zur Behandlung akuter nichtspezifischer Kreuzschmerzen bei fehlendem Ansprechen oder Vorliegen von Kontraindikationen gegen nichtopioide Analgetika angewendet werden.
- Opioide können zur Behandlung chronischer nichtspezifischer Kreuzschmerzen als eine Therapieoption für 4–12 Wochen angewendet werden.
- Die Opioidtherapie soll regelmäßig reevaluiert werden, bei akuten nichtspezifischen Kreuzschmerzen nach spätestens 4 Wochen, bei chronischen Kreuzschmerzen nach spätestens 3 Monaten.
Prävention
- Körperliche Bewegung/Aktivität
- Maßnahmen am Arbeitsplatz (ergonomische Gestaltung, Verhaltensprävention, Förderung der Arbeitsplatzzufriedenheit)
Patienteninformationen
Worüber sollten Sie die Patient*innen informieren?
- Akute Rückenschmerzen sind in der Regel kein Grund zur Beunruhigung und heilen ohne Therapie aus.
- Längere Bettruhe und Passivität sollten vermieden werden.
- Abwechslungsreiche körperliche Aktivitäten unterstützen die Heilung.
Patienteninformationen in Deximed
Video
- Siehe auch den Untersuchungskurs der Universität Freiburg – Wirbelsäule.
Illustrationen

Dermatome
Quellen
Leitlinien
- Deutsche Wirbelsäulengesellschaft e. V. (DWG). Deutsche Gesellschaft für Orthopädie und Orthopädische Chirurgie e. V. (DGOOC). Diagnostik und Therapie der Spondylodiszitis. S2k, AWMF-Leitlinie Nr. 151-001. Stand 2020. www.awmf.org
- Nationale Versorgungsleitlinie (NVL-Programm) der Bundesärztekammer (BÄK), Kassenärztliche Bundesvereinigung (KBV) und der Arbeitsgemeinschaft der wissenschaftlichen medizinischen Fachgesellschaften (AWMF). Nationale VersorgungsLeitlinie Kreuzschmerz. 2. Auflage. Stand März 2017. www.leitlinien.de
Literatur
- Schaufelberger M, Meer A, Furger P, Derkx H et al. Red Flags - Expertenkonsens - Alarmsymptome der Medizin. Neuhausen am Rheinfall, Schweiz: Editions D&F, 2018.
- Fleischmann T. Fälle Klinische Notfallmedizin - Die 100 wichtigsten Diagnosen. München, Deutschland: Elsevier, 2018.
- Nationale Versorgungsleitlinie (NVL-Programm) der Bundesärztekammer (BÄK), Kassenärztliche Bundesvereinigung (KBV) und der Arbeitsgemeinschaft der wissenschaftlichen medizinischen Fachgesellschaften (AWMF). Nationale VersorgungsLeitlinie Kreuzschmerz. 2. Auflage. Stand 2017. www.leitlinien.de
- Bublak R. Unspezifische Kreuzschmerzen: Metaanalyse bestätigt Wirkung der Akupunktur. Schmerzmedizin 2022; 38: 11. link.springer.com
- Verhagen AP, Downie A, Popal N, Maher C, Koes BW. Red flags presented in current low back pain guidelines: a review. Eur Spine J. 2016 Sep;25(9):2788-802. www.ncbi.nlm.nih.gov
- Casser HR, Seddigh S, Rauschmann M. Acute lumbar back pain—investigation, differential diagnosis and treatment. Dtsch Arztebl Int 2016; 113: 223–34 www.aerzteblatt.de
- Hildebrandt J, Pfingsten M. Rückenschmerz und Lendenwirbelsäule. 2. Auf. 2012, Elsevier München, S. 215ff.
- Braun, J et al. Prevalence of spondylarthropathies in HLA-B27 positive and negative blood donors. Arthritis Rheum, 1998. 41(1): 58-67. www.ncbi.nlm.nih.gov
- Kalff R, Ewald C, Waschke A, Gobisch L, Hopf C. Degenerative lumbar spinal stenosis in older people—Current treatment options. Dtsch Arztebl Int 2013; 110(37): www.aerzteblatt.de
- Deutsche Wirbelsäulengesellschaft e. V. (DWG). Deutsche Gesellschaft für Orthopädie und Orthopädische Chirurgie e.V. (DGOOC). Diagnostik und Therapie der Spondylodiszitis. S2k, AWMF-Leitlinie Nr. 151-001. Stand 2020. www.awmf.org
Autor*innen
- Lino Witte, Dr. med., Arzt in Weiterbildung Allgemeinmedizin, Münster
- Annette Becker, Prof. Dr. med., Abteilung Allgemeinmedizin, präventive und rehabilitative Medizin Philipps-Universität Marburg (Review)
- Die ursprüngliche Version dieses Artikels basiert auf einem entsprechenden Artikel im norwegischen hausärztlichen Online-Handbuch Norsk Elektronisk Legehåndbok (NEL, https://legehandboka.no/).