Zusammenfassung
- Definition:Luft gelangt in den Pleuraraum, kann aber nicht mehr entweichen. Akut lebensbedrohliche Situation, die unbehandelt zum Tod führt.
- Häufigkeit:Seltenes Ereignis bei spontan atmenden Patient*innen; vor allem traumatischer Genese.
- Symptome:Brustschmerzen, Dyspnoe, Angst, vegetative Symptome.
- Befunde:Fehlendes Atemgeräusch auf der betroffenen Thoraxseite, Tachypnoe, Tachykardie, Hypoxie, ggf. weitere Schockzeichen.
- Diagnostik:Typische Klinik, sonografischer Befund.
- Therapie:Pleuradekompression.
Prüfungsrelevant für die Facharztprüfung Allgemeinmedizin1
Vorgehen im Notfall
- Rettungsdienst rufen (112)
Pleuradekompression
- Ein klinisch vermuteter Spannungspneumothorax soll umgehend dekomprimiert werden.
- Insbesondere bei eingetretener Kreislauf- oder Atemstörung soll eine sofortige notfallmäßige Entlastung durchgeführt werden.
- Der Zeitverlust durch den Transport auch in ein in unmittelbarer Nähe gelegenes Krankenhaus stellt eine nicht zu vertretende Verzögerung dar.
- Im Rahmen der Präklinik ist es nicht von Bedeutung, die Evakuierung von Luft und Blut möglichst komplett durchzuführen.
- Nadeldekompression: schnell durchführbar, aber häufig keine hinreichende Dekompression
- Nach einem erfolglosen Versuch soll kein zweiter vorgenommen werden, sondern unverzüglich eine chirurgische Dekompression mit oder ohne Einlage einer Thoraxdrainage erfolgen.
Durchführung der Nadeldekompression
- Punktion in der Medioklavikularlinie 2.–3. ICR (Vermeidung einer Punktion weiter medial) oder vordere Axillarlinie 4.-5. ICR
- Punktion mittels großlumiger Venenverweilkanüle (14 oder 12 G) mit einer Länge von ca. 50 mm auf geradem Weg mit einer aufgesetzten Spritze unter Aspiration, und zwar so lange, bis Luft aspiriert wird.
- Nach Punktion sollte der Stahlmandrin in situ belassen werden, um ein Abknicken der ungeschützten Plastikkanüle zu vermeiden.
Allgemeine Informationen
Definition
- Ein Spannungspneumothorax entsteht, wenn Luft in den Pleuraspalt gelangt, aber nicht mehr entweichen kann.
- Ein Spannungspneumothorax ist eine akut lebensbedrohliche Situation und führt unbehandelt in aller Regel innerhalb weniger Minuten zum Tod.2
Häufigkeit
- Der Spannungspneumothorax bei spontan atmenden Patient*innen ist ein seltenes Ereignis.3
- Der Spannungspneumothorax ist die häufigste reversible Ursache des traumatischen Herz-Kreislauf-Stillstandes.2
- Ein nicht behandelter Spannungspneumothorax wurde als eine der häufigsten möglicherweise vermeidbaren Todesursachen identifiziert.4
Ätiologie und Pathogenese
- Auslösende Faktoren sind meist penetrierende oder stumpfe Thoraxverletzungen und Rippenfrakturen.
- Selten auch als Folge eines Spontanpneumothorax
- Ursachen sind hierbei zugrunde liegende Lungenerkrankungen (Bullae, Asthma bronchiale, COPD u. a.).3
- Ein Pneumothorax ohne Spannungskomponente geht bei mechanischer Beatmung nicht selten in einen Spannungspneumothorax über.5
- Durch einen Ventilmechanismus zwischen Lunge und Pleura gelangt Luft in den Pleuraraum, aber nicht mehr hinaus.3
- Es entsteht ein Überdruck in der betroffenen Pleurahöhle.
Disponierende Faktoren
- Penetrierende Thoraxverletzungen
- Stumpfe Thoraxtraumata mit Rippenfrakturen
- Überdruckventilation
- Mit der Entwicklung eines Spannungspneumothorax aus einem normalen Pneumothorax ist nach Intubation und mechanischer Ventilation in 1 von 7 Fällen zu rechnen.2
- Spontanpneumothorax
- Stattgehabte kardiopulmonaler Reanimation
- Vorbekannte Lungenerkrankungen, v. a. Asthma bronchiale und bullöses Emphysem6
ICPC-2
- R99 Atemwegserkrankung IKA
ICD-10
- J93.0 Spontaner Spannungspneumothorax
- J93.8 Sonstiger Pneumothorax
- J93.9 Pneumothorax, nicht näher bezeichnet
- S27.0 Traumatischer Pneumothorax
Diagnostik
Diagnostische Kriterien
- Die Kombination aus einseitig fehlendem Atemgeräusch und kardiorespiratorischer Instabilität legt die Diagnose Spannungspneumothorax so nahe, dass umgehend therapeutische Maßnahmen ergriffen werden müssen.2
- Die therapeutischen Konsequenzen einer Fehldiagnose sind weniger schwerwiegend als eine unterlassene Notfalltherapie.2
Differenzialdiagnosen
- Zu den „Big Five“ der Thoraxschmerzen werden neben dem Spannungspneumothorax der akute Myokardinfarkt, die Lungenembolie, das akute Aortensyndrom und das Booerhave-Syndrom gezählt.5
Akutes Koronarsyndrom
- Bei 20–25 % der Notfallpatient*innen mit Thoraxschmerzen liegt ein akutes Koronarsyndrom (STEMI, NSTEMI, instabile Angina pectoris) vor.5
- Die Diagnose erfolgt meist über EKG und Laborwerte, insbesondere Troponin T.
Lungenembolie
- In den meisten Fällen liegt eine tiefe Beinvenenthrombose zugrunde.
- Zu den Thoraxschmerzen können Dyspnoe, Tachypnoe und Tachykardie, Husten und ggf. Hämoptysen hinzukommen.
- Der Beginn ist häufig plötzlich.
- Bestimmung von D-Dimer und Wells-Score
Aortendissektion/akutes Aortensyndrom
- Plötzlich auftretende, starke Brustschmerzen, evtl. Ausstrahlung in den Hals oder zwischen die Schulterblätter
- Die Diagnose erfolgt klinisch, mittels Echokardiografie und CT.
Spontane Ösophagusperforation
- Sehr selten
- Meist nach heftigem Erbrechen
- Assoziiert mit starkem Alkoholkonsum
- Die Diagnose erfolgt klinisch, endoskopisch und mittels Bildgebung.
Spontanpneumothorax3
- Primär am häufigsten bei jungen, großen und schlanken männlichen Rauchern
- Sekundär aufgrund von Lungenerkrankungen
- Diagnose erfolgt klinisch und mittels Sonografie oder Röntgen-Thorax
- Kann sich sehr selten zu einem Spannungspneumothorax entwickeln.
Andere Ursachen eines Thoraxtraumas mit Kreislaufinstabilität7
- Atemwegsobstruktion
- Akute Herzbeuteltamponade
- Hämatothorax
- Instabiler Thorax
- Offener Pneumothorax
- Traumatische Aortenruptur
- Tracheobronchiale Verletzung
- Stumpfe Herzverletzungen
- Lungenkontusion
- Siehe auch Artikel Thoraxtrauma.
Anamnese
- Patient*innen mit Spannungspneumothorax haben in der Regel eine ausgeprägte klinische Symptomatik.
- Möglicher Auslöser (Trauma, Unfall, Sturz)
- Die Anamnese sollte sich zunächst auf das Nötigste beschränken, um klinische Untersuchung und rasche Behandlung nicht zu verzögern.
- Rasch progrediente Atemnot3
- Tachypnoe3
- Thoraxschmerzen
- Schmerzcharakter stechend bzw. scharf (pleuritischer Thoraxschmerz)
- Verstärkt sich bei Husten und tiefer Inspiration.5
- Angst
- Vorerkrankungen
Klinische Untersuchung
- Im Verlauf rasch zunehmende Dyspnoe3
- Abgeschwächtes oder fehlendes Atemgeräusch auf der erkrankten Seite, ggf. hypersonorer Klopfschall3
- Halsvenenstauung3 (nicht bei schwerer Hypotonie8)
- Hypoxie und Tachypnoe
- Tachykardie und Hypotonie3
- Weitere Zeichen eines Schocks (Bewusstseinsstörung, Kaltschweißigkeit, Blässe, ggf. Zyanose, marmorierte Haut)6
- Ggf. Hautemphysem
- Herzstillstand2
- Bei spontan atmenden Patient*innen liegen tendenziell zunächst respiratorische und erst zuletzt zirkulatorische Störungen vor.2
- Bei beatmeten Patient*innen eher zirkulatorische Störungen und Anstieg der Beatmungsdrücke2
Ergänzende Untersuchungen in der Hausarztpraxis
- Bei klinischem Verdacht auf einen Spannungspneumothorax (Kreislaufinstabilität, Schockzeichen, fehlendes Atemgeräusch auf einer Seite) darf die Therapie nicht durch bildgebende oder andere Diagnostik verzögert werden.
Diagnostik im Krankenhaus
- Auch im Krankenhaus erfolgt die Diagnostik nur bei kreislaufstabilen Patient*innen und unmittelbarer Verfügbarkeit oder nach Dekompression des Spannungspneumothorax.
Sonografie3
- Zeichen eines Pneumothorax
- Fehlen der Atemverschieblichkeit der Lunge („Lungengleiten“)
- nicht detektierbarer Pleuraspalt
- Luftartefakte mit fehlender Atemverschieblichkeit
- Exzellente Genauigkeit zur Diagnose des Pneumothorax, dem Röntgen-Thorax überlegen
- Beim Spannungspneumothorax vor Pleuradekompression kein Zeitverlust durch bildgebende Diagnostik!
Röntgen-Thorax
- Zeitnah verfügbar, aber der Sonografie unterlegen3
EKG
- Hauptsächlich zur Unterstützung der differenzialdiagnostischen Überlegungen
BGA
- Eine Blutgasanalyse soll nicht zur Verzögerung der klinischen Diagnostik führen, kann aber zur Beurteilung einer Hypoxie und einer respiratorischen Azidose hilfreich sein.8
Indikationen zur Klinikeinweisung
- Nach notfallmäßiger Pleuradekompression: unverzügliche Einweisung in ein Krankenhaus
Therapie
Allgemeines zur Therapie
- Ein klinisch vermuteter Spannungspneumothorax soll umgehend dekomprimiert werden.2
- Insbesondere bei eingetretener Kreislauf- oder Atemstörung soll eine sofortige notfallmäßige Entlastung durchgeführt werden.2
- Der Zeitverlust durch den Transport auch in ein in unmittelbarer Nähe gelegenes Krankenhaus stellt eine nicht zu vertretende Verzögerung dar.2
- Im Rahmen der Präklinik ist es nicht von Bedeutung, die Evakuierung von Luft und Blut möglichst komplett durchzuführen.2
- Ein durch Auskultationsbefund diagnostizierter Pneumothorax sollte bei Patient*innen, die mit Überdruck beatmet werden, wegen der hohen Gefahr des Übergangs in einen Spannungspneumothorax dekomprimiert werden.2
Pleuradekompression
Leitline: Polytrauma/Schwerverletzten-Behandlung2
- Die Entlastung eines Spannungspneumothorax kann mittels Nadeldekompression, chirurgischer Eröffnung des Pleuraspaltes (zunächst alleine) oder Eröffnung des Pleuraspaltes mit unmittelbar anschließender Thoraxdrainagenanlage erfolgen. Vergleichende Studien, die die Überlegenheit eines der drei Verfahren belegen, liegen nicht vor.
- Nadeldekompression: schnell durchführbar, aber häufig keine hinreichende Dekompression
- Nach einem erfolglosen Versuch soll kein zweiter vorgenommen werden, sondern unverzüglich eine chirurgische Dekompression mit oder ohne Einlage einer Thoraxdrainage erfolgen.
- Bei adipösen Patient*innen soll eine primäre chirurgische Dekompression erwogen werden.
- Zur Nadeldekompression sind sowohl der 2.–3. ICR der Medioklavikularlinie als auch der 5. ICR in der vorderen oder mittleren Axiallarlinie mögliche Punktionsstellen.
- Anschließend sollte eine chirurgische Eröffnung des Pleuraspaltes (Minithorakotomie), mit oder ohne Thoraxdrainage, erfolgen.
- Eine Empfehlung für einen zu präferierenden Punktionsort kann nicht ausgesprochen werden.
- Als Punktionsort für die Einlage einer Pleuradrainage wird sowohl der 4.–6. Interkostalraum in der vorderen bis mittleren Axillarlinie als auch der 2.–3. Interkostalraum in der mittleren Klavikularlinie empfohlen.
- Falls eine Drainage eingelegt wird, Verwendung von 24–32-Fr-Drainagen empfohlen.
Durchführung der Nadeldekompression2
- Punktion in der Medioklavikularlinie 2.–3. ICR (Vermeidung einer Punktion weiter medial) oder vordere Axillarlinie 4.-5. ICR
- Punktion mittels großlumiger Venenverweilkanüle (14 oder 12 G) mit einer Länge von ca. 50 mm auf geradem Weg mit einer aufgesetzten Spritze unter Aspiration, und zwar so lange, bis Luft aspiriert wird.
- Nach Punktion sollte der Stahlmandrin in situ belassen werden, um ein Abknicken der ungeschützten Plastikkanüle zu vermeiden.
Durchführung der chirurgischen Dekompression und Thoraxdrainage2
- Durchführung in steriler Technik
- Hautdesinfektion
- Bei nicht tief bewusstlosen Patient*innen Applikation einer Lokalanästhesie bis einschließlich der Pleura parietalis
- Punktionsort für die Einlage einer Pleuradrainage
- 4.–6. Interkostalraum in der vorderen bis mittleren Axillarlinie – oder –
- 2.–3. Interkostalraum in der mittleren Klavikularlinie
- Orientierungshilfen: Mamille beim Mann, submammäre Umschlagsfalte bei der Frau, oder 1 Handbreit (Patientenhand) unterhalb der Axilla
- Mit dem Skalpell quere ca. 4–5 cm lange Hautinzision über der Rippe, die den zu punktierenden Interkostalraum unten begrenzt, oder eine Rippe tiefer.
- Stumpfe Präparation der Subkutis und der Interkostalmuskulatur am Oberrand der Rippe mit einer stumpfen Schere oder Klemme
- Durchtrennung der Pleura stumpf oder mittels eines kleinen Schnitts mit der Schere
- Einführen eines Fingers (steriler Handschuh) in den Pleuraspalt, um den korrekten Zugang zum Pleuraspalt zu verifizieren und um sicherzustellen, dass keine Adhäsionen vorliegen, oder um diese ggf. zu lösen.
- Soll nur die einfache Eröffnung des Brustkorbs erfolgen, so wird die Wunde mit einer sterilen Kompresse/Folie abgedeckt, die an einer Seite nicht verklebt wird (Ventilbildung).
- Soll eine Thoraxdrainage eingelegt werden, Einlage derselben durch den präparierten Kanal.
- Verwendung von 24–32-Fr-Drainagen
- Einführhilfen
- der parallel eingeführte Finger
- Eine Klemme, die die Drainagespitze fasst.
- Ein Trokar kann zur Führung der Drainage (nicht zur Präparation oder Perforation der Thoraxwand!) verwendet werden.
- Dazu ist sicherzustellen, dass die Spitze des Trokars keinesfalls über die Drainagenspitze heraussteht und keine Kraft beim Vorschieben der Drainage angewendet wird.
- Sicherung der Drainage gegen Dislokation mittels Pflasterzügel oder Annaht
Medikamentöse Therapie
- Sauerstoffgabe bei Hypoxie
Verlauf, Komplikationen und Prognose
Verlauf
- Ein Spannungspneumothorax ist eine akut lebensbedrohliche Situation und führt unbehandelt in aller Regel zum Tod. Beim Auftreten von Zeichen der eingeschränkten Lungen- und Kreislauffunktion kann der Tod innerhalb von wenigen Minuten eintreten.2
Komplikationen
- Die Komplikationen bzw. der Verlauf eines unbehandelten Spannungspneumothorax sind im Gegensatz zu den Komplikationen möglicher Fehler bei Behandlung infolge einer Fehldiagnose als schwerwiegender einzuschätzen.2
- Komplikationen sind bei prähospital angelegten Thoraxdrainagen signifikant häufiger als bei innerklinischer Anwendung.2
- subkutane Fehllagen (2,53 vs. 0,39 %),
- intrapulmonale Fehllagen (1,37 vs. 0,63 %)
- intraabdominelle Fehllagen (0,87 vs. 0,73 %)
Prognose
- Unbehandelt tödlicher Verlauf
- Bei rechtzeitiger und suffizienter Behandlung rasche Rückbildung der lebensbedrohlichen Akutsituation2
Patienteninformationen
Patienteninformationen in Deximed
Illustrationen
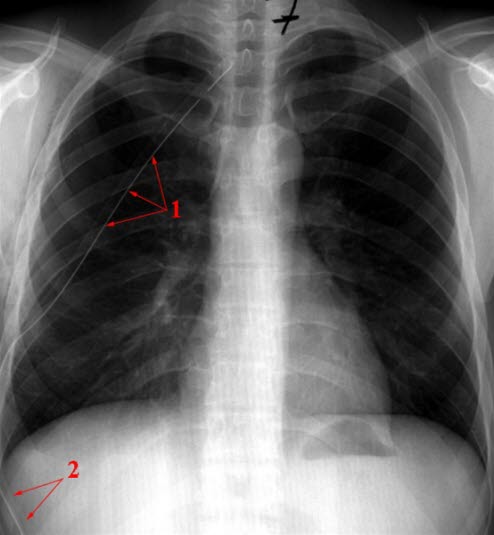
Spannungspneumothorax, behandelt. 1= Thoraxdrainage. Normalisierung von Mediastinum und Zwerchfell (2)
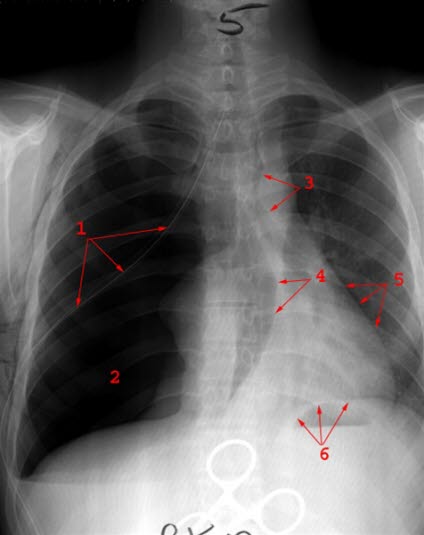
Spannungspneumothorax. Vollständig kollabierte rechte Lunge, einliegende Thoraxdrainage in der re Thoraxhälfte unmittelbar nach Einlage (1) und Mediastinalverlagerung zur gesunden Seite (Verschiebung der Herz- und Tracheasilhouette = 3,4,5). Tiefstehendes Zwerchfell auf der betroffenen Seite. 6= linkes Zwerchfell.
Quellen
Leitlinien
- Deutsche Gesellschaft für Unfallchirurgie. Polytrauma/Schwerverletzten-Behandlung. AMWF-Leitlinie Nr. 187-023. S3, Stand 2022. www.awmf.org
- Deutsche Gesellschaft für Thoraxchirurgie. Diagnostik und Therapie von Spontanpneumothorax und postinterventionellem Pneumothorax. AWMF-Leitlinie Nr. 010-007. S3, Stand 2018. www.awmf.org
Literatur
- Lohnstein M, Eras J, Hammerbacher C. Der Prüfungsguide Allgemeinmedizin - 4. Auflage. Augsburg: Wißner-Verlag, 2022.
- Deutsche Gesellschaft für Unfallchirurgie. Polytrauma/Schwerverletzten-Behandlung. AMWF-Leitlinie Nr. 012-019, Stand 2022. register.awmf.org
- Deutsche Gesellschaft für Thoraxchirurgie. Diagnostik und Therapie von Spontanpneumothorax und postinterventionellem Pneumothorax. AWMF-Leitlinie Nr. 010-007, Stand 2018. www.awmf.org
- Kleber C, Giesecke MT, Tsokos M, Haas NP, Buschmann CT. Trauma-relatedpreventabledeathsin Berlin 2010: need to change prehospital management strategies and trauma management education. World J Surg. 2013;37(5):1154-61. pubmed.ncbi.nlm.nih.gov
- Bruno RR, Donner-Banzhoff N, Söllner W, et al. Interdisziplinäre Versorgung akuter Thoraxschmerzen. Dtsch Arztebl Int 2015. www.aerzteblatt.de
- Bennett J, Vella C, Umerah O. Pneumothorax. BMJ Best Practice, last updated Nov 25, 2021 bestpractice.bmj.com
- Dogrul BN, Kiliccalan I, Asci ES, Peker SC. Blunt trauma related chest wall and pulmonary injuries: An overview. Chin J Traumatol. 2020 Jun;23(3):125-138. www.ncbi.nlm.nih.gov
- Sharma A, Jindal P. Principles of diagnosis and management of traumatic pneumothorax. J Emerg Trauma Shock 2008. www.ncbi.nlm.nih.gov
Autor*innen
- Franziska Jorda, Dr. med., Fachärztin für Viszeralchirurgie und für Allgemeinmedizin, Kaufbeuren
- Die ursprüngliche Version dieses Artikels basiert auf einem entsprechenden Artikel im norwegischen hausärztlichen Online-Handbuch Norsk Elektronisk Legehåndbok (NEL, https://legehandboka.no/).