Was ist eine Pilzinfektion im Mund?
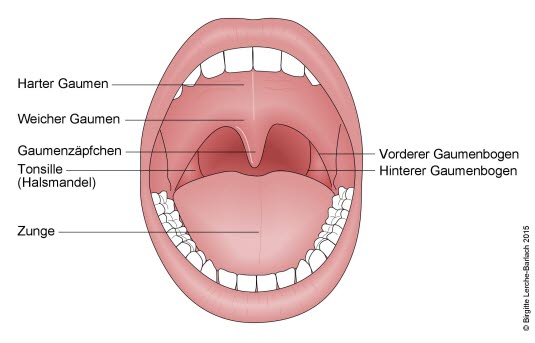
Pilzinfektionen im Mund werden auch als orale Kandidiasis oder Mundsoor bezeichnet. Sie werden oft durch einen Pilz namens Candida albicans verursacht. Dieser Pilz lässt sich bei 50 % der gesunden Personen nachweisen, ohne dass diese erkranken. Wenn sich die Immunabwehr verschlechtert oder die normale Bakterienflora der Schleimhäute verändert, kann sich dieser Pilz jedoch schnell vermehren und Beschwerden herbeiführen. Seltener gibt es Infektionen der Mundhöhle durch andere Pilzarten wie Mucor, Aspergillus, Kryptokokken, Blastokokken, Kokzidioidokokken oder Rhinosporiden. In diesen Fällen bleibt die Infektion selten auf die Mundschleimhaut beschränkt, sodass eher andere Organinfektionen (insbesondere der Lunge) das Krankheitsbild bestimmen.
Häufigkeit
Pilzinfektionen im Mund kommen bei HIV-Patient*innen zwischen 6 und 93 % vor, die Häufigkeit bei krebskranken ohne entsprechend vorbeugende Maßnahmen liegt bei 25–35 %.
Symptome
Pilzinfektionen im Mund können sich auf verschiedene Art und Weise bemerkbar machen, sind aber normalerweise durch Brennen und Schmerzen in der Mundhöhle gekennzeichnet. Oft entsteht ein weißer, fest haftender Belag auf der Zunge und der Innenseite der Wangen. Die Schleimhäute können rot und gereizt sein und manchmal treten auch Risse und Reizungen im Mundwinkel auf (Mundwinkelrhaden). Hinzu kommen Geschmacksstörungen und Beeinträchtigungen der Sprache und Nahrungsaufnahme. Die sog. erythematöse Kandidose zeichnet sich durch eine geschwollene, glänzende, hochrote Mundschleimhaut aus; häufig ist auch die Zungenoberfläche betroffen. Die sog. chronisch atrophische Kandidose tritt am ehesten unter den Auflagestellen von Prothesen auf.
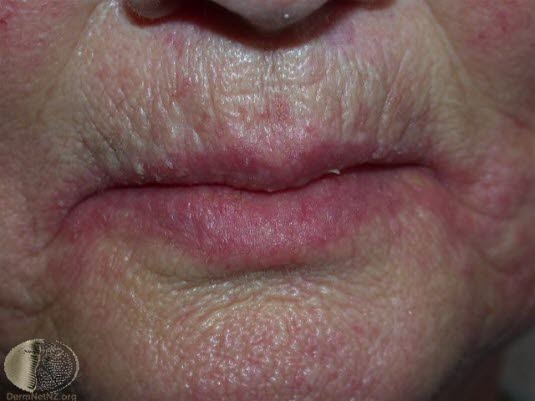
Ursachen
Eine Pilzinfektion im Mund wird beispielsweise hervorgerufen durch:
- Mundtrockenheit infolge einer Grundkrankheit (z. B. Sjögren-Syndrom) – der Speichel schützt gegen die Pilzinfektion.
- Schwere Grunderkrankungen, die die Immunabwehr schwächen. Prädisponierend sind u. a. auch Diabetes und HIV-Infektionen.
- Eine Reihe verschiedener Medikamente kann auch der Auslöser für eine Pilzinfektion sein, insbesondere Antibiotika, Glukokortikoide (u. a. Steroide aus dem Inhalator) und Chemotherapeutika.
- Auch Mangelzustände, die zu Blutarmut führen (Eisen-, Vitamin-B12- oder Folsäuremangel) können eine solche Pilzinfektion begünstigen.
- Reizungen von Zahnprothesen, insbesondere wenn diese nicht ausreichend gereinigt wurden.
- Rauchen
- Bei Säuglingen tritt die Pilzinfektion gehäuft auf, ohne dass die Ursache dafür bekannt ist.
Diagnose
Durch eine Untersuchung der Mundhöhle können für eine Pilzinfektion typische Veränderungen festgestellt werden. Zusätzlich wird eine Pilzkultur aus der Mundhöhle und evtl. auch aus dem Stuhl angelegt.
Tritt eine Pilzinfektion bei sonst Gesunden auf, kann ein Ausschluss von Mangelerkrankungen, Diabetes mellitus, Schwächung des Immunsystems, Veränderungen des Blutes oder einer HIV-Infektion durch entsprechende Untersuchungen sinnvoll sein.
Behandlung
Es ist sehr wichtig, dass die Ursache der Pilzinfektion gefunden und behandelt wird. Ihr kann eine ernsthafte Krankheit zugrunde liegen, die möglicherweise noch nicht diagnostiziert wurde (Diabetes mellitus, Krebs, Immunkrankheiten etc.).
Die Pilzinfektion selbst kann mit verschiedenen Medikamenten behandelt werden: in Form einer lokal aufzutragenden Mixtur, als Kapseln zum Einnehmen oder Salbe.
Am häufigsten verwendet man sowohl bei Kindern als auch bei Erwachsenen eine Mixtur, die z. B. das pilztötende Mittel (Antimykotikum) Nystatin oder auch Amphotericin B enthält und mit der man mehrmals täglich gurgelt. Diese Wirkstoffe kann auch auf entzündete Mundwinkel aufgetragen werden.
Bei Kindern kann die Lösung mit einem Wattestäbchen auf die Schleimhäute gepinselt werden. Wenn ein Säugling beim Stillen eine Pilzinfektion bekommt, sollte die Mutter ihre Brustwarzen mit einer solchen Salbe behandeln.
Bei schweren oder hartnäckigen Pilzinfektionen werden Kapseln oder eine Mixtur zum Schlucken (Fluconazol) verwendet. Während Schwangerschaft und Stillzeit sowie bei Säuglingen/Kleinkindern sind für die Fluconazol-Therapie als Tablette oder Infusion besondere Hinweise zu beachten, über die Sie informieret werden.
Wenn Personen mit einer Zahnprothese unter Pilzinfektionen leiden, muss die Prothese oft und gründlich gereinigt werden, insbesondere der zum Gaumen hin gerichtete Teil. Die Prothese kann eventuell mit Chlorhexidin gereinigt werden. Die Prothese sollte so wenig wie möglich benutzt werden, damit die Infektion richtig ausheilen kann. Eventuell muss die Prothese zwecks besserer Passform neu eingestellt werden. In manchen Fällen muss die Behandlung nach einer gewissen Pause wiederholt werden.
Personen, die z. B. wegen einer Grunderkrankung häufig an einer Pilzinfektion im Mund leiden, wird oft empfohlen, vorbeugend regelmäßig Fluconazol einzunehmen. Wer regelmäßig Kortison inhalieren muss (z. B. wegen Asthma), sollte nach jeder Anwendung sorgfältig den Mund ausspülen, um Kortisonreste dort zu beseitigen, da diese das Pilzwachstum begünstigen. Allgemein ist es zur Vorbeugung von Pilzinfekten im Mund sinnvoll nicht zu rauchen.
Prognose
Eine Ausbreitung der Infektion auf die Speiseröhre, den Kehlkopf oder sogar mehreren Organsystemen ist möglich. Unbehandelt kann die Pilzinfektion Monate und Jahre andauern. Sie kann immer wieder neu auftreten, vor allem wenn die Risikofaktoren weiterbestehen.
Weitere Informationen
- Mundtrockenheit
- Entzündungen der Mundwinkel
- Antibiotikatherapie
- Rauchen schadet Ihrer Gesundheit
- Warum sollten Sie das Rauchen aufgeben, und wie gelingt es?
- Pilzinfektionen (Mykosen) in Mund und Rachen – Informationen für ärztliches Personal
Autor*innen
- Hannah Brand, Cand. med., Berlin
- Susanne Meinrenken, Dr. med., Bremen
Link lists
Authors
Previous authors
Updates
Gallery
Snomed
References
Based on professional document Mykosen, Mund und Rachen. References are shown below.
- Paul-Ehrlich-Gesellschaft für Chemotherapie (PEG). Candida-Infektionen, Diagnostik und Therapie. AWMF-Leitlinie Nr. 082-005, Klasse S1, Stand 2020. www.awmf.org
- Gupta S. Mucosal Candidiasis. Medscape, updated March 2020 emedicine.medscape.com
- Gupta S. Noncandidal Fungal Infections of the Mouth. Medscape, updated March 2018 emedicine.medscape.com
- Worthington HV, Clarkson JE, Khalid T, Meyer S, McCabe M. Interventions for treating oral candidiasis for patients with cancer receiving treatment. Cochrane Database of Systematic Reviews 2010, Issue 7. Art. No.: CD001972. DOI: 10.1002/14651858.CD001972.pub4. DOI
- P. Altmeyer.E. Die Online Enzyklopädie der Dermatologie, Venerologie, Allergologie und Umweltmedizin. Zugriff 16.11.2020 www.enzyklopaedie-dermatologie.de
- RKI. Pilzinfektionen. Stand 2015 www.rki.de
- Pappas PG, Kauffman CA, Andes D, et al. Clinical practice guidelines for the management of candidiasis: 2016 update by the Infectious Diseases Society of America. Clin Infect Dis. 2009;48:503-535. academic.oup.com
- von Lilienfeld-Toal M, Wagener J, Einsele H, Cornely OA, Kurzai O: Invasive fungal infection—new treatments to meet new challenges. Dtsch Arztebl Int 2019 www.aerzteblatt.de
- RKI. Epidemiologischer Steckbrief zu SARS-CoV-2 und COVID-19. Stand 13.11.2020 Zugriff am 18.11.2020 www.rki.de