Zusammenfassung
- Definition: Komplette oder partielle Ruptur des hinteren Kreuzbandes (HKB).
- Häufigkeit: Pro Jahr treten etwa 5.000 HKB-Rupturen in Deutschland auf und machen 10 % aller Kreuzbandverletzungen aus.
- Symptome: Kniekehlenschmerzen, Bewegungseinschränkungen, Schwellung und Instabilität.
- Befunde: Klinische Untersuchung mit vermehrter dorsaler Translation der Tibia.
- Diagnostik: Röntgen mit Stressaufnahmen und MRT.
- Therapie: Bei isolierter HKB-Verletzung in der Regel konservativ, bei Begleitverletzungen oder Instabilität operativ.
Allgemeine Informationen
Definition
- Komplette oder partielle Ruptur des hinteren Kreuzbandes (HKB)1
- Eine Verletzung des hinteren Kreuzbandes kann Instabilitäten des Kniegelenkes von unterschiedlichen Ausmaßen nach sich ziehen.
Häufigkeit
- Etwa 5.000 Rupturen des HKB pro Jahr in Deutschland2
- 10 % aller Kreuzbandverletzungen
- Männer:Frauen 4:13
- Durchschnittliches Patientenalter 32,7 Jahre4
Klinische Anatomie
- Das hintere Kreuzband ist das stärkste Band im Knie.
- ungefähr doppelt so stark wie das vordere Kreuzband
- Aufbau: Besteht aus 2 Bündeln.
- anterolaterales Bündel, angespannt in 90-Grad-Beugung
- posteromediales Bündel, angespannt bei 0-Grad-Beugung
- Verlauf
- vom interkondylären medialen Femur zur dorsalen Tibia
- Funktion
- Verhindert die dorsale Translation der Tibia gegenüber des Femurs.
Ätiologie und Pathogenese
- Isolierte Verletzung: Distaler Unterschenkel wird mit Gewalt bei gebeugtem Knie nach hinten gedrückt.
- typisch: Dashboard-Verletzung
- Anpralltrauma der ventralen Tibia gegen Armaturenkonsole bei Autounfall
- typisch: Dashboard-Verletzung
- Kombinierte Verletzung: Kniedistorsion, Rotation des Beines bei fixiertem Fuß
- Kommt der Schlag leicht von der Seite, anteromedial oder anterolateral, können neben dem hinteren Kreuzband auch laterale oder mediale Strukturen reißen.
Prädisponierende Faktoren
- Bestimmte Sportarten disponieren für kombinierte Verletzungen:
- Fußball
- Handball
- Basketball
- Alpinski.
ICPC-2
- L96 Akuter Kniebinnenschaden
ICD-10
- M23 Binnenschädigung des Kniegelenkes
- M23.5 Chronische Instabilität des Kniegelenkes
- M23.52 Chronische Instabilität hinteres Kreuzband
- M23.6 Sonstige Spontanruptur eines oder mehrerer Bänder des Kniegelenkes
- M23.62 Spontanruptur hinteres Kreuzband
- M23.8 Sonstige Binnenschädigungen des Kniegelenkes
- M23.82 Binnenschädigung des Kniegelenkes mit hinterem Kreuzband
- M23.9 Binnenschädigung des Kniegelenkes, nicht näher bezeichnet
- M23.92 Binnenschädigung, nicht näher bezeichnet, mit hinterem Kreuzband
- M23.5 Chronische Instabilität des Kniegelenkes
- S83 Luxation, Verstauchung und Zerrung des Kniegelenkes und von Bändern des Kniegelenkes
-
S83.52 Distorsion des hinteren Kreuzbandes
-
S83.54 Riss des hinteren Kreuzbandes
-
Diagnostik
Diagnostische Kriterien
- Adäquater Verletzungsmechanismus, klinischer Verdacht, positiver Schubladentest, Bestätigung durch MRT
Differenzialdiagnosen
- Andere gleichzeitige Knieverletzungen:
- Verletzungen der Kollateralbänder, medial oder lateral
- Verletzung des vorderen Kreuzbandes
- Verletzung der Menisken
- (Abriss-)Frakturen.
Anamnese
- Den Unfallmechanismus genau rekonstruieren.
- wichtige Hinweise auf möglicherweise verletzte Strukturen
- Abklärung eines Wege- bzw. Arbeitsunfalls
- Vorstellung bei D-Arzt zwingend notwendig
Akut
- Adäquates Trauma, entweder direkt auf die Tibia oder leicht von der Seite
- Typisch ist, dass die Tibia bei gebeugtem Knie mit großer Kraft nach hinten gedrückt wird.
- direktes Knieanpralltrauma, z. B. bei Autounfällen
- In Ausnahmefällen kann eine Hyperextension zu einer Abrissfraktur führen.
- Typisch ist, dass die Tibia bei gebeugtem Knie mit großer Kraft nach hinten gedrückt wird.
- Zerreißungsschmerz bei Trauma
- Knieschmerzen, Bewegungseinschränkung, Schwellung und Instabilität
- Druckschmerz in der Kniekehle
Chronisch
- Instabilitätsgefühl vor allem in tiefer Beugung
- beim Anheben eines Gewichts
- beim Aufstehen
- Schwellung und Steifheit
- Persistierende Schmerzen in der Kniekehle
Klinische Untersuchung
Allgemeines
- Inspektion, Palpation, Überprüfen der Beweglichkeit
- Hinterer Schubladentest positiv
- Häufig liegen kombinierte Verletzungen vor, sodass auf Begleitverletzungen am Kniegelenk untersucht werden sollte.
- Das Ausmaß des Gelenkergusses korreliert häufig mit der Anzahl der verletzten Strukturen.
Leitlinie: Diagnostisch notwendige Untersuchungen5
- Klinische Untersuchung, Inspektion und Palpation
- Prellmarke ventrale Tibia
- Hämatom Kniekehle/Wade
- Ergusspalpation
- Palpation knöcherner Landmarken und Bandansätze
- HKB-spezifische Funktionstests
- Schubladentest (s. u.)
- dorsaler Durchhangtest/Tibial-step-off-Test (s. u.)
- Ausschluss von Begleitverletzungen
- Stabilitätsprüfung Kollateralbänder
- Stabilitätsprüfung vorderes Kreuzband (Lachman, Schublade, Pivot-Shift-Test)
- Dial-Test (Posterolaterale Instabilität) (s. u.)
- Meniskustests
- aktive und passive Bewegungsprüfung auch gegen Widerstand (Ruptur Streckapparat?)
- Kollateralbänder und Kapsel
- mediale/laterale Aufklappbarkeit in 0 Grad und 20 Grad
- Dial-Test
- Rotationsschubladentest in Innen- und Außenrotation
- Bemerkungen zur klinischen Untersuchung
- Stabilitätsprüfung im Seitenvergleich
- bei schlechter Untersuchbarkeit wegen frischer Verletzung, Wiederholung der klinischen Untersuchung in wenigen Tagen
- Laboruntersuchungen unter Berücksichtigung von Alter und Begleiterkrankungen der Patienten
- Bildgebung bei frischer Verletzung – Röntgen zum Frakturausschluss
- Kniegelenk in 2 Ebenen sowie Patella axial
- gehaltene Stressaufnahmen in vorderer und hinterer Schublade nach Scheuba im Seitenvergleich
- Objektivierung der Instabilität
- keine Stressaufnahmen in den Wochen 3–12 nach Verletzung bzw. während der konservativen Therapie (vulnerable Phase)
- ggf. CT bei Verdacht auf knöchernen Ausriss
- tibiale Avulsion des HKB-Ansatzes auch bei Erwachsenen häufig
- MRT
- akute HKB-Ruptur: Sensitivität nahezu 100 %
- Darstellung von Begleitverletzungen der Ligamente und Menisken
- Bildgebung im späteren Verlauf
- Gelenkstatus
- Knie in 2 Ebenen sowie Patella axial
- MRT (Cave: verheiltes HKB in Elongation mit effektiver Instabilität!)
- Gelenkstatus
- NICHT erforderlich: diagnostische Arthroskopie
- Mediale bzw. laterale vermehrte Aufklappbarkeit in Streckung des Kniegelenks
- Hinweis auf schwere Kombinationsverletzung von HKB, Kollateralband und Kapsel
- Mediale bzw. laterale vermehrte Aufklappbarkeit nur bei 20- bis 30-Grad-Beugung des Kniegelenks
- Hinweis auf isolierte Kollateralbandverletzung ohne Beteiligung des Kreuzbands
Stabilität beim Schubladentest
- Durchführung
- Patient in Rückenlage
- Bein anwinkeln, Fuß aufstellen.
- Untersucher setzt sich auf den Fuß, um Bein zu fixieren.
- Unterschenkel umgreifen, Daumen auf Tuberositas tibiae.
- Beweglichkeit des Unterschenkels nach dorsal im Seitenvergleich untersuchen.
- Positiver Test: vermehrte Verschiebbarkeit im Seitenvergleich
Lachman-Test
- Durchführung
- Kniekehle des Patienten über das Knie vom Untersucher-Knie legen.
- dadurch Beugung des Knies vom Patienten um 20–30 Grad
- Fixierung des Oberschenkels mit einer Hand knapp über dem Knie
- Verschiebung des Unterschenkels nach vorne und hinten
- Dokumentation des Anschlags: fest – weich – kein Anschlag
- Kniekehle des Patienten über das Knie vom Untersucher-Knie legen.
- Cave: Deutlich positiver Lachman-Test mit endgradig festem Anschlag kann für HKB-Ruptur sprechen!
- „falsche“ Ausgangsposition durch dorsales Abrutschen der Tibia
Dial-Test
- Test auf posterolaterale Instabilität
- Durchführung
- Patient in Bauchlage
- Kniegelenke werden nacheinander in 30-, 60- und 90-Grad-Beugung untersucht.
- Beide Fersen werden vom Untersucher umfasst und in maximale Außenrotation gebracht.
- positiv: Unterschied der Außenrotation > 10 Grad im Seitenvergleich
- nur bei 30 Grad positiv, bei 90 Grad negativ
- Hinweis auf isolierte HKB-Ruptur
- bei 30 Grad und 90 Grad positiv
- Hinweis auf Kombinationsverletzung der posterolateralen Kniegelenksstrukturen
- HKB, M. popliteus, popliteofibulares Ligament, laterales Kollateralband
- Hinweis auf Kombinationsverletzung der posterolateralen Kniegelenksstrukturen
- nur bei 30 Grad positiv, bei 90 Grad negativ
Dorsaler Durchhang-Test
- Durchführung
- Patient in Rückenlage, Hüftgelenk und Kniegelenk in 90-Grad-Beugung
- Untersucher umfasst die Ferse.
- Patient soll die Ferse mit Kraft Richtung Boden drücken.
- positiv: dorsales Abrutschen des Tibiakopfs bei fehlender Translationshemmung durch HKB-Ruptur
Meniskustest
- Informationen dazu im Artikel Meniskusuntersuchung.
Indikationen zur Überweisung
- Bei Verdacht auf Kreuzbandverletzung
Checkliste zur Überweisung
Ligamentverletzung
- Zweck der Überweisung
- Bestätigende Diagnostik? Konservative Therapie? Chirurgie?
- Anamnese
- Beginn und Dauer? Trauma-Mechanismus?
- Schmerzen? Schmerzauslösende Situationen? Hydrops? Gelenkblockaden? Instabilität?
- Verlauf und Entwicklung? Anhaltende Beschwerden?
- Sonstige relevante Erkrankungen?
- Regelmäßige Medikamente?
- Folgen: Funktionsverlust? Arbeitsunfähigkeit?
- Klinische Untersuchung
- Lokalisierung der Schmerzen? Schmerzempfindliche Gelenklinie? Schwellung? Eingeschränkte Beweglichkeit?
- Meniskusschmerzen oder -klicken bei Rotation während der Bewegung?
- Seitenstabilität (Kollateralband)?
- Schubladentest (Kreuzband)?
- Ergänzende Untersuchungen
- MRT des Kniegelenkes? Ergebnis?
- Röntgen: Fraktur?
Therapie
Therapieziel
- Gute Stabilität und Funktion des Knies
Allgemeines zur Therapie
Leitlinie: Therapie5
- Da die nichtoperative Therapie bei der isolierten HKB-Ruptur einen hohen Stellenwert hat und diese nur bei zeitnahem Einleiten nach der Verletzung erfolgreich sein kann, ist eine rasche Diagnosestellung essenziell.
- Daher wird bei Verdacht auf HKB-Ruptur eine zeitnahe bildgebende Diagnostik (Stressaufnahmen und MRT) empfohlen.
- Akuttherapie mit Kühlen, Hochlagern, Schmerzlinderung, Orthese zur Aufhebung der hinteren Schublade und ggf. entlastender Punktion
- Thromboseprophylaxe
- Analgesie und Gehstützen bei Bedarf
- Konservative Therapie bei isolierter HKB-Verletzung und geringer Instabilität5
- Die Rehabilitation nach einer Verletzung des hinteren Kreuzbandes dauert in der Regel länger als bei einer Verletzung des vorderen Kreuzbandes.7-8
- Indikationen für einen chirurgischen Eingriff
- Leistungssportler9
- symptomatische chronische Instabilität des hinteren Kreuzbandes nach konservativer Therapie5
- Verletzung des hinteren Kreuzbandes mit dislozierter Abrissfraktur
- kombinierte Kapsel-Band-Verletzung mit anderen Ligament- oder Meniskusverletzungen
- entweder primär in den ersten 48 Stunden oder nach Abklingen der Inflammationsphase
Empfehlungen für Patienten
- Konservative Behandlung mit Entlastung in den ersten Wochen
- Quadrizeps-, Balance- und allgemeine Beweglichkeitsübungen können die Beschwerden vermindern und führen häufig zu einem guten Ergebnis.7
Medikamentöse Therapie
- In der akuten Phase können Novaminsulfon oder NSAR schmerzlindernd wirken.
- Novaminsulfon 500 mg, Einzeldosis 1–2 Tabl., Höchstdosis 8 Tabl./Tag
- Ibuprofen 1.200 mg als Anfangsdosis, danach 1.800–2.400 mg tgl., verteilt auf 3–4 Dosen
- Naproxen 375–500 mg als Anfangsdosis, danach 750–1.000 mg tgl., verteilt auf 2 Dosen
- Leitliniengerechte Thromboseprophylaxe (Frühmobilisation, Anleitung zu Eigenaktivierung der Wadenmuskulatur und medikamentöse Thromboseprophylaxe)10
Operative Therapie
- Abrissfrakturen sollten reponiert und mit Stiften, Draht oder Schrauben fixiert werden.
- Abrissfrakturen treten am häufigsten bei Kindern auf.
- Meist Transplantat der Pes anserinus Gruppe (M. semitendinosus, M. gracilis)
- eher nicht Patella- oder Quadrizepssehnen-Transplantat
- Würde zu Schwächung der Agonisten vom HKB führen.5
- eher nicht Patella- oder Quadrizepssehnen-Transplantat
- Bei medialer Instabilität die Sehnen der Gegenseite verwenden.11
- In der Regel ist ein arthroskopisches Vorgehen möglich.
- OP-Zeitpunkt meistens nach Abklingen der akuten Inflammationsphase bei ausreichender Streck- und Beugefähigkeit5
- Postoperative Behandlung zurückhaltender als nach VKB-Plastik5
- Immobilisierung des Kniegelenks mit max. 20-Grad-Beugung in Schiene oder Orthese für etwa 6 Wochen
- Abrollbelastung für mindestens 6 Wochen
- Belastungsaufbau ab 7. postoperativer Woche
Konservative Therapie
Leitlinie: Konservative Therapie5
- Immobilisierung
- fixierende Orthese
- Bewegungsschienen mit Wadenpad zur Aufhebung der hinteren Schublade
- Allgemeines
- keine Evidenz, aber Expertenmeinung für zurückhaltende Nachbehandlung
- in den ersten 6 Wochen Schiene auf 0 Grad fest oder 0/0/20-Grad-Beugung
- Orthese insgesamt mindestens 12 Wochen
- Abnahme der Orthese nur in Bauchlage, unter Anspannung des Quadrizeps oder unter ständiger Unterstützung der Wade zur Aufhebung der hinteren Schublade
- Mobilisierung
- an Unterarmgehstützen in der Orthese mit Abrollbelastung (15–20 kg)
- Kryotherapie
- Lymphdrainage bei Ödem
- Kräftigung der Quadrizepsmuskulatur
- Agonist vom HKB (zieht Tibia nach vorne)
Rehabilitationstraining
- Sowohl bei konservativem als auch operativem Vorgehen
- mehrmonatiges, physiotherapeutisch begleitetes Rehabilitationstraing5
- Bewegungstraining (aktiv und passiv)
- Koordinations- und Propriozeptionstraining
- Muskelaufbau, vor allem M. quadrizeps als Agonist vom HKB
- übliche Behandlungsdauer 12–16 Wochen
- kniebelastende Sportarten/schwere kniebelastende Tätigkeiten frühestens nach 6–9 Monaten11
- mehrmonatiges, physiotherapeutisch begleitetes Rehabilitationstraing5
Verlauf, Komplikationen und Prognose
Verlauf
- Es kann sich eine chronische Instabilität des hinteren Kreuzbandes entwickeln, die Beschwerden können aber im Laufe der Zeit nachlassen.6
- Abhängig von primärer Instabilität, Konstitutionstyp und Begleitverletzungen5
- Ca. 80 % der konservativ behandelten Patienten sind mit dem Ergebnis zufrieden, inklusive Sportlern.1
Komplikationen
- Durch Instabilität bedingte Komplikationen
- Kraftminderung
- Bewegungseinschränkung
Prognose
- Hohe Heilungspotenz auch bei konservativer Therapie11
- Mit der Zeit kann das Knie instabiler werden, da sich die sekundären Stabilisatoren dehnen.
- Im Verlauf ist möglicherweise eine Operation nötig.
Patienteninformationen
Worüber sollten Sie die Patienten informieren?
- Eine Operation ist bei einer Ruptur des hinteren Kreuzbandes meistens nicht erforderlich.
- Kombinierte Kapsel-Band-Verletzungen des Kniegelenkes bedürfen häufig der operativen Versorgung.
- Ensteht nach einer konservativen Therapie eine Instabilität, kann immer noch operiert werden.
Patienteninformationen in Deximed
Illustrationen
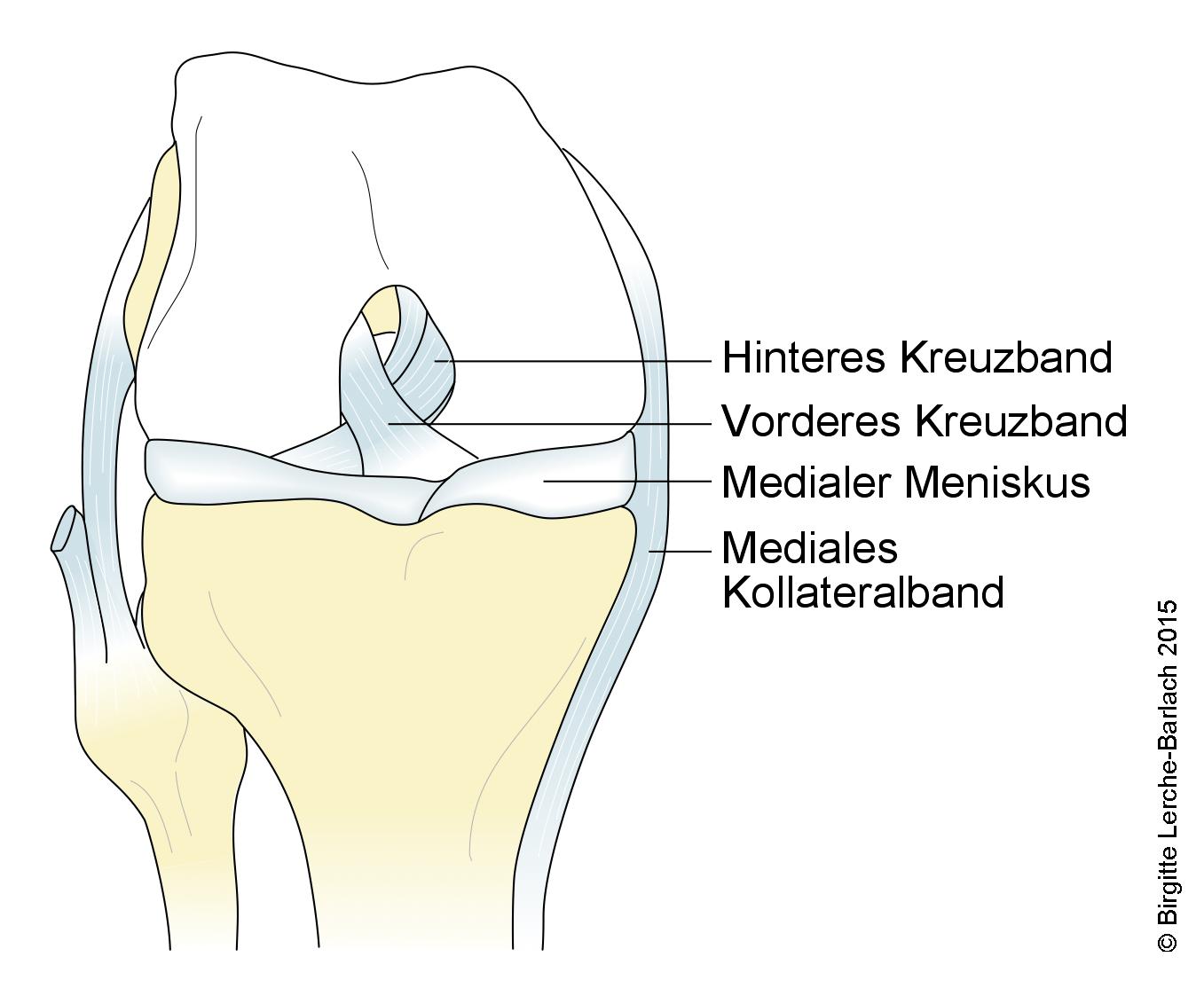
Knie mit Kreuzband, Knie-Seitenband und Menisken, Vorderansicht
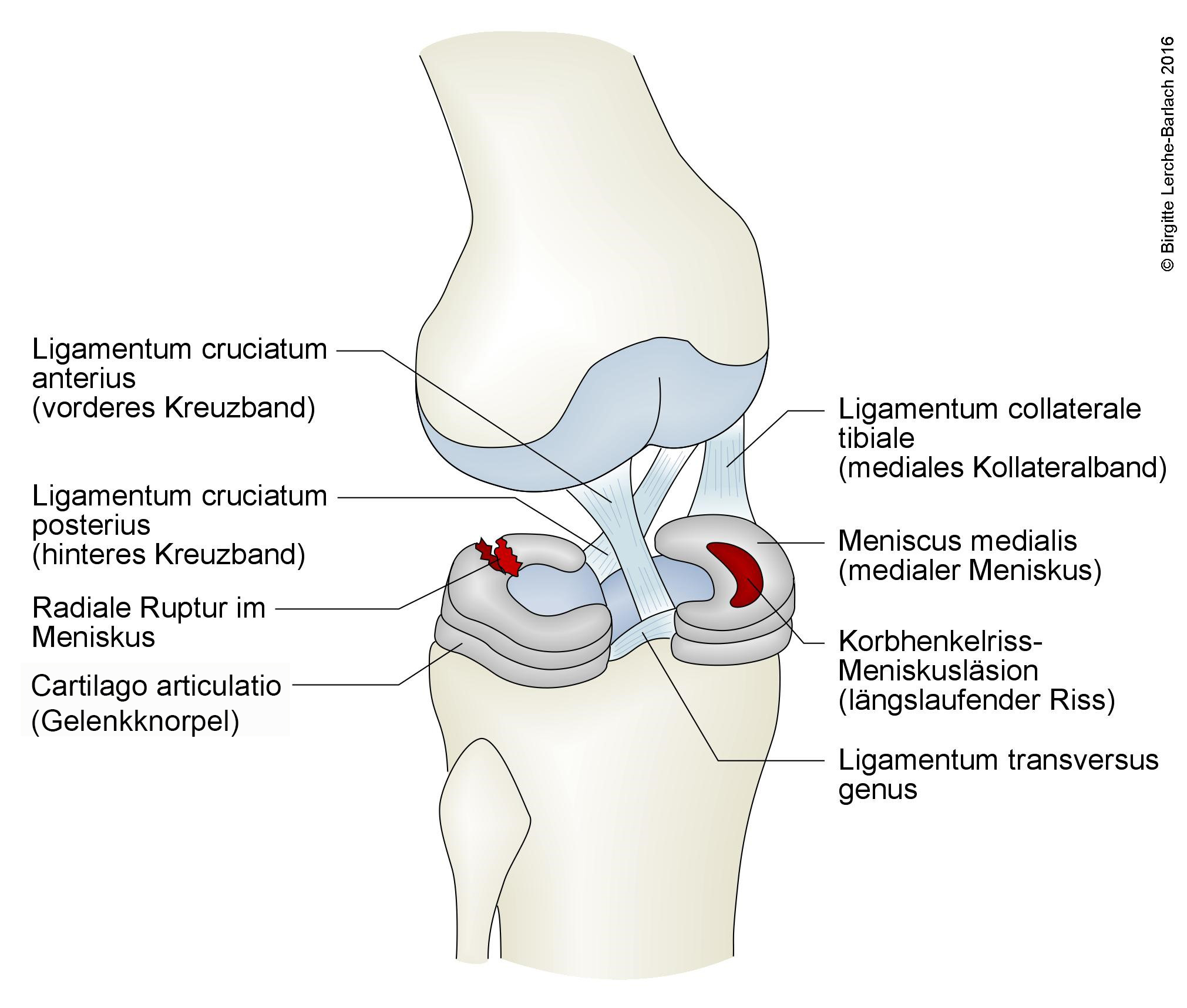
Knie mit Kreuzband, Menisken und Knie-Seitenband
Quellen
Leitlinien
- Deutsche Gesellschaft für Unfallchirurgie. Hintere Kreuzbandruptur. AWMF-Leitlinie 012-029. S1, Stand 2018. www.awmf.org
- AWMF Arbeitsgem. der Wiss. Medizin. Fachgesellschaften. S3-Leitlinie Prophylaxe der venösen Thromboembolie. AWMF-Leitlinie 003-001, Stand 2015. www.amwf.org
Literatur
- Peterson CS. Posterior cruciate ligament injury. Medscape, last updated Mar 20, 2017. emedicine.medscape.com
- Schulz MS, Russe K, Weiler A, et al. Epidemiology of posterior cruciate ligament injuries. Arch Orthop Trauma Surg 2003; 123(4): 186-91. www.ncbi.nlm.nih.gov
- Strobel MJ, Weiler A, Eichhorn HJ. Diagnosis and therapy of fresh and chronic posterior cruciate ligament lesions. Chirurg 2000; 71(9): 1066-81. www.ncbi.nlm.nih.gov
- Owesen C, Sandven-Thrane S, Lind M, et al. Epidemiology of surgically treated posterior cruciate ligament injuries in Scandinavia. Knee Surg Sports Traumatol Arthrosc 2017; 25(8): 2384-2391. www.ncbi.nlm.nih.gov
- Deutsche Gesellschaft für Unfallchirurgie. Hintere Kreuzbandruptur. AWMF-Leitlinie 012-029. Stand 2018. www.awmf.org
- Akisue T, Kurosaka M, Yoshiya S, Kuroda R and Mizuno K. Evaluation of healing of the injured posterior cruciate ligament: Analysis of instability and magnetic resonance imaging. Arthroscopy 2001;17(3):264-9. PubMed
- Pierce CM, O'Brien L, Griffin LW, Laprade RF. Posterior cruciate ligament tears: functional and postoperative rehabilitation. Knee Surg Sports Traumatol Arthrosc 2013; 21(5):1071-84. PubMed
- Lee BK, Nam SW. Rupture of posterior cruciate ligament: diagnosis and treatment principles. Knee Surg Relat Res. 2011 Sep. 23(3):135-41. www.ncbi.nlm.nih.gov
- Bedi A, Musahl V, Cowan JB.Management of Posterior Cruciate Ligament Injuries: An Evidence-Based Review. J Am Acad Orthop Surg. 2016 May;24(5):277-89. doi: 10.5435/JAAOS-D-14-00326 www.ncbi.nlm.nih.gov
- AWMF Arbeitsgem. der Wiss. Medizin. Fachgesellschaften. S3-Leitlinie Prophylaxe der venösen Thromboembolie. AWMF-Leitlinie 003-001, Stand 2015. www.awmf.org
- Schüttler KF, Ziring E, Ruchholtz S, et al. Posterior cruciate ligament injuries. Unfallchirurg 2017; 120(1): 55-68. www.ncbi.nlm.nih.gov
- Rose, Tim; Imhoff, Andreas B. Verletzungen beim Fußball Dtsch Arztebl 2006; 103: A 1611–6. www.aerzteblatt.de
Autoren
- Lino Witte, Dr. med., Arzt in Weiterbildung, Innere Medizin, Frankfurt
- Stig Fossum, fysioterapeut, Moholt fysikalske institutt, Trondheim
- Klaus Hindsø, overlæge, ph.d., Ortopædkirurgisk klinik, Rigshospitalet (Lægehåndbogen)
- Arild Aamodt, overlege/professor, Ortopedisk avdeling, Lovisenberg Sykehus, Oslo