Was ist eine Thrombose?
Kommt es nach einem chirurgischen Eingriff zu einem Blutgerinnsel in einem Gefäß (Thrombose), ist meist eine Beinvene betroffen; man spricht von einer Venenthrombose. Bei den Venen handelt es sich um die Blutgefäße, die das Blut zum Herzen zurückführen. Die Thromben treten oftmals in den tiefen Venen des Unterschenkels auf (tiefe Beinvenenthrombose, TVT), können aber auch im Oberschenkel vorkommen. Blutgerinnsel können grundsätzlich in allen Gefäßen des Körpers entstehen, etwa auch in den Venen der Arme, insbesondere bei einer Operation im Bereich der Arme oder Schultern. Üblicherweise haften die Thromben dort fest, wo sie entstanden sind, vergrößern sich aber mit der Zeit, wenn es dem körpereigenen System nicht gelingt, sie wieder aufzulösen. Unter bestimmten Umständen kann ein in einem Blutgefäß entstandenes Blutgerinnsel sich jedoch lösen und mit dem Blut zu den Lungen geführt werden, wo es eines der Blutgefäße im Lungenkreislauf blockieren kann. Eine solche Lungenembolie kann schlimmstenfalls tödlich enden.
Häufigkeit von Thrombosen in der Chirurgie
- Schätzungsweise kommt es bei rund einem Viertel aller chirurgischen Patient*innen zu Blutgerinnseln in den Gefäßen. Am häufigsten treten Venenthrombosen auf, Lungenembolien sind deutlich seltener.
- Grundsätzlich haben Menschen, die älter als 60 sind, und solche mit vorbestehender Neigung für Blutgerinnsel ein erhöhtes Risiko.
- Thrombosen treten am ehesten nach großen Operationen auf, besonders nach Eingriffen an der Hüfte, am Knie oder bei Tumoroperationen.
- Für gesunde Personen unter 40 Jahren, die sich einer kleinen Operation unterziehen, besteht ein sehr geringes Risiko für eine Thrombose.
- Aufgrund dieser Situationen mit deutlich unterschiedlichem Risiko wird im Einzelfall entscheiden, ob Medikamente zur Vorbeugung einer Thrombose verabreicht werden oder nicht. Schließlich können die Medikamente selbst wiederum zu einer verstärkten Blutung führen.
Wie wird vorgebeugt?
Basismaßnahmen bei allen Patient*innen
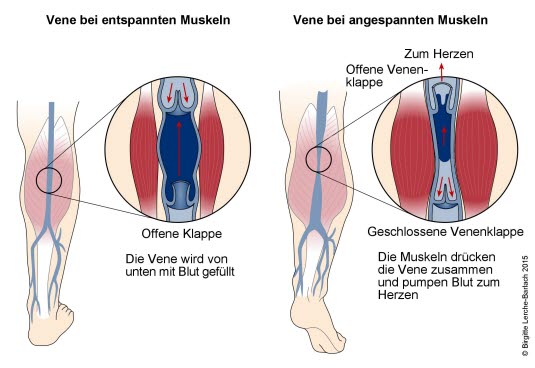
- Einer postoperativen Venenthrombose kann effektiv vorgebeugt werden, indem auf eine schnelle Mobilisierung nach dem Eingriff Wert gelegt wird.
- Das bedeutet, dass Patient*innen nach der Operation prinzipiell rasch wieder aufstehen oder auch frühzeitig entsprechende Physiotherapie erhalten.
- Ab wann Sie nach einer Operation aufstehen können und welche Bewegungen/Übungen Sie durchführen sollten, erfahren Sie von Ihren behandelnden Ärzt*innen und Physiotherapeut*innen.
Physikalische Maßnahmen
- Bei manchen Patient*innen werden zusätzlich mechanische Hilfsmittel verwendet, wie z. B. Kompressionsstrümpfe.
- Kurze Kompressionstrümpfe üben Druck im Bereich der Wade aus, lange Strümpfe zusätzlich auch über den Oberschenkeln.
- Eine andere Möglichkeit ist die intermittierende pneumatische Kompression.
- Dabei wird eine luftgefüllte Manschette ans Bein angelegt, deren Druck über eine Pumpe reguliert wird.
- Physikalische Maßnahmen (Kompressionstrümpfe und Druckmanschette) spielen nur eine untergeordnete Rolle bei der Thromboseprophylaxe. Sie sind vor allem dann indiziert, wenn eine Thromboseprophylaxe mit Medikamenten nicht möglich ist.
Medikamente
- Welche Medikamente in welcher Dosierung verordnet werden, ist individuell verschieden und von verschiedenen Faktoren abhängig:
- Alter
- Art und Umfang der Operation
- Vorerkrankungen
- Leber- und Nierenfunktion.
- Üblicherweise kommen Heparine zum Einsatz.
- Heparine werden mehrmals am Tag unter die Haut gespritzt.
- Die verschiedenen Heparinformen unterscheiden sich etwas in ihrer Wirkungsweise und haben jeweils etwas andere Vor- und Nachteile.
- Als Alternative zu Heparin stehen zwei andere Wirkstoffe, Fondaparinux und Danaparoid, zur Verfügung.
- Diese können z. B. bei Patient*innen angewendet werden, die Heparin nicht vertragen.
- Sie werden ebenfalls unter die Haut gespritzt.
- Als Alternative gibt es sog. neue orale Antikoagulanzien (NOAK), die man als Tablette einnehmen kann.
- Manche NOAK sind, z. B. speziell nach operativem Ersatz von Knie- oder Hüftgelenken, zugelassen.
- Seltener kommen Vitamin-K-Antagonisten, in manchen Fällen auch Acetylsalicylsäure zum Einsatz.
- Bei vielen Operationen erfolgt die Thromboseprophylaxe nur während der Zeit im Krankenhaus.
- Eine längere Thromboseprophylaxe ist vor allem bei Knie- und Hüftoperationen, bei Tumorpatient*innen und bei frühen Entlassungen aus dem Krankenhaus notwendig.
Behandlung und Komplikationen einer Thrombose
- Die medikamentöse Behandlung von Blutgerinnseln, auch Antikoagulationsbehandlung genannt, ist langwierig. Sie dauert in der Regel mindestens 3 Monate. Falls erforderlich, kann ein Blutgerinnsel auch chirurgisch entfernt werden.
- Lässt sich die Durchblutung in den Gefäßen nicht wieder (vollständig) herstellen, kann es innerhalb einiger Monate oder Jahre zum sog. postthrombotischen Syndrom mit anhaltender Beinschwellung, der Entstehung von Krampfadern, Hautveränderungen und schlecht heilenden Wunden kommen.
- Bei Thrombose besteht ein erhöhtes Risiko für die Entstehung weiterer Blutgerinnsel und lebensbedrohlichen Lungenembolien.
Weitere Informationen
- Tiefe Venenthrombose (TVT)
- Lungenembolie
- Kompressionsstrümpfe
- Perioperative Thromboseprophylaxe – Informationen für ärztliches Personal
- Gesundheitsinformation.de: Was sind Blutverdünner und worauf muss man achten?
- Deutsche Gesellschaft für Allgemeinmedizin und Familienmedizin: Thromboembolie
Autorin
- Hannah Brand, Dr. med., Ärztin, Berlin
Link lists
Authors
Previous authors
Updates
Gallery
Snomed
References
Based on professional document Perioperative Thromboseprophylaxe. References are shown below.
- Heit J, Spencer F, White R. J Thromb Thrombolysis. The epidemiology of venous thromboembolism 2016; 41: 3-14. www.ncbi.nlm.nih.gov
- Laryea J, MD, Champagne B. Venous Thromboembolism Prophylaxis. Clin Colon Rectal Surg 2013; 26: 153-159. www.ncbi.nlm.nih.gov
- Encke A, Haas S, Kopp I. Clinical practice guideline: The prophylaxis of venous thromboembolism. Dtsch Arztebl Int 2016; 113: 532-538. www.ncbi.nlm.nih.gov
- Arbeitsgemeinschaft der Wissenschaftlichen Medizinischen Fachgesellschaften (AWMF). Prophylaxe der venösen Thromboembolie (VTE). AWMF-Leitlinie Nr. 003-001. S3, Stand 2015. www.awmf.org
- Santana DC, Emara AK, Orr MN, Klika AK, Higuera CA, Krebs VE, Molloy RM, Piuzzi NS. An Update on Venous Thromboembolism Rates and Prophylaxis in Hip and Knee Arthroplasty in 2020. Medicina (Kaunas). 2020 Aug 19;56(9):416. www.ncbi.nlm.nih.gov
- Bikdeli B, Sharif-Kashani B. Prophylaxis for venous thromboembolism: a great global divide between expert guidelines and clinical practice?. Semin Thromb Hemost 2012; 38: 144-155. scholar.google.com
- Gordon R, MD, Lombard F. Perioperative Venous Thromboembolism: A Review. Anesth Analg 2017; 125: 403-412. www.ncbi.nlm.nih.gov
- Geerts WH, Heit JA, Clagett GP et al. Prevention of venous thromboembolism. Chest 2001; 119(suppl 1): 132S-175S. www.ncbi.nlm.nih.gov
- Geerts W, MD, Pineo G, Heit J, et al. Prevention of Venous Thromboembolism. The Seventh ACCP Conference on Antithrombotic and Thrombolytic Therapy. Chest 2004; 126: 338S–400S. www.ncbi.nlm.nih.gov
- Sachdeva A, Dalton M, Lees T. Graduated compression stockings for prevention of deep vein thrombosis. Cochrane Database of Systematic Reviews 2018, Issue 11. Art. No.: CD001484. www.cochranelibrary.com
- Sajid M, Desai M, Morris R, et al. Knee length versus thigh length graduated compression stockings for prevention of deep vein thrombosis in postoperative surgical patients. Cochrane Database Sys Rev 2012; 16: CD007162. pmid:10.1002/14651858.CD007162.pub2 Cochrane (DOI)
- Morris R, Woodcock J. Intermittent pneumatic compression or graduated compression stockings for deep vein thrombosis prophylaxis? A systematic review of direct clinical comparisons. Ann Surg 2010; 251: 393-396. www.ncbi.nlm.nih.gov
- Zareba P, Wu C, Agzarian J, et al. Meta-analysis of randomized trials comparing combined compression and anticoagulation with either modality alone for prevention of venous thromboembolism after surgery. BJS 2014; 101:1053–1062. www.ncbi.nlm.nih.gov
- Hirsh J, Raschke R. Heparin and low-molecular-weight heparin: the Seventh ACCP Conference on Antithrombotic and Thrombolytic Therapy. Chest 2004; 126: 188S-203S. www.ncbi.nlm.nih.gov
- Alban S. Pharmakologie der Heparine und der direkten Antikoagulanzien. Hämostaseologie 2008;28:400-420. www.thieme-connect.com
- Greinacher A, Lubenow N, Hinz P, et al. Heparininduzierte Thrombozytopenie. Dtsch Arztebl 2003; 100: A2220-A2229. www.aerzteblatt.de
- Gray E, Mulloy B, Barrowcliffe T. Heparin and low-molecular-weight heparin. Thromb Haemost 2008; 99: 807–818. doi:10.1160/TH08-01-0032 DOI
- arznei-telegramm Arzneimitteldatenbank. Datenbankstand 25.2.2022. www.arznei-telegramm.de
- Alquwaizani M, Buckley L, Adams C, et al. Anticoagulants: A Review of the Pharmacology, Dosing, and Complications. Curr Emerg Hosp Med Rep 2013; 1: 83-97. doi:10.1007/s40138-013-0014-6 DOI
- Karow T, Lang-Roth R, Allgemeine und spezielle Pharmakologie und Toxikologie. Thomas Karow, 2022.
- Gonsalves W, Pruthi R, Patnaik M. The New Oral Anticoagulants in Clinical Practice. Mayo Clin Proc 2013; 88: 495–511. www.ncbi.nlm.nih.gov
- Lassen M, Ageno W, Borris L, et al. Rivaroxaban versus Enoxaparin for Thromboprophylaxis after Total Knee Arthroplasty. N Engl J Med 2008; 358: 2776-2786. www.nejm.org
- Lassen M, Gallus A, Raskob G, et al. Apixaban versus Enoxaparin for Thromboprophylaxis after Hip Replacement. N Engl J Med 2010; 363: 2487-98. www.nejm.org
- Eriksson B, Dahl O, Rosencher N, et al. Dabigatran etexilate versus enoxaparin for prevention of venous thromboembolism after total hip replacement: a randomised, double-blind, non-inferiority trial. Lancet 2007; 370: 949–956. www.ncbi.nlm.nih.gov
- Anderson DR, Dunbar M, Murnaghan J, Kahn SR et a.. Aspirin or Rivaroxaban for VTE Prophylaxis after Hip or Knee Arthroplasty. N Engl J Med 2018; 378: 699-707. doi:10.1056/NEJMoa1712746 DOI
- Xu J, Kanagaratnam A, Cao JY, Chaggar GS, Bruce W. A comparison of aspirin against rivaroxaban for venous thromboembolism prophylaxis after hip or knee arthroplasty: A meta-analysis. J Orthop Surg (Hong Kong). 2020 Jan-Apr;28(1). pubmed.ncbi.nlm.nih.gov
- Matharu GS, Kunutsor SK, Judge A, Blom AW, Whitehouse MW. Clinical Effectiveness and Safety of Aspirin for Venous Thromboembolism Prophylaxis After Total Hip and Knee Replacement: A Systematic Review and Meta-analysis of Randomized Clinical Trials. JAMA Intern Med. 2020 Mar 1;180(3):376-384. pubmed.ncbi.nlm.nih.gov
- arznei-telegramm 3/18. ASS zur Thromboembolieprophylaxe nach Hüft-oder Kniegelenkersatz?. 2018.49, Nr. 3: 25-26. www.arznei-telegramm.de
- Hull RD, Pineo GF, Stein PD et al. Extended out-of-hospital low-molecular-weight heparin prophylaxis against deep venous thrombosis in patients after elective hip arthroplasty: a systematic review. Ann Intern Med 2001; 135: 858-69. PubMed