Zusammenfassung
- Definition:Das Vestibularis-Schwannom (auch: Akustikusneurinom) ist ein gutartiger und meist langsam wachsender Tumor, der von den Schwann-Zellen des N. vestibulocochlearis (VIII) ausgeht.
- Häufigkeit:Inzidenz von etwa 1,3 pro 100.000 pro Jahr. Gehäuftes Auftreten bei Neurofibromatose Typ 2.
- Symptome:Anfangs symptomarm, Leitsymptome sind einseitige Hörminderung, Tinnitus und Schwindel. Zusätzlich ggf. Fazialisparese.
- Befunde:Einseitige Schallempfindungsschwerhörigkeit, Gleichgewichtsstörungen, ggf. Hirnnervenausfälle.
- Diagnostik:Funktionstests (z. B. Audiometrie) und Bildgebung (MRT-Untersuchung mit Kontrastmittel).
- Therapie:Individuelle Abwägung zwischen 3 Therapieoptionen: Beobachtung („Wait and Scan“), stereotaktischer Radiochirurgie oder mikrochirurgischer Operation.
Allgemeine Informationen
Definition
- Vestibularis-Schwannom (früher: Akustikusneurinom) bezeichnet einen gutartigen Tumor, der von den Schwann-Zellen des N. vestibulocochlearis (VIII. Hirnnerv) ausgeht.1-4
- Häufigster Tumor im Kleinhirnbrückenwinkel3,5
Häufigkeit
- Inzidenz von etwa 1,3 pro 100.000 Einw. pro Jahr4,6
- Lebenszeitprävalenz von etwa 200 pro 100.000 Einw.3
- Die Häufigkeit nimmt mit steigendem Alter zu.
- In weniger als 5 % beidseitige Manifestation3,7
- Diagnose in 9,1 % der Vorstellungen mit Schwindel in HNO-ärztlichen Spezialambulanzen2
Ätiologie und Pathogenese
- Schwannome sind gutartige Tumoren, die von den Schwann-Zellen der Nervenscheide ausgehen.1,3
- Manifestationen peripher, viszeral, intraspinal und intrakranial möglich1
- Schwannome machen etwa 8 % aller intrakraniellen Primärtumoren aus.3
- Tumorentstehung meist am N. vestibulocochlearis (VIII. Hirnnerv)3
- meist sporadisch, seltener im Rahmen einer Neurofibromatose Typ 23
- Tumorwachstum meist langsam und gleichmäßig
- Wachstum von etwa 0,3–5 mm/Jahr7-8
- bei verdrängendem Wachstum Druck auf die umliegenden Strukturen
- Kompression im Kleinhirnbrückenwinkel verursacht Hör- oder Gleichgewichtsstörungen.
- Makroskopisch ist der Tumor typischerweise rundlich und abgekapselt.
- Histologisch finden sich spindelförmige Schwann-Zellen mit länglichen Zellkernen ohne Mitosezeichen.1
- Unterscheidung kompakter Areale (Antoni A) und locker angeordneter Zellverbände (Antoni B)
- Nachweis des S-100-Proteins in der Immunhistologie
Prädisponierende Faktoren
- Gehäuftes Auftreten von Schwannomen bei Neurofibromatose Typ 1 und Typ 2
- insbesondere bei Neurofibromatose Typ 2 (NF-II) häufig beidseitiges Auftreten des Tumors
- Es gibt wenige Daten zu äußeren Einflussfaktoren für die Entstehung.
ICPC-2
- N75 Gutartige Neubildung Nervensystem
ICD-10
- D33 Gutartige Neubildung des Gehirns und anderer Teile des Zentralnervensystems
- D33.3 Hirnnerven
Diagnostik
Diagnostische Kriterien
- Typische Anamnese mit langsam progredienten Symptomen wie Schwindel und/oder Hörminderung
- HNO-ärztliche auditorische und vestibuläre Funktionstestung
- Die MRT-Diagnostik liefert meist eine sichere radiologische Diagnose.3
- Definitive Diagnosesicherung durch Histologie
Differenzialdiagnosen
- Andere intrakranielle Raumforderungen bei Erwachsenen oder bei Kindern
- Schwannome anderer Hirnnerven, z. B. des N. facialis (VII)3
- Meningeom
- Lymphom
- Hirnmetastasen
- Morbus Menière2
- Neuritis vestibularis10
- Siehe auch die Artikel:
Anamnese
Zeitlicher Verlauf
Symptome
- Einseitige Hörminderung (> 90 %)3,7,10
- häufigstes Erstsymptom
- Schallempfindungsschwerhörigkeit
- Insbesondere hohe Frequenzen sind betroffen.
- Probleme mit der Sprachdiskrimination
- Tinnitus (55 %)3
- Schwindel (bis zu 60 %)3
- starker Prädiktor der Arbeitsunfähigkeit8
- Gleichgewichtsstörungen und Gangunsicherheit3
- Fazialisparese
- durch Beeinträchtigung des N. facialis (VII) im inneren Gehörgang10
- Kopfschmerzen
- Sensibilitätsstörungen im Bereich des N. trigeminus oder Trigeminusneuralgie3,5
- Ohrenschmerzen (selten)7
- Spätstadium (selten)
- bei Größenzunahme Kompression von Hirnstamm und Kleinhirn3
- Symptome u. a. Koordinationsstörungen, Schluck- und Sprechstörungen, Hemisymptomatik, Hydrozephalus1
Klinische Untersuchung
- Allgemeine körperliche Untersuchung
- Orientierende neurologische Untersuchung
- Beeinträchtigung des N. facialis (VII): einseitige Fazialisparese
- Beeinträchtigung des N. trigeminus (V): reduziertes Berührungsempfinden im Gesicht
- Orientierende Untersuchung von Hörfähigkeit und Gleichgewicht
- typischerweise einseitige Schallempfindungsschwerhörigkeit
- Weber-Versuch: Lateralisation zum gesunden Ohr
- Rinne-Versuch: Test auf der erkrankten Seite positiv
- typischerweise einseitige Schallempfindungsschwerhörigkeit
- Zeichen eines erhöhten Hirndrucks: Übelkeit, Kopfschmerzen, Papillenödem
- große Tumoren im Spätstadium mit Kompression von Kleinhirn und Hirnstamm (sehr selten)
Diagnostik bei Spezialist*innen
Bildgebende Diagnostik
- Kontrastverstärkte, dünngeschichtete MRT-Bildgebung Methode der Wahl2-4,11
- MRT-Bildgebung auch zur Verlaufskontrolle („Wait and Scan“)3,11
- In der CT ggf. Darstellung einer knöchernen Erweiterung des inneren Gehörgangs7
- Häufige inzidentelle Diagnose (bis zu 25 % der Fälle) bei Bildgebung aus anderer Indikation3
Audiometrie
- Tonschwellenaudiometrie3,7
- Bestimmung der Hörschwelle für Luft- und Knochenleitung
- einseitiger neurogener Hörverlust, meist in den hohen Frequenzen
- Sprachaudiometrie3
- Überprüfung des Sprachverständnis in Abhängigkeit der Lautstärke mit und ohne Störschall
- Die Sprachdiskrimination ist oft schlechter, als das Reinton-Ergebnis vermuten lässt.
Gendiagnostik
- Bei Verdacht auf Neurofibromatose Typ 23
- positive Familienanamnese
- bilaterale Vestibularis-Schwannome
- weitere klinische Hinweise (z. B. juvenile Katarakt)
Indikationen zur Überweisung
DEGAM-Leitlinie Schwindel: Indikation zur Überweisung10
- Bei V. a. Vestibularis-Schwannom (Akustikusneurinom) sollte eine HNO-ärztliche Überweisung erfolgen.
- z. B. bei länger gehender Anamnese mit einseitiger Hörstörung, Tinnitus, Schwindel sowie mitunter Fazialisparese
- gezielte Behandlung erforderlich, jedoch kein sofort zu klärendes Krankheitsgeschehen
Therapie
Therapieziele
- Erhaltung der Lebensqualität
- Auditorischer und vestibulärer Funktionserhalt
- Vermeidung von Komplikationen (z. B. Hirnstammkompression)
- Vermeidung von Übertherapie mit Behandlungsrisiken3,8
- Die Therapie soll einen Vorteil gegenüber dem natürlichen (langsamen) Verlauf der Erkrankung bieten.
Allgemeines zur Therapie
- Behandlung nach Möglichkeit an Zentren mit Erfahrung und technischen Voraussetzungen5
- interdisziplinäre Teams aus HNO, Radiologie, Neurochirurgie und Strahlentherapie12
- Drei grundlegende Therapiekonzepte:3-4,7-8,13-14
- Beobachtung („Wait and Scan“)
- mikrochirurgische Resektion
- stereotaktische Radiochirurgie.
- Sorgfältige Nutzen-Risiko-Abwägung bei der Wahl des Therapiekonzepts3,7,15
- Abhängig von den Funktionseinschränkungen (z. B. Schwindel) ggf. (vestibuläre) Rehabilitationsmaßnahmen zur Ergänzung der Behandlung3
- Bedarfsgerechte Versorgung mit Hörgeraten bei Hörminderung3
Beobachtung („Wait and Scan“)
- In den meisten Fällen kein oder nur langsames Tumorwachstum nach Diagnosestellung13
- Laut amerikanischer Leitlinie beobachtendes Vorgehen bei Tumoren < 2 cm ohne Tinnitus4
- kein sicherer Nachweis einer verbesserten Lebensqualität durch Intervention
- Geschätzt 2/3 der Betroffenen profitiert von einer primären Beobachtung.8
- Beobachtung durch regelmäßige MRT-Verlaufskontrollen3-4,11,17
- Beobachtung durch regelmäßige audiologische Testung3-4
- Änderung des Therapieansatzes bei signifikantem Größenwachstum3-4,11
- Langfristige Ansprechpartner*innen für das beobachtende Vorgehen wichtig3,7
- Faktoren, die für ein beobachtendes Vorgehen sprechen:
Operative Therapie
Stereotaktische Radiochirurgie
- Gezielte fokussierte Bestrahlung unter stereotaktischer Lokalisationskontrolle4,15-16,18
- verwendete Technologien: Gamma-Knife® oder Linearbeschleuniger3
- Durchführung in einer oder mehreren Sitzungen (Fraktionierung)
- Wirksamkeit hinsichtlich Größenabnahme oder Verhinderung eines Wachstums3-4,18
- Weniger Komplikationen als die mikrochirurgische Entfernung4-5,7,16,18
- Risiken u. a. Fazialisparese, Trigeminusneuralgie und Hörminderung
- Faktoren, die für eine radiochirurgische Therapie sprechen:
Mikrochirurgische Operation
- Resektion des Vestibularis-Schwannoms unter mikroskopischer Kontrolle und neurophysiologischem Monitoring3
- Ergebnisse einer Operation8
- Tumorresektionsraten von > 95 %
- hörerhaltende Resektion bei kleinen Tumoren in 2/3 der Fälle möglich
- hörerhaltende Resektion bei Tumoren von 2–4 cm nur in 1/4 der Fälle
- Komplikationen abhängig von der Tumorgröße3-4,7-8,15-16
- Hörminderung, Fazialisparese, Liquorleck (Liquorrhö), Meningitis
- Faktoren, die für eine mikrochirurgische Therapie sprechen:
- große Tumoren (> 2,5 cm),
- jüngere Patient*innen
- zystische Tumoren, Hirnstammkompression
- Hydrozephalus
- Trigeminusneuralgie.3-4
Verlauf, Komplikationen und Prognose
Verlauf
- Tumorwachstum variabel1,3-4,7
- relevantes Wachstum (≥ 2 mm) nur in 22–48 % der Fälle3
- Symptomverlauf nicht stark mit Tumorgröße und -wachstum korreliert3
- Oft weniger Einschränkungen aus dem natürlichen Krankheitsverlauf als durch Risiken einer Therapie („Wait and Scan“)3
- Definitive Behandlung (radio- oder mikrochirurgisch) in bis zu 75 % der Fälle innerhalb von 5 Jahren nach Diagnosestellung8
Komplikationen
- Hörverlust
- Erhalt des Hörvermögens nur bei 1/4 der Betroffenen mit Tumor < 3 cm nach 8 Jahren8
- Rasche Tumorprogredienz mit Hirnstammkompression3-4
- Hydrozephalus3
- Trigeminusneuralgie3
- Komplikationen eines operativen Eingriffes8,16
- Rezidiv des Vestibularis-Schwannoms3
Prognose
- Moderne Diagnostik und Therapie haben die Prognose deutlich verbessert.3-4,8
- insgesamt geringes Risiko für Mortalität und Morbidität
- Nach vollständiger Tumorentfernung uneingeschränkte Lebenserwartung
- Nach einer definitiven Behandlung meist gute Lebensqualität8
- Funktionseinschränkungen können den Alltag beeinträchtigen.16
- z. B. Hörminderung und Schwindel mit Gleichgewichtsstörungen
- Funktionseinschränkungen können den Alltag beeinträchtigen.16
Verlaufskontrolle
- Verlaufskontrolle nach Möglichkeit durch spezialisierte Fachärzt*innen oder Zentren
- Postoperative Verlaufskontrollen
- Verlaufskontrollen bei beobachtendem Vorgehen („Wait and Scan“)
- regelmäßige Bildgebung und audiologische Testung17
Weitere Informationen
- Siehe auch Artikel Beurteilung der Fahreignung.
Patienteninformationen
Patienteninformationen in Deximed
Patientenorganisationen und Interessensverbände
Illustrationen
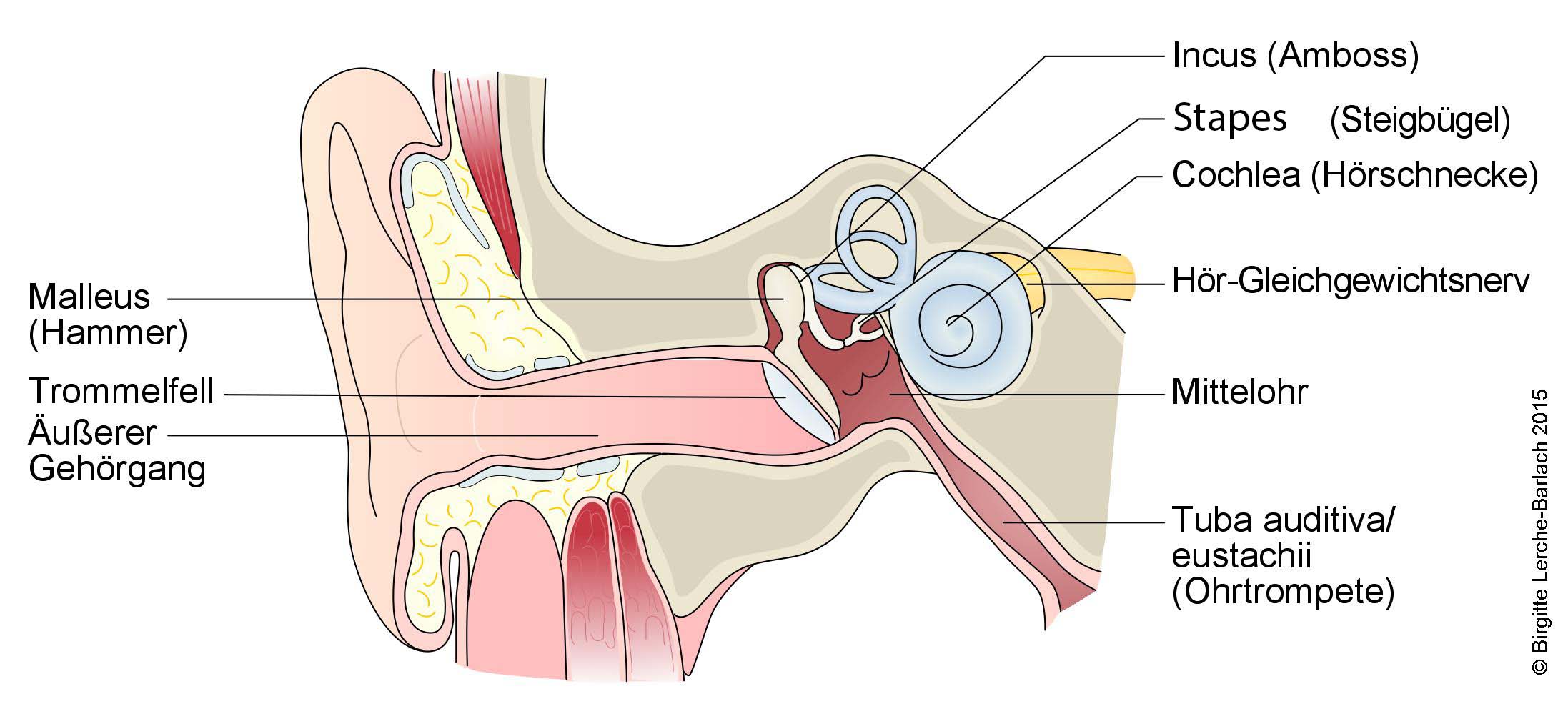
Ohr, Übersicht
Quellen
Leitlinien
- Deutsche Gesellschaft für Hals-Nasen-Ohren-Heilkunde, Kopf- und Hals-Chirurgie (DGHNO-KHC), Deutsche Gesellschaft für Neurologie (DGN). Vestibuläre Funktionsstörungen. AWMF-Leitlinie Nr. 017-078. S2k, Stand 2021. www.awmf.org
- Congress of Neurological Surgeons (CNS). Guidelines on the Management of Patients with Vestibular Schwannoma. Stand 2018. www.cns.org
- Deutsche Gesellschaft für Allgemeinmedizin und Familienmedizin (DEGAM). Akuter Schwindel in der Hausarztpraxis. AWMF-Leitlinie Nr. 053-018. S3, Stand 2015 (abgelaufen). www.awmf.org
Literatur
- Stark, Andreas M.; Hugo, Heinz-Hermann; Buhl, Ralf; Mehdorn, H. Maximilian. Tumoren peripherer Nerven. Dtsch Arztebl 2002; 99(14): A-928 / B-778 / C-725. www.aerzteblatt.de
- Deutsche Gesellschaft für Hals-Nasen-Ohren-Heilkunde, Kopf- und Hals-Chirurgie (DGHNO-KHC), Deutsche Gesellschaft für Neurologie (DGN). Vestibuläre Funktionsstörungen. AWMF-Leitlinie Nr. 017-078. S2k, Stand 2021. www.awmf.org
- Carlson ML, Link MJ. Vestibular Schwannomas. N Engl J Med. 2021;384(14):1335-1348. doi:10.1056/NEJMra2020394 doi.org
- Congress of Neurological Surgeons (CNS): Guidelines on the Management of Patients with Vestibular Schwannoma. Stand 2018. www.cns.org
- Thilmann, C; Schulz-Ertner, D; Unterberg, A; Wannenmacher, M; Debus, J. Stereotaktische Strahlenbehandlung schädelbasisnaher Meningeome und Schwannome. Dtsch Arztebl 2004; 101(15): A-1022 / B-846 / C-827. www.aerzteblatt.de
- Tos M, Stangerup SE, Cayé-Thomasen P, Tos T, Thomsen J. What is the real incidence of vestibular schwannoma?. Arch Otolaryngol Head Neck Surg. 2004;130(2):216-220. doi:10.1001/archotol.130.2.216 doi.org
- Das Akustikusneurinom – Chancen und Risiken der Therapie. Brainstorm Ausgabe 1 2011. 38-47 Neuroonkologische Informationen der Deutschen Hirntumorhilfe e. V. zuletzt abgerufen am 03.05.2018. www.hirntumorhilfe.de
- Rosahl S, Eßer D. Vestibularisschwannom – Management und mikrochirurgische Ergebnisse [Vestibular schwannoma - management and microsurgical results]. HNO. 2017;65(5):381-387. doi:10.1007/s00106-016-0252-5 doi.org
- Chen M, Fan Z, Zheng X, Cao F, Wang L. Risk Factors of Acoustic Neuroma: Systematic Review and Meta-Analysis. Yonsei Med J. 2016 May;57(3):776-83. doi:10.3349/ymj.2016.57.3.776 Review. PubMed PMID: 26996581. www.ncbi.nlm.nih.gov
- Deutsche Gesellschaft für Allgemeinmedizin und Familienmedizin (DEGAM). Akuter Schwindel in der Hausarztpraxis. AWMF-Leitlinie Nr. 053-018. S3, Stand 2015 (abgelaufen). www.awmf.org
- Kania R, Vérillaud B, Camous D, et al. EAONO position statement on Vestibular Schwannoma: Imaging Assessment Question: How should growth of Vestibular Schwannoma be defined? [published correction appears in J Int Adv Otol. 2018 Aug;14(2):346]. J Int Adv Otol. 2018;14(1):90-94. doi:10.5152/iao.2018.5360 doi.org
- Carlson ML, Van Gompel JJ, Wiet RM, Tombers NM, Devaiah AK, Lal D, Morcos JJ, Link MJ. A Cross-sectional Survey of the North American Skull Base Society: Current Practice Patterns of Vestibular Schwannoma Evaluation and management in North America. J Neurol Surg B Skull Base. 2018 Jun;79(3):289-296. doi: 10.1055/s-0037-1607319 Epub 2017 Nov 3. PubMed PMID: 29765827. www.ncbi.nlm.nih.gov
- Myrseth E, Pedersen PH, Møller P, Lund-Johansen M. Treatment of vestibular schwannomas. Why, when and how?. Acta Neurochir (Wien) 2007; 149: 647-60. PubMed
- Vestibularisschwannom (Akustikusneurinom), Informationen der Neurochirurgie der Uniklinik Tübingen (zuletzt abgerufen am 06.05.2022) www.neurochirurgie-tuebingen.de
- Pollock BE. Vestibular schwannoma management: an evidence-based comparison of stereotactic radiosurgery and microsurgical resection. Prog Neurol Surg 2008; 21: 222-7. PubMed
- Myrseth E, Møller P, Pedersen PH, Lund-Johansen M. Vestibular schwannoma: surgery or gamma knife radiosurgery? A prospective, nonrandomized study. Neurosurgery 2009; 64: 654-61. pubmed.ncbi.nlm.nih.gov
- Somers T, Kania R, Waterval J, Van Havenbergh T. What is the Required Frequency of MRI Scanning in the Wait and Scan Management?. J Int Adv Otol. 2018;14(1):85-89. doi:10.5152/iao.2018.5348 doi.org
- Flickinger JC, Kondziolka D, Niranjan A, Lunsford D. Results of acoustic nevroma radiosurgery: an analysis of 5 years` experience using current methods. J Neurosurg 2001; 94: 1 - 6. PubMed
Autor*innen
- Jonas Klaus, Arzt in Weiterbildung, Neurologie, Hamburg
- Die ursprüngliche Version dieses Artikels basiert auf einem entsprechenden Artikel im norwegischen hausärztlichen Online-Handbuch Norsk Elektronisk Legehåndbok (NEL, https://legehandboka.no/).