Allgemeine Informationen
Definition
- Verschiedene systemische Erkrankungen können zu Veränderungen in der Mundhöhle führen.1
- Hierzu zählen z. B.:
- immunologische Erkrankungen
- Endokrinopathien
- hämatologische Erkrankungen
- systemische Infektionen
- Ernährungsstörungen.
- Mehrere Studien haben eine Assoziation zwischen Parodontitis und Diabetes mellitus, Herzkrankheiten, Schlaganfällen und Schwangerschaftskomplikationen gezeigt.2-4
- Eine frühzeitige Diagnostik bei Veränderungen in der Mundhöhle kann zu einer frühzeitigen Diagnose und optimalen Behandlung beitragen.
Häufigkeit
- Veränderungen in der Mundhöhle können insbesondere bei systemischen Erkrankungen häufig beobachtet werden.
Diagnostische Überlegungen
- Systemische Erkrankungen gehen mit einem erhöhten Infektionsrisiko einher.
- Veränderungen der Mundhöhle sind häufig; häufig handelt es sich um unspezifische Befunde.
- Die Befunde sollten an die Möglichkeit systemischer Erkrankungen denken lassen.
- Einige Befunde sind typisch für bestimmte Systemerkrankungen und nicht selten ein frühes Symptom oder eine Erstmanifestation.1,5
ICPC-2
- D19 Zahn-/Zahnfleischsympt./-beschw.
- D20 Mund-/Zungen-/Lippenbeschwerden
ICD-10
- C06.9 Mund, nicht näher bezeichnet
Differenzialdiagnosen
Schleimhautveränderungen
Anämie
- Kann mit blassen Schleimhäuten, atrophischer Glossitis und Candidiasis einhergehen.
- Eine atrophische Glossitis kann sich bei Patient*innen mit Eisenmangelanämie, perniziöser Anämie, Vitamin-B-Mangel und diversen anderen pathologischen Zuständen als totale oder fleckenweise Papillenatrophie äußern.
- Zu den möglichen Symptomen zählen Brennen, Schmerzen, Druckempfindlichkeit und Erytheme.
- Eine Candidiasis kann gleichzeitig vorliegen oder eine alternative Erklärung für Erytheme, Brennen und Atrophie sein.1
- Antiepileptika können eine gingivale Hypertrophie hervorrufen.6
Orale Läsionen
Lupus erythematodes
- 9–45 % der Personen mit systemischem Lupus erythematodes und 3–20 % der Patient*innen mit diskoidem Lupus erythematodes weisen orale Läsionen auf.7
- Die klinische Manifestation variiert, typische Läsionen sind:
- Orale diskoide Läsionen, die sich durch eine charakteristische, klar abgegrenzte Zone mit Erythemen, Atrophie oder Ulzeration, umgeben von weißen, radiierenden Striae, äußern.
- Die Läsionen gleichen den Läsionen, die bei einem erosiven Lichen planus beobachtet werden können.8-9
- Behandlung der oralen Ulzera:
- topische Steroide, z. B. Triamcinolon oral
- bei Therapieversagen Wechsel auf hochpotentere Steroide (Betamethaseon, Colbetasol)
- alternativ Calcineurininhibitoren: Tacrolimus 0,03 % oder 0,1 %10
Pemphigus vulgaris
- Bei 50–80 % der Betroffenen stellen orale Läsionen die initiale Manifestation dar, sie können den Hautveränderungen 1 Jahr oder länger vorhergehen.11
- Es handelt sich um multiple Blasen, die schnell rupturieren und schmerzhafte, diffuse orale Erosionen hinterlassen.
- Malnutrition und Gewichtverlust können die Folge sein.12
- Auch extraorale Veränderungen wie kutane Blasen, schorfbelegte Hauterosionen und eine bilaterale Konjunktivitis können vorliegen.12
- Orale Läsionen lassen sich normalerweise gut mittels systemischer immunsuppressiver Therapie behandeln, gehen allerdings meist langsamer zurück als extraorale Läsionen.
Morbus Crohn
- Der Abschnitt basiert auf dieser Referenz.5
- Die Prävalenz oraler Läsionen variiert beim Morbus Crohn zwischen 20 und 50 %.
- Bei ca. 5–10 % der Patient*innen gehen die oralen Läsionen den abdominalen Symptomen voran.
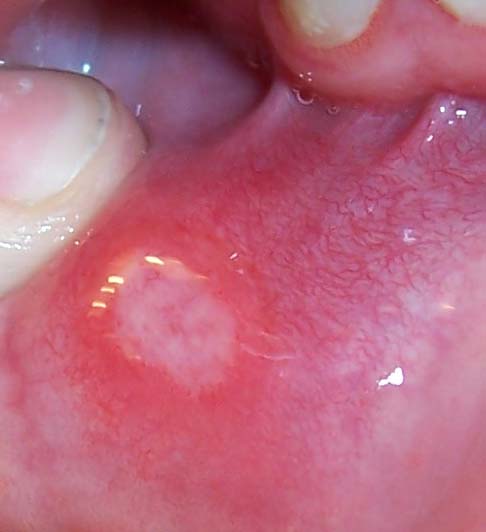 Aphthe bei Morbus Crohn
Aphthe bei Morbus Crohn - Die häufigste Form sind aphthöse Ulzera.
- Weitere typische Läsionen, die verdächtig auf M. Crohn sind: Gingivahypertrophie, Pflastersteinrelief, Mukogingivitis, Lippenschwellungen mit vertikalen Fissuren, tiefe lineare Geschwüre der Wangen- und/oder Lippenschleimhaut, Lippenfissuren in der Mittellinie.
- Therapie der oralen Läsionen im Zuge der Systemtherapie; bei ausbleibender Remission auch lokale Therapie mit Steroiden (als Mundspülungen oder Salben), antiinflammatorischen Salben oder Tacrolimus
Pigmentveränderungen
Morbus Addison, Nebennierenrindeninsuffizienz
- Eine Hyperpigmentierung der Schleimhaut in der Mundhöhle kann die erste Manifestation einer primären Nebennierenrindeninsuffizienz sein.1
- Eine diffuse Melaninpigmentierung der Mundschleimhaut ist ein unspezifischer Befund.
- Weitere Ursachen
- ethnische Pigmentierung
- tabakbedingte Pigmentierung
- medikamenteninduzierte Pigmentierung
- Neurofibromatose
- Peutz-Jeghers-Syndrom1
Parodontale Blutungen und Entzündungen
Diabetes
- Zwischen Diabetes und parodontalen Erkrankungen wie Gingivitis und Parodontitis besteht ein enger Zusammenhang.
- Der zugrunde liegende Mechanismus ist dabei noch nicht geklärt.13
- Es scheint sich um einen beidseitigen Zusammenhang zu handeln: Diabetes kann zu schlechter parodontaler Gesundheit führen, und schlechte parodontale Gesundheit scheint die Kontrolle eines Diabetes zu erschweren.14
- Patient*innen mit schlecht kontrolliertem Diabetes leiden häufiger unter parodontalen Beschwerden als jene, die gut eingestellt sind.
- Die Therapie der Parodontitis geht mit einer Senkung des HbA1c einher.13
Thrombozytopenie
- Liegt die Thrombozytenanzahl unter 50 x 109/l, so spricht man von einer Thrombozytopenie.15
- Im Anfangsstadium Erstmanifestation als orale Läsionen möglich
- Leichtere Verletzungen der Mundschleimhaut während der Routinefunktionen wie Kauen oder Schlucken können zur Entstehung diverser hämorrhagischer Läsionen wie Petechien, Purpura, Ekchymose, hämorrhagischen Bullae und Hämatomen führen.
- Zudem kann es schon durch leichte Verletzungen oder spontan zu Zahnfleischbluten kommen.15
Leukämie (AML, ALL, CLL, CML)
- Zu den möglichen oralen Manifestationen einer Leukämie zählen Schleimhautblutungen, Ulzerationen, Petechien, orale Infektionen und diffuse oder lokale Verdickungen der Gingiva.16
- Orale Läsionen treten sowohl bei akuten als auch bei chronischen Formen aller Arten von Leukämie auf.
- Sie können entweder das Ergebnis einer direkten Infiltration leukämischer Zellen (primär) sein oder sekundär zu einer zugrunde liegenden Thrombozytopenie, Neutropenie oder beeinträchtigten Granulozytenfunktion führen.16
- infolge gestörter Immunfunktion Candidiasis, Herpes-simplex-Infektionen oder parodontale Knochendefekte.
- infolge Thrombozytopenie Petechien oder Schleimhautblutungen
- Auch therapieinduzierte orale Läsionen können auftreten, z. B. eine chemotherapeutisch induzierte Mukositis.
Dentale Erosionen
Gastroösophageale Refluxkrankheit
- Bei Patient*innen mit gastroösophagealer Refluxkrankheit (GERD) sind das Speichelflussvolumen und die Schluckfunktion deutlich reduziert.
- Infolgedessen kommt es zu einem irreversiblen Verlust des Zahnschmelzes.
- Die Prävalenz liegt zw. 5 % und 47,5 %.17
- Läsionen der Weichteilgewebe sind ebenfalls mit GERD assoziiert:
- Tonsillitis, mukosale Atrophie, Erythem des weichen Gaumens und der Uvula, Glossitis, epitheliale Atrophie, Xerostomie, Dysgeusie (Geschmacksstörung)
- Betroffene beklagen saueren oder bitteren Geschmack, Juckreiz und Brennen.
- Die Läsionen sind unspezifisch, es besteht keine gesicherte Evidenz, dass GERD als Auslöser fungiert, lediglich eine Assoziation ist gesichert.17
Bulimie und Anorexie
- Zu den möglichen Veränderungen in der Mundhöhle zählen dentale Erosionen, Xerostomie, erhöhte Kariesanfälligkeit und Sialadenose.
- Durch das Erbrechen kommen die Zähne wiederholt mit Magensäure in Kontakt, was zum Abbau des Zahnschmelzes führt.
- In erster Linie ist die linguale Oberfläche der Vorderzähne im Oberkiefer betroffen.18
- Dies kann zu dentaler Überempfindlichkeit gegenüber kalten und süßen Stimuli führen.
- Infolge von medikamentöser Therapie (Antidepressiva, Diuretika, Laxativa), Erbrechen und übertriebener körperlicher Aktivität kann es zur Xerostomie kommen.19
Anamnese
- Dauer?
- Beginn?
- Andere Symptome und Anzeichen?
- Andere bekannte Grunderkrankungen?
Klinische Untersuchung
- Lokaler Status
- Bei Verdacht auf eine zugrunde liegende systemische Erkrankung sollte ein genereller klinischer Status erstellt werden.
Ergänzende Untersuchungen
In der Hausarztpraxis
- Abhängig vom klinischen Verdacht und den klinischen Befunden
Bei Spezialist*innen
- Abhängig vom klinischen Verdacht und den klinischen Befunden
Maßnahmen und Empfehlungen
Überweisung
- Abhängig vom klinischen Verdacht und den klinischen Befunden
Einweisung ins Krankenhaus
- Bei Verdacht auf eine schwere zugrunde liegende Erkrankung
Illustrationen

Aphthe bei Morbus Crohn (Quelle: Wikipedia https://en.wikipedia.org/wiki/File:Aphtha2.jpg)
Video
Quellen
Leitlinien
- Deutsche Gesellschaft für Hämatologie und Medizinische Onkologie. Thrombozytopenien. Stand 2021. www.onkopedia.com
Literatur
- Chi AC, Neville BW, Krayer JW, Gonsalves WC. Oral manifestations of systemic disease. Am Fam Physician 2010; 82: 1381-8. pubmed.ncbi.nlm.nih.gov
- Janket SJ, Baird AE, Chuang SK, Jones JA. Meta-analysis of periodontal disease and risk of coronary heart disease and stroke. Oral Surg Oral Med Oral Pathol Oral Radiol Endod 2003; 95: 559-69. PubMed
- Xiong X, Buekens P, Fraser WD, Beck J, Offenbacher S. Periodontal disease and adverse pregnancy outcomes: a systematic review. BJOG 2006; 113: 135-43. PubMed
- Demmer RT, Jacobs DR Jr, Desvarieux M. Periodontal disease and incident type 2 diabetes: results from the First National Health and Nutrition Examination Survey and its epidemiologic follow-up study. Diabetes Care 2008; 31: 1373-9. PubMed
- Katsanos KH, Torres J, Roda G, Brygo A, Delaporte E, Colombel JF. Review article: non-malignant oral manifestations in inflammatory bowel diseases. Aliment Pharmacol Ther. 2015 Jul;42(1):40-60. onlinelibrary.wiley.com
- Cornacchio AL, Burneo JG, Aragon CE. The effects of antiepileptic drugs on oral health. J Can Dent Assoc. 2011;77:b140. pubmed.ncbi.nlm.nih.gov
- Manfredini M, Pedroni G, Bigi L, Apponi R, Murri Dello Diago A, Dattola A, Farnetani F, Pellacani G. Acquired White Oral Lesions with Specific Patterns: Oral Lichen Planus and Lupus Erythematosus. Dermatol Pract Concept. 2021 May 20;11(3). www.ncbi.nlm.nih.gov
- Gonsalves WC, Chi AC, Neville BW. Common oral lesions: Part I. Superficial mucosal lesions. Am Fam Physician 2007; 75: 501-7. pubmed.ncbi.nlm.nih.gov
- Nico MM, Vilela MA, Rivitti EA, Loureno SV. Oral lesions in lupus erythematosus: correlation with cutaneous lesions. Eur J Dermatol 2008; 18: 376-81. PubMed
- Manfredini M, Pedroni G, Bigi L, Apponi R, Murri Dello Diago A, Dattola A, Farnetani F, Pellacani G. Acquired White Oral Lesions with Specific Patterns: Oral Lichen Planus and Lupus Erythematosus. Dermatol Pract Concept. 2021 May 20;11(3):e2021074. pubmed.ncbi.nlm.nih.gov
- Sirois DA, Fatahzadeh M, Roth R, Ettlin D. Diagnostic patterns and delays in pemphigus vulgaris: experience with 99 patients. Arch Dermatol 2000; 136: 1569-70. PubMed
- Kasperkiewicz M, Ellebrecht CT, Takahashi H, Yamagami J, Zillikens D, Payne AS, Amagai M. Pemphigus. Nat Rev Dis Primers. 2017 May 11;3:17026. www.ncbi.nlm.nih.gov
- Liccardo D, Cannavo A, Spagnuolo G, Ferrara N, Cittadini A, Rengo C, Rengo G. Periodontal Disease: A Risk Factor for Diabetes and Cardiovascular Disease. Int J Mol Sci. 2019 Mar 20;20(6):1414. pubmed.ncbi.nlm.nih.gov
- Mealey BL. Periodontal disease and diabetes. A two-way street. J Am Dent Assoc 2006; 137(suppl): 26S-31S. pubmed.ncbi.nlm.nih.gov
- Deutsche Gesellschaft für Hämatologie und Medizinische Onkologie. Thrombozytopenien. Stand 2021. www.onkopedia.com
- Francisconi CF, Caldas RJ, Oliveira Martins LJ, Fischer Rubira CM, da Silva Santos PS. Leukemic Oral Manifestations and their Management. Asian Pac J Cancer Prev. 2016;17(3):911-5. pubmed.ncbi.nlm.nih.gov
- Durazzo M, Lupi G, Cicerchia F, Ferro A, Barutta F, Beccuti G, Gruden G, Pellicano R. Extra-Esophageal Presentation of Gastroesophageal Reflux Disease: 2020 Update. J Clin Med. 2020 Aug 7;9(8):2559. pubmed.ncbi.nlm.nih.gov
- Valena V, Young WG. Dental erosion patterns from intrinsic acid regurgitation and vomiting. Aust Dent J 2002; 47: 106-15. PubMed
- Dynesen AW, Bardow A, Petersson B, Nielsen LR, Nauntofte B. Salivary changes and dental erosion in bulimia nervosa. Oral Surg Oral Med Oral Pathol Oral Radiol Endod 2008; 106: 696-707. PubMed
Autor*innen
- Franziska Jorda, Dr. med., Fachärztin für Viszeralchirurgie, Ärztin in Weiterbildung Allgemeinmedizin, Kaufbeuren
- Die ursprüngliche Version dieses Artikels basiert auf einem entsprechenden Artikel im norwegischen hausärztlichen Online-Handbuch Norsk Elektronisk Legehåndbok (NEL, https://legehandboka.no/).