Zusammenfassung
- Definition:Autoimmunerkrankung unbekannter Ursache, bei der es zum klinischen Überlappungsbild mit Symptomen und Befunden mindestens zweier rheumatischer Systemerkrankungen (SLE, Sklerodermie, Myositis, rheumatoide Arthritis) in Verbindung mit hohen U1-RNP-Antikörpertitern kommt.
- Häufigkeit:Es handelt sich um eine seltene Erkrankung. Die Prävalenz liegt bei ca. 2–6/100.000.
- Symptome:Meistens tritt initial ein Raynaud-Syndrom auf, häufig bestehen Gelenk- und Muskelschmerzen sowie eine Muskelschwäche. Weitere mögliche Symptome sind Schluck- und Atembeschwerden. Allgemeinsymptome umfassen Müdigkeit, subfebrile Temperaturen und ein allgemeines Krankheitsgefühl.
- Befunde:Diffuse Hand- und Fingerschwellung, Sklerodaktylie, Synovitis/Arthritis, Myositis, Exantheme. Weitere Manifestationen sind pulmonale Hypertonie, interstitielle Lungenerkrankung, Perikarditis.
- Diagnostik:Neben den klinischen Manifestationen beruht die Diagnose auf dem Nachweis von U1-RNP-Antikörpern.
- Therapie:Medikamentöse Behandlung leichterer Verläufe vorwiegend mit NSAR, Hydroxychloroquin, Kortikosteroiden. Bei schwereren Verläufen auch weitere krankheitsmodifizierende Antirheumatika (DMARD) und Immunsuppressiva.
Allgemeine Informationen
Definition
- Im Deutschen als Mischkollagenose bezeichnet, international als Mixed Connective Tissue Disease (MCTD)1
- nach dem Erstbeschreiber auch Sharp-Syndrom genannt
- Autoimmune, systemische Erkrankung unbekannter Ursache
- Die Mischkollagenose ist definiert durch das gemeinsame Vorliegen von:2
- hohem Titer von U1-Ribonukleinprotein-Antikörpern (Anti-U1-RNP-AK)
- überlappendem Auftreten von Symptomen und Befunden von zwei oder mehr entzündlich-rheumatischen Erkrankungen
Häufigkeit
- Prävalenz
- seltene Erkrankung, Prävalenz ca. 2–6/100.0003
- Geschlecht
- Verhältnis weiblich zu männlich ca. 4:11
- Alter
- Auftreten in jedem Alter möglich, Krankheitsbeginn in der Regel zwischen 15. und 35. Lebensjahr4
Ätiologie und Pathogenese
- Die Ätiologie ist ungeklärt, vermutlich chronische Aktivierung des Immunsystems nach Exposition gegenüber Umweltfaktor auf dem Boden einer genetischen Disposition1
- Anti-U1-RNP-AK spielen eine zentrale Rolle in der Pathogenese1
- Nahezu jedes Organsystem kann betroffen und die klinische Manifestation sehr unterschiedlich sein.3,5-7
- Haut: Raynaud-Syndrom, geschwollene Hände und Finger, Sklerodaktylie, Ausschlag, Hautvaskulitis (ca. 95 %)
- Gelenke: Arthritis (ca. 60–95 %)
- Muskulatur: Myositis (ca. 65 %)
- Lunge/Pleura: interstitielle Lungenerkrankung, Pleuritis (ca. 50 %)
- pulmonale Hypertonie (ca. 10–45 %)
- wichtige Todesursache bei Mischkollagenose
- Herz: Perikarditis, myokardiale Beteiligung (ca. 40 %)
- Gastrointestinaltrakt: Ösophagusatrophie, -motilitätsstörung (ca. 65 %)
- renale und ZNS-Beteiligung seltener und überwiegend leicht (ca. 25 %)
- Eher für eine Mischkollagenose als für eine spezifische Kollagenose spricht folgende Konstellation:6
- Raynaud-Phänomen, geschwollene Hände und Finger
- ausgeprägte Arthritis
- pulmonale Hypertonie
- Abwesenheit einer signifikanten renalen und ZNS-Beteiligung
- Nachweis von Anti-U1-RNP-AK.
ICPC-2
- L99 Andere Muskeloskelet. Erkrankung
ICD-10
- M35.1 Sonstige Overlap-Syndrome
- „Mixed connective tissue disease“ (MCTD)
Diagnostik
Diagnostische Kriterien
- Erschwerte Diagnosestellung durch Symptome und Befunde verschiedener rheumatologischer Erkrankungen
- in frühen Stadien häufig als „undifferenzierte Bindegewebserkrankung“ bezeichnet
- Verschieden Diagnose- und Klassifikationssysteme, von denen jedoch keines allgemein anerkannt ist.8-11
- Die Kriterien nach Alarcón-Segovia weisen eine Sensitivität und Spezifität von 63 % bzw. 86 % auf.11
- Siehe Tabelle Kriterien nach Alarcón-Segovia für die Mischkollagenose.11
Differenzialdiagnosen
- Raynaud-Syndrom
- Systemischer Lupus erythematodes (SLE)
- Systemische Sklerose/Sklerodermie
- Polymyositis
- Rheumatoide Arthritis
Anamnese
- In der Frühphase der Erkrankung treten häufig auf:6
- Erschöpfung und Müdigkeit
- subfebrile Temperaturen
- Raynaud-Syndrom
- Myalgien
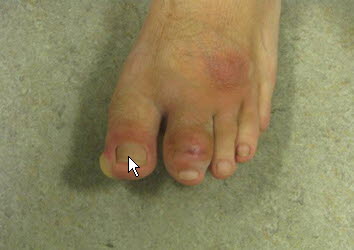
 Raynaud-Syndrom
Raynaud-Syndrom - Arthralgien.
- Im Verlauf Entwicklung eher charakteristischer Symptome:
- Handödem
- geschwollene Finger
- Synovitis
- Sklerodaktylie.
Klinische Untersuchung
- Temperatur
- leichtes Fieber
- Haut
- Raynaud-Syndrom
- Schwellungen der Finger und Zehen, Handödem
- Kalkeinlagen der Haut (Calcinosis cutis)
- Sklerodaktylie
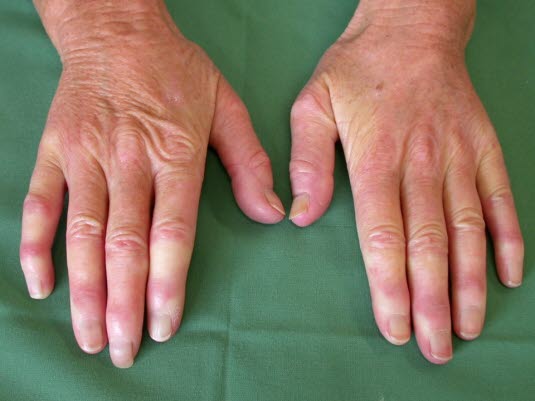
 Sklerodaktylie mit Ödem und Kalkablagerung
Sklerodaktylie mit Ödem und Kalkablagerung - oberflächliche Vaskulitis
- digitale Ulzerationen
- Hautbefall häufig erster Erkrankungshinweis12
- Gelenke
- Arthritis (Schwellung, Rötung, Funktionseinschränkung)
- Muskulatur
- Myositis (Muskelschwäche, Muskelatrophie, Palpationsschmerz)
- Lunge
- Pleuritis (Pleurareiben, Pleuraerguss)
- Herz
- Perikarditis (Perikardreiben)
Ergänzende Untersuchungen in der Hausarztpraxis
Labor
- BSG und CRP
- Blutbild: häufig Anämie und Leukopenie6
- Eiweißelektrophorese: häufig Hypergammaglobulinämie6
- CK: erhöht bei Myositis
- Serologische Tests
- ANA mit Differenzierung: Anti-U1-RNP-AK
- positiver Titer notwendig für Diagnose, im Frühstadium Prognosefaktor für die Entwicklung einer Mischkollagenose12
- AK-Nachweis ohne Klinik ist für die Diagnosestellung aber nicht ausreichend.12
- Rheumafaktor: positiv in 50‒70 % der Fälle6
- CCP-AK: positiv in 50 % der Fälle6
EKG
- Erregungsleitungsstörungen (Schenkelblock, AV-Block)
- Zeichen der rechtsventrikulären Hypertrophie bei pulmonaler Hypertonie, Cor pulmonale
Rö-Thorax
- Hinweise für interstitielle Lungenerkrankung, Pleuraerguss
Diagnostik bei Spezialist*innen
Echokardiografie
- Pulmonale Hypertonie/Cor pulmonale
- Perikarderguss
CT
- Interstitielle Lungenerkrankung
Spirometrie/Bodyplethysmografie
- Lungenfunktion bei interstitieller Lungenerkrankung
Elektrophysiologie
Indikation zur Überweisung
- Bei V. a. Mischkollagenose Überweisung an Rheumatolog*in
Therapie
Therapieziele
- Krankheitsaktivität vermindern.
- Komplikationen verhindern.
- Die Erkrankung ist nicht heilbar.14
Allgemeines zur Therapie
Medikamentöse Therapie
- Es gibt keine kontrollierten Studien zur Therapie der Mischkollagenose, das Management beruht auf der Effektivität der Behandlung ähnlicher Manifestationen bei anderen rheumatologischen Erkrankungen.14
- Häufig ist eine Kombinationstherapie wirksam aus:1
- NSAR
- Hydroxychloroquin
- niedrigdosierten Kortikosteroiden.
- Bei schwereren Verläufen auch Gabe von:3,14
- weiteren klassischen (cDMARD) oder biologischen (bDMARD) krankheitsmodifizierenden Antirheumatika
- Immunsuppressiva.
- Beim Raynaud-Syndrom sind Ca-Antagonisten 1. medikamentöse Wahl.
- Behandlung einer pulmonalen Hypertonie mit Endothelinatagonisten, Phosphodiesterase-5-Inhibitoren, Guanylatcyclase-Stimulatoren13
Verlauf, Komplikationen und Prognose
Komplikationen
- Pulmonale Hypertonie
- wichtigste durch Mischkollagenose verursachte Todesursache15
- Progrediente interstitielle Lungenerkrankung14
- Kardiovaskuläre Ereignisse15
- Komplikationen als Folge der medikamentösen Therapie
Verlauf und Prognose
- Die Erkrankung nimmt häufig einen milderen Verlauf als bei anderen Kollagenosen.2
- Die Prognose ist überwiegend günstig, die Mortalität unterscheidet sich nicht wesentlich von der Allgemeinbevölkerung.16
- 5-Jahres-Überlebensrate 98 %, 10-Jahres-Überlebensrate 96 %15
- Andererseits erhebliche Morbidität durch die Erkrankung, zum einen durch die krankheitsbedingte Symptomatik, zum anderen durch medikationsbedingte Nebenwirkungen/Komplikationen.14
- Nicht selten erhalten Patient*innen mit Mischkollagenose im Lauf der Zeit eine neue Diagnose, da sich das Krankheitsbild und die Ergebnisse der immunologischen Tests ändern.17
Verlaufskontrolle
- Regelmäßige klinische und Laborkontrollen
- Ggf. Verlaufskontrollen mittels:
- Echokardiografie (bei pulmonaler Hypertonie)
- Spirometrie/Bodyplethysmografie (bei interstitieller Lungenerkrankung).
Patienteninformationen
Patientenorganisationen
Illustrationen

Raynaud-Syndrom

Sklerodaktylie mit Ödem und Kalkablagerung
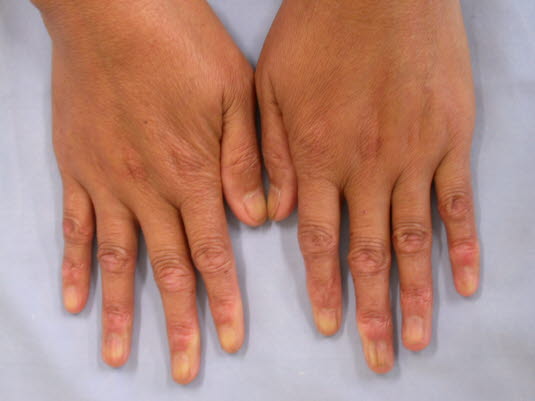
Beginnende Sklerodaktylie
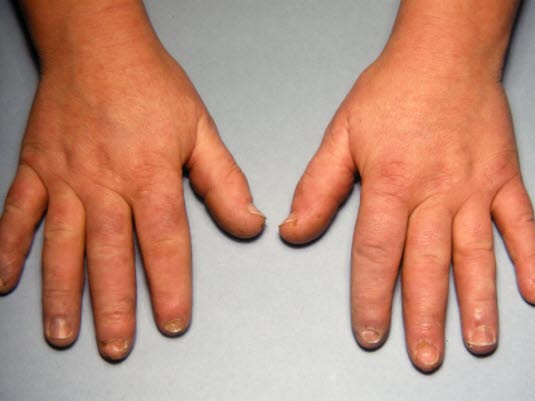
In mehr als 90 % der Fälle werden Ödeme an den Händen und Fingern („Puffy Hands“) beobachtet.
Quellen
Literatur
- Hügle B. Sharp-Syndrom (Mischkollagenose, mixed connective tissue disease) bei Kindern und Jugendlichen, eMedpedia, Zugriff 03.03.22. www.springermedizin.de
- Reiseter S, Gunnarsson R, Corander J, et al. Disease evolution in mixed connective tissue disease: results from a long-term nationwide prospective cohort study. Arthritis Res Ther 2017; 19: 284. doi:10.1186/s13075-017-1494-7 DOI
- Greidinger E. Mixed Connective-Tissue Disease (MCTD). Medscape, updated Jan 21, 2021. emedicine.medscape.com
- Orphanet. Das Portal für seltene Krankheiten und Orphan Drugs. Mischkollagenose. www.orpha.net
- Ciang N, Pereira N, Isenberg D. Mixed connective tissue disease—enigma variations? Rheumatology 2017; 56: 326-333. doi:10.1093/rheumatology/kew265 DOI
- Axford J. Clinical manifestations of mixed connective tissue disease. UpToDate, last updated Nov 13, 2020. Zugriff 04.03.2021. www.uptodate.com
- Vogel M, Kreuter M, Kauczor H, et al. Pulmonale Manifestationen bei Kollagenosen. Radiologe 2016; 56: 910-916. doi:10.1007/s00117-016-0157-z DOI
- Chaigne B, Scire C, Talarico R, et al. Mixed connective tissue disease: state of the art on clinical practice guidelines. RMD Open 2019; 4: e000783. pubmed.ncbi.nlm.nih.gov
- Tanaka Y, Kuwana M, Fujii T, et al. 2019 Diagnostic criteria for mixed connective tissue disease (MCTD): From the Japan research committee of the ministry of health, labor, and welfare for systemic autoimmune diseases. Mod Rheumatol 2021; 31: 29-33. doi:10.1080/14397595.2019.1709944 DOI
- Axford J. Definition and diagnosis of mixed connective tissue disease. UpToDate, last updated July 30,2021. Zugriff 04.04.2022. www.uptodate.com
- Alarcon-Segovia D. Mixed connective tissue disease and overlap syndromes. Clin Dermatol 1994; 12: 309-316. pubmed.ncbi.nlm.nih.gov
- Deutsche Gesellschaft für Kinder- und Jugendmedizin. Mischkollagenosen. AWMF-Leitlinie 027-062, Stand 2013. www.awmf.org
- Olschewski H. Pulmonale Hypertonie und rheumatische Erkrankungen. Pneumologe 2018; 15: 396-403. doi:10.1007/s10405-018-0195-5 DOI
- Axford J. Prognosis and treatment of mixed connective tissue disease. UpToDate, last updated Feb 23.2022. Zugriff 04.03.22. www.uptodate.com
- Hajas A, Szodoray P, Nakken B, et al. Clinical course, prognosis, and causes of death in mixed connective tissue disease. J Rheumatol 2013; 40(7): 1134-42. pmid:23637328 PubMed
- Alves M, Isenberg D. “Mixed connective tissue disease”: a condition in search of an identity. Clin Exp Med 2020; 20: 159-166. www.ncbi.nlm.nih.gov
- van den Hoogen FH, Spronk PE, Boerbooms AM, et al. Long-term follow-up of 46 patients with anti-(U1)snRNP antibodies. Br J Rheumatol 1994; 33 (12): 1117. pmid:8000737 PubMed
Autor*innen
- Michael Handke, Prof. Dr. med., Facharzt für Innere Medizin, Kardiologie und Intensivmedizin, Freiburg i. Br.
- Die ursprüngliche Version dieses Artikels basiert auf einem entsprechenden Artikel im norwegischen hausärztlichen Online-Handbuch Norsk Elektronisk Legehåndbok (NEL, https://legehandboka.no/).