Red Flags und abwendbar gefährliche Verläufe1-2
|
Abwendbar gefährlicher Verlauf |
|
|
Akutes neurologisches Defizit:
Störungen der Vigilanz, Paresen |
Schlaganfall, intrakranielle Blutung, Subarachnoidalblutung, Nervenwurzel-/Myelonkompression |
|
Krampfanfall |
Schlaganfall, intrakranielle Blutung, Subarachnoidalblutung |
|
Nausea/Erbrechen |
erhöhter intrakranieller Druck, Subarachnoidalblutung |
|
Akuter Schwindel mit spontanem, ungeordnetem Nystagmus (uni- oder multidirektional mit Richtungswechsel vertikal/horizontal/rotatorisch und nicht supprimierbar bei visueller Fixation) |
Schlaganfall, intrakranielle Blutung |
|
Meningeale Zeichen |
|
|
Hautausschlag (Purpura) |
|
|
Schlagartiges Auftreten starke Nackenschmerzen, Ausstrahlung in okzipitale Region, vordere Halsregion, Kiefer |
Arteriendissektion (Karotis-/Vertebralisdissektion), Subarachnoidalblutung |
|
Ausstrahlung in Thorax, Arm und/oder Kiefer |
|
|
Fieber > 38,5 °C Schüttelfrost |
|
|
Kürzliches HWS-Trauma (Verkehrsunfall), kürzliche HWS-Manipulation, bekannte Osteoporose |
Luxation, HWS-Verletzung, HWS-Fraktur |
Allgemeine Informationen
Definition
Leitlinie: Handlungsempfehlung Nackenschmerzen3
- Schmerz in dem Gebiet, das nach oben durch die Linea nuchalis superior, nach unten durch den ersten Brustwirbel und seitlich durch die schultergelenksnahen Ansätze des Musculus trapezius begrenzt wird.
- Einteilung nach Dauer
- akute (0–3 Wochen Dauer)
- subakute (4–12 Wochen Dauer)
- chronische (länger als 12 Wochen Dauer)
- Einteilung nach Ätiologie
- nicht spezifisch
- keine spezifisch behandlungs- oder abklärungsbedürftige Ursache
- spezifisch
- Verdacht auf radikuläre Reizung, Trauma, Z. n. Operation, Systemerkrankung etc.
- nicht spezifisch
Häufigkeit
- Inzidenz
- Nackenschmerzen machen 4 % aller Beratungsanlässe in der Hausarztpraxis aus.3
- Prävalenz
- Punktprävalenz 10–15 %3
- Geschlecht und Alter
- Frauen sind häufiger betroffen als Männer.
- Die Prävalenz steigt mit dem Alter, dies gilt vor allem für chronische Beschwerden.
- Akute Schmerzen sind am häufigsten bei jungen Erwachsenen.
Diagnostische Überlegungen
- Hinweise auf abwendbar gefährliche Verläufe3
- Trauma, Zustand nach Operationen, Neurologie
- radikuläre Symptomatik
- sensible oder motorische Ausfälle
- Parästhesien
- Meningismus
- Bewusstseinsstörung
- gleichzeitige Kopfschmerzen mit Übelkeit, Erbrechen, Schwindel
- Osteoporose oder Langzeitmedikation mit Steroiden
- Hinweis auf Systemerkrankung/extravertebrale Ursache (Neoplasie, Infektion, Entzündung)
- Fieber
- reduzierter Allgemeinzustand
- Gewichtsverlust
- Trauma, Zustand nach Operationen, Neurologie
ICPC-2
- L01 Nackensymptomatik/Beschwerden
ICD-10
- M45–M49 Spondylopathien
- M50–M54 Sonstige Krankheiten der Wirbelsäule und des Rückens
- M54.2 Zervikalneuralgie
Differenzialdiagnosen
Myalgie des Nackens
- Siehe Artikel Nackenschmerzen (Myalgie).
- Ursachen
- Myalgien im Nacken treten meist infolge von monotonen Körperhaltungen, Stress, psychosozialen Belastungen oder Sehstörungen auf.
- myofasziale Schmerzen meist Hauptursache
- Epidemiologie
- häufig
- Symptome
- diffuse, in der Regel bilaterale Schmerzen im Nacken und Schultergürtel
- Palpation kann zu einer umfangreichen, diffusen Ausstrahlung der Schmerzen führen.
- Klinische Untersuchung
- Passive Beweglichkeit normal, löst keine Schmerzen aus.
- Druckempfindlichkeit und erhöhter Muskeltonus bei Palpation
Zervikale Spondylose
- Siehe Artikel Spondylose.
- Ursachen
- altersbedingte Diskusdegeneration
- Epidemiologie
- überwiegend bei Personen über 40 Jahre
- Symptome
- Schmerzen, Gefühlsstörungen, Bewegungseinschränkungen in Schulter, Arm und/oder Hand
- Klinische Untersuchung
- evtl. eingeschränkte Mobilität, ansonsten normaler klinischer Befund
- Bildgebende Verfahren
- nur bei Beschwerden und Hinweisen auf abwendbar gefährliche Verläufe
Schiefhals (Torticollis acutus)
- Siehe Artikel Schiefhals (Torticollis).
- Ursachen
- angeboren: Geburtsverletzung des M. sternocleidomastoideus
- erworben: z. B. durch Traumata, Infektionen, muskuläre Dysbalancen oder psychogen, rheumatisch, neurologisch
- Epidemiologie
- 4 von 1.000 Personen betroffen
- Symptome
- eingeschränkte oder aufgehobene Beweglichkeit bei Rotation und Lateralflexion
- Klinische Untersuchung
- neurologische Untersuchung
- Ausschluss von Radikulopathie, Pharyngitis/Peritonsillarabszess und Tumor
Zervikogene Kopfschmerzen
- Siehe Artikel Zervikogener Kopfschmerz.
- Ursachen
- Erkrankungen im Bereich der Halswirbelsäule
- z. B. Spondylose, Tumoren, rheumatoide Arthritis der HWS, Frakturen, Dystonien, Trauma
- degenerative Veränderungen des Atlantoaxialgelenks
- Epidemiologie
- Prävalenz ca. 0,4–4 % der Allgemeinbevölkerung
- Symptome
- Projektion des Schmerzes in Versorgungsgebiete des N. trigeminus
- dumpf-ziehender Kopfschmerz, Ausstrahlung von hinten nach vorne, einseitig, Dauer Stunden bis Tage
- Mobilität im Nacken ist reduziert und der Schmerz kann durch Halsbewegungen oder mechanischen Druck hervorgerufen werden.
- Klinische Untersuchung
- Anzeichen einer Grunderkrankung?
- neurologische Untersuchung
- Bildgebung
- zum Nachweis möglicher Ursachen
Zervikale Radikulopathie
- Siehe Artikel Zervikaler Diskusprolaps.
- Ursachen
- Bandscheibendegeneration mit Fissuren im Anulus fibrosus
- Epidemiologie
- jährliche Inzidenz 83/100.000
- zunehmende Häufigkeit ab einem Alter von 45 Jahren
- Symptome
- akutes Auftreten oder subakut (im Verlauf auch chronisch) einschießende Schmerzen und/oder Parästhesien im Ausbreitungsgebiet meist einer Nervenwurzel (Dermatom)
- Klinische Untersuchung
- Steilstellung der HWS
- paravertebraler muskulärer Hartspann
- lokaler Klopf- oder Druckschmerz über der Wirbelsäule
- Diagnostik bei Spezialist*in
- evtl. MRT der Halswirbelsäule, z. B. bei ausgeprägten neurologischen Störungen, bei therapeutischer Konsequenz
Schleudertrauma
- Siehe Artikel Schleudertrauma.
- Problem
- Die Diagnose entbehrt einer klaren Definition und Klassifikation sowie eines allgemein anerkannten Konzeptes für Diagnostik, Therapie und Begutachtung.
- Ursachen
- passive unerwartete Beschleunigung (Heckaufprall)
- Sportverletzung
- Epidemiologie
- in Deutschland jährlich bis zu 400.000 Halswirbelsäulendistorsionen nach Verkehrsunfällen
- Symptome
- Kopf- und Nackenschmerzen, ggf. vegetative und psychiatrische Begleiterscheinungen
- Klinische Untersuchung
- Neurologischen Status gut dokumentieren.
- Gleichgewichts- und Hörstörungen
- Bildgebung
- Bei gefährlichen Unfallmechanismen, wie Zweiradunfall, Verkehrsunfall mit > 100 km/h, Kollision mit Bus oder LKW, Patient*in wurde aus Fahrzeug geschleudert.
Thoracic-outlet-Syndrom
- Siehe Artikel Thoracic-outlet-Syndrom.
- Ursachen
- Kompression von Nerven und Gefäßstrukturen im Bereich des Schultergürtels
- z. B. Engstellung der Skalenuslücke, Halsrippe, kostoklavikuläre Enge
- Epidemiologie
- verhältnismäßig selten
- Symptome
- Brachiocephalgie mit ausstrahlenden Schmerzen, Parästhesien, Paresen, Sensibilitätsstörungen, Schwere, Spannungsgefühl
- Klinische Untersuchung
- positive Provokationstests
Polymyalgia rheumatica
- Siehe Artikel Riesenzellarteriitis.
- Ursachen
- Polymyalgia rheumatica (PMR) und Arteriitis temporalis (AT) sind wahrscheinlich Manifestationen der Riesenzellarteriitis.
- Epidemiologie
- Inzidenz von etwa 3,5 Patient*innen auf 100.000 Einw.
- Fast alle Patient*innen sind älter als 50 Jahre.
- Symptome
- PMR: bilaterale Schulterschmerzen, Morgensteifigkeit und allgemeines Krankheitsgefühl
- AT: Kopfschmerzen, Schmerzen beim Kauen, Sehstörungen
- Klinische Untersuchung
- Bildgebung
- Sonografie, MRT, PET-CT
- Biopsie nur bei Ultraschall-negativen Patient*innen zwingend erforderlich
Rheumatoide Arthritis
- Siehe Artikel Rheumatoide Arthritis (RA).
- Ursachen
- Chronisch-inflammatorische, rezidivierende systemische Erkrankung, die sich insbesondere auf die Synovialgelenke niederschlägt.
- Epidemiologie
- Prävalenz 0,5–1 % der erwachsenen Bevölkerung
- Frauen zu Männern ca. 3:1
- Symptome
- Schmerz, Schwellung, Morgensteifigkeit
- Initial vor allem im Bereich kleinerer Gelenke, größere Gelenke können auch betroffen sein.
- Allgemeinsymptome
- Nackenschmerzen als Hinweis auf HWS-Beteiligung
- neurologische Ausfälle bei atlanto-axialer Subluxation
- Klinische Untersuchung
- Schwellungen, Überwärmung und Schmerzen in den Hand-, PIP- und MCP-Gelenken, auch extraartikuläre Manifestationen sind möglich.
- Weitere Diagnostik
Spondylitis ankylosans
- Siehe Artikel Spondylitis ankylosans (Morbus Bechterew).
- Ursachen
- entzündliche Erkrankung insbesondere der Wirbelsäule, aber auch in anderen Gelenken und extraartikulären Strukturen
- Sakroiliitis kennzeichnendes Merkmal
- bei Betroffenen in 90–95 % HLA-B27 nachweisbar
- Epidemiologie
- Prävalenz etwa 0,2–1,1 % der Bevölkerung
- Setzt meist im Alter zwischen 18 und 40 Jahren ein.
- Symptome
- Steifigkeit (am Morgen)
- Schmerzen, v. a. am unteren Rücken
- Besserung durch Bewegung
- Klinische Untersuchung
- Versteifung der der Wirbelsäule
- ggf. Versteifung großer Gelenke, Uveitis
- Schober-Zeichen
- Bildgebung
- bei Verdacht: bei jungen Patient*innen eher MRT, bei älteren Patient*innen eher Röntgen
Infektionen
- Auch Infektionen können zu Nackenschmerzen führen, z. B. bei Meningitis, Tonsillitis, Peritonsillarabszess, Otitis media, Sinusitis oder vergrößerte Hals-/Nackenlymphknoten.
Subarachnoidalblutung
- Siehe Artikel Subarachnoidalblutung (SAB).
- Ursachen
- akute arterielle intrakranielle Blutung
- meist durch Ruptur eines Aneurysmas
- Epidemiologie
- jährliche Inzidenz: 10 von 100.000 Personen
- Symptome
- akuter Beginn mit starken Kopfschmerzen, oft Nackensteifigkeit, Übelkeit, Bewusstseinsstörung, Krampfanfälle, evtl. Paresen
- evtl. „Warning Leak“
- Klinische Untersuchung
- Nackensteifigkeit, Bewusstseinsstörung, evtl. Bewusstlosigkeit, fokal-neurologische Ausfälle sind relativ unspezifische Befunde.
- Diagnostik nach sofortiger Klinikeinweisung
- im Krankenhaus: CT, evtl. Lumbalpunktion
Anamnese
- Der Abschnitt basiert auf dieser Referenz.3
- Schmerzcharakteristika
- Beginn und Dauer der Schmerzen
- Ausstrahlung in den Arm (dermatombezogen/dermatomübergreifend)?
- Motorische Ausfälle/Taubheitsgefühl/Parästhesien (dermatombezogen)?
- Eigene Behandlungsversuche (u. a. Medikamente)?
- Allgemeinzustand (Bewusstseinsstörung, Fieber, reduzierter Allgemeinzustand, Gewichtsverlust)?
- Systemerkrankungen (Neoplasie/Osteoporose)?
- Steroidmedikation?
- Gleichzeitige Kopfschmerzen mit Übelkeit, Erbrechen, Schwindel?
- Risikofaktoren für chronische Verläufe (Arbeit, Stimmungslage)?
Klinische Untersuchung
- Siehe auch den Untersuchungskurs der Universität Freiburg – Wirbelsäule.
Allgemeine Untersuchungen
Leitlinie: Handlungsempfehlung Nackenschmerzen3
- Inspektion
- Haltung
- Deformitäten
- Verletzungszeichen
- Mobilität
- Palpation
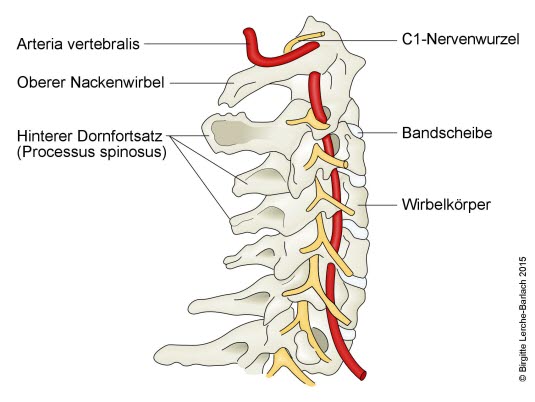
- Dornfortsätze und Querfortsätze
- muskuläre Verspannungen
- Hauttemperatur
- Beweglichkeitsprüfung
- Ante-, Retroflexion
- Rotation
- Seitneigung
- Meningismus?
Neurologische Untersuchung
- Bei Nackenschmerzen in Kombination mit Armschmerzen (Brachialgie), Parästhesien oder verminderter Kraft im Arm
- Folgende Untersuchungen sollten durchgeführt werden:
- Krafttest
- Sensibilität
- Reflexe der unterschiedlichen Nervenwurzeln.
- Untersuchung von Spinalnerven
- C4-Syndrom (Bandscheibe zwischen Wirbel C3–C4)
- ausstrahlende Schmerzen in den unteren Nackenbereich und Trapezmuskel
- fehlende Sensibilität im unteren Nackenbereich
- keine motorischen Ausfälle
- C5-Syndrom (Bandscheibe zwischen Wirbel C4–C5)
- ausstrahlende Schmerzen entlang der Scapula medial und des Arms lateral bis zum Ellenbogen
- verringerte Kraft in den Musculi deltoideus, supraspinatus und infraspinatus
- sensorischer Ausfall lateral im Oberarm
- C6-Syndrom (Bandscheibe zwischen Wirbel C5–C6)
- ausstrahlende Schmerzen in Ober-/Unterarm, Daumen und evtl. Zeigefinger radial
- fehlende Sensibilität in Unterarm, Daumen und evtl. Zeigefinger radial
- verringerte Kraft in den Musculi biceps brachii und brachioradialis und Handextensoren
- Bizeps- und Brachioradialisreflex evtl. schwächer
- C7-Syndrom (Bandscheibe zwischen Wirbel C6–C7)
- ausstrahlende Schmerzen entlang der Scapula medial, Streckseite von Ober- und Unterarm und Mittelfinger
- verringerte Kraft im Musculus triceps brachii, in den Handgelenksflexoren und Fingerextensoren
- Trizepsreflex evtl. schwächer
- fehlende Sensibilität auf der Rückseite des Unterarms und Mittelfingers
- C8-Syndrom (Bandscheibe zwischen Wirbel C7–Th1)
- ausstrahlende Schmerzen in Schulter, ulnaren Unterarm, kleinen Finger
- verringerte Kraft in Daumenflexoren, Abduktoren und inneren Handmuskeln
- sensorischer Ausfall im kleinen Finger
- C4-Syndrom (Bandscheibe zwischen Wirbel C3–C4)
Ergänzende Untersuchungen
In der Hausarztpraxis
- Bei Verdacht auf eine ernste Ursache der Nackenschmerzen3
- Labor, je nach Verdachtsdiagnose: BB, Differenzialblutbild, BSG, CRP ggf. Ca, Eiweißelektrophorese, Nierenwerte (Harnstoff, Kreatinin), AP
Diagnostik bei Spezialist*innen
- Bildgebung
- keine Bildgebung ohne Hinweis auf eine spezifische Ursache oder abwendbar gefährlichen Verlauf3
Maßnahmen und Empfehlungen
Indikationen zur Überweisung
- Der Abschnitt basiert auf dieser Referenz.3
- Bei Hinweis auf eine eindeutige Ursache der Symptome kann eine Überweisung zur Neurolog*in, Orthopäd*in oder Internist*in erforderlich sein.
Indikationen zur Klinikeinweisung
- Stationäre Einweisung bei Hinweisen auf abwendbar gefährlichen Verlauf (Meningismus, Kopfschmerzen mit Erbrechen, akut verschlechterter Allgemeinzustand, Bewusstseinstrübung, neurologische Ausfälle nach Trauma oder Operation)
Therapie
Allgemeines zur Therapie
Leitlinie: Handlungsempfehlung Nackenschmerzen3
- Beratung über
- den zumeist harmlosen Charakter der Nackenschmerzen
- die hohe spontane Besserungstendenz
- die Neigung zu Rezidiven.
- Prädisponierende Faktoren (Übergewicht, Schwangerschaft, Arbeitssituation, chronischer Stress, Depressivität oder Ängstlichkeit) ermitteln.
- Beratung zum Selbstmanagement
- Bewegung soll empfohlen werden.
- Lokale Wärme kann empfohlen werden.
- Kurzfristig können NSAR empfohlen werden.
- Körperliche Aktivität und Physiotherapie werden empfohlen.
- Mobilisation (u. a. postisometrische Relaxation) und Manipulation können angeboten werden.
- Bei subakuten und chronischen Nackenschmerzen kann Krankengymnastik angeboten werden.
- Akupunktur kann bei chronischen Nackenschmerzen helfen.
- Ruhigstellungen sollen nicht durchgeführt werden.
- Injektionstherapien (Neuraltherapie, Quaddeln) sollen nicht durchgeführt werden.
- Muskelrelaxanzien sollen nicht empfohlen werden.
Empfehlungen für Patient*innen
Leitlinie: Handlungsempfehlung Nackenschmerzen3
- Frühe Rückkehr zur Arbeit
- Bewegung
Weitere Therapien
Leitlinie: Handlungsempfehlung Nackenschmerzen3
- Krankengymnastik
- Kann bei subakuten und chronischen Nackenschmerzen angeboten werden.
- Manuelle Therapie
- Mobilisation und Manipulation können bei akuten, subakuten und chronischen Nackenschmerzen angeboten werden.
- Mechanische Traktion
- unzureichende Evidenz für eine Empfehlung
- Massage
- unzureichende Evidenz für eine Empfehlung
- Elektrotherapie: TENS (Tranksutane elektrische Nervenstimulation), Iontophorese, Magnetfeld
- unzureichende Evidenz für eine Empfehlung
- Bewegungstherapie (Qigong, Atemübungen, Kraftübungen, Fitnesstraining, Dehnübungen allein)
- moderate Evidenz für Schmerzlinderung und Funktionsverbesserung
- Dehnübungen allein haben keinen nachweisbaren Effekt.
- Akupunktur
- moderate Evidenz für kurzfristige Schmerzlinderung
- Steroidinjektionen
- Sind nicht angezeigt.
- Verhaltenstherapie
- moderate Evidenz für eine kurzfristige Schmerzlinderung
- Kann bei chronischen Nackenschmerzen durchgeführt werden.
- Patientenedukation (Ratschläge zu körperlicher Aktivität, Stressmanagement, Arbeitsplatzergonomie)
- unzureichende Evidenz für eine Empfehlung
- Multidisziplinäre biopsychosoziale Rehabilitation
- unzureichende Evidenz für eine Empfehlung
- Muskelrelaxanzien
- Sollten nicht angeboten werden.
- Injektionstherapie mit Lokalanästhetika
- Sollte nicht angeboten werden.
Patienteninformationen
Worüber sollten Sie die Patient*innen informieren?
Leitlinie: Handlungsempfehlung Nackenschmerzen3
- Wesentliche Bestandteile der Beratung sollten der zumeist harmlose Charakter der Nackenschmerzen, die hohe spontane Besserungstendenz und die Neigung zu Rezidiven sein.
- Die Grenzen von Diagnostik und Therapie sollten offen angesprochen werden.
- Patient*innen sollten auf mögliche Risikofaktoren für Nackenschmerzen aufmerksam gemacht (z. B. Übergewicht, Schwangerschaft und Arbeitssituation) und offen auf chronischen Stress, Depressivität oder Ängstlichkeit angesprochen werden.
- Patient*innen, die regelmäßig NSAR einnehmen, sollten auf mögliche Nebenwirkungen hingewiesen werden.
Patienteninformationen in Deximed
Video
Illustrationen

Quellen
Leitlinien
- Deutsche Gesellschaft für Allgemeinmedizin und Familienmedizin. Nackenschmerzen. AWMF-Leitlinie Nr. 053-007. S1, Stand 2016. www.awmf.org
Literatur
- Schaufelberger M, Meer A, Furger P, Derkx H et al. Red Flags - Expertenkonsens - Alarmsymptome der Medizin. Neuhausen am Rheinfall, Schweiz: Editions D&F, 2018.
- Fleischmann T. Fälle Klinische Notfallmedizin - Die 100 wichtigsten Diagnosen. München, Deutschland: Elsevier, 2018.
- Deutsche Gesellschaft für Allgemeinmedizin und Familienmedizin. DEGAM S1-Handlungsempfehlung Nackenschmerzen. AWMF-Leitlinie Nr. 053-007, Stand 2016. www.awmf.org
Autor*innen
- Marlies Karsch-Völk. Dr. med., Fachärztin für Allgemeinmedizin, München
- Die ursprüngliche Version dieses Artikels basiert auf einem entsprechenden Artikel im norwegischen hausärztlichen Online-Handbuch Norsk Elektronisk Legehåndbok (NEL, https://legehandboka.no/).