Allgemeine Informationen
Definition
- Dieser Artikel behandelt primär Belastungsbeschwerden von Fuß und Ferse, keine Traumata.
- Erkrankungen des Fußes sind oft Folge einer ungünstigen Gewichtsverteilung und Druckbelastung (biomechanische Veränderungen).1
- Auf den Füßen lastet das gesamte Körpergewicht.
- Personen mit Fußfehlstellungen oder übergewichtige Menschen sind anfälliger für Beschwerden.2
- Zwei Deformitäten des Längsgewölbes lösen häufig Probleme aus:
- Plattfuß (Pes planus)
- Abflachung des Längsgewölbes
- Hohlfuß (Pes excavatus)
- Übermäßige Wölbung des Längsgewölbes
- Plattfuß (Pes planus)
Klinische Anatomie
- Der Fuß besteht aus 26 Knochen, 33 Gelenken, mehr als 100 Ligamenten und zahlreichen Muskeln.
- Fußknochen werden aktiv (Muskeln) und passiv (Bänder, Sehnenplatten) verspannt.
- Entstehung eines Längs- und Quergewölbes
- Wirkt abfedernd und dämpft Stoßbelastung beim Laufen.
- Hauptbelastungspunkte Ferse, Großzehen- und Kleinzehenballen
- Entstehung eines Längs- und Quergewölbes
- Fettpolster unter der Ferse wirkt ebenfalls stoßdämpfend.
Biomechanik des Fußes beim üblichen Fersengang
- Der Fuß wird abgesetzt.
- Der Fuß wird in leicht supinierter Position auf den Untergrund gesetzt, sodass die Ferse mit der Außenseite des Fersenpolsters auf den Boden trifft.
- Die Stoßdämpferphase
- Ist die Ferse fest mit dem Untergrund verbunden, führt sie eine Pronationsbewegung aus, bis die Fußsohle auf den Boden trifft.
- Von der Supination erreicht die Ferse jetzt also eine Normalstellung, der Fuß gibt nach und passt sich dem Untergrund an, während das Bein nach innen rotiert.
- Die Abstoßphase
- Der Vorfuß wird gegen den Untergrund gepresst, die Ferse angehoben und der Fuß supiniert.
- Der Vorfuß wird „aktiviert“, der Fuß wird steif, was für einen guten Abstoß sorgt.
- Die Schwungphase
- Der Fuß wird auf einen erneuten Kontakt mit dem Untergrund vorbereitet.
Plattfuß – Konsequenzen für die Biomechanik
- Pes planus
- Abflachung des Längsgewölbes
- Folgen
- Überpronation und Valgusstellung der Ferse bei Belastung
- erhöhte Innenrotation der Tibia
- zunehmende Belastung auf der Innenseite des Beines, des Knies und des Patellofemoralgelenks
- Die Supinationsbewegung beim Abstoß ist zu gering, der Fuß wird nicht aktiviert, und so geht ein Teil der Kraft beim Abstoß verloren.
- Die Fehlstellung erhöht das Risiko für Belastungsbeschwerden in den unteren Extremitäten und reduziert die Leistungsfähigkeit bei Schnellkraftsportarten wie Hoch- oder Weitsprung.
Hohlfuß – Konsequenzen für die Biomechanik
- Pes cavus
- zu hohes Längsgewölbe und folglich tiefer liegender vorderer Teil des ersten Metatarsalknochens
- Folgen
- Bei Belastung trifft der vordere mediale Teil des Fußes zu früh auf den Untergrund, die Pronationsbewegung fällt zu gering aus, der Fuß gibt damit nicht genug nach und verbleibt während der gesamten Belastungsphase zu steif.
- Verminderte Stoßabsorption, die zu einer erheblichen Belastung der Plantarfaszie und der Metatarsalknochen führt.
- Sportler*innen mit einem Hohlfuß können sich bei Schnellkraftsportarten gut abdrücken.
Häufigkeit
- Sehr häufige Beschwerden, mit dem Alter zunehmend3
- 17–40 % der erwachsenen Bevölkerung leiden unter Fußschmerzen.4-5
- Frauen sind häufiger betroffen als Männer, im Verhältnis etwa 1,5:1.3
- In Deutschland hatten in den letzten 24 Stunden etwa 4 % der Männer und 6 % der Frauen Fußschmerzen.3
Risikofaktoren für Fußschmerzen
- Der gesamte Abschnitt basiert auf dieser Referenz.5
- Hohes Lebensalter
- Weibliches Geschlecht
- Übergewicht
- Schmerz in anderen Körperregionen (Knie, Hüfte oder Rücken)
Diagnostische Überlegungen
- Bei muskuloskelettalen Schmerzen sollte die altersabhängige Inzidenz der Differenzialdiagnosen berücksichtigt werden.6
- Kinder (häufige Erkrankungen im Kindesalter)
- Plattfüße
- Wachstumsstörungen, die zu einer aseptischen Nekrose des Mittelfußes führen (Morbus Köhler I und II).
- Morbus Sever (Apophysitis calcanei), häufigste Ursache für Fersenschmerzen bei Kindern und Jugendlichen 7
- Erwachsene (häufige Erkrankungen im Erwachsenenalter)
- Plantarfasziitis
- Fersenpolsterbeschwerden
- Morton-Neuralgie
- Metatarsalgien
- Ermüdungsbrüche
- Tendinitis im M. peroneus brevis
- Arthrose
- Hallux valgus
- Hammerzehen
- Sportler*innen (Besonderheiten der Diagnostik)
- Anatomisch oder biomechanisch prädisponierende Faktoren identifizieren.
- Trainingsfehler aufdecken.
- Fußschmerzen können Teil einer Systemerkrankung sein (wie z. B. Diabetes und Arteriosklerose) oder vom Rücken ausstrahlen (L4–S1).
ICPC-2
- L17 Fuß-/Zehensymptomatik/-beschwerden
ICD-10
- M79.67 Schmerzen in den Extremitäten: Knöchel und Fuß (Fußwurzel, Mittelfuß, Zehen, Sprunggelenk, sonstige Gelenke des Fußes)
Differenzialdiagnosen
Ermüdungsbruch
- Siehe Artikel Stressfraktur.
- Ursachen
- Häufigkeit
- besonders bei Personen mit erheblicher Beanspruchung der Füße (z. B. Läufer*innen, Springer*innen)
- Fraktur des Os naviculare macht bei Sportler*innen 1/3 aller Ermüdungsbrüche aus.9
- Symptome und Anzeichen
- Oft diffuse Schmerzen, die sich bei Belastung verstärken und mit der Zeit zunehmen.
- Klinischer Befund
- lokale Palpationsempfindlichkeit
- positiver Sprungtest
- Provokation der Schmerzen durch Hüpfen in Spitzfußstellung
- Weitere Untersuchungen
Plantarfasziitis
- Siehe Artikel Plantarfasziitis.
- Ursachen
- repetitive Mikrotraumata durch Überbelastung
- Hohlfuß, Plattfuß und Laufen auf hartem Untergrund sind prädisponierende Faktoren.
- Häufigkeit
- häufige Ursache von plantaren Fersenschmerzen, vor allem bei Sportler*innen
- Symptome und Anzeichen
- Schmerzen bei Belastung, lokalisiert unter der Ferse
- Morgensteifigkeit
- in der frühen Phase nur Anlaufschmerzen, später länger anhaltende Schmerzen
- Klinischer Befund
- Druckdolenz am Ansatz der Plantarfaszie am plantaren Kalkaneus
- Dorsalextension der Zehen führt zu Schmerzverstärkung (zusätzlicher Spannung der Plantarfaszie).
- Weitere Untersuchungen
- Röntgen wird erst bei therapierefraktärem Verlauf empfohlen.11
Achillessehnen-Tendopathie
- Siehe Artikel Achillessehnen-Tendopathie.
- Ursachen
- durch Überlastung Mikrorupturen mit reaktiver Entzündung
- Risikofaktoren u. a. hohes Alter, hohe Trainingsintensität, Plattfuß (höhere Belastung der medialen Fasern) und Adipositas
- Häufigkeit
- Inzidenz von 0,2 %, bei Sportler*innen deutlich erhöht
- Symptome und Anzeichen
- Schmerzen und Steifigkeit in der Fersenregion
- In der frühen Phase treten die Symptome üblicherweise vor und nach körperlicher Aktivität auf, später verhindern die Symptome weitere Aktivität.
- Schwellung und lokale Empfindlichkeit
- Klinischer Befund
- druckdolente Verdickung des Sehnenbereichs mit palpablen Knötchen
- Zehengang schmerzhaft
- Weitere Untersuchungen
- selten erforderlich
- ggf. Ultraschall und MRT
Bursitis calcanea
- Siehe Artikel Kalkaneus-Bursitis.
- Ursachen
- Der hintere Teil der Ferse hat 2 Bursen, die sich entzünden können:
- subtendinöse Bursa zwischen Achillessehne und Kalkaneus
- subkutane Bursa zwischen Haut und Achillessehne.
- Häufig sind zu eng sitzende Schuhe die Ursache.
- Der hintere Teil der Ferse hat 2 Bursen, die sich entzünden können:
- Häufigkeit
- gehäuft bei Sportler*innen mit engen Schuhen, z. B. Sprinter*innen
- Anamnese
- barfuß kaum Beschwerden
- in festem Schuhwerk starke Beschwerden im Fersenbereich
- Klinischer Befund
- Rötung und Schwellung an der betroffenen Bursa
- Druckdolenz
- Weitere Untersuchungen
- in der Regel nicht erforderlich
Sever-Krankheit (Apophysitis calcanei)
- Siehe Artikel Apophysitis calcanei.
- Ursachen
- Straffe Achillessehne übt Traktion an Kalkaneus aus und verursacht Mikrotraumata und folglich Fragmentierung am ossären Sehnenansatz.
- Häufigkeit
- häufigste Ursache von Fersenschmerzen bei Kindern und Jugendlichen, besonders in der Altersgruppe von 5–11 Jahren7
- Symptome
- Fersenschmerzen, besonders bei und nach körperlicher Aktivität
- Gefühl von Steifigkeit
- Klinischer Befund
- positive isometrische Plantarflexion (Schmerzen bei Plantarflexion gegen Widerstand)
Tarsaltunnelsyndrom
- Siehe Artikel Tarsaltunnelsyndrom.
- Ursachen
- Kompression des Nervus tibialis oder seiner Äste unter dem Retinaculum musculorum flexorum pedis im medialen Bereich des Sprunggelenks
- Häufigkeit
- relativ seltene Erkrankung
- Gehäuft sind Sportler*innen und Menschen mit Diabetes betroffen.
- Anamnese und Befund
- Schmerzen, Parästhesien, Brennen auf der medialen Seite des Knöchels
- Ausstrahlung bis in den Vorfuß oder Unterschenkel möglich
- Intensivierung durch längeres Stehen
- Drang der Patient*innen, die Schuhe auszuziehen.
- Hoffmann-Tinel-Zeichen positiv
- Beklopfen des Nervs im Tarsaltunnel führt zu Parästhesien.
- Weitere Untersuchungen
- ggf. Röntgen zur Beurteilung der zugrunde liegenden Ursache für die Engstelle
Dysfunktion der M.-tibialis-posterior-Sehne
- Siehe Artikel Tibialis-posterior-Dysfunktion.
- Ursachen
- degenerative Erkrankung der Sehne mit nachlassender Funktion (Aufspannen des Längsgewölbes)
- Tendinose durch repetitive Mikrotraumata
- Häufigkeit
- gehäuft bei übergewichtigen Frauen > 40 Jahren
- häufigster Grund für erworbenen Plattfuß
- Anamnese und Befund
- Schmerzen auf der medialen Seite des Fußes
- evtl. Schwellung über der Sehne hinter dem medialen Malleolus
- im Verlauf zunehmende Plattfüßigkeit
- Weitere Untersuchungen
- klinische Diagnose
Pathologien des Fersenfettpolsters
- Ursachen
- Fersenfettpolster unter dem Kalkaneus wirkt als zusätzlicher Stoßdämpfer.
- Starke axiale Belastung (z. B. Springen) kann zu Blutungen oder Entzündungsreaktionen führen.
- im Alter zunehmende Atrophie
- Häufigkeit
- am häufigsten bei älteren Personen und Übergewichtigen sowie bei Sportler*innen
- Anamnese und Befund
- Fersenschmerzen bei Belastung
- Die Symptome ähneln einer Plantarfasziitis, sind aber gewöhnlich diffuser.
- bei Plantarfasziitis häufig gut lokalisierbare Schmerzlokalisation am plantaren medialen Kalkaneus
- bei Plantarfasziitis Verstärkung der Schmerzen durch Dorsalextension der Zehen (zusätzliche Spannung der Plantarfaszie)
- Maßnahmen
- Entlastung mit stoßdämpfenden Einlagen oder Aussparung für den schmerzhaftesten Punkt, evtl. Fersenkappe mit stoßdämpfenden Kissen
- Prognose
- Kann zu lang anhaltenden Schmerzen führen.
Haglund-Ferse
- Siehe Artikel Haglund-Ferse.
- Ursachen
- Exostose an der Oberkante des Kalkaneus
- Genese nicht eindeutig geklärt
- evtl. bereits angeboren, möglicherweise Entstehung durch repetitive Mikrotraumata
- Häufigkeit
- Symptome und Anzeichen
- Fersenschmerzen, die sich bei Belastung intensivieren und in Ruhe bessern.
- hinkender Gang
- Klinischer Befund
- knöcherne Prominenz an der Oberkante des Kalkaneus palpabel
- lokale Entzündungszeichen
- Dorsalextension des Fußes schmerzhaft
- vermehrtes Drücken der Exostose auf Achillessehne bzw. Bursae
- Weitere Untersuchungen
- Röntgenaufnahmen können charakteristische Befunde mit einer unregelmäßigen Fersenbein-Apophyse zeigen.
Plattfuß im Kindesalter
- Der gesamte Abschnitt basiert auf dieser Referenz.13
- Siehe Artikel Plattfuß.
- Definition
- 3-dimensionale Fußfehlstellung
- Valgusstellung der Ferse
- Hyperpronation
- Abflachung des Längsgewölbes
- Es werden 2 Formen unterschieden:
- flexibler Knick-Senk-Fuß
- kontrakter (rigider) Knick-Senk-Fuß.
- 3-dimensionale Fußfehlstellung
- Häufigkeit
- Bis 6 Jahre ist der flexible Knick-Senk-Fuß physiologisch.
- Bei Persistenz über das 10. Lebensjahr häufig rigide Form
- Nur wenige Kinder entwickeln Schmerzen.
- Anamnese/Symptome
- Schmerzen
- Funktionseinschränkungen (Hinken, Bewegungseinschränkungen, Schwellungen)
- Schuhbeurteilung
- Klinische Untersuchung
- Gangbild
- Inspektion der entkleideten Füße im Seitenvergleich
- Bewegungsumfang
- funktionelle Tests des Fußgewölbes
- Aufrichten des Fußgewölbes im Zehenstand?
- Weitere Untersuchungen
- radiologische Abklärung bei schmerzhaften und/oder kontrakten und rigiden Knick-Senk-Fuß
- bei spezifischen Fragestellungen apparative Ganganalyse
- Therapie
- Der kontrakte Knick-Senk-Fuß ist bereits im Säuglingsalter therapiebedürftig.
- Der flexible Knick-Senk-Fuß ist in den ersten Lebensjahren physiologisch und bedarf keiner Therapie.
Morbus Köhler
- Siehe Artikel Morbus Köhler.
- Ursachen
- aseptische Knochennekrose im Jugendalter
- vermutlich multifaktorielle Genese mit Überbelastung und repetitiven Mikrotraumata
- 2 Formen
- Morbus Köhler I: Os naviculare
- Morbus Köhler II: Metatarsalköpfchen, meist 2. Metatarsalköpfchen
- Häufigkeit
- Morbus Köhler I häufiger bei Jungen, Morbus Köhler II häufiger bei Mädchen
- Symptome und Anzeichen
- Schmerz und Hinken, vermehrte Belastung des äußeren Fußrandes
- Vor- bzw. Mittelfußschmerzen nach sportlicher Aktivität/Belastung bei sonst uneingeschränktem Allgemeinbefinden
- Schmerzen bei der Fußabrollbewegung
- Klinischer Befund
- Schwellung und lokale Empfindlichkeit im Mittelfußbereich
- manchmal auch Rötung und Wärme
- Weitere Untersuchungen
- Das Röntgenbild zeigt einen charakteristischen Befund.
Sesamoiditis
- Ursachen
- Stöße und Zug auf die Sesambeine unter dem Köpfchen des ersten Os metatarsale
- folglich entzündliche Reaktion in den Weichteilen rund um das Sesambein
- Hohlfuß ist Risikofaktor.
- Häufigkeit
- Vorfußläufer*innen und Sportler*innen sind gehäuft betroffen.
- Symptome und Anzeichen
- Schmerzen unter dem Grundgelenk der Großzehe bei Belastung
- Klinischer Befund
- lokale Druckdolenz und evtl. geringe Schwellung unter der Großzehe
- Weitere Untersuchungen
- ggf. Röntgen zum Ausschluss einer Fraktur
- Behandlung
- Entlastung
- NSAR
- Anpassung der Trainingsbelastung und evtl. der Laufweise
- Schuhwerk mit Dämpfung und Sohle mit Aussparung für den schmerzenden Bereich
Hallux rigidus
- Siehe Artikel Hallux rigidus.
- Ursachen
- Arthrotische Veränderungen führen zu einer eingeschränkten Mobilität der Großzehe.
- Häufigkeit
- Kommt häufig vor, in der Regel sind beide Seiten betroffen.
- Symptome und Anzeichen
- Schmerzen rund um das Grundgelenk der Großzehe bei Dorsalextension
- Klinischer Befund
- Empfindlichkeit insbesondere auf der Dorsalseite des Gelenks, evtl. Schwellung
- Häufig sind kranial des Grundgelenks Kanten (ossäre Anbauten) zu tasten.
- Dorsalextension schmerzhaft und eingeschränkt
- Weitere Untersuchungen
- im Röntgenbild arthrotische Veränderungen
- Behandlung
- steife Einlagesohlen mit Abrollhilfen
- symptomatische Therapie mit NSAR, Kühlung und ggf. Gelenkinfiltration
Hallux valgus
- Siehe Artikel Hallux valgus.
- Ursachen
- Dysbalance zwischen der extrinsischen und intrinsischen Fußmuskulatur sowie den Bandstrukturen
- Tragen von zu engen, hochhackigen Schuhen
- Häufigkeit
- häufigste Vorfußerkrankung
- vor allem bei älteren Frauen
- Symptome und Anzeichen
- Schmerzen und Druckempfindlichkeit am medialen Großzehengrundgelenk
- lokale Entzündungszeichen mit Rötung und Schwellung möglich
- Klinischer Befund
- Valgisierung der Großzehe
- verbreiterter Vorfuß
- häufig Überkreuzen der 2. Zehe durch den Hallux
- Weitere Untersuchungen
- Das Röntgenbild (Vorfuß und Mittelfuß ap und lateral unter Belastung im Stand) zeigt typische Veränderungen.
- Maßnahmen
- Beim Vorliegen eines symptomatischen Hallux valgus ist die operative Therapie zur Verbesserung der Schmerzsituation im Vergleich zur Einlagenversorgung oder Abwarten zu empfehlen.14
Gicht (Podagra)
- Siehe Artikel Gicht.
- Ursachen
- akuter Anfall durch Verzehr purinhaltiger Lebensmittel (Alkohol, Fleisch)
- Häufigkeit
- Symptome und Anzeichen
- Der Anfall entwickelt sich innerhalb weniger Stunden.
- massive Schmerzen
- Belastung des Gelenks ist fast unmöglich.
- Klinischer Befund
- Meist monoartikulär16 und in der Regel lokalisiert auf das Grundgelenk der Großzehe, kann aber auch in anderen Gelenken auftreten.
- Das betroffene Gelenk ist geschwollen, gerötet, evtl. Hautabschälung nach dem Anfall.
- Spätes Anzeichen sind sichtbare Tophi.
- Weitere Untersuchungen
- Therapie
Rheumatoide Arthritis
- Siehe Artikel Rheumatoide Arthritis.
- Ursachen
- Autoimmunerkrankung mit chronisch-entzündlicher Gelenkerkrankung
- Ursache des zugrunde liegenden immunologischen Prozesses nicht bekannt
- Häufigkeit
- Etwa 1 % der erwachsenen Bevölkerung ist betroffen, vor allem Frauen.
- Symptome und Anzeichen
- Meist symmetrische Polyarthritis, die schleichend in peripheren Gelenken entsteht und zentripetal progrediert.
- Schmerzen, Schwellung und Morgensteifigkeit
- häufig Allgemeinsymptome (Abgeschlagenheit, subfebrile Temperaturen)
- Klinischer Befund
- sichtbare Schwellung typischerweise der Hand-, Fingergrund- und Fingermittelgelenke sowie der Zehengrundgelenke
- Weitere Untersuchungen
- BSG erhöht, häufig positiver Rheumafaktor, Anti-CCP-AK (hochspezifisch)
- dorsovolare Röntgen-Aufnahmen von beiden Händen und Füßen
- Ausgangsbefund für die weitere Verlaufsbeurteilung
Metatarsalgie
- Ursachen und Häufigkeit
- Häufig bei Menschen mit Spreizfuß (Quergewölbe abgeflacht) auf, bei denen das 2.–4. Metatarsalköpfchen tiefer liegt als normal.
- Metatarsalköpfchen sind größeren Belastungen ausgesetzt als normal.
- Reizung von Periost und Weichteilen um die Metatarsalköpfchen
- Symptome und Anzeichen
- Schmerzen bei Belastung
- Klinischer Befund
- Palpationsempfindlichkeit plantar über den Metatarsalköpfchen
- Differenzialdiagnose Morton-Neuralgie: Schmerzen zwischen den Köpfchen
- häufig Spreizfuß in Kombination mit einer beginnenden Hallux-valgus-Fehlstellung
- Palpationsempfindlichkeit plantar über den Metatarsalköpfchen
- Weitere Untersuchungen
- nicht erforderlich
- Behandlung
- Entlastung für einen kurzen Zeitraum
- Anpassung von korrigierenden Einlegesohlen, die das Quergewölbe im Fuß anheben.
- Prognose
- bei einer frühzeitigen Korrektur des Quergewölbes gut
Morton-Neuralgie
- Siehe Artikel Morton-Metatarsalgie.
- Ursachen
- Schmerzen durch Reizung eines Interdigitalnervens
- vermutlich Reizung des Interdigitalnervens unter dem distalen Transversalband der Metatarsalknochen
- Häufigkeit
- häufiger Grund für Metatarsalgie
- Interdigitalraum zwischen 3. und 4. Zehe am häufigsten betroffen
- Verhältnis Frauen zu Männern = 5:1
- Symptome und Anzeichen
- brennende Schmerzen im Vorfuß beim Gehen und Laufen
- Klinischer Befund
- Mulder-Zeichen positiv: Kompression der beiden benachbarten Metatarsalköpfchen, mit der anderen Hand Druck auf den Interdigitalraum ausüben.
- Schmerzprovokation und Ausstrahlung in die Zehen
- Weitere Untersuchungen
- MRT zur präoperativen Planung und Diagnosesicherung
Quader-Syndrom
- Ursachen
- plantare Subluxation des Würfelbeins (Os cuboideum)
- Die Sehne des M. peroneus longus verläuft unter dem Würfelbein.
- Schmerzen durch Reizung der Sehne
- Häufigkeit
- relativ selten
- Kann nach intensiven Laufeinheiten auftreten.
- Symptome und Anzeichen
- Schmerzen am lateralen und/oder plantaren Mittelfußbereich bei Belastung
- Klinischer Befund
- Palpationsempfindlichkeit im Verlauf der Peroneussehne
- Behandlung
- Reposition des Os cuboideums
- Legen Sie die Patient*innen dazu auf den Bauch, beugen Sie das Kniegelenk um 90 Grad, greifen Sie den Fuß mit beiden Händen, sodass Ihre Daumen an der Fußsohle unter dem Würfelbein anliegen.
- Führen Sie eine schnelle passive Plantarflexion aus, während Sie kräftig gegen das Würfelbein drücken.
- Ein hörbares Knacken zeigt die erfolgreiche Reposition an.
- Nach der Reposition sollte der Knochen in der Position gehalten werden, z. B. mit einem kleinen Aufbau auf der Sohle mittig unter dem Fuß.
- Trainingsaktivität kann nach einigen Tagen Entlastung wieder aufgenommen werden.
Tarsale Koalition
- Ursachen
- Fehlstellung durch anomales Zusammenwachsen von 2 oder mehr Ossa tarsalia
- Es werden 3 Arten unterschieden: fibröse (Syndesmose), kartilaginäre (Synchondrose) und osseäre (Synostose) Fusionen.
- Häufigkeit
- relativ selten
- kalkaneonavikuläre Koalition am häufigsten, gefolgt von talokalkanearer Koalition
- Klinischer Befund
- Bei ungefähr der Hälfte der Patient*innen tritt die Erkrankung bilateral auf.
- Talokalkaneare Koalition oft mit erheblicher Valgusdeformität des Hinterfußes, einem steifen und schmerzhaften Plattfuß und eingeschränkter subtalarer Mobilität
- Weitere Untersuchungen
- Röntgenschrägbilder können eine kalkaneonavikulare Koalition nachweisen, während eine talokalkaneare Koalition leicht übersehen wird.17-20
- CT oder MRT sind normalerweise nicht notwendig.
Diabetisches Fußsyndrom
- Der gesamte Abschnitt basiert auf dieser Referenz.21
- Siehe Artikel Diabetische Fußgeschwüre.
- Ursachen
- bei Diabetes erhöhte Verletzbarkeit der Haut und geringere Heilungsfähigkeit
- Häufigkeit
- Pro Jahr entwickeln in Deutschland 250.000 Patient*innen ein diabetisches Fußsyndrom.
- Anamnese und klinische Untersuchung
- Periphere Durchblutung, Motorik und Sensibilität überprüfen.
- Klinischer Befund
- Hyperkeratosen
- Zeichen für erhöhte Druckbelastung, Risikostellen
- Deformationen
- neuropathische Osteoarthropathie (Charcot-Arthropathie)
- Hyperkeratosen
- Behandlung
- mindestens 1 x/Jahr Kontrolle der Füße bei Patient*innen mit Diabetes
- Druckentlastungsinterventionen
- gute Fußpflege
- optimale Einstellung des Blutzuckers
- Unerwünschte Konsequenzen
- Ulzerationen
- Infektionen, Osteomyelitis
- Amputation
Neuropathische Arthropathie
- Ursachen
- nichtinfektiöse traumatisch-entzündliche Zerstörung von Knochen
- eingeschränkte Schmerzsensation und -propriozeption bei Diabetes
- Mangelnde Signale führen dazu, dass die Patient*innen Aktivitäten fortsetzen, die sie eigentlich beenden sollten.
- Häufigkeit
- 0,1 % der Patient*innen mit Diabetes mellitus
- Symptome und Anzeichen
- Schwellung, Rötung, Überwärmung des Fußes
- später pathologische Frakturen mit Deformitäten
- Weitere Untersuchungen
- Röntgen
- Frühe Veränderungen lassen sich am besten im MRT darstellen.
Sonstige Erkrankungen
Anamnese
- Was halten die Patient*innen selbst für die Ursache?
- Trauma?
- Schwellungen?
- Zeit
- Wenn begannen die Beschwerden?
- Traten die Beschwerden akut auf (Ermüdungsbruch) oder mit der Zeit (Plantarfasziitis)?
- Bezug zu verschiedenen Belastungsarten und Arbeiten?
- Sport: Weist auf Überlastung hin.22
- Einseitige Belastung auf hartem Untergrund?
- Ruheschmerz?
- Nächtlicher Schmerz?
- Warnsignal für mögliches malignes Geschehen
- Anlaufschmerzen?
- typisch für Arthrose
- Genaue Lokalisation
- Diffus oder gut lokalisierbar?
- Art der Schmerzen
- Brennen, Kribbeln, Taubheitsgefühl: Deutet eine periphere Nervenkompression an.23
- Schuhwerk begutachten.
- Schiefer Abrieb?
- Zufriedenstellende Federung und Dämpfung?
- Frühere Behandlungsversuche?
- Systemerkrankungen?
- Begleitsymptome?
- Malaise, Fieber, Gewichtsverlust und Anämie sind als Begleitsymptome bei muskuloskelettalen Schmerzen Warnzeichen für eine Systemerkrankung.6
Klinische Untersuchung
Inspektion
- Beide Füße entkleiden und im Seitenvergleich betrachten.
- Generelle oder lokale Schwellungen, Farbveränderungen, Hautverdickungen
- Fehlstellungen
- Am besten zu sehen, wenn die Patient*innen stehen.
- Patient*innen zudem auf Zehenspitzen stellen lassen: Behebung möglicher Fußfehlstellung durch Anspannung der Fußmuskulatur?
- Prüfen Sie die Schuhsohle auf unregelmäßigen Verschleiß.
- Am besten zu sehen, wenn die Patient*innen stehen.
- Bei Sportler*innen sollte eine Einschätzung sowohl im Stehen als auch beim Gehen und am besten auch beim Laufen auf dem Laufband erfolgen.
Palpation
- Lokale Empfindlichkeit und Überwärmung?
- Palpieren Sie knöcherne Vorsprünge und Sehnenansätze.
- Direkter und indirekter Druck auf die Längsachse des Fußes löst bei einem Ermüdungsbruch in einem Metatarsalknochen Schmerzen aus.
- Peripherer Puls
Funktionelle Untersuchungen
- Eingeschränkte Mobilität im Fuß (Metatarsalgelenke, MTP-Gelenke und Zehengelenke) weist auf Arthrose hin.
Isometrische Tests
- Achillessehne
- Plantarflexion
- M. peroneus brevis
- Lateralen Fußrand anheben.
Neurologische Beurteilung
- Bei Verdacht auf radikuläre Schmerzausstrahlung oder eine lokale Nervenkompression
Periphere Zirkulation
- Bei Diabetes mellitus oder peripherer Arteriosklerose
- Palpieren Sie den Puls der A. dorsalis pedis und A. tibialis posterior.
Ergänzende Untersuchungen
In der Hausarztpraxis
- Bluttests bei Verdacht auf entzündliche und rheumatische Erkrankungen
Bei Spezialist*innen
- Röntgen
- Wichtiges diagnostisches Werkzeug für eine erste Untersuchung von Patient*innen mit Fußschmerzen.24
- bei Verdacht auf Frakturen, Arthrose, Infektionen und chronische Schmerzen unbekannter Ursache
- Schrägbilder zeigen die Gelenkflächen des Kalkaneus, des Talus, des Os naviculare und des Os cuboideum.
- zur präoperativen Beurteilung bei Hallux valgus und Hammerzehen
- MRT
- Nicht routinemäßig indiziert, kann aber sinnvoll sein, um eine präzise Diagnose in der Frühphase einer Erkrankung (Stressfraktur) zu stellen, zur Hilfestellung bei der Wahl der Behandlung und zur Beurteilung der Behandlungsreaktion.24
- CT
- Detaillierte Beurteilung knöcherner Verletzungen, z. B. Ermüdungsbruch
Maßnahmen und Empfehlungen
- Hängt von der Ursache der Schmerzen ab.
- Anpassung des Schuhwerks, wenn Fehlstellungen und anomale Druckbelastungen vorliegen.
- Ggf. Fußpflege und Druckentlastungspflaster bei Hyperkeratosen
- NSAR sind bei entzündlichen Erkrankungen angeraten, in einigen Fällen Steroid-Injektionen.
- Physiotherapie bei Tendinitiden und Bänderverletzungen
- Bei Sportler*innen ist die Grundlage für die Behandlung eine Veränderung des Belastungsmusters, sowohl durch Korrektur von Trainingsfehlern als auch von ggf. vorliegenden Achsenfehlern.
Indikationen zur Überweisung
- Überweisung an Orthopäd*in bei unklarer Diagnose oder wenn die Erkrankung sich durch die Behandlung nicht bessert.
Patienteninformationen
Patienteninformationen in Deximed
- Achillessehnenentzündung
- Haglund-Ferse
- Plantarfasziitis
- Morton-Neuralgie
- Plattfuß
- Diabetischer Fuß, Charcot-Fuß
- Fußpflege
Illustrationen
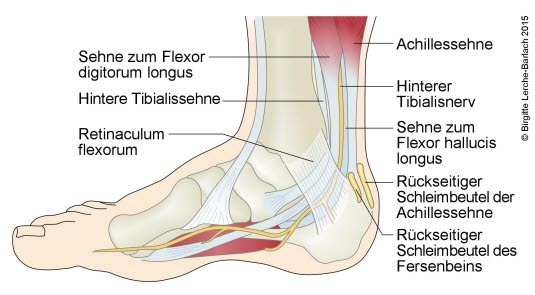
Fuß, Sehnen und Nerven
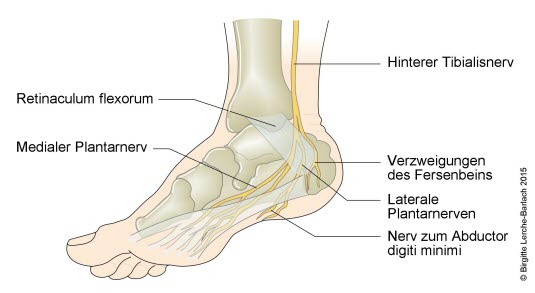
Fuß, Skelett und Nerven
Quellen
Leitlinien
- Deutsche Gesellschaft für Kinder- und Jugendmedizin e.V. (DGKJ). Muskuloskelettale Schmerzen bei Kindern und Jugendlichen – Ein Algorithmus zur differenzialdiagnostischen Abklärung eines häufigen Leitsymptoms in der Kinder- und Jugendmedizin. AWMF-Leitlinie Nr. 027-073. S2k, Stand 2020. www.awmf.org
- Deutsche Gesellschaft für Orthopädie und Orthopädische Chirurgie e. V. (DGOOC). Kindlicher Knick-Senkfuß. AWMF-Leitlinie Nr. 033–020. S2k, Stand 2017. www.awmf.org
- Deutsche Gesellschaft für Rheumatologie e. V. (DGRh). Gichtarthritis – fachärztliche Versorgung. AWMF-Leitlinie Nr. 060–005. S2e, Stand 2016. www.awmf.org
- NVL-Programm von BÄK, KBV, AWMF. Nationale VersorgungsLeitlinie Neuropathie bei Diabetes im Erwachsenenalter. AWMF-Leitlinie Nr. nvl-001e. S3, Stand 2016. (abgelaufen) www.awmf.org
Literatur
- Tu P, Bytomski JR. Diagnosis of heel pain. Am Fam Physician 2011; 84: 909-16. American Family Physician
- Deutsche Adipositas-Gesellschaft (DAG). Adipositas - Prävention und Therapie. AWMF-Leitlinie Nr. 050 - 001. Stand 2014. www.awmf.org
- Fuchs J, Prütz F. Prävalenz von Gelenkschmerzen in Deutschland. Journal of Health Monitoring 2017; 2(3): 66-71. www.rki.de
- Karasick D, Wapner KL. Hallux valgus deformity: preoperative radiologic assessment. AJR Am J Roentgenol 1990; 155: 119-23. PubMed
- Hill CL, Gill TK, Menz HB, et al. Prevalence and correlates of foot pain in a population-based study: the North West Adelaide health study. J Foot Ankle Res 2008; 1(1): 2 . www.ncbi.nlm.nih.gov
- Deutsche Gesellschaft für Kinder- und Jugendmedizin e.V. (DGKJ). Muskuloskelettale Schmerzen bei Kindern und Jugendlichen – Ein Algorithmus zur differenzialdiagnostischen Abklärung eines häufigen Leitsymptoms in der Kinder- und Jugendmedizin. AWMF-Leitlinie Nr. 027 - 073. Stand 2020. www.awmf.org
- Cassas KJ, Cassettari-Wayhs A. Childhood and adolescent sports-related overuse injuries. Am Fam Physician 2006; 73: 1014-22. American Family Physician
- Narvaez JA, Narvaez J, Ortega R, Aguilera C, Sanchez A, Andia E. Painful heel: MR imaging findings. Radiographics 2000; 20: 333-52. PubMed
- Ameres MJ. Navicular fracture. Medscape, last updated May 18, 2017. emedicine.medscape.com
- Potter NJ, Brukner PD, Makdissi M, et al. Navicular stress fractures: outcomes of surgical and conservative management. Br J Sports Med 2006. www.ncbi.nlm.nih.gov
- Schneider HP, Baca JM, Carpenter BB, et al. American College of Foot and Ankle Surgeons Clinical Consensus Statement: Diagnosis and Treatment of Adult Acquired Infracalcaneal Heel Pain. J Foot Ankle Surg 2018; 572(2): 370-81. www.ncbi.nlm.nih.gov
- Vaishya R, Agarwal AK, Azizi AT, et al. Haglund’s Syndrome: A Commonly Seen Mysterious Condition. Cureus 2016; 8(10): e820. www.ncbi.nlm.nih.gov
- Deutsche Gesellschaft für Orthopädie und Orthopädische Chirurgie e. V. (DGOOC). Kindlicher Knick-Senkfuß. AWMF-Leitlinie Nr. 033–020. Stand 2017. www.awmf.org
- Deutsche Gesellschaft für Orthopädie und Orthopädische Chirurgie e. V. (DGOOC). Hallux valgus. AWMF-Leitlinie Nr. 033–018. Stand 2014. www.awmf.org
- Deutsche Gesellschaft für Rheumatologie e.V. (DGRh). Gichtarthritis - fachärztliche Versorgung. AWMF-Leitlinie Nr. 060–005. Stand 2016 www.awmf.org
- Agudelo CA, Wise CM. Gout: diagnosis, pathogenesis, and clinical manifestations. Curr Opin Rheumatol 2001;13:234-9. pubmed.ncbi.nlm.nih.gov
- Crim JR, Kjeldsberg KM. Radiographic diagnosis of tarsal coalition. AJR Am J Roentgenol 2004; 182: 323-8. PubMed
- Kim SH. The C sign. Radiology 2002; 223: 756-7. pubmed.ncbi.nlm.nih.gov
- Brown RR, Rosenberg ZS, Thornhill BA. The C sign: more specific for flatfoot deformity than subtalar coalition. Skeletal Radiol 2001; 30: 84-7. PubMed
- Liu PT, Roberts CC, Chivers FS, Kile TA, Claridge RJ, DeMartini JR, et al. "Absent middle facet": a sign on unenhanced radiography of subtalar joint coalition. AJR Am J Roentgenol 2003; 181: 1565-72. PubMed
- NVL-Programm von BÄK, KBV, AWMF. Nationale VersorgungsLeitlinie Neuropathie bei Diabetes im Erwachsenenalter. AWMF-Leitlinie Nr. nvl - 001e. Stand 2016. www.awmf.org
- Schepsis AA, Jones H, Haas AL. Achilles tendon disorders in athletes. Am J Sports Med 2002; 30: 287-305. PubMed
- Kinoshita M, Okuda R, Morikawa J, Jotoku T, Abe M. The dorsiflexion-eversion test for diagnosis of tarsal tunnel syndrome. J Bone Joint Surg Am 2001; 83-A: 1835-9. www.ncbi.nlm.nih.gov
- Ahn JM, El-Khoury G. Radiologic evaluation of chronic foot pain. Am Fam Physician 2007; 76: 975-83. PubMed
Autor*innen
- Lino Witte, Dr. med., Arzt in Weiterbildung, Innere Medizin, Frankfurt
- Sandra Krüger, Dr. med., Fachärztin für Orthopädie, Berlin
- Die ursprüngliche Version dieses Artikels basiert auf einem entsprechenden Artikel im norwegischen hausärztlichen Online-Handbuch Norsk Elektronisk Legehåndbok (NEL, https://legehandboka.no/).