Zusammenfassung
- Definition:Transposition der großen Arterien (TGA) ist ein angeborener Herzfehler, bei dem die Aorta aus dem rechten Ventrikel und die Pulmonalarterie aus dem linken Ventrikel entspringt. Sauerstoffversorgung des Körperkreislaufs über Shunts (Foramen ovale, Ductus arteriosus, häufig begleitender Ventrikelseptumdefekt).
- Häufigkeit:Inzidenz ca. 0,2/1.000 Lebendgeburten; ca. 5 % aller angeborenen Herzfehler.
- Symptome:Leitsymptom ist eine zentrale Zyanose, die kurz nach der Geburt auftritt.
- Befunde:Evtl. Systolikum als Hinweis auf begleitenden Ventrikelseptumdefekt oder Obstruktion des linksventrikulären Ausflusstrakts.
- Diagnostik:Entscheidendes diagnostisches Mittel ist die Echokardiografie.
- Therapie:Initial Prostglandingabe zum Offenhalten des Ductus arteriosus, Korrektur-OP in den ersten 2 Lebenswochen (arterielle Switch-Operation).
Allgemeine Informationen
Definition
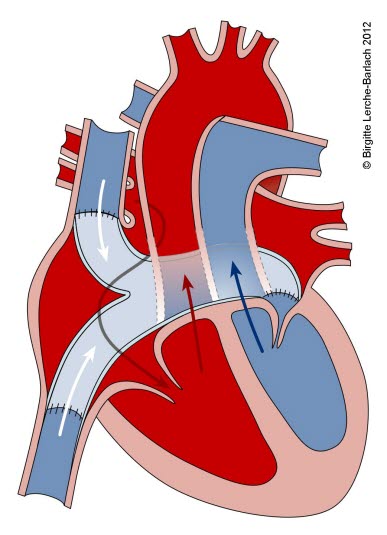
Transposition der großen Gefäße
- Bei der Transposition der großen Arterien (TGA) entspringt die Aorta aus dem rechten Ventrikel und die A. pulmonalis aus dem linken Ventrikel (ventrikulo-arterielle Diskordanz).1
- Verschiedene anatomische Ausprägungen sind möglich.
- Bei der häufigsten Form besteht eine rechts-anteriore Malposition der Aorta in Kontinuität mit dem rechtsventrikulären Ausflusstrakt (d-Transposition, d-TGA).1
- Häufig weitere kardiale Fehlbildungen2
- 49 % Ventrikelseptumdefekt (VSD)
- 26 % Obstruktion des linksventrikulären Ausflusstrakts
- 14 % offener Ductus arteriosus
- 4 % Aortenisthmusstenose
- 13 % andere
Häufigkeit
- Häufigkeit ca. 0,2/1.000 Lebendgeburten3
- Ca. 5 % aller angeborenen Herzfehler4
- Nach der Fallot-Tetralogie zweithäufigster mit einer Zyanose einhergehender Herzfehler2
- Verhältnis Jungen:Mädchen = 3:21
Ätiologie und Pathogenese
Ätiologie
- Die Ätiologie der TGA ist unbekannt.5
- Bislang keine Identifikation typischer chromosomaler Aberrationen1
- Die meisten Fälle treten sporadisch auf.
- Das Risiko für ein Wiederauftreten bei einem Elternteil oder Geschwisterkind mit TGA ist leicht erhöht (ca. 2 %).3
Pathogenese
- Bei der TGA sind der systemische und der pulmonale Kreislauf nicht hintereinander, sondern parallel geschaltet.
- Fluss des venösen Blutes über rechten Vorhof/rechten Ventrikel und Aorta in den Körperkreislauf und wieder zurück in den rechten Vorhof
- Fluss oxygenierten Blutes über linken Vorhof/linken Ventrikel und Pulmonalarterie wieder in die Lunge
- Eine komplette Trennung der beiden Kreisläufe ist mit dem Überleben nicht vereinbar.
- Ein Shunt zwischen den beiden Kreisläufen ist für eine ausreichende Oxygenierung notwendig.
- Bei Neugeborenen sind Foramen ovale und Ductus arteriosus noch geöffnet, sodass oxygeniertes Blut über diese beiden Verbindungen in den Körperkreislauf gelangen kann.
- Aufgund der letztlich unzureichenden Sauerstoffversorgung Entwicklung einer zentralen Zyanose in den ersten Stunden und Tagen2
- Früher nachgeburtlicher Verschluss von PFO und Ductus arteriosus führt zur akuten Notfallsituation.2
- Bei ca. 50 % der Kinder mit TGA besteht ein Ventrikelseptumdefekt mit dadurch besserer Oxygenierung ohne frühe Entwicklung einer Zyanose.
Disponierende Faktoren
- Mögliche Riskofaktoren sind Schwangerschaftsdiabetes und Alkoholkonsum während der Schwangerschaft.1,5-6
ICPC-2
- K73 Angeborene Anomalie Herz/Gefäßsystem
ICD-10
- Q20 Angeborene Fehlbildungen der Herzhöhlen und verbindender Strukturen
- Q20.3 Transposition der großen Gefäße (vollständig)
Diagnostik
Diagnostische Kriterien
- Verdacht bei nachgeburtlicher Zyanose und/oder Systolikum (VSD, Obstruktion des linksventrikulären Ausflusstrakts, siehe auch Artikel Herzgeräusche bei Kindern)
- Eine Echokardiografie ist die Methode der Wahl zur Diagnosestellung.1
Differenzialdiagnosen
- Zyanotische Herzfehler, u. a.:
- Fallot-Tetralogie
- Truncus arteriosus communis
- Double Outlet Right Ventricle (DORV)
- totale Lungenvenenfehleinmündung
- Trikuspidalatresie.
Anamnese
- Neonatale zentrale Zyanose ist das wichtigste Symptom.
- Auftreten der Zyanose evtl. nur bei Schreien und Agitation5
- Evtl. Allgemeinsymptome wie schlechte Nahrungsaufnahme
- Angeborene Herzfehler in der Familie bekannt?
Klinische Untersuchung
- Neugeborene mit TGA sind in der Regel reif mit normalem Geburtsgewicht.1
- Zentrale Zyanose ohne signifikante Besserung durch O2-Gabe
- Beginn in der Regel in den Stunden nach der Geburt
- Bei großem VSD nur geringe Zyanose
- Auftreten evtl. nur bei Schreien und Agitation5
- Kräftiges Pulsieren palpabel1
- evtl. abgeschwächte Leistenpulse bei begleitender Aortenisthmusstenose1
- Auskultatorisch Systolikum als Hinweis auf VSD oder Obstruktion des linksventrikulären Ausflusstrakts1
Ergänzende Untersuchungen in der Hausarztpraxis
- Die Erkrankung wird üblicherweise bereits pränatal durch fetale Echokardiografie oder postnatal im Krankenhaus festgestellt.
Diagnostik beim Spezialisten
- Pulsoxymetrie
- Arterielle Blutgase
- definitive Beurteilung der Hypoxämie
- Echokardiografie
- Folgende Befunde sollten auch für die interventionelle/operative Therapieplanung erhoben werden:1
- Stellung der großen Arterien zueinander sowie deren Ursprung aus den Ventrikeln
- persistierender Ductus arteriosus
- Größe eines Vorhofseptumdefekts/Foramen ovale
- Größe und Lokalisation von Ventrikelseptumdefekten
- Anatomie einer Obstruktion des linksventrikulären Ausflusstrakts
- Ursprung und Verlauf der Koronararterien
- Vorliegen einer Aortenisthmusstenose/Anomalien des Aortenbogens
- Funktion/Anomalien der AV-Klappen
- Folgende Befunde sollten auch für die interventionelle/operative Therapieplanung erhoben werden:1
- EKG
- für Diagnosestellung nicht notwendig, Durchführung im Rahmen der OP-Vorbereitung1
- Rö-Thorax
- für Diagnosestellung nicht notwendig, Durchführung im Rahmen der OP-Vorbereitung1
- MRT/CT
- Indikation nur im Einzelfall zur präoperativen Klärung des Situs1
- Herzkatheteruntersuchung
- heutzutage zur OP-Vorbereitung meistens nicht notwendig1
Indikationen zur Krankenhauseinweisung
- Zyanotische/und oder kardial dekompensierte Kinder
- Zyanose bedarf in jedem Alter einer umgehenden Abklärung.7
Indikationen zur Überweisung
- Klinisch kompensiertes Kind mit Herzgeräusch, das den V. a. angeborenen Herzfehler begründet (siehe auch Artikel Herzgeräusche bei Kindern)
Checkliste zur Überweisung
Herzgeräusch bei Kindern
- Zweck der Überweisung
- Bestätigende Diagnostik? Behandlung? Sonstiges?
- Anamnese
- Gedeihstörung, Schwindel, Synkope, Atemnot, Atemwegsinfekte, Husten, Brustschmerz, Palpitationen
- Familienanamnese: Herzfehler, plötzlicher Herztod
- Schwangerschaft: Alkohol, teratogene Medikamente, Infektionen, Diabetes mellitus
- Vor- und Begleiterkrankungen, die mit Herzfehlern assoziiert sind.
- Klinische Untersuchung
- Allgemeinzustand?
- Zyanose, Tachypnoe, Ödeme
- Blutdruckdifferenz Arme/Beine
- palpables Schwirren über Thorax, Lebervergrößerung
- Herzgeräusch: zeitliches Auftreten innerhalb des Herzzyklus, Dauer, Frequenz, Klangcharakter, Punctum maximum, Fortleitung
- Ergänzende Untersuchungen
- EKG
Therapie
Therapieziele
- Überleben des Neugeborenen
- Korrektur des Herzfehlers in den ersten 2 Wochen
Symptomatische Behandlung vor Korrektur-OP
- Bei schwerer Zyanose (z. B. kein begleitender VSD) Sicherung der Oxygenierung durch medikamentöse und interventionelle Maßnahmen
Medikamentöse Therapie (Prostaglandin)
- Infusion von Prostaglandin E1 zum Offenhalten des Ductus arteriosus
- Niedrigstwirksame Dosis anstreben zur Vermeidung von Nebenwirkungen wie Kreislauf- und Atemdepression.1
Interventionelle Therapie (Ballonatrioseptostomie)
- Falls sich die Oxygenierung durch Prostaglandin nicht ausreichend verbessert, dann Ballonatrioseptostomie nach Rashkind zur Vergrößerung des Li-Re-Shunts auf Vorhofebene.
- Prozedur
- Platzierung eines Ballonkatheters via persititierendes Foramen ovale in den linken Vorhof
- Inflation des Ballons
- Rückzug und dadurch Einreißen des Vorhofseptums
Korrektur-OP
- Früher wurde die Vorhofumkehr-OP nach Mustard und Senning durchgeführt.
- funktionelle Korrektur durch Umkehr des Blutflusses auf Vorhofebene
- Nachteil v. a. langfristige Überlastung des rechten Ventrikels, der weiterhin Systemventrikel ist.
- OP nach Senning und Mustard wird heutzutage daher nur noch selten durchgeführt.
- Die arterielle Switch-Operation ist heutzutage Standard.
- Umsetzung von Aorta und Pulmonalarterie auf linken bzw. rechten Ventrikel und somit Wiederherstellung der korrekten anatomischen Verhältnisse
- Die arterielle Switch-Operation führt im Vergleich zur früher angewendeten Vorhofumkehroperation sowohl kurz- als auch langfristig zu besseren Ergebnissen.8-9
- Die OP sollte in den ersten 2 Wochen nach die Geburt durchgeführt werden.
Verlauf, Komplikationen und Prognose
Komplikationen
Vorhofumkehr nach Senning und Mustard
- Probleme im weiteren Verlauf nach Vorhofumkehr-OP1
- interatriale Shunts (Baffle Leaks)
- Obstruktionen des systemvenösen und/oder pulmonalvenösen Blutflusses
- Einschränkung der rechtsventrikulären Funktion
- Trikuspidalklappeninsuffizienz
- Restdefekte wie residueller Ventrikelseptumdefekt
- Obstruktion des linksventrikulären Ausflusstrakts
- AV-Blockierungen
- Bradykardien
- supraventrikuläre und ventrikuläre Tachyarrhythmien mit dem Risiko des plötzlichen Herztodes
Arterielle Switch-Operation
- Probleme im weiteren Verlauf nach arterieller Switch-Operation1
- supravalvuläre Pulmonalstenose
- Dilatation der Aortenwurzel
- Insuffizienz der Neo-Aortenklappe
- akute Koronarsyndrome10
- Restdefekte (residueller Ventrikelseptumdefekt, Obstruktion des linksventrikulären Ausflusstrakts)
Verlauf und Prognose
- Deutliche Verbesserung der Prognose seit Einführung der arteriellen Switch-Operation
Verlaufskontrolle
- Regelmäßige und lebenslange Kontrolluntersuchungen durch einen auf angeborene Herzfehler spezialisierten Arzt1
- Verlaufskontrolle sollte umfassen:1
- Anamnese
- körperliche Untersuchung
- Standard-EKG
- transthorakale Echokardiografie.
- Aufgrund der gehäuften Koronarstenosen/-verschlüsse in einigen Zentren routinemäßige Koronarangiografien1
- Weiterbetreuung im Erwachsenenalter (EMAH = Erwachsene mit angeborenen Herzfehlern): gute Kommunikation zwischen Hausarzt, niedergelassenem Kardiologen und EMAH-Zentrum sowie enge Zusammenarbeit zwischen Kinder- und Erwachsenenkardiologen für optimale Behandlung von EMAH-Patienten13
Patienteninformationen
Worüber sollten Sie die Patienten informieren?
- Informationen über die Erkrankung, deren Behandlung und Prognose
- Informationen für Eltern (später auch für das Kind) über die Notwendigkeit einer Endokarditisprophylaxe in Risikosituationen
Patienteninformationen in Deximed
Patientenorganisationen
- Bundesverband Herzkranke Kinder e. V.
- Interessengemeinschaft Das herzkranke Kind e. V.
- Elterninitiative Herzkranke Kinder Südbaden e. V.: Herzklopfen
- Kinderherzstiftung e. V.
Illustrationen
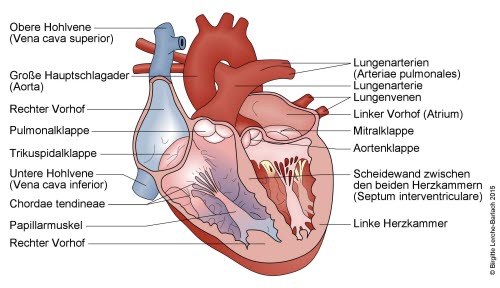
Herz, innen

Transposition der großen Gefäße

Quellen
Leitlinien
- Deutsche Gesellschaft für Pädiatrische Kardiologie. D-Transposition der großen Arterien im Kindes- und Jugendalter. AWMF-Nr. 023-016. S2k, Stand 2013. www.awmf.org
- Deutsche Gesellschaft für Pädiatrische Kardiologie. Abklärung einer Zyanose im Kindes- und Jugendalter. AWMF-Nr. 023-002. S2k, Stand 2011. www.awmf.org
- European Society of Cardiology. Guidelines for the management of grown-up congenital heart disease. Stand 2010. www.escardio.org
Literatur
- Rickers C, Horke A, Paul T. Deutsche Gesellschaft für Pädiatrische Kardiologie. Leitlinie D-Transposition der großen Arterien im Kindes- und Jugendalter. Stand 2013. AWMF-Nr. 023-016. www.awmf.org
- Schmaltz A. Transposition der großen Arterien (TGA). Ein Herzfehler, der seinen Schrecken verloren hat. Kinderherzstiftung, Herzblatt 3/2011. Zugriff 06.07.18. www.kinderherzstiftung.de
- Villafane J, Lantin-Hermoso M, Bhatt A, et al. D-Transposition of the Great Arteries. J Am Coll Cardiol 2014; 64: 498–511. doi:10.1016/j.jacc.2014.06.1150 DOI
- Baumgartner H, Bonhoeffer P, De Groot N, et al. ESC Guidelines for the management of grown-up congenital heart disease (new version 2010). Eur Heart J 2010; 31: 2915–2957. doi:10.1093/eurheartj/ehq249 DOI
- Martins P, Castela E. Transposition of the great arteries. Orphanet J Rare Dis 2008; 3: 27. www.ncbi.nlm.nih.gov
- Wren C, Birrell G, Hawthorne G. Cardiovascular malformations in infants of diabetic mothers. Heart 2003;89:1217-1220. PubMed
- Franke J, Haas N. Deutsche Gesellschaft für Pädiatrische Kardiologie. Abklärung einer Zyanose im Kindes- und Jugendalter. AWMF-Nr. 023-002. Stand 2011. www.awmf.org
- Losay J, Touchot A, Serraf A, et al. Late outcome after arterial switch operation for transposition of the great arteries. Circulation. 2001;104:I: 121-126. circ.ahajournals.org
- Culbert EL, Ashburn DA, Cullen-Dean G, Joseph JA, Williams WG et al. Quality of Life of Children After Repair of Transposition of the Great Arteries. Circulation 2003; 108: 857-862. Circulation
- Legendre A, Losay J, Touchot-Kone´ A, Serraf A, Belli A et al. Coronary events after arterial switch operation for transposition of the great arteries. Circulation 2003; 108suppl II:II-186-II-190. www.ncbi.nlm.nih.gov
- Khairy P, Clair M, Fernandes SM, Blume ED, Powell AJ, Newburger JW, et al. Cardiovascular outcomes after the arterial switch operation for d-transposition of the great arteries. Circulation. 2013 Jan 22. 127(3):331-9. www.ncbi.nlm.nih.gov
- Masterson CD, Wypij D, Bellinger DC, et al. General health status of children with D-transposition of the great arteries after the arterial switch operation. Circulation. 2001; 104 (suppl I):I-138-I-142. circ.ahajournals.org
- Diller GP, Breithardt G, Baumgartner H. Congenital heart defects in adulthood. Dtsch Arztebl Int 2011; 108: 452-459. doi:10.3238/arztebl.2011.0452 DOI
Autoren
- Michael Handke, Professor Dr. med., Facharzt für Innere Medizin, Kardiologie und Intensivmedizin, Freiburg i. Br.
- Bjørnar Grenne, PhD, konst. overlege, Klinikk for hjertemedisin, St. Olavs Hospital, Trondheim
- Gudrun Björkhem, docent och överläkare, Barnhjärtcentrum, Skånes universitetssjukhus (Medibas)