
Was ist die Osgood-Schlatter-Krankheit?
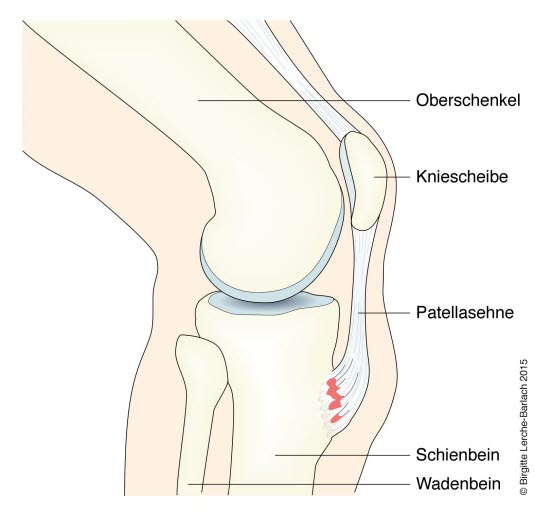
Die Osgood-Schlatter-Krankheit ist eine Entzündung des Sehnenansatzes des großen Oberschenkelmuskels an der Vorderseite des Schienbeins knapp unterhalb des Knies. Die Erkrankung entsteht durch Überlastung der Patellarsehne, die den großen Oberschenkelmuskel (Quadrizeps) mit dem Schienbein (Tibia) verbindet.
Die Erkrankung kommt vor allem bei Kindern und Jugendlichen vor, die meist zwischen 10 und 14 Jahre alt und sportlich aktiv sind. Jungen sind 3-mal häufiger davon betroffen als Mädchen. Das Vorkommen steigt bei erhöhter sportlicher Aktivität und nach einem Wachstumsschub.
Ursachen
Die Osgood-Schlatter-Krankheit wird durch Überlastung der großen Oberschenkelmuskelsehne (Patellarsehne) verursacht. Sie wird durch die häufig wiederholte Betätigung und Belastung des großen Oberschenkelmuskels (Quadrizeps) hervorgerufen, z. B. bei Kniestreckung mit Anspannung des Muskels. Dadurch entstehen kleine Risse am Sehnenansatz, Teile von Knochen und Knorpel können sich ablösen. Während des Reparaturprozesses bildet sich eine deutliche Schwellung am Knochenansatz, die aus einer Kalkablagerung besteht.
Die Erkrankung wird durch schnelles Wachstum, verkürzte Oberschenkelmuskeln und die Ausübung von Sprungsportarten begünstigt.
Der Schmerz wächst mit der Ausübung der Aktivitäten stetig an, bei denen der Oberschenkelmuskel aktiv genutzt wird, also etwa beim Springen, Laufen, Knien und Stretchen des Knies. Der Schmerz kann ebenfalls ausgelöst werden, wenn das Knie eine längere Zeit gebeugt ist, z. B. im Bus, in der Bahn oder im Flugzeug. Der direkte Druck auf diesen Bereich ist ebenfalls schmerzhaft.
Diagnostik
Die Diagnose ist bei sportlich aktiven Jungen oder Mädchen in der Regel leicht zu stellen. Typisch sind Schmerzen und Schwellungen unterhalb der Kniescheibe. Es bildet sich eine kleine Rundung, die in den meisten Fällen weit nach außen tritt. Diese Rundung ist empfindlich gegenüber Berührung. Größe und Berührungsempfindlichkeit der Schwellung nehmen nach dem Einlegen einer Ruhepause ab, können aber bei neuen Belastungen wieder zunehmen.
Die Ärztin/der Arzt untersucht das Kniegelenk gründlich. Die Erkrankung ist so charakteristisch, dass es in der Regel nicht notwendig ist, andere Untersuchungen vorzunehmen, um die Diagnose zu bestätigen. Um andere Erkrankungen auszuschließen, können Röntgenaufnahmen gemacht werden. Auf diesen sind die Veränderungen des Sehnenansatzes deutlich zu erkennen.
Symptome, die auf eine andere Krankheit hindeuten, sind:
- Rötung und Wärme an der schmerzenden Stelle
- Schmerzen, die akut nach einer Verletzung am Knie auftreten
- nächtliche Schmerzen während Perioden ohne Aktivität.
Therapie
Die Osgood-Schlatter-Krankheit ist eine gutartige Erkrankung, die in der Regel von selbst wieder verschwindet. Das Kind kann sein Training und seine Aktivität am Grad der Schmerzen ausrichten. Werden die Aktivitäten erweitert, kann dies mehr Schmerzen nach sich ziehen. Werden die Aktivitäten reduziert, gehen auch die Schmerzen zurück, treten bei neuen Aktivitäten aber oft sofort wieder auf.
Bei Schmerzen und nach sportlicher Belastung kann die Stelle, an der die Sehne am Schienbein befestigt ist, mit Eis gekühlt werden. In einigen Fällen kann eine kurzzeitige Therapie mit einem entzündungshemmenden Schmerzmittel (NSAR) die Schmerzen lindern.
Die Intensität der Schmerzen wird durch den Grad der Aktivität bestimmt. Das komplette Aussetzen sportlicher Aktivitäten wird im Allgemeinen nicht empfohlen. Vielmehr wird sogar dazu geraten, weiterhin Sport zu treiben, auch wenn die Patienten dabei Schmerzen verspüren. Die Schmerzen sollten aber innerhalb von 24 Stunden danach zurückgehen. Ist das nicht der Fall, sollte die Trainingsintensität herabgesetzt werden.
Zusätzlich sollte die Muskulatur auf der Vorder- und Rückseite des Oberschenkels gedehnt und gekräftigt werden.
Nur ausnahmsweise wird bei dieser Erkrankung eine Operation durchgeführt. Dies kommt nur für Kinder und Jugendliche infrage, die während einer Behandlungszeit von 2 Jahren keine Besserung erzielen konnten. Das gilt auch für Erwachsene, die auch nach abgeschlossenem Wachstum noch Beschwerden und Schmerzen an dieser Stelle am Schienbein haben.
Prognose
Die Krankheit heilt in den meisten Fällen innerhalb von 6–18 Monaten von selbst aus. Die Beschwerden verschwinden normalerweise mit dem Abschluss des Wachstums im Alter zwischen 14–18 Jahren. Häufig bleibt am Schienbein unterhalb des Knies eine Schwellung zurück, die jedoch keine Schmerzen verursacht. In einigen Fällen bleiben die Beschwerden aber über viele Jahre bestehen.
Anhaltende Schmerzen über einen Zeitraum von 2 Jahren hinaus sollten abgeklärt werden. Die Erklärung hierfür kann sein, dass sich ein Knochenstück im Bereich des Sehnenansatzes abgelöst hat. Dies verursacht vor allem beim Knien Schmerzen. Das Knochenstück kann in einer Operation entfernt werden.
Weitere Informationen
- Laufen: Vorbeugung von Verletzungen
- Sportverletzungen beim Handball
- Sporterletzungen beim Fußball
- Sportverletzungen in der Leichtathletik
- Morbus Osgood-Schlatter – Informationen für ärztliches Personal
Autoren
- Martina Bujard, Wissenschaftsjournalistin, Wiesbaden
Link lists
Authors
Previous authors
Updates
Gallery
Snomed
References
Based on professional document Morbus Osgood-Schlatter. References are shown below.
- Nader S, Marx S. Kniegelenkerkrankungen. Berlin, Heidelberg: Springer, 2020. link.springer.com
- Osgood RB. Lesions of the tibial tubercle occurring during adolescence. Boston Med Surg J 1903; 148: 114. www.nejm.org
- Gaulrapp H. Klinik, Bildgebung und Therapie des Morbus Osgood-Schlatter. Der Orthopäde 2016; 45: 219-25. link.springer.com
- Kujala UM, Kvist M, Heinonen O. Osgood-Schlatter's disease in adolescent athletes. Retrospective study of incidence and duration. Am J Sports Med 1985; 13(4): 236-41. www.ncbi.nlm.nih.gov
- Gregory JR. Osgood-Schlatter Disease. Medscape, last updated Jan 08, 2019. emedicine.medscape.com
- Gholve PA, Scher DM, Khakharia S, Widmann RF, Green DW. Osgood Schlatter syndrome. Curr Opin Pediatr. 2007 Feb. 19(1):44-50. www.ncbi.nlm.nih.gov
- Hirano A, Fukubayashi T, Ishii T, Ochiai N. Magnetic resonance imaging of Osgood-Schlatter disease: the course of the disease. Skeletal Radiol 2002; 31: 334. PubMed
- Rosenberg ZS, Kawelblum M, Cheung YY, et al. Osgood-Schlatter lesion: fracture or tendinitis? Scintigraphic, CT, and MR imaging features. Radiology 1992; 185: 853. pubmed.ncbi.nlm.nih.gov
- Nakase J, Goshima K, Numata H, et al. Precise risk factors for Osgood-Schlatter disease. Arch Orthop Trauma Surg 2015; 135(9): 1277-81. www.ncbi.nlm.nih.gov
- Deutsche Gesellschaft für Kinder- und Jugendmedizin e.V. (DGKJ). Muskuloskelettale Schmerzen bei Kindern und Jugendlichen – Ein Algorithmus zur differenzialdiagnostischen Abklärung eines häufigen Leitsymptoms in der Kinder- und Jugendmedizin. AWMF-Leitlinie Nr. 027 - 073. Stand 2020. www.awmf.org
- Dunn JF. Osgood-Schlatter disease. Am Fam Physician 1990; 41: 173. American Family Physician
- Weiss JM, Jordan SS, Andersen JS, Lee BM, Kocher M. Surgical treatment of unresolved Osgood-Schlatter disease: ossicle resection with tibial tubercleplasty. J Pediatr Orthop 2007; 27: 844-7. PubMed
- Pihlajamäki HK, Mattila VM, Parviainen M, Kiuru MJ, Visuri TI. Long-term outcome after surgical treatment of unresolved Osgood-Schlatter disease in young men. J Bone Joint Surg Am 2009; 91): 2350-8. www.ncbi.nlm.nih.gov
- Sandow MJ, Goodfellow JW. The natural history of anterior knee pain in adolescents. J Bone Joint Surg Br 1985; 67: 36. PubMed
- Krause BL, Williams JP, Catterall A. Natural history of Osgood-Schlatter disease. J Pediatr Orthop B 1990; 10(1): 65-68. www.ncbi.nlm.nih.gov
- Weiss JM, Jordan SS, Andersen JS, et al. Surgical treatment of unresolved Osgood-Schlatter disease: ossicle resection with tibial tubercleplasty.. J Pediatr Orthop B 2007; 27(7): 844-7. www.ncbi.nlm.nih.gov