Zusammenfassung
- Definition:Unfallbedingte Entfernung des Femurkopfs und Azetabulums voneinander.
- Häufigkeit:Seltene Verletzung bei schweren Verkehrs- oder Sportunfällen.
- Symptome:Starke Schmerzen im Bereich der Hüfte und des Oberschenkels. Unfähigkeit auf dem betroffenen Bein zu stehen. Bewegungseinschränkung im Hüftgelenk.
- Untersuchung:Die klinischen Befunde sind von Art der Luxation (vordere oder hintere) abhängig; ggf. Rotation und Verkürzung der Extremität. In 20 % der Fälle Läsion des N. ischiadicus mit neurologischen Defiziten.
- Diagnostik:Röntgen vor Reposition. In der Regel im Verlauf Schnittbildgebung, um die Begleitverletzungen zu beurteilen.
- Therapie:Frühestmögliche geschlossene Reposition (Ausnahme: offene Reposition bei begleitender Oberschenkelhalsfraktur).
Allgemeine Informationen
Definition
- Dieser Artikel behandelt die Hüftluxation, bei der es unfallbedingt zur Entfernung des Femurkopfs und Azetabulums voneinander kommt.1
- Für dysplastisch bedingte Hüftluxationen siehe den Artikel Hüftgelenksdysplasie.
Einteilung1
- Hintere Luxation (Luxation nach dorsal): 80–90 % der Fälle
- Luxatio iliaca: Luxation nach kranial
- Luxatio ischiadica: Luxation nach kaudal
- Vordere Luxation (Luxation nach ventral): selten
- Luxatio pubica: Luxation nach kranial
- Luxatio obturatoria: Luxation nach kaudal
Häufigkeit
- Seltene Verletzung, die in der Regel nur bei starker Krafteinwirkung auftritt.
- typischerweise Verkehrsunfall
- Als Sportunfall sehr selten, gehäuft beim Football
- In der amerikanischen Football-Profiliga NFL gab es in 18 Jahren 16 dokumentierte Fälle.2
- Kinder und Jugendliche
Funktionelle Anatomie
- Femurkopf und Azetabulum bilden das kugelige Hüftgelenk.
- Durch ein relativ tiefes Azetabulum, eine straffe Gelenkkapsel und gute Band- und Muskelführung ist es deutlich stabiler als beispielsweise das Schultergelenk.1
- Gefährdete Strukturen bei Luxation
- anatomisch benachbarte Nerven3
- inferioposterior des Gelenks der N. ischiadicus
- ventral N. femoralis
- Blutgefäße
- Bei Kindern und Jugendlichen erfolgt die Blutversorgung des Hüftkopfs über die Arteria capitis femoris, die intraartikulär im Ligamentum capitis femoris verläuft und bei einer Luxation zerreißen kann.
- Bei Erwachsenen erfolgt die Versorgung des Hüftkopfs und -halses über einen Arterienkranz (Arteria circumflexa femoris medialis).3
- anatomisch benachbarte Nerven3
Ätiologie und Pathogenese
Ätiologie1
- Die traumatische Hüftgelenkluxation erfordert aufgrund der stabilen Gelenkanatomie eine massive Gewalteinwirkung.
- Über 70 % der Fälle entstehen durch Unfälle mit motorisierten Fahrzeugen. 3
- Tritt oft im Rahmen eines Polytraumas auf.
- Bei Z. n. prothetischem Ersatz des Hüftgelenks kann es zur Luxation kommen, wenn die Patient*innen den maximalen Bewegungsumfang der Prothese überschreiten.
Pathogenese
- Bei der Luxation kommt es zwangsläufig zur Zerreißung der Gelenkkapsel und
von ligamentären Strukturen.1- Nahezu alle Patient*innen erleiden Knorpeldefekte und Labrumläsionen.2
- Insbesondere ältere Patient*innen haben oft knöcherne Begleitverletzungen, z. B. Azetabulum- oder Femurkopfrakturen.1
- Bei hinteren Luxationen ist der N. ischiadicus gefährdet, und es kann zu sensiblen und motorischen Ausfällen der unteren Extremität kommen.1
- Hintere Luxation: Unfallmechanismus2
- nach dorsal gerichtete Krafteinwirkung bei adduzierter und flektierter Hüfte
- klassisch: „Dashboard Injury“
- bei Autounfall Anpralltrauma des Kniegelenks an Armaturenbrett
- im Sport: Zusammenprall mit Gegner*in, Aufprall auf Untergrund
- Vordere Luxation: Unfallmechanismus1
- forcierte Abduktion im Hüftgelenk mit Außenrotation des Oberschenkels
- Auftreten bei Motorradunfällen oder anderen Sturzereignissen
Prädisponierende Faktoren
ICPC-2
- L80 Luxation/Subluxation Gelenk
ICD-10
- S73.0 Luxation der Hüfte
Diagnose
Diagnostische Kriterien
- Klinischer Verdacht
- Bestätigung durch Röntgen und/oder CT
Differenzialdiagnosen
- Prellungen
- Oberschenkelhalsbruch
- Azetabulumfraktur
- Beckenfraktur
- Hüftgelenksdysplasie
- Epiphyseolysis capitis femoris (bei Kindern und Jugendlichen)
Anamnese
- Symptomatik3
- Schmerzen im Hüft- und/oder Oberschenkelbereich nach hochenergetischem Trauma
- Unfähigkeit zu gehen, Bewegungseinschränkung des Hüftgelenks.
- teilweise Parästhesien bei Nervenirritationen
- Unfallmechanismus
- Richtung der einwirkenden Kraft
- Stellung des Hüftgelenks bei Trauma
- Vorherige Erkrankungen des Hüftgelenks
- Hüftdysplasie
- Z. n. Hüftprothese
- Medikamente
Klinische Untersuchung
- Inspektion3
- vordere Luxation
- Luxatio pubica: Hüftgelenk überstreckt und außenrotiert
- Luxatio obturatoria: Hüftgelenk flektiert, abduziert und außenrotiert
- hintere Luxation: Bein verkürzt, adduziert und innenrotiert
- vordere Luxation
- Palpation
- ggf. Asymmetrie des Hüftgelenks, z. B. durch Palpation des Trochanter major, im Seitenvergleich detektierbar
- Funktionsprüfung
- Überprüfung pDMS (neurovaskulärer Status)
- Bewegungsausmaß vom Hüftgelenk
- deutlich eingeschränkt
- Oft ist schmerzbedingt keine Untersuchung des Hüftgelenks möglich.
- Untersuchung des Kniegelenks, da bei großer Gewalteinwirkung oft benachbarte Gelenke mitbetroffen sind.3
Ergänzende Untersuchungen in der Hausarztpraxis
- Keine
Diagnostik bei Spezialist*innen
- Labor3
- In der Akutsituation sind Hämoglobin/Hämatokrit relevant, da bei Hüftverletzungen starke Blutverluste eintreten können.
- Röntgen
- vor Repositionsversuch Röntgen des Hüftgelenks in mind. 2 Ebenen1
- Begleitverletzungen sowie Art der Luxation (vordere/hintere Luxation) erkennen.
- CT3
- Indikationen
- frustrane Reposition: Anhalt für freie Gelenkkörper oder Weichteile, die eine Reposition verhindern.
- Vergrößerter Gelenkspalt nach Reposition: Weichteilverletzungen oder im Röntgen nicht sichtbare freie Gelenkkörper, die eine normale Artikulation behindern.
- Indikationen
- MRT
- Im Verlauf bei Patient*innen mit hohem Funktionsanspruch an die Hüfte (z. B. Sportler*innen), um Verletzungen am Labrum und den Ligamenten darzustellen.
Indikationen zur Einweisung
- Bei Verdacht auf die Verletzung sofortige Einweisung ins Krankenhaus
Therapie
Therapieziele
- Frühzeitige Reposition, um das Risiko schwerer Folgeschäden zu reduzieren.
- Die volle Funktionalität des Hüftgelenks wiedererlangen.
- Rückkehr zu sportlichen Aktivitäten
Allgemeines zur Therapie
- Reposition so schnell wie möglich, spätestens innerhalb von 6 Stunden3
- später deutlicher Anstieg von Komplikationen, z. B. Femurkopfnekrose
- Abhängig von den Begleitverletzungen weitere Therapien
Medikamentöse Therapie
- In der Akutphase sind meist starke Analgetika nötig.
- Im stationären Rahmen sind morphinhaltige Präparate i. v. empfohlen.3
Reposition
- Nach Röntgendiagnostik und Überprüfung der pDMS schnellstmöglich geschlossener Repositionsversuch unter Analgosedierung1
- Ausnahme: bei begleitender Oberschenkelhalsfraktur primär offenes Vorgehen
- Im Anschluss an die Reposition, neben Beweglichkeits- und Stabilitätsprüfung in Narkose, radiologische Erfolgskontrolle1
Repositionsmanöver (Beispiele)
- Hintere Luxation: Böhler-Reposition („Captain Morgan Technique“)1
- Die Reposition erfolgt mit zwei Behandler*innen.
- Patient*in in Rückenlage
- Hüfte und Knie von Patient*in in 90-Grad-Beugung
- Die Behandler*in platziert den Fuß so auf die Untersuchungsliege, dass das Knie unter dem gebeugten Patientenknie positioniert ist.
- Die Helfer*in hebt durch Plantarflexion im Sprunggelenk den Unterschenkel an, wodurch ein ventraler Zug am Patientenoberschenkel entsteht.
- Die Behandler*in übt zusätzlich Zug am Oberschenkel aus sowie leichte Rotationsbewegungen, sodass der Hüftkopf – oft mit hörbarem Schnappen – zurück in die Gelenkpfanne rutschen kann.
- Vordere Luxation
- durch Beugung der Hüfte und Korrektur von Abduktion und Außenrotation Umwandlung in hintere Luxation
- anschließend o. g. Böhler-Reposition
Weitere Behandlung
- Nach Reposition stationäre Aufnahme1
- bedarfsgerechte Analgesie
- Mobilisation unter physiotherapeutischer Anleitung
- ggf. Lagerungsschiene oder Orthese als Re-Luxations-Prophylaxe
Verlauf, Komplikationen und Prognose
Verlauf
- Mit zunehmender Zeit wird die Reposition durch Muskelspasmen schwieriger und das Risiko für u. g. Komplikationen steigt.
Komplikationen
- Frustrane geschlossene Reposition1
- In diesem Fall ist ein offen-chirurgisches Vorgehen notwendig.
- Schädigung N. ischiadicus in etwa 20 % der Fälle3
- Gefäßverletzungen, ggf. mit resultierender Femurkopfnekrose4
- Posttraumatische Koxarthrose2
- Re-Luxation
- Frakturen, u. a. Azetabulum, Femurkopf, Femurhals
- Myositis ossificans
Prognose
- Je schneller die Reposition, je jünger die Patient*innen und je weniger Begleitverletzungen, desto besser ist die Prognose.1,4
- insgesamt eine sehr komplikationsträchtige Verletzung, sowohl akut als auch im späteren Verlauf
- Sportler*innen benötigen im Durchschnitt 137 Tage (Cave: hohe Varianz!) bis zur Rückkehr zur sportlichen Aktivität.2
Verlaufskontrolle
- Wegen der hohen Gefahr von Komplikationen im späteren Verlauf (u. a. Koxarthrose, Hüftkopfnekrose) sind regelmäßige Verlaufskontrollen bei Orthopäd*innen sinnvoll.
Illustrationen
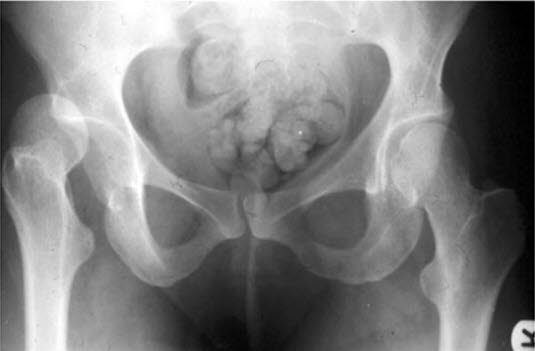
Hüftluxation
Quellen
Literatur
- Klein R, Laue F, Matthes G, et al. Notfallbehandlung von Luxationen großer Gelenke. Notfall Rettungsmed 2020; 23: 557-71. link.springer.com
- Ackermann J, Saxena V, Whalen J, et al. Epidemiology of Traumatic Posterior Hip Instability in the National Football League. Orthop J Sports Med 2022. www.ncbi.nlm.nih.gov
- Gammons M. Hip dislocation. Medscape, last updated Feb 23, 2023. emedicine.medscape.com
- Braun ME, Loose O, Schmittenbecher P, et al. Epidemiology and injury morphology of traumatic hip dislocations in children and adolescents in Germany: a multi-centre study. European Journal of Trauma and Emergency Surgery 2023; 49: 1897-1907. link.springer.com
Autor*innen
- Lino Witte, Dr. med., Arzt in Weiterbildung Allgemeinmedizin, Münster
- Die ursprüngliche Version dieses Artikels basiert auf einem entsprechenden Artikel im norwegischen hausärztlichen Online-Handbuch Norsk Elektronisk Legehåndbok (NEL, https://legehandboka.no/).